Identifizierung von prognostischen Faktoren und chirurgischen Indikationen bei metastasierendem Magenkrebs
Zusammenfassung
Hintergrund
die Behandlung von metastasierendem Magenkrebs ist nicht einheitlich, und die prognostische Faktoren und Hinweise für Chirurgie sind derzeit unklar. Diese retrospektive Studie zielte darauf ab, die prognostische Faktoren und klinischen Indikationen für die Chirurgie bei Patienten mit metastasierendem Magenkrebs zu identifizieren.
Methoden
Insgesamt 123 konsekutive Patienten mit Magenkrebs und synchronen entfernten zwischen Januar 1999 und dem Dezember 2011 behandelten Metastase wurden überprüft . Patienten, Tumor, Labor, OP und Chemotherapie Faktoren wurden analysiert, mit Gesamtüberlebenszeit als Endpunkt. Univariate Analysen wurden mit dem Log-Rank-Test durchgeführt, multivariate Analysen wurden unter Verwendung des Cox-Proportional-Hazards-Modell durchgeführt, und Kaplan-Meier-Kurven wurden verwendet, das Überleben zu schätzen. Die Signifikanz wurde bei p <gesetzt; 0.05.
Ergebnisse | Die mediane Zeit Gesamtüberlebenszeit betrug 13,1 Monate. Ninety-acht Patienten erhielten eine Chemotherapie. Achtundzwanzig Patienten wurden Gastrektomie mit Metastasektomie und 55 unterzog Gastrektomie ohne Metastasektomie. Das mediane Gesamtüberlebenszeit für Patienten, die Gastrektomie unterzog sich mit Metastasektomie, Gastrektomie ohne Metastasektomie und keine chirurgische Intervention war 21,9 Monate, 12,5 Monate und 7,2 Monate (p < 0,001). Multivariate Analyse Gastrektomie mit oder ohne Metastasektomie, Performance-Status (PS) ≥3, Neutrophilen-to-Lymphozyten-Verhältnis (NLR) >identifiziert; 3.1 und Kohlenhydrat-Antigen 19-9 (CA 19-9) Pegel > 37 U /ml als Prädiktoren der schlechten Überleben. NLR und CA19-9 Ebene waren auch unabhängige prognostische Faktoren in der Gruppe der Patienten, die operiert wurden.
Schlussfolgerungen
Hohe Vorbehandlung NLR, CA19-9 Ebene und PS sind Prädiktoren für die schlechte Prognose bei Patienten mit metastasierendem Magenkrebs. Bei ausgewählten Patienten können gastrectomy sicher durchgeführt werden und kann mit einem längeren Überleben.
Hintergrund
Magenkrebs ist ein großes Gesundheitsproblem in Verbindung gebracht werden. Im Jahr 2011 989.600 neue Fälle und mehr als 738.000 Todesfälle aufgrund von Magenkrebs wurden weltweit vorhergesagt [1]. Metastasiertem Magenkrebs hat eine schlechte Prognose und die Behandlung dieser Krankheit ist nicht einheitlich. In frühen klinischen Studien wurde mit einem längeren Überleben und eine verbesserte Lebensqualität systemische Chemotherapie im Vergleich zu unterstützende Pflege allein [2, 3]. Derzeit ist die einzige Standard-Management zu verlängern das Überleben bei Patienten mit metastasierendem Magenkrebs ist eine palliative Chemotherapie mit best supportive care [4]. Die Überlebensvorteil der chirurgischen Resektion
(Gastrektomie mit oder ohne Metastasektomie) bei metastasierendem Magenkrebs, bleibt unklar. Einige Studien fanden heraus, dass die Resektion in Bezug auf das Überleben von Vorteil sein kann, Linderung der Symptome und Lebensqualität [5-7], während andere Studien schlechte Ergebnisse nach Resektion berichtet [8, 9]. Keine randomisierten Studien Resektion mit Beobachtung oder andere Management gemeldet wurden verglichen. Zwar gibt es immer mehr Anzeichen dafür, dass die Chemotherapie bei metastasierendem Magenkrebs Überleben verlängert, die die Prognose von metastasierendem Magenkrebs-Patienten nur schlecht bleibt Chemotherapie erhalten, mit einem medianen Gesamtüberlebenszeit von etwa 1 Jahr [10, 11]., Die Ziele in dieser Studie waren die natürliche Krankheitsverlauf in Patienten zu bestimmen, die Metastasen zum Zeitpunkt der Diagnose mit Magenkrebs haben, und die wichtigen Faktoren, die mit Gesamtüberleben in Bezug auf den Primärtumor und Metastasen assoziiert zu bestimmen. Patienten, die Gastrektomie unterzog sich mit oder ohne Metastasektomie wurden separat analysiert, um die Faktoren zu identifizieren, mit längeren Überleben in dieser Gruppe verbunden.
Methoden
Aus der prospektiv erhobenen Datenbank an Mie University Hospital, 123 konsekutiven Patienten, die mit metastasierendem Magenkrebs diagnostiziert wurden, zwischen dem 1. Januar 1999 bis zum 31. Dezember 2011 wurden identifiziert. Alle Patienten mit synchronen primären und metastatischen Erkrankung vor der Behandlung dargestellt. Patientendaten wurden bei der Präsentation aufgezeichnet, während alle Behandlungen und bei Folgebesuchen bis zum Tod oder November 2013 Patienten, die zum ersten Mal während Laparotomie diagnostizierten Metastasen hatten, wurden von der Studie ausgeschlossen.
Die Medizinische Ethikkommission der Universität Mie Graduate School diese retrospektive Studie der Medizin zugelassen. Die Studie wurde in Übereinstimmung mit den Richtlinien der 1975 Deklaration von Helsinki durchgeführt. Die Notwendigkeit für eine informierte Zustimmung des Patienten wurde aufgrund der rückwirkenden Charakters der Studie verzichtet.
Die Eigenschaften Patienten aufgezeichnet waren Alter, Geschlecht und Eastern Cooperative Oncology Group Performance-Status (PS). Primärtumor gesammelten Daten enthalten die Lage des Primärtumors (obere, mittlere oder untere Magen), Grad der Differenzierung (gut, mittel oder schlecht differenziert), neben Organ Invasion (vorhanden oder nicht vorhanden) und sperrige perigastrischen oder Zöliakie-Lymphknoten (vorhanden oder nicht vorhanden). Labordaten gesammelt waren die Neutrophilen-to-Lymphozyten-Verhältnis (NLR; definiert als ob über dem Medianwert von 3,1 erhöht), Hämoglobin (Hb) Ebene (definiert als verringert, wenn < 12 g /dL), Albumin (Alb) Ebene ( definiert als ob <verringert; 3,5 g /dl), C-reaktives Protein (CRP) Ebene (definiert als erhöht, wenn > 0,2 mg /dl), carcinoembryonales Antigen (CEA) Ebene (definiert als erhöht, wenn > 6 ng /ml ) und Kohlenhydrat-Antigen 19-9 (CA 19-9) Ebene (definiert als erhöht, wenn > 37 U /ml). Metastatische Tumorfaktoren aufgezeichnet enthalten, die Anzahl von Organen mit metastatischen Erkrankung und der Anwesenheit oder Abwesenheit von Metastasen in der Leber, Peritoneum, entfernte Lymphknoten und anderen Organen. NLR wurde als die Zahl der neutrophilen Granulozyten, berechnet durch die Lymphozytenzahl geteilt. Kontrastverstärkten Computertomographie (CT) durchgeführt Invasion des Primärtumors in benachbarten Organen zu bewerten, sperrige Lymphknoten und das Vorhandensein oder Fehlen von Fernmetastasen. Die Lymphknoten wurden als sperrig definiert, wenn ein einzelner Knoten ≥3 cm Durchmesser gemessen.
Gastrectomy mit oder ohne Metastasektomie bei Patienten mit ausreichender Organfunktion und PS galt ≤ 2. Patienten mit umfangreichen Tumorbelastung wie umfangreiche Peritonealmetastasen waren nicht als geeignet für Gastrektomie. Bei Patienten mit schweren Symptomen wie Verstopfung, Perforation oder Blutung direkt aus dem Magentumor resultierten, wurden für Gastrektomie betrachtet ohne Metastasektomie. Als Basis CT Befunde legen nahe, dass eine vollständige Resektion technisch machbar war, wurde Operation als Initialtherapie ausgewählt und offene Laparotomie wurde mit dem Ziel, eine vollständige Brutto Resektion des primären und metastatischen Tumor durchgeführt. Wenn chirurgische Exploration zeigte, dass eine vollständige Resektion nicht möglich war, wurde der primäre Tumor reseziert und Chemotherapie verabreicht wurde. Das Ausmaß der Operation wurde als subtotale Gastrektomie, Gastrektomie, erweiterte Gastrektomie oder Nicht-Resektion kategorisiert. Die nicht-Resektion Gruppe umfasste Patienten, die Magen-Bypass-Operation, die Platzierung von einer Fütterung Jejunostomie Röhre und offene Biopsie unterzogen. Bei Patienten mit Lebermetastasen, komplett Brutto Resektion wurde als vollständige Entfernung von Lebermetastasen durch eine Operation oder Ablation definiert. Bei Patienten mit peritonealer seeding klassifiziert als P1 (Metastasen zum benachbarten Peritoneum, wie die geringere oder größere Omentum, aber nicht in dem entfernten Peritoneum) oder P2 (ein paar oder mehrere verstreute Metastasen in die ferne Peritoneum) entsprechend der japanischen Klassifizierung von Magenkarzinom (erste englische Ausgabe), brutto-Resektion wurde als vollständige Resektion aller Peritonealdialyse Knötchen definiert [12]. Bei Patienten mit intra-abdominalen entfernten Lymphknoten-Metastasen, komplett Brutto Resektion wurde als Lymphadenektomie mit tumorfreien operativen Margen definiert. Tumor-Resektion ohne makroskopischen Rest Krebs zum Zeitpunkt der Operation wurde als Gastrektomie klassifiziert mit Metastasektomie und Tumor Resektion mit makroskopischen Rest Krebs als Gastrektomie eingestuft wurde ohne Metastasektomie.
CT zur Beurteilung der Behandlung Reaktion wurde 1 Monat durchgeführt nach dem Beginn der Chemotherapie und dann alle 3 Monate. Die Patienten wurden für die Durchführbarkeit der vollständige chirurgische Resektion bei jeder Auswertung neu bewertet. Überleben der Patienten wurde von Follow-up-Kontakt per Telefon oder E-Mail oder durch Überprüfung der ambulanten Aufzeichnungen bestimmt. Die Patienten wurden bis zum Tod oder zum 30. November 2013. Die mittlere Nachbeobachtungszeit betrug 9,3 Monate.
Statistische Analyse
Die Daten werden als Zahl (in Prozent) dargestellt. Die klinisch-pathologischen Faktoren der gesamten Gruppe (n = 123) wurden mit denen der Resektion Gruppe (n = 83), die Gastrektomie unterzog mit oder ohne Metastasektomie. Dieses Verfahren wurde eine Bewertung von Prognosefaktoren mit so vollständig wie möglich einen Nenner zu ermöglichen, gewählt und die Ergebnisse mit den Patienten zu vergleichen, die schließlich unterzog Gastrektomie mit oder ohne Metastasektomie. Patienten, Tumor, Labor und Behandlungsfaktoren wurden zwischen den Resektion und nicht-Resektion Gruppen im Vergleich mit dem χ
2-Test. Das Ende der Nachbeobachtungszeit betrug 30 November 2013 und die mittlere Nachbeobachtungszeit in der Resektion Gruppe betrug 12,5 Monate. Der Beginn des Beobachtungszeitraums wurde als Zeitpunkt der Diagnose von metastasierendem Magenkrebs definiert. Das Gesamtüberleben wurde als die Zeit von der Diagnose bis zum Tod aufgezeichnet unabhängig von der Ursache, oder zu dem Zeitpunkt der letzten Follow-up (mit oder ohne Krankheit). Variablen wurden zwischen den Gruppen durch univariate Analysen verglichen mit dem Log-Rank-Test und prognostische Faktoren im Zusammenhang mit Überleben wurden durch multivariate Analyse identifizierte die Cox-Proportional-Hazards-Modell mit schrittweise Regression. Alle Analysen wurden mit Hilfe der SPSS-Computer-Software-Paket (Statistisches Produkt- und Servicelösungen 20; SPSS Inc., Chicago, IL, USA) durchgeführt. Überlebenskurven wurden die Kaplan-Meier-Methode aufgebaut werden.
Ergebnisse | Die mediane Überlebenszeit von Patienten mit metastasiertem Magenkrebs war 13,1 Monate. Tabelle 1 zeigt die Häufigkeitsverteilungen verschiedener klinisch-pathologischen Faktoren in der gesamten Gruppe (n = 123), die Resektion-Gruppe (Gastrektomie mit oder ohne Metastasektomie, n = 83) und die nicht-Resektion-Gruppe (n = 40), einschließlich Patienten, Primärtumor, metastasierten Tumor, Labor, Chirurgie und Chemotherapie factors.Table 1 Häufigkeitsverteilungen von klinisch-pathologischen Variablen
Variable
Whole-Gruppe (n = 123)
Resection-Gruppe (n = 83 )
Non-Resektion-Gruppe (n = 40)
p-Wert
Patientendaten
Alter (Jahre)
≤ 65
57 (46
)
37 (45)
20 (50)
0.670
> 65
66 (54)
46 (55)
20 (50)
Sex
Weiblich
38 (31)
29 (35)
9 (22)
0.212
Male
85 (69)
54 (65)
31 (78)
PS
0
46 (37)
40 (48)
6 (15)
< 0,001
1 47 (38)
34 (41)
13 (33) 2
20 (16)
9 (11)
12 (30
) 3
10 (9)
0
9 (22)
Masse Körperindex (kg /m2)
≤ 21
62 (50)
41 (49)
19 (47)
0.848
> 21
61 (50)
42 (51)
21 (33)
Primärtumordaten
Lage im Magen
Lower
31 (25)
24 (29)
7 (18)
0.058
Mitte
33 (27)
26 (31)
7 (18)
Ober
37 (30)
22 (27)
15 (37)
Ganze
22 (18)
11 (13)
11 (27)
Histologische Differenzierung
Differenzierte
45 (37)
33 (40)
12 (30)
0.324
Undifferenzierte 78
( 63)
50 (60)
28 (70)
Angrenzend Organ Invasion
Präsentieren
32 (26)
11 (13)
21 (52)
< 0,001
Absent
91 (74)
72 (87)
19 (48) Sperrige Lymphknoten
Präsentieren
75 (61)
46 (55)
21 (52)
0.079
Absent
48 (39)
37 (45)
19 (48)
Labordaten
CEA (ng /ml)
≤ 6
76 (62)
49 (59)
27 (68)
0.431
> 6
47 (38)
34 (41)
13 (32)
CA19-9 (U /mL)
≤ 37
75 (61)
55 (66)
20 (50)
0,114
> 37
48 (39)
28 (34)
20 (50)
NLR
≤ 3,1
64 (52) 46 (55)
18 (45)
0.337
> 3,1
59 (48)
37 (45)
22 (55)
Hb (g /dl)
≤ 12
64 (52)
44 (53)
20 (50)
0.114
> 12
59 (48)
39 (47)
20 ( 50)
CRP (mg /dl)
≤ 0,2
58 (47)
44 (53)
14 (35)
0.083
> 0,2
65 (53)
39 (47)
26 (65)
Alb (g /dL)
≤ 3,5
50 (41)
29 (35)
21 (52)
0.079
> 3.5
73 (59)
54 (65)
19 (48)
metastatische Tumordaten
Anzahl der Organe beteiligt
1 | 74 (60)
53 (64)
21 (52)
0.244
≥2
49 (40)
30 (36)
19 ( 48)
Peritoneal Metastasierung
Ja
66 (54)
42 (51)
24 (60)
0.343
No
57 (46)
41 (49)
16 (40)
Distant Lymphknotenmetastase
Ja 55 (45) auf
30 (36)
25 (62)
0,007
Nein
68 (55)
53 (64)
15 (38)
Lebermetastasen
Ja
40 (33)
31 (37)
9 (23 )
0.107
Kein
83 (67)
52 (63)
31 (77) Chirurgische Daten
Metastasektomie
Ja
28 (23)
28 (34)
- No
95 (77)
55 (66)
- Site of Metastasektomie
- Peritoneum
16
- Lymph Node 2
-
Leber
10
- Chemotherapie
Ja
98 (80)
64 (77)
34 (85)
0,349
Kein
25 (20)
19 (23)
6 (15)
Chemotherapie vor der Operation
Ja
23 (28)
- No
60 (72)
- Chemotherapie nach der Operation
Ja
64 (77)
- Nein
19 (23)
- Ganze Gruppe
das mittlere Alter der Patienten betrug 66 Jahre (Bereich 18-94 Jahre) und etwa zwei Drittel der Patienten waren männlich. Neunzig Patienten (73%) starben während des Follow-up-Periode, mit der Mehrheit Absterben von krankheitsbedingten Ursachen. Die häufigste Stelle der Metastasierung war das Peritoneum (54%), gefolgt von der entfernten Lymphknoten (45%) und der Leber (33%). Es gab Metastasierung zu zwei oder mehrere Organe in 40% der Patienten (Tabelle 1). Unter den Patienten, die nicht Gastrektomie mit oder ohne Metastasektomie unterzogen worden sind, erhalten 6 best supportive care nur, und 34 erhielten eine Chemotherapie mit oder ohne Magenbypass-Operation und Platzierung einer Fütterung Jejunostomie Röhre (siehe Zusatzdatei 1).
Vergleiche zwischen dem nicht -resection und Resektion Gruppen sind in Tabelle 1 die nicht-Resektion Gruppe PS, höhere Frequenz benachbarter Organ Invasion und eine höhere Frequenz des distalen Lymphknotenmetastasen als die Resektion-Gruppe signifikant höher war gezeigt.
Univariate zeigten Analysen, dass eine schlechte Überleben signifikant mit PS verbunden war 3, NLR > 3,1, CRP-Spiegel > 0,2 mg /dl, Alb Ebene < 3,5 g /dL, CA19-9 Ebene > 37 U /ml, benachbarten organ invasion, Anwesenheit von sperrigen Lymphknoten Metastasen in mehreren Organen, Abwesenheit von Gastrektomie mit oder ohne Metastasektomie, und in Abwesenheit von Chemotherapie (Tabelle 2). Die CEA-Ebene eher mit dem Überleben in Verbindung gebracht werden, aber diese Assoziation war nicht signifikant. Multivariate Analyse der Cox-Proportional-Hazards-Modell, einschließlich der Faktoren im Zusammenhang mit dem Überleben auf univariate Analysen unter Verwendung von (p < 0,05) identifiziert PS ≤ 2, NLR ≤ 3,1 und CA19-9 Pegel ≤ 37 U /ml als signifikante Prädiktoren für ein längeres Überleben (Tabelle 3). Die multivariaten Modell zeigte ein längeres Überleben bei der Resektion-Gruppe im Vergleich mit der nicht-Resektion Gruppe [Hazard Ratio (HR) = 0,55, 95% Konfidenzintervall (CI) von 0,32 bis 0,95, p = 0,0033) (Tabelle 3) .Abbildung 1 zeigt, dass die Gruppe, die Gastrektomie mit Metastasektomie unterzog hatte die längste Gesamtüberlebenszeit, die von der Gruppe gefolgt, die Gastrektomie ohne Metastasektomie unterzog, und die Gruppe, die nicht Gastrektomie hatte unterziehen (p < 0,001). Die 3-Jahres statistische Überlebensrate für Gastrektomie mit Metastasektomie, Gastrektomie ohne Metastasektomie und keine Gastrektomie war 25,3%, 10,1% und 0% betragen. Nur Patienten, die mit oder ohne Metastasektomie Gastrektomie unterzog überlebten länger als 5 Jahre. Abbildung 2 zeigt die ungünstige Wirkung von NLR > 3,1 (p < 0,001) und 3 zeigt, dass CA19-9 Pegel > 37 U /ml wurde mit schlechteren Überleben assoziiert (p = 0,003) .Tabelle 2 Univariate Analysen für das Gesamtüberleben bei metastasierendem Magenkrebs-Patienten (n = 123)
Variable
mittlere Überlebenszeit (Monate)
p-Wert
Alter (Jahre)
0.362
> 65
13,4
< 65
13.1
Sex
0.583
weiblich
11.1
männlich
14.2
PS
< 0,001
0, 1, 2
14.2
3
2.4
Body-Mass-Index (kg /m2)
0.242
< 21
11.1
> 21
14,9
Hb (g /dl)
0.428
< 12
13,4
> 12
13.1
NLR
< 0,001
< 3.1
16,5
> 3,1
8.2
CRP (mg /dl)
0,005
< 0.2
15,4
> 0,2
9,8
Alb (g /dl)
< 0,001
< 3.5
6.7
> 3,5
15,6
CEA (ng /ml)
0,052
< 6
14.2
> 6
9.7
CA19-9 (U /mL)
0,003
< 37
15,3
> 37
9.7
Tumor Lage im Magen
0.267
Ober
13,4
Mitte
12,3
Lower
14.2
Ganze
7.4
Histologische Differenzierung
0.829
Differenzierte
14,6
Undifferenzierte
11.4
Angrenzend Organ Invasion
0,009
Ja
7,8
Keine
14,6
Sperrige Lymphknoten 0,011
Ja
9.3
No
12,5
Metastasierung zu Organe 0,044
1 Organ
15,4
≥2 Organe
10.1
Peritoneal Metastasierung
0.174
0.556
11.1
Absent
16,2
Lebermetastasen Präsentieren
Present
15,3
Absent
11.4
Distant Knoten Metastasierung Lymphe
0.117
10.1
Absent
14,6
Gastrectomy
<vorhanden; 0,0001
15,6
fehlend vorhanden
7.2
Chemotherapie
0,007
Ja
14,4
Kein
4.7
Tabelle 3 Multivariate Analyse für das Gesamt Überleben bei metastasierendem Magenkrebs-Patienten (n = 123)
Variable
HR
95% CI
p-Wert
PS 3
8.69
3,45-21,87
< 0,001
NLR > 3,1
2,30
1.44- 3.67
< 0,001
CA19-9 > 37 U /ml
1,77
1,14-2,76
0,012
Sperrige Lymphknoten
1,53
0,98-2,39
0,063
Gastrectomy mit oder ohne Metastasektomie
0,55
0,32-0,95
0,033
1 Gesamt-Überleben nach chirurgischer Eingriff (n = 123). Gastrektomie mit Metastasektomie, n = 28; Gastrektomie ohne Metastasektomie, n = 55; keine endgültige Operation, n = 40 (p < 0,001).
2 Gesamt-Überleben Abbildung gemäß Neutrophilen-to-Lymphozyten-Verhältnis (NLR) (n = 123). Die NLR war bei ≤ 3,1 bei 64 Patienten und > 3,1 59 Patienten (p < 0,001).
3 Gesamt-Überleben Abbildung nach CA19-9 Ebene (n = 123). Die CA19-9 Ebene war ≤ 37 U /ml bei 75 Patienten und > 37 U /ml bei 48 Patienten (p = 0,003)
Chirurgie Gruppe
Dreiundachtzig Patienten wurden Gastrektomie mit oder ohne Metastasektomie, von. davon 47 (57%) wurde eine Gastrektomie und 24 (29%) wurde eine partielle Gastrektomie. Zwölf Patienten (14%) wurden en bloc
Resektion des Tumors mit einem benachbarten Organ, am häufigsten der Milz oder distalen Bauchspeicheldrüse. Sechsunddreißig Patienten (43%) wurden D2 oder weitergehende Lymphadenektomie. Achtundzwanzig Patienten, die Metastasektomie unterzog, einschließlich 2 (7%), die Resektion von paraaortalen Lymphknoten-Metastasen unterzogen, 10 (36%), die Hepatektomie und /oder Ablation von Lebermetastasen unterzogen, und 16 (57%), die Peritonektomie unterzog für peritoneale Metastasen (Tabelle 1). Postoperative Komplikationen wie Wundinfektionen, intra-abdominale Abszess, Leckage und Dünndarmobstruktion waren nicht schwerwiegend in den meisten Fällen, und es gab keine Operation im Zusammenhang mit perioperative Todesfälle.
Dreiundzwanzig der 83 Patienten (28%) erhielten eine systemische Chemotherapie vor der Operation, einschließlich 15 die empfangenen 5-Fluoruracil und Cisplatin, 6, die Taxan und 5-Fluorouracil erhalten, und 2, die Irinotecan und Cisplatin erhielten. In diesen 23 Patienten betrug die mediane Zeit von der Diagnose von Metastasen der Operation 1,9 Monate (Bereich 1 bis 13,6 Monate). Fünf dieser 23 Patienten wurden Gastrektomie ohne Metastasektomie geplant, weil der Magen-Obstruktion, Blutung oder Perforation. In diesen fünf Patienten betrug die mediane Zeit von Diagnose bis Chirurgie 0,6 Monate. In den übrigen 18 Patienten wurde eine vollständige Resektion geplant. Dreizehn dieser 18 Patienten wurde eine Gastrektomie erfolgreich mit Metastasektomie (vollständige Resektion), und die restlichen 5 unterzog Gastrektomie ohne Metastasektomie weil chirurgische Exploration eine unerwartet große metastasierten Tumorbelastung ergab. In diesen 18 Patienten betrug die mediane Zeit von Diagnose bis Chirurgie 3,8 Monate.
Sechzig Patienten erste Operation für den primären und metastatischen Tumoren unterzogen. Davon unterzog 29 Gastrektomie ohne Metastasektomie für Symptomlinderung geplant (Obstruktion oder Blutung). Eine komplette Resektion wurde in den restlichen 31 Patienten geplant, die nicht offensichtliche Symptome durch den Magenkrebs verursacht hatte. Fünfzehn dieser 31 Patienten (48%) wurde eine Gastrektomie mit Metastasektomie und 16 unterzog Gastrektomie ohne Metastasektomie weil chirurgische Exploration eine unerwartet große Tumorbelastung ergab.
Alle Patienten, die Gastrektomie unterzog sich mit Metastasektomie postoperativen Chemotherapie erhalten. Nineteen der 55 Patienten, die Gastrektomie ohne Metastasektomie unterzog sich nicht postoperativen Chemotherapie erhalten, weil die Entscheidung des Patienten oder verminderte Organfunktion.
Die mediane Überlebenszeit bei Patienten, die Gastrektomie unterzog sich mit und ohne Metastasektomie 21,7 und 12,7 Monaten, bzw. (Abbildung 1). Patienten, die Gastrektomie mit Metastasektomie unterzog hatten signifikant längere Überlebenszeit als Patienten, die Gastrektomie ohne Metastasektomie unterzog. Sechzig Patienten (72%) starben während des Follow-up-Periode, die alle aus krankheitsbedingten Ursachen. Zehn der Patienten (36%), die Gastrektomie mit Metastasektomie unterzog hatte keine Hinweise auf ein Tumorrezidiv zum Zeitpunkt des letzten Follow-up (medianen Follow-up-Periode 29,4 Monate, Bereich 12,2-60,2 Monate). Univariate Analysen zeigten, dass schlechte Überleben signifikant mit NLR >verbunden war; 3.1, CRP-Spiegel > 0,2 mg /dl, Alb Ebene < 3,5 g /dl, CEA Niveau > 6 ng /ml, CA19-9 Pegel > 37 U /ml, das Fehlen von Metastasektomie, und das Fehlen von Chemotherapie (Tabelle 4). Die Anzahl von Organen mit metastatischer Erkrankung eher mit dem Überleben in Verbindung gebracht werden, aber diese Zuordnung nicht signifikant war. Multivariate Analyse der Cox-Proportional-Hazards-Modell, einschließlich der Faktoren im Zusammenhang mit dem Überleben auf univariate Analysen (p < 0,05) unter Verwendung identifiziert NLR > 3,1 (HR = 2,11, 95% CI 1,06-4,22, p = 0,034) und CA19-9 Ebene ≤ 37 U /ml (HR = 2,31, 95% CI 1,22-4,36, p = 0,010) als signifikante Prädiktoren für ein längeres Überleben (Tabelle 5) .Tabelle 4 Univariate bei metastasierendem Magenkrebs-Patienten für die Gesamtüberlebensanalysen, die Operation unterzog (n = 83)
Variable
mittlere Überlebenszeit (Monate)
p-Wert
Alter (Jahre)
0.269
> 65
16.0
< 65
15,6
Sex
0.211
männlich
16,6
Weiblich
11.1
Body-Mass-Index (kg /m2)
0.647
> 21
17,2
< 21
14.2
Hb (g /dl)
0.423
> 12
17,2
< 12
14,4
NLR
< 0,001
> 3,1
21,9
< 3.1
11.1
CRP (mg /dl)
0,016
> 0,2
11.1
< 0.2
17,2
Alb (g /dl)
0,001
> 3.5
17,7
< 3.5
9.8
CEA (ng /ml)
0,022
≤ 6
16,8
> 6
13,4
CA19-9 (U /mL)
0,001
≤ 37
17,7
> 37
10.1
Tumor Lage im Magen
0.426
Ober
16.2
Mitte
15,6
Nieder
16,0
Ganze
13.1
Angrenzend Organ Invasion
0.364
Ja 13.1
Keine
16.2
Sperrige Lymphknoten 0.149
Ja
13,4
Nein
17,7
Histologische Differenzierung
0.404
Differenzierte
16.0
Undifferenzierte
15.6
Metastasierung zu Organe
0.078
1 Organ
17,7
≥2 Organe
14.2
Peritoneal Metastasierung
0.213
Ja
12,5
Kein
17,7
Lebermetastasen
0.784
Ja
16,5
Kein
14,4
Distant Lymphknotenmetastasen
0.973
Ja 14.9
Nein
16,5
Chirurgische Verfahren
0,017
Gastrectomy
12,5
Gastrectomy + Metastasektomie
21,9
Chemotherapie
0.015
Ja
16,6
Nein
8.2
Tabelle 5 Multivariate Analyse für das Gesamtüberleben bei Patienten mit metastasiertem Magenkrebs, die Operation unterzog (n = 83)
Variable
HR
95% CI
p-Wert
NLR > 3,1
3.16
1,81-5,51
< 0,001
CA19-9 > 37 U /ml
2.65
1,55-4,52
< 0,001
Diskussion
Die Ergebnisse dieser Studie zeigen, dass Gastrektomie mit oder ohne Metastasektomie Überleben in einer sehr ausgewählten Gruppe von Patienten mit metastasierten Erkrankung zum Zeitpunkt der Präsentation mit Magenkrebs, im Vergleich zu Patienten, die nicht über einen chirurgischen Eingriff unterziehen verlängert . Viele frühere Studien haben chirurgische Resektion bei metastasierendem Magenkrebs evaluiert, aber diese Studie chirurgischen Eingriff speziell bei Patienten mit metastatischer Erkrankung zum Zeitpunkt der Präsentation ausgewertet, verglichen mit Patienten in der gleichen Einrichtung, die entweder waren nicht für eine chirurgische Resektion bezeichnet oder wurden bewertet, aber waren nicht als für die chirurgische Resektion als geeignet erwiesen. Zu verstehen, dass es eine Auswahlverzerrung, Vergleich der Überlebenskurve des nicht-OP-Gruppe ist (Patienten, die nicht Kandidaten für einen chirurgischen Eingriff und die Patienten waren, die chirurgische Kandidaten gewesen sein kann, aber wurden nicht operiert angeboten) mit der Überlebenskurve der chirurgischen Gruppe schlägt vor, dass ein chirurgischer Eingriff eine günstige Wirkung auf das Überleben hat. In unserer gesamten Kohorte, identifiziert die Faktoren als Prädiktoren für ein längeres Überleben auf der multivariaten Analyse waren PS ≤ 2, NLR ≤ 3.1, Gastrektomie mit oder ohne Metastasektomie und CA19-9 Pegel ≤ 37 U /ml. . Eine separate Analyse der OP-Gruppe zeigte, dass NLR und CA19-9 Ebene in dieser Gruppe die wichtigsten Faktoren im Zusammenhang mit dem Überleben waren
Im Allgemeinen sind die Gründe für die Durchführung Gastrektomie mit oder ohne Metastasektomie in Magenkrebs-Patienten mit Fernmetastasen sind: ( 1) Resektion des Primärtumors zu lindern potenziell lebensbedrohlichen Symptome wie Verstopfung, Perforation oder Blutungen; (2) Reaktionsfähigkeit des Resttumors zu adjuvanten Behandlung nach der Entfernung eines erheblichen Teils der Tumorlast erhöht wird; und (3) mögliche immunologische Vorteile wegen der Reduktion von immunsuppressiven Zytokinen durch den Tumor produziert [13-15]. Gastrectomy ist das Verfahren der Wahl Patienten in ausgewählten, auch wenn es in einer randomisierten Studie mit der Beobachtung im Vergleich nie wurde. Mehrere frühere Studien berichteten, dass die Gastrektomie mit oder ohne Metastasektomie verlängert das Überleben bei Patienten mit metastasierendem Magenkrebs [16, 17]. In unserer Arbeitsgruppe wurden die Indikationen für eine chirurgische Intervention: (1) eine angemessene Organfunktion und akzeptabel PS, (2) ohne umfangreiche Invasion des primären Tumors in benachbarte Organe, und (3) die Abwesenheit von umfangreichen Metastase. Unsere Ergebnisse sind in allgemeiner Übereinstimmung mit denen von früher Studien berichtet, was darauf hindeutet, dass unsere Indikationen für die Chirurgie sind möglich, und dass ein chirurgischer Eingriff ist vorteilhaft für Patienten mit metastasierendem Magenkrebs.
In den letzten Jahrzehnten haben mehrere Studien versucht zu identifizieren die prognostische Faktoren bei Patienten mit metastasierendem Magenkrebs. Im Allgemeinen wird angenommen, dass eine größere Resttumorlast und höhere PS negativ Prognose beeinflussen. Jedoch haben die Verbindungen zwischen Prognose und Vorbehandlungslabordaten nicht vollständig bestimmt worden. Diese Studie identifiziert Vorbehandlung NLR und CA19-9 Ebene als prognostische Faktoren bei Patienten mit metastasierendem Magenkrebs. CEA und CA 19-9 Ebenen reflektieren Tumorbiologie und Marker für Magenkrebs häufig verwendet [18]. CA19-9 kann eine Rolle bei der Adhäsion von Krebszellen spielen an endotheliale Zellen, in hämatogene Metastasierung ergeb [19]. Immunhistochemische Untersuchung zeigte deutliche Expression von CA19-9 bei Magenkrebs Gewebe [20]. Eine Studie berichtet, dass CEA und CA 19-9-Spiegel wurden mit Prognose bei Patienten mit Magenkrebs, die kurative Resektion unterzogen hatten [21]. Eine andere Studie ergab, dass eine erhöhte CA19-9 Ebenen in Magenkrebs-Patienten gut mit verschiedenen Arten von Metastasierung korreliert [22]. Diese Studie identifiziert eine hohe Vorbehandlung CA19-9 Ebene als unabhängiger prognostischer Faktor. Auf der anderen Seite wird zunehmend erkannt, dass die klinischen Ergebnisse bei Krebspatienten beeinflusst werden nicht nur durch die onkologische Eigenschaften des Tumors, sondern auch durch die Host-Responsefaktoren. Es wurde vorgeschlagen, dass NLR (berechnet als Zahl der neutrophilen Granulozyten durch Lymphozytenzahl geteilt), CRP und Albumin-Host-Response-Faktoren in verschiedenen soliden Tumoren, einschließlich Magenkrebs zu reflektieren. Alle Autoren gelesen und genehmigt haben das endgültige Manuskript.
 Umgang mit Zöliakie
Umgang mit Zöliakie
 Die Forschung befasst sich mit Aerobiomen,
Die Forschung befasst sich mit Aerobiomen,
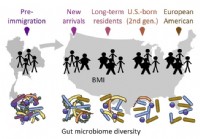 Die Migration beeinflusst die Darmmikrobiota, was sich wiederum auf die Gesundheit auswirkt, finden Forscher
Die Migration beeinflusst die Darmmikrobiota, was sich wiederum auf die Gesundheit auswirkt, finden Forscher
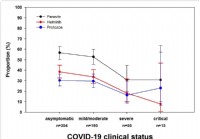 Untersuchungen zeigen, dass ein Befall mit Darmparasiten den Schweregrad von COVID-19 verringert
Untersuchungen zeigen, dass ein Befall mit Darmparasiten den Schweregrad von COVID-19 verringert
 Ein Multi-Omics-Ansatz zur Entwicklung von Medikamenten gegen COVID-19
Ein Multi-Omics-Ansatz zur Entwicklung von Medikamenten gegen COVID-19
 Länder mit älterer Bevölkerung haben höhere SARS-CoV-2-Infektionen und -Todesfälle,
Länder mit älterer Bevölkerung haben höhere SARS-CoV-2-Infektionen und -Todesfälle,
 Rotavirus spielt eine Rolle bei der Entwicklung von Typ-1-Diabetes
Ein neuer Artikel, der am 10. Oktober in der Zeitschrift PLOS Pathogens veröffentlicht wurde. 2019, behauptet, dass das gewöhnliche Rotavirus für einige Fälle von Typ-1-Diabetes verantwortlich sein kö
Rotavirus spielt eine Rolle bei der Entwicklung von Typ-1-Diabetes
Ein neuer Artikel, der am 10. Oktober in der Zeitschrift PLOS Pathogens veröffentlicht wurde. 2019, behauptet, dass das gewöhnliche Rotavirus für einige Fälle von Typ-1-Diabetes verantwortlich sein kö
 Es ist sicher, Rohkost an Haustiere zu verfüttern,
findet neue Studie Eine große multinationale Studie zeigt, dass Tierbesitzer nicht glauben, dass die Fütterung von Rohkost das Infektionsrisiko für Haushaltsmitglieder erhöht. Rohkost umfasst alles ro
Es ist sicher, Rohkost an Haustiere zu verfüttern,
findet neue Studie Eine große multinationale Studie zeigt, dass Tierbesitzer nicht glauben, dass die Fütterung von Rohkost das Infektionsrisiko für Haushaltsmitglieder erhöht. Rohkost umfasst alles ro
 Ultraviolettes B-Licht ist gut für das Darmmikrobiom
Eine kleine Studie in der Zeitschrift veröffentlicht Grenzen in der Immunologie am 24. Oktober 2019, zeigt, dass die Exposition gegenüber ultraviolettem B (UVB)-Licht, was üblicherweise durch Sonnen
Ultraviolettes B-Licht ist gut für das Darmmikrobiom
Eine kleine Studie in der Zeitschrift veröffentlicht Grenzen in der Immunologie am 24. Oktober 2019, zeigt, dass die Exposition gegenüber ultraviolettem B (UVB)-Licht, was üblicherweise durch Sonnen