Incidencia y factores de riesgo del síndrome post-quirúrgica después de la gastroparesia laparoscópica y la gastrectomía radical abierta
Resumen Antecedentes
Francia El objetivo de este estudio fue investigar las diferencias y los factores que influyen para la gastroparesia postquirúrgica incidencia síndrome de la cirugía laparoscópica y la gastrectomía radical abierta. se recogieron
Métodos
Los datos clínicos de 563 pacientes que fueron sometidos a una gastrectomía radical abierta para el cáncer gástrico y 72 casos que recibieron gastrectomía radical laparoscópica. Se analizaron retrospectivamente la incidencia del síndrome post-quirúrgica gastroparesia, características clínicas, curso de la enfermedad, y los factores de riesgo de estos dos grupos.
: Resultados de la No hubo diferencia estadística para la tasa de incidencia del síndrome de la gastroparesia postquirúrgica entre la cirugía laparoscópica y abierta radical gastrectomía (6,9% vs. 3,7%, p Hotel > 0,05). Preoperatorio de obstrucción del tracto de salida y la anastomosis Billroth II fueron los dos factores de riesgo para el síndrome de la gastroparesia postquirúrgica en el grupo de gastrectomía radical abierta y la cirugía laparoscópica para el grupo de cáncer gástrico. Los mismos resultados se obtuvieron a partir de un análisis estadístico de regresión logística. Edad mayor de 70 años también fue uno de los factores de riesgo del síndrome gastroparesia postquirúrgica en el grupo de gastrectomía radical abierta (P Hotel < 0,05). Conclusiones
laparoscópica gastrectomía radical para el cáncer gástrico no aumenta el incidente tasa de síndrome post-quirúrgica gastroparesia.
Palabras clave
Laparoscopio gastrectomía radical gastroparesia factores psicológicos Antecedentes
gastroparesia es un trastorno heterogéneo crónica de la motilidad gástrica. La gastroparesia se define como el vaciado gástrico retardado de una comida sólida en ausencia de obstrucción mecánica [1]. Los síntomas característicos de la gastroparesia variaron de leves a severos incluyen náuseas, vómitos, dolor epigástrico, saciedad precoz, plenitud, anorexia y /o pérdida de peso [2]. retraso del vaciamiento gástrico se considera que contribuyen a la enfermedad de reflujo gastroesofágico y la dispepsia funcional [3], y daña gravemente la capacidad de los pacientes para administrar la nutrición, la salud, y las interacciones sociales. Algunos estudios sugieren que hay muchas etiologías para la gastroparesia. La causa subyacente no puede ser identificado en el 36 a 49% de los pacientes [4], que se llama gastroparesia idiopática
En la actualidad, el interés creciente ha dado lugar a un aumento espectacular en la caracterización y diagnóstico de gastroparesia.; sin embargo, la enfermedad sigue siendo [5] en-reconocido. Cuando la gastroparesia se diagnostica adecuadamente, el tratamiento médico puede aliviar algunos de sus síntomas [6]. Los medicamentos que se usan comúnmente son agentes procinéticos, tales como metoclopramida, eritromicina, la domperidona, y cisaprida. Un gran número de pacientes tienen dificultades para tolerar el tratamiento a largo plazo debido a los efectos secundarios de estos fármacos, incluyendo el, gran carga económica al tratamiento farmacológico y un gran dolor psíquico de los pacientes. Debido a que la eficacia de la medicina en el tratamiento de la gastroparesia está ciertamente limitado, gastroparesia también trae continua enormes retos para los médicos.
Gastrectomía radical abierta y laparoscópica son los tratamientos de rutina para el cáncer gástrico. La característica común de las dos operaciones es perjudicial para la función fisiología anatómica normal, lo que puede dar lugar a diferentes grados de trastornos de la movilidad gastrointestinal, especialmente la disfunción de vaciado gástrico. Algunos pacientes no pueden volver a la normalidad, lo que puede resultar en el postoperatorio prolongado de recuperación y estancias en el hospital, y el aumento de carga psicológica. El objetivo de este estudio fue analizar retrospectivamente la incidencia del síndrome de la gastroparesia posquirúrgica entre los pacientes de carcinoma gástrico que reciben gastrectomía radical abierta desde enero de 2004 a enero de 2010 y que reciben gastrectomía radical laparoscópica desde abril de 2009 a diciembre de 2010 y para explorar sus características clínicas, curso de la enfermedad y factores de riesgo.
Métodos
Este estudio retrospectivo fue aprobado por el comité ético del hospital Décima Popular de la Universidad de Tongji y el consentimiento informado por escrito se obtuvo de todos los pacientes que reciben tratamiento. Entre enero de 2004 enero de 2010, 563 pacientes fueron sometidos a una gastrectomía radical abierta para el cáncer gástrico (linfadenectomía D2 estándar). Entre abril de 2009 diciembre de 2010, 72 pacientes recibieron gastrectomía radical laparoscópica para el cáncer gástrico (linfadenectomía D2 estándar). Todos los casos fueron diagnosticados de acuerdo con los requisitos siguientes: una o varias pruebas que sugieren que no había obstrucción mecánica en el tracto de salida gástrico; el volumen de drenaje del estómago era > 800 ml /día y se prolongó durante más de 10 días; no hubo obvio desequilibrio hidroelectrolítico; gastroparesia no fue inducida por condiciones tales como la diabetes, el hipotiroidismo y la enfermedad del tejido conectivo; y no se utilizaron fármacos que afectan la contracción del músculo liso.
Todos los casos fueron examinados por gastroenterography superior con 30% diatrizoato de meglumina y un gastroscopio durante el proceso de diagnóstico y tratamiento. Se excluyeron los pacientes con gastroparesia sospechosos sin gastroenterography superior y el examen gastroscopio. La albúmina plasmática en ayunas y la glucosa en sangre fueron detectados antes de la operación. Todos los exámenes gastroscopio mostraron que no había olas peristálticas o pocas ondas peristálticas, o inflamación crónica o úlcera leve de la anastomosis, y ninguna obstrucción mecánica en la anastomosis gastrointestinal aprobada por endoscopia. gastroenterography superior con diatrizoato de meglumina oral de la observación de un cambio dinámico de agente de contraste en el estómago mostró que había ondas peristálticas débiles o no hay ondas peristálticas; Obviamente, agente de contraste residual en el estómago indica ninguna obstrucción mecánica en la anastomosis gastrointestinal y el retraso en el vaciamiento gástrico.
combinación con la literatura [7, 8], se comparó el grupo de cirugía abierta con el grupo de cirugía laparoscópica en términos de edad, género , procedimientos quirúrgicos, obstrucción del tracto de salida, y el nivel de albúmina antes de la operación. Todos los análisis estadísticos se realizaron con el software SPSS 17.0 (SPSS Inc., Chicago, IL, EE.UU.). Se utilizó la prueba de chi-cuadrado para comparar la tasa de incidencia de la gastroparesia para los dos grupos. . Se utilizó el método de regresión logística para analizar los factores de riesgo de la tasa de incidencia de la gastroparesia después de la operación
Resultados
Veintiún pacientes (12 varones, nueve mujeres, con una edad media de 69,8 años) desarrollaron gastroparesia en el grupo de cirugía abierta con una tasa de incidencia de 3,7% (21/563). Cinco casos tenían malestar epigástrico y la saciedad vómitos recurrentes de un líquido a semifluido dieta 6 a 7 días después de la operación. El examen físico reveló capotement. El volumen de drenaje en los otros 16 pacientes aumentó gradualmente y descompresión gastrointestinal continuó hasta la recuperación de la motilidad gástrica. Cinco pacientes (cuatro varones y una mujer, con una edad media de 71,3 años) desarrollaron gastroparesia en el grupo de cirugía laparoscópica con una tasa de incidencia de 6,9% (5/72). Un paciente tuvo molestias saciedad epigástrico y vómitos recurrentes de un líquido a semifluido dieta de 7 días después de la operación. Otros pacientes mostraron que el volumen de drenaje aumenta gradualmente durante el uso del tubo gástrico permanente después de la operación y descompresión gastrointestinal se mantuvo hasta que la recuperación de la motilidad gástrica. No hubo diferencia estadísticamente significativa en la incidencia gastroparesia entre los dos grupos (6,9% vs. 3,7%, p = 0,197
).
Se realizó un análisis de correlación entre la incidencia y la gastroparesia diferentes factores de riesgo como la edad, el género, hipoalbuminemia antes de la operación, cierre de la vía de salida, y el método de anastomosis gastrointestinal. El análisis estadístico en el grupo de cirugía abierta mostró que la tasa de incidencia de la gastroparesia a > 70 años de edad, fue obviamente mayor que aquella a < 70 años de edad. La ocurrencia de la gastroparesia en funcionamiento Billroth II fue marcadamente superior a la de operación Billroth I. incidencia Gastroparesis en pacientes con obstrucción de salida de pista antes de la cirugía fue significativamente mayor que en los pacientes sin obstrucción pista de salida. ocurrencia gastroparesia no se asoció con el género y la hipoalbuminemia antes de la cirugía (ver Tabla 1). Los resultados estadísticos del grupo de operación laparoscópica sugirieron que Billroth II anastomosis y cierre de la vía de salida antes de la cirugía fueron los factores de riesgo para la gastroparesia (ver Tabla 2). Por lo tanto, la incidencia gastroparesia después de la gastrectomía subtotal radical fue significativamente relacionados con el cierre de la vía de salida antes de la cirugía y el método de reconstrucción de los sistemas gastrointestinal tract.Table 1 Correlación entre la incidencia y la gastroparesia diferentes factores después de la gastrectomía radical abierta para el cáncer gástrico
Grupo
Edad (> 70 /< 70 años) guía empresas género (hombre /mujer)
tipo Cirugía (Billroth I /Billroth II)
cierre de la vía de salida (si /no) guía empresas Hipoalbuminemia (sí /no)
grupo gastroparesia
16/5 12/9
7/14 página 13 /8
7/14
grupo Nongastroparesis
299/253 301/251
306/246
211/341 187/365
χ2 valor
3.964
0,056 3,987
4.794 1.231
P
valor
0,046 0,813
0,045
0,029 0,759
sobre Table 2 la correlación entre la incidencia y la gastroparesia diferentes factores después de la gastrectomía radical laparoscópica para el cáncer gástrico
Grupo
Edad (> 70 /< 70 años) guía empresas género (hombre /mujer)
tipo de Cirugía (Billroth I /Billroth II)
pista obstrucción del flujo (si /no) guía empresas Hipoalbuminemia (sí /no)
grupo gastroparesia
4/1
4/1 0/5
4/1 1/4
grupo Nongastroparesis
41/26 39/28
43 /24
20/47 23/44
P
valor
0,644 0,642
0,008 0,039
0.659
P
valor calculado por el método de probabilidad exacta de Fisher (dos colas).
Además, el análisis de regresión logística no condicional y multifactorial se llevó a cabo con la incidencia de la gastroparesia como la variable dependiente y otras estadísticas como variables independientes. Los resultados también mostraron que el cierre de la vía de salida antes de la cirugía y anastomosis Billroth II fueron los dos factores de riesgo. La cirugía laparoscópica no aumentó el riesgo de incidencia de la gastroparesia (ver Tabla 3) .Tabla 3 Resultados del análisis de regresión logística no multifactorial
factor relevante
Odds ratio
Chi-cuadrado
valor P
cierre de la vía flujo de salida antes de la cirugía
3.179 8.967
0,018
Billroth II anastomosis
4.278 7.657
0,008 MyBestPlay Todos gastroparesia pacientes se les proporcionó continuar la descompresión gastrointestinal, la infusión de fluidos, y el apoyo nutricional para mantener el balance de agua y electrolitos. Los pacientes con hipoalbuminemia fueron apoyados con albúmina humana. La metoclopramida 20 mg /día por vía intravenosa, la domperidona 10 mg tres veces al día por inyección tubo de estómago, y eritromicina 250 mg dos veces al día mediante inyección tubo estomacal se convirtió en tratamientos de rutina. Algunos pacientes se les dio la acupuntura, la fisioterapia y otras terapias al mismo tiempo Veintiún pacientes gastroparesia en el grupo de operación de apertura y cinco casos en el grupo de cirugía laparoscópica recuperaron la motilidad gástrica y fueron dados de alta con éxito después del tratamiento conservador. Entre estos pacientes, seis casos se recuperaron de la motilidad gástrica dentro de 2 semanas, 10 casos dentro de 3 semanas, ocho casos dentro de 4 semanas, y dos casos dentro de > 4 semanas. No hubo pacientes que se sometieron a reoperación Las recomendaciones para la psicoterapia fueron los siguientes:. Consultamos el psicólogo en nuestro hospital, trabajado a cabo cursos de orientación psicológica y de pacientes educados con la ayuda de las enfermeras y familiares
Discusión La gastroparesia es un
trastorno del tracto gastrointestinal con manifestaciones variables. gammagrafía gástrica ha sido ampliamente utilizada para el diagnóstico de gastroparesia. Sin embargo, gravedad de los síntomas y la presentación clínica no se relacionan con el grado de retraso en el vaciado gástrico [9, 10]. A diferencia de la enfermedad de reflujo gastroesofágico, esofagitis erosiva, donde, estenosis péptica del esófago y el esófago de Barrett son identificadores específicos para los pacientes con enfermedad grave, las características clínicas que indican la gravedad de la gastroparesia están mal definidos [11]. Los síntomas de dolor abdominal superior, náuseas y vómitos son subjetivas y objetivas para los marcadores de complicaciones de la gastroparesia grave se carece [11]. La gastroparesia puede deberse a la disfunción neuromuscular. gastroparesia diabética está clasificado en más de dos tercios de los encuestados como la principal causa de la gastroparesia. La prevalencia de las causas de la gastroparesia está claro debido a datos epidemiológicos limitados. La presentación clínica de la gastroparesia es muy variada. Los resultados de un estudio de la población de Olmstead County, Minnesota muestran que las náuseas y los vómitos son comunes (74% y 53%, respectivamente) en comparación con el dolor abdominal (45%) [4].
Recientemente, con la técnica prevalente y mejorada de la laparoscopia, la operación radical para el carcinoma del estómago bajo la laparoscopia (linfadenectomía estándar D2) con una serie de ventajas tales como una pequeña herida y la recuperación temprana es más popular. Sin embargo, en la actualidad existen pocos estudios acerca de gastroparesia después de la gastrectomía radical laparoscópica para el cáncer gástrico. Este estudio analizó retrospectivamente la incidencia y los factores que influyen para el síndrome de la gastroparesia posquirúrgica después de la gastrectomía radical laparoscópica y abierta. La gastroparesia es una complicación en cirugías abdominales y su incidencia tiene una tendencia a aumentar gradualmente. La principal manifestación clínica de la gastroparesia es la obstrucción no mecánica del tracto de salida gástrico. El mecanismo de la gastroparesia hasta ahora todavía no está claro. La gastroparesia puede asociar con el daño de un marcapasos eléctrica gástrica, disfunción gastrointestinal, y la resección vago después de gastrectomía subtotal [12] Hay múltiples factores que pueden ser atribuibles a la incidencia de la gastroparesia, así como la interacción o interferencia entre los diferentes factores puede tener sentido falso. Los resultados de este estudio mostraron que no hubo diferencia estadística para la incidencia gastroparesis entre la cirugía abierta y laparoscópica (P
> 0,05). En términos de incidencia absoluta, sin embargo, gastroparesis ocurrencia de abierto fue menor que la de la cirugía laparoscópica (3,7% vs. 6,9%), que puede estar asociado con el tamaño pequeño de la muestra en el grupo de cirugía laparoscópica. Los resultados del análisis estadístico en el grupo de cirugía abierta y el grupo de cirugía laparoscópica, respectivamente, sugirieron que preoperatoria obstrucción del tracto de salida y la anastomosis Billroth II fueron los dos factores de riesgo del síndrome post-quirúrgica gastroparesia (P Hotel < 0,05). En el grupo de cirugía abierta, la edad también fue un factor de riesgo para la ocurrencia de la gastroparesia, mientras que no hubo diferencias estadísticamente significativas para la edad en el grupo de cirugía laparoscópica. El pequeño número de pacientes en el grupo de cirugía laparoscópica puede ser un factor crítico que contribuye a esta diferencia. El aumento del tamaño de la muestra del grupo de cirugía laparoscópica es necesario por tanto en estudio. México La principal diferencia entre la cirugía laparoscópica y la operación radical abierta para el carcinoma del estómago es el tiempo de operación con excepción de la incisión operatoria y el trauma quirúrgico En este estudio, no hay un análisis estadístico para el tiempo de funcionamiento entre los dos grupos; sin embargo, el tiempo de operación para la corrección radical bajo el laparoscopio para el cáncer gástrico es más larga que la de la operación de radical libre. El tiempo de cada operación fue más de 240 minutos en los cinco pacientes del grupo de gastroparesia laparoscópica, entre los que el tiempo más largo fue de 320 minutos. Entre estos cinco pacientes hay tres pacientes con cirugías previas, que pueden causar la adhesión intraperitoneal grave y prolongar el tiempo de funcionamiento. Además, la limpieza linfático, del estómago se tira excesivamente durante la operación, y el exceso de la ligadura y el daño de los vasos gástricos puede causar lesiones del músculo liso gástrico, plexos nerviosos gástricas y plexos nerviosos retroperitoneales, dando lugar a retraso del vaciamiento gástrico [13] Antiguo la edad también es un factor de aumento de la dificultad operación, debido al aumento de la fragilidad del tejido, sangrado fácil, las funciones corporales inferiores a los pacientes jóvenes y enfermedad cardiopulmonar que lo acompaña. Los pacientes con enfermedad de base, una enfermedad grave y otras cirugías abdominales previas pueden, por tanto, tener un tiempo de funcionamiento más largo, y que deben evaluar cuidadosamente estos pacientes antes de la operación, el control de la enfermedad básica y mejorar la condición de todo el cuerpo. Un equipo quirúrgico de reciente creación, los asistentes quirúrgicos desconocidas y cooperación deficientes también se convirtió en factores para el tiempo de funcionamiento prolongado en cinco pacientes del grupo de gastroparesia laparoscópica. La mejora de la profesionalidad y la capacidad técnica y el nivel del cirujano, especialmente el ayudante, y la división sensible de los cirujanos que participan en la operación puede ser beneficioso para la prevención de la gastroparesia, y debemos trabajar en estrecha colaboración con el operador para realizar operaciones ordenada y acortar el tiempo de operación.
el factor de la psicología pueden desempeñar un papel importante en la incidencia y el tratamiento de la gastroparesia. reacción de estrés del organismo causado por la ansiedad, nerviosismo, miedo, insomnio, y así sucesivamente, en el período perioperatorio hace la función del sistema nervioso vegetativo desordenada, excita el nervio simpático, e inhibe las neuronas activadas de nervios gastrointestinal plexo y las catecolaminas liberadas por el final nervio simpático para combinar directamente la α-receptor y β-receptor en el citomembrana de células del músculo liso gastrointestinal, y la contracción de células de músculo liso gastrointestinal y el vaciamiento gástrico [14]. Este estudio mostró que existían serias preocupaciones psicológicas existentes en cinco pacientes gastroparesia del grupo de cirugía laparoscópica, que presta gran atención a la enfermedad antes y después de la operación, se centró en los detalles más pequeños, imaginaron la gravedad de su propia enfermedad, y siempre considerados sí no bien cuando el diagnóstico de gastroparesia. En estos pacientes, el jugo gástrico no pudo reducir y había ciertos grados de consejos psicológicos. El tratamiento del paciente con la mayoría de la gastroparesia ansiedades psicológicos graves duró 6 meses. El paciente fue retirado por la fuerza de la sonda gástrica bajo la condición de jugo gástrico 1.000 ml /día y luego provisto de consuelo psíquica, y después de 3 días se llevó con éxito alimento sin sensación de malestar. Estos hallazgos indican que el factor psicológico es un factor importante para la incidencia de la gastroparesia.
Enfermedades básicas existentes son un factor de riesgo para el retraso del vaciamiento gástrico. La hiperglucemia puede inhibir la secreción y liberación de la motilina. azúcar en la sangre > 10 mmol /l puede inducir arritmias electrogastric y reducir la presión intragástrica, y, finalmente, retrasar el vaciado gástrico. La hiperglucemia también puede inhibir la acción promotora de Erythrocin para el vaciado gástrico. Hipoproteinemia después de la operación puede inducir fácilmente edema de las paredes gastrointestinales y anastomosis, lo que resulta en la discinesia local y la prolongación de la recuperación de la función gastrointestinal. Aunque este estudio elimina los pacientes con un diagnóstico claro de la diabetes, algunos pacientes incluidos todavía tienen hiperglucemia temporal después de la cirugía. Por otra parte, los pacientes que se encuentran en el estado de rodamiento cáncer, y algunos pacientes todavía tienen obstrucción del píloro con la desnutrición y la hipoproteinemia o anemia. Estos factores aumentan la incidencia de la gastroparesia. Sin embargo, los resultados del estudio sugieren que la hipoproteinemia no es un factor de riesgo para la incidencia de la gastroparesia.
Creemos que las siguientes medidas desempeñan ciertas funciones en la prevención de la incidencia de la gastroparesia. azúcar en la sangre debe ser controlada de forma activa antes de la cirugía. Hipoproteinemia y anemia debe corregirse. calorías suficientes deben ser apoyados después de la operación. Una cantidad apropiada de sangre, plasma, y la albúmina puede ser transfundida. transfusión de glucosa debe ser controlada durante la infusión de fluido. La nutrición enteral se proporciona en la mayor medida. El quimo normalmente pasa la estimulación en la parte inicial del duodeno desde el estómago después de Billroth I anastomosis, que está de acuerdo con la anatomía y fisiología normal y coordina el motor gastrointestinal. Como resultado, en los pacientes con Billroth I anastomosis la recuperación de la función gastrointestinal después de la operación es rápida y el motor gastrointestinal coordina normalmente, mientras que los pacientes son propensos a la incidencia gastroparesis, debido a un cambio evidente de las condiciones gástricas, y el espasmo y la mala coordinación de peristole [14]. Los resultados de este estudio acuerdo con el de la investigación anterior. El proceso de reconstrucción de la pista gastrointestinal se ajusta al estado de la anatomía y de la fisiología en la mayor medida, lo que conduce a la coordinación motora gastrointestinal. Billroth I anastomosis debe intentarse si las condiciones lo permiten en los pacientes con enfermedad benigna
Conclusión
En resumen, la gastroparesia después de la operación radical para el cáncer gástrico no es común.; Sin embargo, todavía es digno de preocupación. Este estudio sugiere que no hay diferencia estadística para la tasa de incidencia del síndrome de la gastroparesia postquirúrgica entre la cirugía laparoscópica y la gastrectomía radical abierta, y la terapia psicológica puede desempeñar un papel importante en el tratamiento de la gastroparesia, que ofrece nuevas ideas para la investigación de la gastroparesia.
Autores ' información
Hongbo Meng y Zhou Donglei deben ser considerados como co-autores en primer lugar.
Declaraciones
Conflicto de intereses
Los autores declaran que no tienen intereses en competencia.
contribuciones de los autores
HM DZ y participó en el diseño, análisis e interpretación de datos y redactó el manuscrito. XJ, WD y LL ayudaron a recuperar la información patológica y clínica y proporcionar información valiosa durante la preparación del manuscrito. Todos los autores revisado y aprobado el manuscrito final.
 Microplástico identificado en desechos humanos por primera vez
Microplástico identificado en desechos humanos por primera vez
 La microbiota intestinal podría predecir la gravedad de COVID-19
La microbiota intestinal podría predecir la gravedad de COVID-19
 El café ayuda a desarrollar microbios intestinales saludables y ayuda a los movimientos intestinales
El café ayuda a desarrollar microbios intestinales saludables y ayuda a los movimientos intestinales
 Wegovy, medicamento para bajar de peso aprobado por la FDA
Wegovy, medicamento para bajar de peso aprobado por la FDA
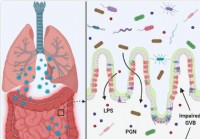 El intestino permeable y la disbiosis microbiana podrían contribuir a la tormenta de citocinas en casos de COVID-19 gravemente enfermos
El intestino permeable y la disbiosis microbiana podrían contribuir a la tormenta de citocinas en casos de COVID-19 gravemente enfermos
 Ácido glicirrícico como fármaco candidato para COVID-19
Ácido glicirrícico como fármaco candidato para COVID-19
 Entendiendo la acidez estomacal
Acidez, la sensación de ardor que se produce en el pecho o en la garganta, suele ser un problema temporal, tal vez comiste algo picante, pero para algunas personas, puede ser crónico. La acidez estoma
Entendiendo la acidez estomacal
Acidez, la sensación de ardor que se produce en el pecho o en la garganta, suele ser un problema temporal, tal vez comiste algo picante, pero para algunas personas, puede ser crónico. La acidez estoma
 Los mensajeros de proteínas del microbioma humano arrojan luz sobre la salud humana
El cuerpo humano ha sido estudiado durante siglos, pero todavía hay misterios que aún no se han revelado. Por ejemplo, se descubrió que hay billones de bacterias viviendo dentro del cuerpo, los que so
Los mensajeros de proteínas del microbioma humano arrojan luz sobre la salud humana
El cuerpo humano ha sido estudiado durante siglos, pero todavía hay misterios que aún no se han revelado. Por ejemplo, se descubrió que hay billones de bacterias viviendo dentro del cuerpo, los que so
 La luz ultravioleta B es buena para el microbioma intestinal
Un pequeño estudio publicado en la revista Fronteras en inmunología el 24 de octubre 2019, muestra que la exposición a la luz ultravioleta B (UVB), que comúnmente se logra a través de la exposición
La luz ultravioleta B es buena para el microbioma intestinal
Un pequeño estudio publicado en la revista Fronteras en inmunología el 24 de octubre 2019, muestra que la exposición a la luz ultravioleta B (UVB), que comúnmente se logra a través de la exposición