Toteutettavuus tehostetun toipuminen leikkauksen jälkeen mahalaukun leikkauksen: retrospektiivinen tutkimus
tiivistelmä
tausta
Enhanced toipuminen leikkauksen jälkeen (ERAS) ohjelmat on raportoitu olevan toteutettavissa ja hyödyllistä ylläpitää elintoimintojen ja helpottaa toipumista peräsuolen leikkauksen . Että tällaisia ohjelmia mahalaukun leikkausta jää epäselväksi. Tässä tutkimuksessa arvioitiin, onko ERAS ohjelma on toteutettavissa potilaille, joille tehdään mahalaukun leikkaus. Tool Menetelmät
Koehenkilöt olivat potilaat, joille tehtiin mahalaukun leikkaus välillä kesäkuu 2009 ja helmikuun 2011 Department of ruuansulatuskanavan leikkauksen, Kanagawa Cancer Center. He saivat perioperatiivinen hoito erään ERAS ohjelmaan. Kaikki tiedot haettiin takautuvasti. Ensisijainen päätepiste oli esiintyvyyttä leikkauksen jälkeisiä komplikaatioita. Toissijainen päätepiste oli leikkauksen jälkeisiä tuloksia.
Results
Kaikkiaan 203 potilasta tutkittiin. Mukaan Clavien-dindo luokitus, esiintyvyys ≥ grade 2 leikkauksen jälkeisiä komplikaatioita oli 10,8% ja ≥ 3. asteen komplikaatioita oli 3,9%. Lähes kaikki potilaat eivät vaadi viiveen aterian step-up (95,1%). Vain 6 potilasta (3,0%) koki reoperation. Mediaani leikkauksen jälkeinen hoitoaika sairaalassa oli 9 päivää. Vain 4 potilaalla (2,0%) tarvitaan takaisinottoa. Ei ollut kuolleisuutta.
Johtopäätökset
Tuloksemme viittaavat siihen, että meidän ERAS ohjelma on toteutettavissa potilaille, joille tehdään mahalaukun leikkaus.
Avainsanat
Enhanced toipuminen leikkauksen jälkeen Mahasyöpää gastrectomy toteutettavuus Leikkauksen jälkeiset komplikaatiot Background
Mahalaukun syöpä on toiseksi suurin syy syöpään liittyvät kuolemat maailmanlaajuisesti [1]. Täydellinen kirurginen resektio näyttelee tärkein rooli parannuskeino mahasyövän; kuitenkin, leikkaus mahasyövän edelleen korkean riskin menettely on kliinisesti merkittävä leikkauksen jälkeisiä stressi, komplikaatioita, ja jälkiseurauksia. Sairastavuus ja kuolleisuus radikaali gastrectomy alueella 9,1-46,0% ja 0-13%: lla [2-7].
Enhanced toipuminen leikkauksen jälkeen (ERAS) ohjelmista on esitetty säilytettäväksi fysiologisesta ja helpottaa leikkauksen jälkeisestä toipumisesta [8] . Seuraavissa tutkimuksissa ERAS katsottiin vähentää sairastuvuutta, lyhentää Sairaalahoito [9-11]. ERAS ohjelmissa on monia elementtejä, kuten ennen leikkausta koulutus, ennen leikkausta hiilihydraatti lastaus, laiminlyönnistä suolen valmisteluun, epiduraali kivunlievitystä ilman opioideja, varhainen leikkauksen jälkeinen enteraaliseen ruokintaan, varhainen mobilisointi potilaiden ja verisuonitukosten profylaksi. Vuonna peräsuolen leikkaus, useat tutkimukset ovat raportoineet, että ERAS ohjelmat ovat toteutettavissa ja hyödyllisiä [9-11].
Olemme aiemmin osoittaneet, että ERAS protokolla on hyötyä potilaille, joille tehdään valittavia radikaali gastrectomy [12]. Muut tutkimukset ovat raportoineet, että ERAS ohjelmia tai nopeutettua leikkaus mahalaukun leikkaus voi nopeuttaa leikkauksen jälkeinen kuntoutus [13-18]. Kuitenkin potilaiden määrä arvioitiin näissä tutkimuksissa oli pieni. Lisäksi joissakin tutkimuksissa havaittiin, että ilmaantuvuus joidenkin leikkauksen jälkeisiä komplikaatioita, etenkin pahoinvointi, oksentelu, ja leikkauksen jälkeinen suolentukkeuma, taipumus olla suurempi ERAS ryhmässä kuin tavanomaisessa ryhmässä, mikä viittaa siihen, että ERAS ohjelmat saattavat lisätä riskiä joidenkin komplikaatioita maha leikkaus. Koska nämä myös ristiriitaisia tuloksia, on välttämätöntä vahvistaa, onko mahdollista ERAS ohjelmien mahalaukun leikkausta.
Tässä tutkimuksessa arvioitiin, onko ERAS ohjelma oli mahdollista yli 200 potilasta, joille tehtiin mahalaukun leikkausta. Painotettiin leikkauksen jälkeisiä ruoansulatuskanavan komplikaatioita. Tool Menetelmät
Potilaat
välisenä kesäkuussa 2009 ja helmikuussa 2011 yhteensä 256 potilasta, joilla mahalaukun syövän leikkauksessa laitoksella ruuansulatuskanavan leikkauksen, Kanagawa Cancer Center. Sisällyttäminen kriteerit tässä tutkimuksessa olivat (1) histologisesti diagnosoitu adenokarsinooma mahalaukun ja (2) vastaanottamista valittavia distaalisen gastrectomy tai koko gastrektomia kanssa imusolmukkeiden. Me ulkopuolelle potilaat, jotka ennen leikkausta saanut mitään kemoterapiaa tai sädehoitoa. Olemme myös poissuljettu potilaat, joille tehtiin proksimaalinen gastrectomy tai laparoscopy-avusteinen yhteensä gastrektomia koska nämä menettelyt eivät ole vakiona Japanissa ja käytetään pääasiassa osallistuneista potilaista kliinisissä kokeissa. Nämä leikkaukset ovat itse ei ole vahvistettu turvallista ja mahdollista vielä.
Kaikki potilaat saivat leikkaussalin hoitoa mukaan meidän ERAS ohjelmaan. Toimintaa suoritettiin samalla joukkue kirurgien (kolme asiantuntijaa ja neljä harjoittelijat). Periaatteessa potilaalla on ennen leikkausta diagnoosi vaiheen I sairauden saanut laparoskopinen kanssa D1 + leikkelyn, ja toisia avoimen leikkauksen kanssa D2 leikkelyn [19].
ERAS ohjelma
niiden Cochrane-katsauksessa, Spanjersberg et al
. huomioon Eras protokollia kuin ohjelmia, jotka sisältävät 7 tai useampi 17 ERAS kohteita [10]. Meidän ERAS Ohjelma sisälsi 13 kohteita.
Preoperatiivisen
Preoperatiivisen ohjausta pidettiin poliklinikalla ennen sairaalahoitoa ja osastolla maahantulon jälkeen. Potilaat voivat syödä normaalia ruokavaliota, kunnes päivällinen päivän ennen leikkausta. Magnesiumoksidia ja New Lecicarbon
® peräpuikko (Zeria Pharmaceutical Co., Ltd., Tokio, Japani) annettiin päivänä ennen leikkausta (taulukko 1) .table 1 Aikataulu modifioidun ERAS ohjelma
Operatiivinen päivä
-1
0
+1
+2
+3
+4
+5
+6
+7
Preoperatiivisen neuvonta
Preoperatiivinen ohjausta pidettiin poliklinikalla ennen sairaalahoitoa ja osastolla maahantulon jälkeen.
Esilääkitys
Potilaat eivät saa sedaatiota.
Oral saanti
Normaali ruokavalio keskiyöhön
suun hydraatioliuokseen (OS-1 ®) 3 h ennen leikkausta
Juo vettä ja suun ravinnon täydennys (Endure Liquid®) B Nestemäinen ruokavalio (3 askelmaa pehmeä ruokavalio 2 päivän välein) B suolen valmistelu
1 g magnesiumoksidia ja New Lecicarbon® peräpuikko
anestesia ja Kipulääkkeet
Yhdistelmä epiduraali kivunlievitystä (TH7-11) ja yleisanestesian aikana leikkauksen
Jatkuva rintarangan epiduraali-infuusio kipulääkkeiden leikkauksen jälkeen
→
poistaminen epiduraalikatetri
tulehduskipulääkkeet laskimoon leikkauksen jälkeen kaksi kertaa vuorokaudessa
→
Acetoaminophen kolme kertaa päivässä suun kautta
→
→
→
Drain ja NGT
o valua distaalinen gastrektomia yksi tai kaksi viemäriin yhteensä gastrektomia
poistaminen valua (t)
NGT poistettiin heti leikkauksen jälkeen
Virtsan katetrin
poistaminen
ADL
kannustaa istua sängystä yli 6 h
kannustaa kävelemään pituus ward
→
→
→
→
→
Antithromboprophylaxis
yhtään
ihonalainen injektio veren hyytymistä estävä aine (enoksapariininatriumiin tai fondaparinuuksihoitoa) B →
→
yhtään
→
→
röntgen- ja veri tentti.
○
○
○ (Check vastuuvapaus creiteria)
NGT: nenämahaletku, ADL: Activity jokapäiväisessä elämässä.
perioperatiivinen
Potilaat, lukuun ottamatta niitä, joilla oli mahalaukun tukos kanssa vähentynyt tuotanto, voi juoda kaksi 500- ml muovipulloissa OS-1 ® (2,5% hiilihydraattia, Otsuka Pharmaceutical, Tokushima, Japani) 3 tuntia ennen leikkausta. Esilääkitystä ei annettu. Anestesia koostui yhdistelmästä epiduraali kivunlievitystä (Th 7-11) ja yleisanestesiassa. Periaatteessa, ei poistumaa käytettiin distaalisen gastrectomy, ja yksi tai kaksi viemäriin käytettiin yhteensä gastrectomy. Nenämahalaukkuputkea poistettiin heti leikkauksen jälkeen (taulukko 1).
Postoperatiivinen
Päivä leikkauksen: jatkuva rintakehä epiduraali-infuusio kipulääkkeiden annettiin 2 päivää leikkauksen jälkeen. Estämään leikkauksen jälkeisen kivun, joka on tulehduskipulääkkeet (50 mg flurbiprofeenia aksetiililla) annettiin laskimoon kahdesti päivässä leikkauksen jälkeen, kunnes uudelleen suun kautta. Leikkauksen jälkeinen päivä (POD) 1: Potilaita kannustetaan istua sängystä yli 6 tuntia. POD 2: Suun saanti aloitettiin vedellä ja tölkki suullinen ravitsemus täydentää (250 ml Varmista Liquid ®, Abbott Japan Co., Ltd., Tokio, Japani). Jälkeen uudelleen suun kautta, 300 mg parasetamolia annettiin suun kautta kolme kertaa päivässä. Potilaat kannusti kävelemään pituus osastolla. Veren hyytymistä estävä aine (enoksapariininatriumiin 2 000 IU kaksi kertaa vuorokaudessa tai fondaparinuuksia 2,5 mg päivässä) ruiskutettiin 2 päivää 6 tuntia poistamisen jälkeen epiduraalikatetri. POD 3: Potilaat alkoivat syödä pehmeää ruokaa ja tehostettiin säännöllisesti ruokaa 2 päivän välein (3 vaihetta). Kriteerit vastuuvapauden olivat seuraavat: riittävä kivunlievitys, pehmeä ruokavalio saanti, palaa ennen leikkausta liikkuvuuden tasolle, ja normaalin laboratoriotietoja POD 7 (taulukko 1).
ERAS ohjelmassa arvioitiin tässä tutkimuksessa oli kehittänyt tiimi kirurgien ja anesthesiologists tiiviissä yhteistyössä tietokannan turvallisuus seurantakomitea (DSMC). Toteutettavuus ja turvallisuus tilintarkastus saatiin päätökseen DSMC syyskuussa 2009, jolloin 50 potilasta oli hoidettu mukaisesti ERAS ohjelmaan. Meidän ERAS ohjelma käytännössä oli hyväksytty sekä institutionaalisten kliininen polku komitea ja DSMC. Tämä tutkimus, retrospektiivinen analyysi, on kohdistetaan hyväksyntää Institutional Review Board of Kanagawa Cancer Center. Tietoon perustuva suostumus varten ERAS ohjelman ja käyttämällä kliinisen päivämäärä yksilöimättä henkilötiedot otettiin ennen leikkausta.
Tietojen keruu (loppupisteet) B Kaikki tiedot haettiin takautuvasti potilaiden tietokantaan ja kliiniset tiedot. Ensisijainen päätepiste oli esiintyvyyttä leikkauksen jälkeisiä komplikaatioita. Komplikaatiot määriteltiin ≥ luokka 2 komplikaatiot mukaan Clavien-dindo luokitus 30 päivää leikkauksen jälkeen [20]. Toissijaiset päätepisteet olivat leikkauksen jälkeisiä tuloksia kuten puhkeamista kävelyä, puhkeamista suun kautta, puhkeamista flatus, puhkeamista ulostamista, viive ateria step-up, reoperation, leikkauksen jälkeinen sairaalassa, takaisinottoa, ja kuolleisuutta. Olemme myöhässä aterian step-up, jos potilas söi 40 prosenttia tai vähemmän aterioita 2 päivää.
Patologinen löydökset luokitellaan sen mukaan, 7 th painos UICC-TNM [21]. Jatkuvat ilmaistaan mediaanit (alue).
Results
Kaikkiaan 203 potilasta tutkittiin.
Potilaiden ominaisuudet
oli 133 miestä ja 70 naista. Kymmenen potilasta diagnosoitu ei-adenokarsinooma tai joilla on muita syöpää samanaikaisesti, kuusitoista potilasta sai preoperative kemoterapiaa, Kaksikymmentäkaksi potilailla, joille tehdään laparoskopia-avusteinen yhteensä gastrektomia neljä potilailla, joille tehdään jäännöksen yhteensä gastrectomy, ja yhdellä potilaalla, jolle proksimaalinen gastrectomy suljettiin pois. Mediaani-ikä oli 67 (32-84) vuotta. Suorituskyky tila oli hyvä useimmilla potilailla. Mean painoindeksi (BMI) oli 22,2 (16,2-31,4) (taulukko 2) .table 2 kliinis-
Potilaiden (N = 203)
Ikä (vuotias) *
67 (32-84)
Sukupuoli
Mies
133
(65,5%) B Female
70
(34,5%) B BMI (kg /m2) *
22,2 (16,2-31,4)
ECOG-PS
0
177
(87,2%) B 1
26
(12,8%)
2
0
(0,0%) B ASA-PS
I
99
(48,8%) B II
103
(50,7%)
III
1
(0,5%) B Menettely
avoimen distaalisen gastrectomy
67
(33,0%) B Laparoskopia-avusteinen distaalinen gastrectomy
76
(37,4%) B Avaa yhteensä gastrektomia
60
(29,6%) B imusolmukedissektiossa
D1, D1 +
120
(59,1%) B D2
83
(40,9%) B Reconstruction
Billroth I
116
(57,1%) B Billroth II
4
(2,0%) B Roux- en Y
83
(40,9%) B Yhdistetty elimen resektion
kyllä
34
(16,7%) B ei
169
(83,3%)
toiminta-aika (min.) *
179 (80-577) B Bleeding (ml) *
110 (0-1620) B T luokat
T1
121
(59,6%) B T2
27
(13,3%) B T3
19
(9,4%) B T4
36
(17,7%)
N luokat
N0
131
(64,5%) B N1
22
(10,8%) B N2
19
(9,4%)
N3
31
(15,3%) B Stage (UICC TNM seitsemäs) B I
128
(63,1%) B II
35
(17,2%) B III
31
(15,3%) B IV
9
(4,4%) B BMI; Painoindeksi, ECOG-PS; Eastern Cooperative Oncology Group toimintakykyluokka, ASA-PS; American Society of anesthesiologists fyysistä tilaa, * mediaani (alue).
Kirurgiset toimenpiteet
laparoskopinen tehtiin 76 potilaalla (37,4%), ja koko gastrektomia 60 potilaalla (29,6%). 83 potilasta (40,9%) koki D2 imusolmukedissektiossa. Yhdistetty elin resektio suoritettiin 34 potilaalla, joiden joukossa 29 (85,3%) lisäksi koki pernanpoistoa (mukaan lukien pancreatico-pernanpoistoa 1 potilas). Billroth I jälleenrakentaminen suoritettiin 116 (57,1%) potilaista, ja Roux-en-Y jälleenrakentamiseen tehtiin 83 (40,9%). Mediaani toiminta aika oli 179 (80-577) minuuttia. Arvioitu mediaani verenhukka oli 110 (0-1620) ml (taulukko 2).
Patologinen ominaisuudet
Early mahasyövän (T1) vahvistettiin 121 potilasta (59,6%). 131 potilasta (64,5%) ei ollut näyttöä imusolmuke etäpesäke. Lopullinen tauti vaihe oli vaihe I 128 potilasta (63,1%), vaihe II 35 (17,2%), vaiheen III 31 (15,3%), ja vaihe IV 9 (4,4%) (taulukko 2).
Komplikaatiot ja postoperatiivinen tietenkin
asteen 2 tai korkeampi komplikaatioita kehitetty 23 (11,3%) potilaista, ja 3. asteen tai komplikaatioita kehitetty 8 (3,9%). Anastomoottisia vuoto havaittiin 3 potilaalla (1,5%), ileus 2 potilaalla (1,0%), ja anastomoottinen ahtauma 2 potilaalla (1,0%). Ilmaantuvuus ≥ grade 2 komplikaatioita potilailla, joille tehtiin avoimen distaalisen gastrectmy, laparoscopy-avusteinen distaalinen gastrectomy, tai avata yhteensä gastrektomia olivat 1,9%, 3,4% tai 5,4% vastaavasti (p = 0,069). Ilmaantuvuus ≥ grade 2 komplikaatioita potilailla, joille tehtiin D1 tai D1 + leikkely oli 5,8% verrattuna 18,1% potilailla, joille tehtiin D2 leikkely (p = 0,010). Mediaani onsets on suun kautta, flatus, ja ulostaminen oli POD 2 (1-5), 2 (0-5), ja 4 (2-9), tässä järjestyksessä. Step-up aikataulun aterioita viivästyi 10 (4,9%) potilaalla. Viisi näistä potilaista (2,4%) oli riittämätön suun kalorien tai nesteen saanti takia pahoinvointia tai oksentelua. Reoperation suoritettiin 6 (3,0%) potilaalla. Syyt reoperation olivat vuodon pohjukaissuolen kanto 2 potilaalla vuotaminen maha- anastomosis 1, suolitukos, 1, anastomoottinen ahtauman 1, ja pyothorax 1. Mediaani leikkauksen jälkeisen sairaalahoidon oli 9 (7-53) päivää . 4 (2,0%) potilasta takaisinotettavalla 30 päivää leikkauksen jälkeen. Syyt takaisinottoa olivat askites, kuume, huono suun kautta, ja leikkausalueen infektion 1 potilaalla kussakin. Ei ollut kuolleisuutta. Yksikään potilas ei ollut postoperatiivinen keuhkokuume tai vaaditaan korvaaminen nenämahalaukkuputken, lukuun ottamatta 3 potilailla, joilla oli leikkauksen jälkeinen suolentukkeuma (taulukot 3 ja 4) .table 3 Komplikaatiot
Clavien-dindo luokitus
≥grade 2 n (%)
≥grade 3 n (%)
haiman fisteli
7 (3,4%)
2 (1,0%) B anastomoottisia vuoto
3 (1,5%) B 3 (1,5%) B Ileus
2 (1,0%) B 0 (0%) B anastomoottisia ahtauma
2 (1,0%)
1 (0,5%)
leikkauskohtaan infection
2(1.0%)
0(0%)
Obstruction
1(0.5%)
1(0.5%)
Pyothorax
1(0.5%)
1(0.5%)
Bleeding
1(0.5%)
0(0%)
Pleural effusion
1(0.5%)
0(0%)
Cholangitis
1(0.5%)
0(0%)
Ascites
1(0.5%)
0(0%)
Toxicoderma
1(0.5%)
0(0%)
Total
23(11.3%)
8(3.9%)
Table 4 Leikkauksen jälkeiset tulokset
alkaminen kävellä (POD *)
2 (1-4) B alkaminen suun kautta (POD *) B 2 (1-5) B alkaminen flatus (POD *)
2 (0-5) B alkaminen ulostamista (POD *) B 4 (2-9) B Viive aterian tehostettava (n (%))
10 (4.9 %) B komplikaatio CD ≥ grade2 (n (%))
23 (11,3%) B reoperation (n (%)) B 6 (3,0%) B Postoperatiivinen sairaalassa (päivää) *
9 (7-53) B Takaisinotto (n (%)) B 4 (2,0%) B kuolleisuus (n (%)) B 0 (0%) B POD; Post operatiivinen päivä, CD; Clavien-dindo luokitus, * mediaani (alue).
Keskustelu
Tämä on ensimmäinen suuri tutkimus, jossa arvioidaan toteutettavuutta kattavan ERAS ohjelman mahalaukun leikkausta. Tutkimuksessamme yleinen sairastuvuuden (ts ≥grade 2 komplikaatiot) oli 10,8%, ja kliinisesti merkittävistä tapahtumista (≥grade 3 komplikaatiot) oli vain 3,9%. Nämä tulokset on saatu meidän ERAS ohjelmaan ovat hyviä verrattuna komplikaatio hinnat tavanomaisten leikkaussalin hoidon ryhmä edellisessä raportissa (12,0%) sekä muita raportoitu komplikaatio hinnat ilman ERAS ohjelmaa (10,5-46,0%) [2-7, 12] . Vaikka T1 kasvaimet ja D1 leikkely olivat hallitseva tutkimuksessamme sairastuvuus korko D2 ryhmässä (18,1%) oli verrattavissa suuressa satunnaistetussa kontrolloidussa tutkimuksessa esitetty Japanissa (JOCG9501 tutkimus, 20,9%) [5].
joukossa monia elementtejä ERAS ohjelmia, yksi äärimmäisen koskee kirurgeille on, että varhainen postoperatiivinen ruokinta voi aiheuttaa leikkauksen jälkeinen ileus tai anastomosis vuoto. Koska nämä ongelmat, suun kautta ruoan aiemmin kielletty useita päiviä sen jälkeen, kun gastrektomia Japanissa [22]. Joissakin Euroopan maissa, ruoka on myös pidätetty useita leikkauksen jälkeiset päivät [23], mutta tämä käytäntö ei tue riittävästi näyttöä. Itse tutkimuksessamme ilmaantuvuuden leikkauksen jälkeinen suolentukkeuma ja anastomoottisia vuoto oli hyvin alhainen (1,0% ja 1,5%, tässä järjestyksessä), verrattuna aikaisempien tutkimusten (0-12,5% ja 0-4,2%, tässä järjestyksessä) [2-7] . Ilmaantuvuus kuin tavanomaisten prieoperative huolta sairaalan (0% ja 2%, tässä järjestyksessä) olivat samanlaiset, näihin tuloksiin [12]. Lisäksi ateria step-up ei tarvitse viivästyä lähes kaikilla potilailla (95,1%), ja tämä on myös samanlainen aikaisempien raportoitu sisäisen valvonnan (96,0%) [12]. Useat tutkimukset ovat myös osoittaneet, että varhainen ruokinnalla suun kautta on mahdollista ja hyödyllistä mahalaukun leikkausta [13-18, 24, 25], mutta tässä vaiheessa on edelleen kiistanalainen. Heslin ym
. raportoitu, että varhainen enteraalinen ruokinta ei ollut hyötyä leikkauksen jälkeen ylemmän ruoansulatuskanavan pahanlaatuisten kasvainten [26]. Toisaalta, Lewis et al
. löysivät meta-analyysi, joka pitää potilaan ole puhunut mitään "ei hyötyä; sen sijaan, varhainen enteraalinen ruokinta ehdotettiin kuolleisuuden vähentämiseksi [27]. Oli kuusi komplikaatioita, jotka tarvitsevat reoperation nykyisessä tutkimuksessa. Niistä, mahdollisuus suhteesta vuoto maha- anastomosis ja ERAS ohjelmaa ei voida kiistää. Mutta toiset näyttävät olevan epätodennäköistä. Tuloksemme ja havainnot aiempien tutkimusten mukaan varhainen suun kautta tai enteraalista ruokintaan on ainakin toteutettavissa eikä lisää riskiä leikkauksen jälkeisen ileus tai anastomoottisia vuoto.
Tutkimuksemme oli useita rajoituksia. 1) Se tehtiin takautuvasti yhdessä sairaalassa, ja analyysit ja päätepisteet eivät ennalta suunniteltuun. 2) Suurin osa potilaista oli hyvä tulos tila. Potilaat, joilla on huono suorituskyky (esimerkiksi Itä-Cooperative Oncology ryhmä suorituskykyluokan ≥3, vaikea dementia, ja nielemisvaikeudet) ei kohdella meidän sairaalassa, koska olemme erikoistuneet syövän hoidossa. Näitä voivat olla valinta bias. 3) Yli puolet potilaista oli T1 sairaus ja tehtiin rajoitettu imusolmukedissektiossa (D1 +), whichmight selittää hyviä tuloksia Tutkimuksemme. Erityisesti D2 tai useampi radikaali imusolmukedissektiossa on toistuvasti raportoitu lisäävän riskiä leikkauksen liittyvien komplikaatioiden [2-5]. Yhdenmukainen aiempien havaintojen komplikaatioita oli korkeampi, kun D2 leikkely kuin jälkeen D1 leikkely tutkimuksessamme. Lopuksi, 4) meidän ERAS ohjelma ei sisältänyt nestettä hallinta, joka on yksi keskeisistä tekijöistä ERAS ohjelmia. Ei ollut vahvaa näyttöä leikkaussalin nesteen hallinnan mahalaukun leikkauksen aikaan toimme ERAS.
Johtopäätökset
Johtopäätöksenä tulokset viittaavat siihen, että meidän ERAS ohjelma on toteutettavissa ainakin alussa lavastettu ja suhteellisen nuori elektiivisen mahalaukun leikkausta. Lisätutkimukset, joille väestö ERAS ohjelma voidaan soveltaa ja onko ERAS ohjelmat ovat mahdollisia etuja, ovat tarpeen.
Lyhenteet
ERAS:
Enhanced toipuminen leikkauksen jälkeen
POD:
Leikkauksen jälkeiset päivä
DSMC:
Tietoturva seurantakomitea
BMI:
Body massa indeksi.
julistukset
kuittaus
Tämä tutkimus tukee osittain Grant-in-Aid päässä Kanagawa Health Fundation.
Kilpailevat edut
kirjoittajat ilmoittavat, että heillä ei ole kilpailevia intressejä.
Tekijät maksuosuudet
TY, TH, TA, JS, HF, HC, TY, HT, RF, ja AT suunniteltu ja koordinoitu tutkimus, kerätyt potilaiden tietoja ja osallistui tilastollisen analyysi. RY, MM, ja AT osallistui valmistelussa ja laadinnassa käsikirjoituksen. Kaikki kirjoittajat luettu ja hyväksytty lopullinen käsikirjoitus.
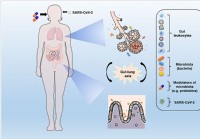 Mikrobiota-modulaatio ja eubioosin palauttaminen voi auttaa hillitsemään COVID-19-komplikaatioita
Mikrobiota-modulaatio ja eubioosin palauttaminen voi auttaa hillitsemään COVID-19-komplikaatioita
 DNA:n metakoodaus voisi parantaa ihmisten ruokavalion analysointia
DNA:n metakoodaus voisi parantaa ihmisten ruokavalion analysointia
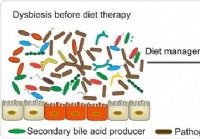 Suoliston mikrobiomi ja IBD - yhteys ehkä ruokavaliossa, sanoo tutkimus
Suoliston mikrobiomi ja IBD - yhteys ehkä ruokavaliossa, sanoo tutkimus
 Ärtyvän suolen sairaus lisää dementian riskiä
Ärtyvän suolen sairaus lisää dementian riskiä
 Unen laatu voi olla indikaattori myöhemmälle Alzheimerin taudin tutkimukselle
Unen laatu voi olla indikaattori myöhemmälle Alzheimerin taudin tutkimukselle
 Alkoholi vahingoittaa suun mikrobiomeja
Alkoholi vahingoittaa suun mikrobiomeja
 Mene eteenpäin,
Syö kamera - kapselin endoskopia Aina kun suuri valkoinenhai haetaan ja hänen uskotaan olleen hyökkäyksen takana, kalan vatsa leikataan auki. Kaikenlainen tavara tulee yleensä vatsasta, mukaan lukien
Mene eteenpäin,
Syö kamera - kapselin endoskopia Aina kun suuri valkoinenhai haetaan ja hänen uskotaan olleen hyökkäyksen takana, kalan vatsa leikataan auki. Kaikenlainen tavara tulee yleensä vatsasta, mukaan lukien
 Haimatulehdus
Haima on pitkä, litteä rauhanen, joka on vatsan takana ylävatsassa. Sen päätehtävänä on tuottaa entsyymejä, jotka auttavat ihmisen ruoansulatusta, ja hormoneja, jotka auttavat säännöllistä verensokeri
Haimatulehdus
Haima on pitkä, litteä rauhanen, joka on vatsan takana ylävatsassa. Sen päätehtävänä on tuottaa entsyymejä, jotka auttavat ihmisen ruoansulatusta, ja hormoneja, jotka auttavat säännöllistä verensokeri
 Nenänielun mikrobiomin koostumus ja rakenne liittyvät COVID-19-taudin vakavuuteen
Virusinfektiot liittyvät muutoksiin ylähengitysteiden/nenänielun (NP) mikrobiomissa. Lisäksi, monet tutkimukset olettelevat superinfektioiden mahdollisuuksia, jotka johtuvat heikentyneestä immuniteeti
Nenänielun mikrobiomin koostumus ja rakenne liittyvät COVID-19-taudin vakavuuteen
Virusinfektiot liittyvät muutoksiin ylähengitysteiden/nenänielun (NP) mikrobiomissa. Lisäksi, monet tutkimukset olettelevat superinfektioiden mahdollisuuksia, jotka johtuvat heikentyneestä immuniteeti