 Les tests sanguins hépatiques sont parmi les tests sanguins les plus couramment effectués.
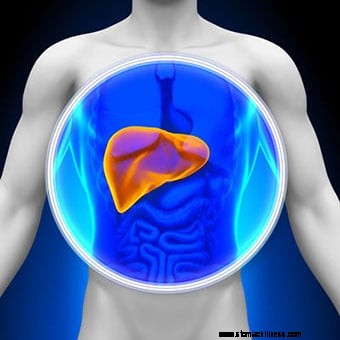
Les tests sanguins hépatiques sont parmi les tests sanguins les plus couramment effectués. Le foie est situé dans la partie supérieure droite de la cavité abdominale juste sous la cage thoracique. Le foie a de nombreuses fonctions essentielles à la vie. En bref, certaines des fonctions importantes du foie humain sont :
Les tests sanguins hépatiques sont parmi les tests sanguins les plus couramment effectués. Ces tests peuvent être utilisés pour évaluer les fonctions hépatiques ou les lésions hépatiques. Une première étape dans la détection des dommages au foie est un simple test sanguin pour déterminer le niveau de certaines enzymes hépatiques (protéines) dans le sang. Dans des circonstances normales, ces enzymes résident principalement dans les cellules du foie. Mais lorsque le foie est blessé pour une raison quelconque, ces enzymes sont déversées dans la circulation sanguine. Les enzymes sont des protéines présentes dans tout le corps, chacune ayant une fonction unique. Les enzymes aident à accélérer (catalyser) les réactions chimiques de routine et vitales dans le corps.
Parmi les enzymes hépatiques les plus sensibles et les plus largement utilisées figurent les aminotransférases. Ils comprennent l'aspartate aminotransférase (AST ou SGOT) et l'alanine aminotransférase (ALT ou SGPT). Ces enzymes sont normalement principalement contenues dans les cellules hépatiques et, dans une moindre mesure, dans les cellules musculaires. Si le foie est blessé ou endommagé, les cellules hépatiques déversent ces enzymes dans le sang, augmentant les taux sanguins d'enzymes AST et ALT et signalant une maladie du foie.
D'autres tests sanguins concernant le foie sont des mesures de certaines des autres enzymes trouvées dans le foie. En plus de l'AST et de l'ALT, la phosphatase alcaline, la 5' nucléotidase et la gamma-glutamyl transpeptidase (GGT) sont quelques-unes des autres enzymes situées dans le foie. Cet article se concentre principalement sur les enzymes hépatiques les plus courantes, AST et ALT.
Le foie a de multiples fonctions. Il fabrique de nombreux produits chimiques dont le corps a besoin pour fonctionner normalement, il décompose et détoxifie les substances dans le corps, et il agit également comme une unité de stockage. Lorsque le foie est endommagé par une maladie, des médicaments, l'alcool ou d'autres facteurs, une personne peut présenter des symptômes de maladie du foie tels que
 Un autre nom pour l'aminotransférase est la transaminase.
Un autre nom pour l'aminotransférase est la transaminase. Les enzymes aminotransférases catalysent des réactions chimiques dans lesquelles un groupe amino d'un acide aminé (les acides aminés sont des éléments constitutifs des protéines) est transféré d'une molécule donneuse à une molécule réceptrice, d'où les noms "aminotransférases".
Les termes médicaux peuvent parfois prêter à confusion, comme c'est le cas avec ces enzymes, car ils ont des noms interchangeables qui apparaissent couramment dans les articles médicaux et non médicaux. Par exemple :
Pour résumer, AST =SGOT et ALT =SGPT ; ce sont des enzymes produites par le foie et d'autres types de cellules.
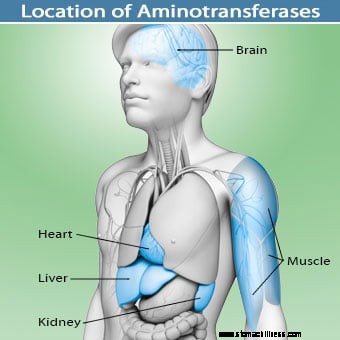 Les plages de valeurs AST et ALT peuvent différer légèrement en fonction de la technique et des protocoles utilisés par différents laboratoires dans le monde.
Les plages de valeurs AST et ALT peuvent différer légèrement en fonction de la technique et des protocoles utilisés par différents laboratoires dans le monde. L'AST (SGOT) se trouve normalement dans divers tissus, notamment le foie, le cœur, les muscles, les reins et le cerveau. Il est libéré dans le sérum lorsque l'un de ces tissus est endommagé. Par exemple, le niveau d'AST dans le sérum est élevé en cas de crise cardiaque ou de blessure musculaire. Il ne s'agit donc pas d'un indicateur hautement spécifique d'une lésion hépatique, car son élévation peut survenir à la suite d'autres tissus lésés.
L'ALT (SGPT) se trouve, en revanche, normalement en grande partie dans le foie. Cela ne veut pas dire qu'il est exclusivement situé dans le foie, mais c'est là qu'il est le plus concentré. Il est libéré dans la circulation sanguine à la suite d'une lésion hépatique. Ainsi, il sert d'indicateur assez spécifique de l'état du foie.
Enzymes aminotransférases
Cependant, les plages de valeurs AST et ALT peuvent différer légèrement en fonction de la technique et des protocoles utilisés par les différents laboratoires dans le monde. Cependant, les plages de référence normales sont systématiquement fournies par chaque laboratoire et imprimées avec le rapport individuel de chaque patient.
 Il faut souligner que des niveaux supérieurs à la normale de ces enzymes hépatiques ne doivent pas être automatiquement assimilés à une maladie du foie .
Il faut souligner que des niveaux supérieurs à la normale de ces enzymes hépatiques ne doivent pas être automatiquement assimilés à une maladie du foie . L'AST (SGOT) et l'ALT (SGPT) sont des indicateurs raisonnablement sensibles des dommages ou des lésions hépatiques dus à différents types de maladies ou d'affections, et collectivement, ils sont appelés tests hépatiques ou tests sanguins hépatiques. Cependant, il faut souligner que des niveaux supérieurs à la normale de ces enzymes hépatiques ne doivent pas automatiquement être assimilés à une maladie du foie. Ils peuvent signifier des problèmes de foie ou non. Par exemple, des élévations de ces enzymes peuvent se produire avec des lésions musculaires. L'interprétation des résultats élevés d'AST et d'ALT dépend de l'évaluation clinique complète d'un individu, et il est donc préférable qu'elle soit effectuée par des médecins expérimentés dans l'évaluation des maladies du foie et des maladies musculaires.
De plus, les niveaux précis de ces tests d'enzymes hépatiques ne sont pas bien corrélés avec l'étendue des problèmes hépatiques ou le pronostic (perspectives). Ainsi, les niveaux exacts d'AST (SGOT) et d'ALT (SGPT) ne peuvent pas être utilisés pour déterminer le degré de maladie du foie ou prédire le pronostic futur de la fonction hépatique. Par exemple, les personnes atteintes d'hépatite virale A aiguë peuvent développer des taux d'AST et d'ALT très élevés (parfois de l'ordre de milliers d'unités/litre), mais la plupart des personnes atteintes d'hépatite virale A aiguë se rétablissent complètement sans maladie hépatique résiduelle. À l'inverse, les personnes atteintes d'hépatite C chronique n'ont généralement qu'une légère élévation de leurs taux d'AST et d'ALT tout en présentant des lésions hépatiques importantes et même une cicatrisation avancée du foie (cirrhose) due à une inflammation mineure continue du foie.
Il est important de préciser que les niveaux d'ALT et d'AST ne reflètent pas la fonction du foie, même si dans la communauté médicale et dans les publications médicales, ils sont communément, et à tort, appelés tests de la fonction hépatique. Même dans des conditions où l'AST et l'ALT sont très élevés, le foie peut toujours fonctionner correctement. Par conséquent, si vous avez des "enzymes hépatiques élevées" ou un test hépatique élevé ou anormal, vous devez demander à votre médecin exactement ce que tous les tests indiquent.
 Les tests de la fonction hépatique incluent le panel de coagulation, le niveau d'albumine, etc.
Les tests de la fonction hépatique incluent le panel de coagulation, le niveau d'albumine, etc. Les tests sanguins qui reflètent vraiment la fonction hépatique sont les suivants ; les valeurs normales (gammes) indiquées concernent les hommes adultes ; les femmes et les enfants ont des plages de valeurs de test normales similaires mais légèrement différentes
 Les tests de la fonction hépatique incluent le panel de coagulation, le niveau d'albumine, etc.
Les tests de la fonction hépatique incluent le panel de coagulation, le niveau d'albumine, etc. Notez que de nombreux hôpitaux et cabinets médicaux proposent un bilan de la fonction hépatique dans le cadre d'un bilan de laboratoire. Ces panneaux varient et peuvent être constitués d'AST, d'ALT et de certains ou de tous les tests énumérés ci-dessus. De plus, les valeurs normales du panel peuvent varier quelque peu, en particulier entre les hommes adultes, les femmes et les enfants, il est donc toujours recommandé de consulter les plages « normales » de valeurs de test et une discussion approfondie avec le médecin est nécessaire. De plus, certains cliniciens recommandent d'autres tests tels que l'ammoniac sérique et les taux de lactate sérique dans leurs panels.
Il existe d'autres tests tels que l'ammoniac sérique et les niveaux de lactate sérique dans leurs panneaux. Il existe des tests hépatiques à domicile pour les taux d'enzymes sanguines et la fonction hépatique, mais les personnes qui utilisent ces tests doivent d'abord discuter de leur utilisation et de leurs résultats avec leur professionnel de la santé.
 L'une des causes les plus courantes d'élévations légères à modérées de ces tests hépatiques est une affection appelée stéatose hépatique .
L'une des causes les plus courantes d'élévations légères à modérées de ces tests hépatiques est une affection appelée stéatose hépatique . Des tests hépatiques anormaux peuvent être détectés dans le sang dans diverses affections hépatiques.
 Les analgésiques, les anticonvulsivants et les antibiotiques peuvent augmenter les taux d'enzymes hépatiques.
Les analgésiques, les anticonvulsivants et les antibiotiques peuvent augmenter les taux d'enzymes hépatiques. Divers médicaments peuvent provoquer des taux anormaux d'enzymes hépatiques chez certaines personnes.
Voici des exemples de certains des médicaments courants potentiellement toxiques pour le foie :
Médicaments contre la douleur tels que :
Médicaments anti-épileptiques tels que :
Antibiotiques tels que :
 D'autres médicaments incluent les hypocholestérolémiants, cardiovasculaires et les antidépresseurs peuvent élever le niveau d'enzymes.
D'autres médicaments incluent les hypocholestérolémiants, cardiovasculaires et les antidépresseurs peuvent élever le niveau d'enzymes. Médicaments anti-cholestérol comme les statines :
Médicaments cardiovasculaires tels que :
Autres drogues
Avec des anomalies des enzymes hépatiques induites par les médicaments, les enzymes se normalisent généralement des semaines à des mois après l'arrêt des médicaments. En règle générale, le médecin voudra surveiller les enzymes hépatiques du patient au fil du temps pour confirmer que les valeurs se normalisent.
 Les niveaux les plus élevés d'AST et d'ALT se trouvent avec des troubles tels que l'hépatite aiguë A ou B, une surdose de Tylenol et l'effondrement prolongé du système circulatoire (choc).
Les niveaux les plus élevés d'AST et d'ALT se trouvent avec des troubles tels que l'hépatite aiguë A ou B, une surdose de Tylenol et l'effondrement prolongé du système circulatoire (choc). Les taux sériques d'AST et d'ALT dans certaines affections hépatiques peuvent aller de dix fois les limites supérieures de la normale à des milliers d'unités/litre. Les niveaux les plus élevés d'AST et d'ALT sont retrouvés avec des troubles qui provoquent la mort rapide de nombreuses cellules hépatiques (nécrose hépatique étendue). Bien que ce degré d'élévation des enzymes hépatiques ne soit pas courant, il peut survenir dans des conditions telles que :
De plus, des niveaux très élevés d'AST et d'ALT peuvent être le résultat de maladies musculaires graves.
 Certaines des causes les moins courantes d'hémochromatose, de la maladie de Wilson, d'alpha-1- antitrypsine, hépatite auto-immune, etc.
Certaines des causes les moins courantes d'hémochromatose, de la maladie de Wilson, d'alpha-1- antitrypsine, hépatite auto-immune, etc. Les causes moins courantes d'enzymes hépatiques anormales aux États-Unis comprennent l'hémochromatose (surcharge en fer), la maladie de Wilson, le déficit en alpha-1-antitrypsine, la maladie coeliaque, la maladie de Crohn, la colite ulcéreuse et l'hépatite auto-immune. Bien qu'elle ne soit pas aussi courante que l'hépatite C, l'hépatite B peut provoquer une maladie hépatique chronique avec des enzymes hépatiques constamment anormales.
 Certaines des causes les moins courantes d'élévation du sang et des tests de la fonction hépatique dans la maladie coeliaque, la maladie de Crohn, etc.
Certaines des causes les moins courantes d'élévation du sang et des tests de la fonction hépatique dans la maladie coeliaque, la maladie de Crohn, etc.  L'évaluation des personnes en bonne santé présentant des enzymes hépatiques anormales doit être individualisée.
L'évaluation des personnes en bonne santé présentant des enzymes hépatiques anormales doit être individualisée. L'évaluation des individus en bonne santé avec des enzymes hépatiques anormales doit être individualisée. Un médecin peut demander les données de test sanguin du patient à partir d'anciens dossiers à des fins de comparaison. Si aucun ancien dossier n'est disponible, le médecin peut répéter des tests sanguins dans des semaines ou des mois pour voir si ces anomalies persistent.
Dans l'intervalle, en plus d'un examen physique, en effectuant des antécédents médicaux approfondis, le médecin recherchera des causes potentielles infectieuses et non infectieuses et des facteurs de risque de maladie du foie tels que :
Une liste complète des médicaments de routine, y compris les médicaments en vente libre, sera examinée.
Les signes et symptômes d'une maladie du foie peuvent être présents ou non chez les personnes présentant une légère augmentation des enzymes hépatiques. Les signes de lésions hépatiques peuvent inclure une jaunisse, des ecchymoses faciles, une ascite (distension de l'abdomen résultant d'une rétention de liquide), une hypertrophie de la rate (splénomégalie) et une confusion. Les symptômes de la maladie du foie sont non spécifiques et nombreux. Certains des symptômes les plus courants de la maladie du foie peuvent inclure la fatigue, des démangeaisons, une peau jaune, un manque d'appétit et une gêne abdominale.
Le schéma des anomalies des enzymes hépatiques peut parfois fournir des indices utiles quant à la cause de l'affection hépatique. Par exemple, chez la majorité des personnes atteintes d'une maladie alcoolique du foie, les niveaux d'enzymes hépatiques ne sont pas aussi élevés que les niveaux atteints dans l'hépatite virale aiguë. Dans les maladies alcooliques du foie, l'AST a souvent tendance à être plus élevée (généralement inférieure à 300 unités/litre) que l'ALT (généralement inférieure à 100 unités/litre).
 Si l'on soupçonne l'obésité d'être la cause de la stéatose hépatique, une réduction de poids d'environ 5 % à 10 % devrait également amener les tests sanguins hépatiques AST et ALT à des niveaux normaux ou presque normaux chez certaines personnes.
Si l'on soupçonne l'obésité d'être la cause de la stéatose hépatique, une réduction de poids d'environ 5 % à 10 % devrait également amener les tests sanguins hépatiques AST et ALT à des niveaux normaux ou presque normaux chez certaines personnes. Si l'alcool ou les médicaments sont responsables des tests d'enzymes hépatiques anormaux, l'arrêt de l'alcool ou du médicament coupable (sous la supervision d'un professionnel de la santé uniquement) devrait ramener les niveaux d'enzymes à des niveaux normaux ou presque normaux en quelques semaines ou mois. Si l'on soupçonne l'obésité d'être la cause de la stéatose hépatique, une réduction de poids d'environ 5 % à 10 % devrait également ramener les tests sanguins hépatiques d'AST et d'ALT à des niveaux normaux ou proches de la normale chez certaines personnes.
Si des enzymes hépatiques anormales persistent malgré l'abstinence d'alcool, la réduction de poids et l'arrêt de certains médicaments suspects, d'autres tests peuvent être effectués pour aider à diagnostiquer d'autres maladies du foie pouvant être traitées. Le sang peut être testé pour la présence de virus de l'hépatite B et C et de leurs anticorps apparentés. Les taux sanguins de fer, la saturation en fer et la ferritine (une autre mesure de la quantité de fer stockée dans le corps) sont généralement élevés chez les personnes atteintes d'hémochromatose. Les taux sanguins d'une substance appelée céruloplasmine sont généralement diminués chez les personnes atteintes de la maladie de Wilson. Les taux sanguins de certains anticorps (anticorps anti-nucléaire ou ANA, anticorps anti-muscle lisse et anticorps anti-microsomes hépatiques et rénaux) sont élevés chez les personnes atteintes d'hépatite auto-immune.
L'échographie hépatique et la tomodensitométrie de l'abdomen sont parfois utilisées pour exclure des tumeurs du foie ou d'autres affections telles que des calculs biliaires ou des tumeurs obstruant les conduits qui drainent le foie. Ces tests peuvent également fournir des informations visuelles importantes sur le foie telles que la taille, le contour, les cicatrices et des données anatomiquement importantes. Une tomodensitométrie hépatique est très utile pour détecter les lésions traumatiques du foie.
La biopsie du foie peut parfois aider à déterminer la cause de la maladie du foie. In this procedure, a needle is inserted through the skin over the right upper abdomen to obtain a thin strand of liver tissue for examination under a microscope. Liver biopsy is oftentimes performed after an ultrasound study has located the liver. Not everybody with abnormal liver enzymes needs a liver biopsy. The doctor will usually recommend this procedure if:
Liver biopsy is most useful in confirming a diagnosis of a potentially treatable condition including chronic hepatitis B and C, hemochromatosis, Wilson's disease, autoimmune hepatitis, and alpha-1-antitrypsin deficiency.
 LDH is not specific to the liver and can be elevated in many diseases with inflammation in other tissues.
LDH is not specific to the liver and can be elevated in many diseases with inflammation in other tissues. What is usually most helpful is serial testing of AST (SGOT) and ALT (SGPT) over time to determine whether the levels are increasing, remaining stable, or decreasing. For example, individuals undergoing treatment for chronic hepatitis C should be monitored with serial liver enzyme tests. Those responding to treatment will experience lowering of liver enzyme levels to normal or near-normal levels. Those who develop relapse of hepatitis C after completion of treatment will usually develop abnormal liver enzyme levels again.
Aside from AST and ALT, there are other enzymes including alkaline phosphatase, 5'-nucleotidase ("5 prime" nucleotidase), lactate dehydrogenase (LDH), and gamma-glutamyl transpeptidase (GGT) that are often used to detect liver disease.
LDH is not specific to the liver and can be elevated in many diseases with inflammation in other tissues.
Alkaline phosphatase is another liver enzyme that is frequently measured. This enzyme is usually found in the walls of the bile ducts (tube-like structures within the liver that connect liver cells together). Elevation of alkaline phosphatase may indicate an injury to the biliary cells. Common causes of biliary injury or biliary obstruction (cholestasis) are gallstones and certain medications, although, some of the conditions listed previously can also raise the levels of this enzyme. Alkaline phosphate is also found in the bone and can be elevated in bone diseases. GGT and 5' nucleotidase levels can be elevated in biliary conditions (disease of the gallbladder and bile ducts) along with alkaline phosphatase.
 Régime pauvre en FODMAP
Suivre un régime alimentaire pauvre en FODMAP peut sembler intimidant, mais cela ne doit pas nécessairement être le cas. Avec un peu de savoir-faire ou laide dun diététiste (plus laccès actuel à une g
Régime pauvre en FODMAP
Suivre un régime alimentaire pauvre en FODMAP peut sembler intimidant, mais cela ne doit pas nécessairement être le cas. Avec un peu de savoir-faire ou laide dun diététiste (plus laccès actuel à une g
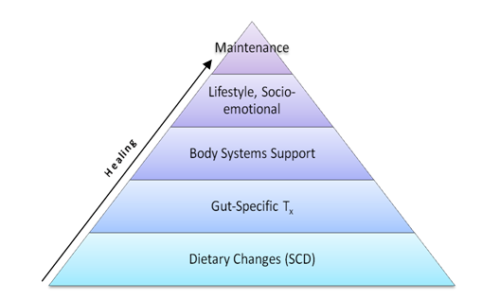 Vue d'ensemble :concevoir un plan de guérison
Ceci est une série darticles invités de Matt Robinson, coach en maladies digestives chez Guérison Digestive Naturelle . Ceci est le troisième article de notre série Big Picture. (Lire Post One et P
Vue d'ensemble :concevoir un plan de guérison
Ceci est une série darticles invités de Matt Robinson, coach en maladies digestives chez Guérison Digestive Naturelle . Ceci est le troisième article de notre série Big Picture. (Lire Post One et P
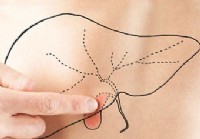 calculs biliaires :traitement, symptômes et causes
Un mâle adulte pointant vers un contour de foie et peint une vésicule biliaire sur son abdomen. Définition des calculs biliaires et faits Les calculs biliaires sont des « pierres » qui se forment dan
calculs biliaires :traitement, symptômes et causes
Un mâle adulte pointant vers un contour de foie et peint une vésicule biliaire sur son abdomen. Définition des calculs biliaires et faits Les calculs biliaires sont des « pierres » qui se forment dan