Pancreas insulinoma co-esistente con GIST gastrico in assenza di neurofibromatosi-1
Abstract
sfondo
gastrointestinale tumori stromali (GIST) si verificano frequentemente nei pazienti con neurofibromatosi di tipo 1 (NF-1). E 'stato riportato che GIST può coesistere con tumori endocrini pancreatici, ma questo è stato solo in associazione con NF-1.
Presentazione Caso
A 76 anni donna ha presentato con una storia di 12 mesi dei sintomi dell'ipoglicemia. TAC addominale ha dimostrato un insulinoma 13 millimetri localizzato nella coda del suo pancreas. E 'stata iniziata il diazossido e poi sottoposto ad intervento chirurgico per l'enucleazione di insulinoma quando un piccolo (< 1 cm). Tumore incidentale è stato scoperto il suo parete dello stomaco che è stato identificato come GIST
Conclusione
Questo è il primo caso di un insulinoma pancreatico co-esistente con un GIST in un paziente senza NF-1. Inoltre, facciamo il primo rapporto di rapida crescita recidiva cistica GIST dopo resezione di un tumore GIST primario.
Sfondo
gastro-entero-pancreatico (GEP NE) tumori hanno una incidenza di circa 30 /milioni /popolazione /anno [1]. tumori delle cellule delle isole pancreatiche, tra cui insulinomi rappresentano il 2 ° tipo più comune di GEP NE del tumore dopo tumore carcinoide [2].
GIST più comunemente si verificano sporadicamente, ma mostrano un aumento tendenza in pazienti con NF1 [3, 4]. Un piccolo numero di tumori neuroendocrini pancreatici sono stati descritti in NF-1 pazienti [5, 6]. Ci sono stati solo nove casi di GIST associata a tumori GEP NE, ma questi sono stati tutti diagnosticati in pazienti con NF-1 [7-14] (Tabella 1) .table GIST 1 Co-esistente e NET nei pazienti con NF-1
GIST
neuroendocrini tumore
Riferimento
dell'intestino tenue
papilla di Vater
[10]
piccolo intestino
feocromocitoma
[9]
piccolo intestino
papilla di Vater; domatostatinoma
[12]
dell'intestino tenue
pancreatico testa gastrinoma
[14]
dell'intestino tenue
duodeno carcinoma neuroendocrino
[7]
dell'intestino tenue
feocromocitoma
[11]
dell'intestino tenue
feocromocitoma
[8]
dell'intestino tenue
feocromocitoma
[10]
crasso
feocromocitoma
[10 ]
riportiamo il primo caso di insulinoma associato ad un GIST in un paziente non diagnosticata con NF-1 come confermato dalla valutazione endocrino pre-operatoria.
presentazione caso
a 76 anni donna ha presentato con una storia dodici mesi dei sintomi dell'ipoglicemia. Il paziente è stato sottoposto ad una serie di test, tra cui la misurazione di una notte glicemia a digiuno, la misurazione dei livelli plasmatici di glucosio; insulina; e C-peptide durante un episodio di ipoglicemia, la misurazione della sulfanilurea urinario, e di imaging radiologico con una TAC. TAC addominale ha dimostrato un insulinoma 13 millimetri localizzato nella coda del suo pancreas. E 'stata iniziata il diazossido e poi sottoposto ad intervento chirurgico per l'enucleazione di insulinoma quando un piccolo (< 1 cm) incidentale tumore è stato scoperto sul suo parete dello stomaco. Il piccolo tumore incidentale era una lesione parete gastrica esofitica che non era stata rilevata pre-operatorio e non ha rivelato le caratteristiche sospette suggestivi di invasione o sparsi sul ispezione intraoperatoria. Per questo motivo la lesione è stata asportata con diatermia dalla superficie della parete gastrica, il difetto di essere chiusa con Polydioxanone di sutura, e nessun sezioni congelate sono state prese per valutare l'invasione /diffusione. Macroscopicamente la lesione è stata completamente asportata. La natura della lesione era sconosciuta in questo momento. Il recupero è stato semplice e lei è stata dimessa a casa una settimana più tardi.
La lesione pancreatica (figura 1) era composto da tessuti molli omogeneo che aveva il colore marrone rosso tipico di tali lesioni, anche se più pallido del solito visto, misurata 13 mm di diametro, e il suo esame istologico ha mostrato un tumore neuroendocrino ben differenziato con il modello di nidificazione e trabecolare. Le cellule tumorali erano regolari, i loro nuclei erano rotondo con cromatina vescicolare e non mitosi è stato identificato. Numerosi corpi psammomatosi sono stati visti in nidi di tumore e non vi era abbondante reazione stromale hyalinised senza notevole infiammazione o necrosi. L'immunoistochimica ha mostrato una forte positività con i marcatori cromogranina A, synaptophysin, progesterone, estrogeno-beta e di insulina. Molto cellule occasionali sono state colorate dalla somatostatina anticorpi mentre polipeptide pancreatico, gastrina, amiloide e CD117 (C-kit) immunocolorazione sono risultati negativi. C'era un indice di proliferazione basso con meno dell'1% delle cellule tumorali di essere macchiato da anticorpo Ki67. Inoltre, nessuna invasione vascolare è stato notato. Il tumore è stato incapsulato e sembrava completamente asportato. L'insulinoma è stato classificato come T1NxMx. Figura 1 lordo aspetto istologico di insulinoma mostrando tipico aspetto rosso-marrone del tumore.
La lesione gastrica era un nodulo biancastra 6 mm fermo nella parete superiore dello stomaco e del suo esame istologico ha rivelato un tumore a cellule epitelioidi. tasso mitotico era molto basso e senza la necrosi è stato notato. L'immunoistochimica ha mostrato positività uniforme con C-kit (figura 2) e marcatori CD34. Desmina, actina muscolo liscio, S100, citocheratina e neuroendocrini marcatori sono stati tutti negativi. Ki67 immunoistochimica ha rivelato bassissimo indice di proliferazione. Abbiamo tentato l'esecuzione di analisi di mutazione sul tumore GIST, ma il DNA ottenuto non era sufficientemente buona qualità per il test. Siamo stati in grado di commentare la natura del margine di tumore perché la lesione GIST è stato asportato senza alcuna tessuto parete gastrica adiacente. L'aspetto generale è quello di un kit di epitelioide positivo incidentale del tumore GIST e la lesione è stata asportata in modo incompleto. Figura 2 le cellule tumorali parete GIST gastrici erano fortemente positivi per CD117 (c-kit) marcatore (× 100).
Il paziente è stato riammesso dopo 6 mesi con perdita di peso, anoressia e sintomi vaghi. Aveva una TAC che ha mostrato un 3,9 × 3,9 centimetri fluido attenuazione di massa superiore alla coda del suo pancreas (figura 3) spostando lo stomaco anteriormente. ecografia endoscopica ha confermato una massa solida /cistica irregolare che coinvolge la parete dello stomaco, e in stretta relazione con la coda del pancreas. Figura 3 CT dell'addome che mostra cistica GIST ricorrente si trova nella regione della coda del pancreas.
Successivamente stato sottoposto oesophagogastroduodenoscopy-guidato ecografia endoscopica confermando una massa mal definita che si estende nella parete dello stomaco. Citologia rivelato gruppi di cellule sottili e epitelioidi altamente suggestivi di GIST recidivante e /o metastatico, ma non indicativo di un tumore neuroendocrino (figura 4). E 'stata gestita in modo sintomatico, dimesso e aveva un altro TAC addominale 7 mesi dopo che ha mostrato che la lesione non era cresciuto in modo significativo in termini di dimensioni, ma sembra che si sia formato 2 componenti cistica ben definite di misura 29 × 28 mm e 21 × 24 mm. A causa delle piccole dimensioni del GIST primario e lo stato fragile del paziente, che non è stato trattato con Imatinib (Glivec) o offerto un ulteriore intervento chirurgico, ma è stato successivamente regolarmente rivista dal CT sorveglianza scansione della lesione e ha fortunatamente avuto alcuna prova di aumentare la dimensione del tumore o metastasi. Figura 4 EUS-guidate biopsia aspirazione citologia di GIST ricorrenti che mostra gruppi di cellule epitelioidi e mandrino atipici (PAP × 400)
. Discussione
Il primo messaggio importante nel nostro caso è che un GIST può verificarsi contemporaneamente con un insulinoma in l'assenza di NF-1. Il tumore GIST è stata solo incidentalmente scoperto dal chirurgo durante l'enucleazione del insulinoma nel nostro caso. La letteratura contiene solo 9 rapporti pubblicati dal verificarsi simultaneo di GIST e GEP NE tumore nel NF-1 pazienti [7-12] (Tabella 1). Nessuno dei casi di GIST co-esistente e tumori GEP NE in NF-1 pazienti ha mai comportato un insulinoma e di fatto l'unico rapporto di ipoglicemia associata con GIST è stato attribuito ad una rara sindrome paraneoplastica causata da un eccesso di espressione di insulina like growth factor II [15] in un GIST gastrico avanzato. Si può discutere se l'escissione incompleta del GIST gastrico avrebbe potuto essere evitato, ma perché il GIST gastrico è stato scoperto solo per inciso, non ha mostrato caratteristiche sospette di ispezione lordo, e il parere di un altro chirurgo esperto cercato durante la procedura chirurgica era in accordo con che del chirurgo, si è deciso di procedere con la semplice asportazione della lesione gastrica con dissezione minima come è stato fatto.
l'altro messaggio unico nel nostro caso è l'osservato rapida ricorrenza del GIST in seguito alla resezione del gastrica primaria GIST muro. Piccoli GIST, come quella iniziale nel nostro caso, sono di solito un risultato chirurgica incidentale, mentre grandi tumori sono solitamente sintomatico. Nel nostro caso, in seguito a resezione del insulinoma e la piccola GIST gastrico incidentale, il GIST si ripresentò a livello locale con rapido allargamento. Il tumore mostrava marcato trasformazione cistica probabilmente come risultato di necrosi centrale e liquefazione. La ragione per la rapida reiterazione del GIST è chiaro, ma la prova da studi su animali dimostra che un tumore primario può inibire sue metastasi a distanza via angiostatin circolanti tale che dopo la rimozione del tumore primario, l'inibizione viene rimosso e metastasi diventa vascolarizzato e crescere rapidamente [16] . Abbiamo il sospetto che nel nostro caso, il GIST primario può aver avuto un effetto soppressivo sul satellite microlesioni che è stato perso quando il GIST è stato asportato che porta alla recidiva locale aggressivo. Un risultato ulteriore è il cambiamento cistica unico nel GIST ricorrente. Anche se è stato riferito che un GIST primario in rapida crescita può formare una lesione cistica lobulati [17], tale ricorrenza massa cistica rapida non è mai stata riportata in letteratura in seguito a resezione di un piccolo tumore incidentale. Siamo rimasti sorpresi dalla ricorrenza della lesione GIST come il GIST iniziale della parete gastrica aveva un tasso mitotico basso e anche un basso indice ki-67. Accettiamo che il meccanismo del GIST 'recidiva' può essere una delle quattro possibilità: vera ricorrenza del primario GIST parete gastrica, primario inosservato a un intervento chirurgico iniziale quando il GIST parete dello stomaco è stato rimosso, residui di tumore da un intervento chirurgico iniziale, quando il muro GIST dello stomaco è stato rimosso, o malattia metastatica legate al primario GIST parete gastrica.
In sintesi, questo è il primo caso di un non-NF-1 paziente che aveva un insulinoma pancreatico coesistente con GIST, e anche, il primo rapporto caso di un GIST che ha subito una rapida ricorrenza cistica dopo resezione della lesione GIST primario. Purtroppo il nostro rapporto unico caso solleva più domande che fornisce risposte, perché ci sono pochissimi casi di tumori concomitanti NF-1-correlati GEP NE e GIST e anche molto poco comprensione delle implicazioni prognostiche di tali tumori concomitanti. I dati disponibili suggeriscono che mutazioni nel gene NF-1 potrebbero essere coinvolti nella patogenesi di GIST in NF-1 pazienti [18]. Tuttavia non si sa se la stessa mutazione esiste in NF-1 pazienti con GIST coesistenti e tumori GEP NE, e ancora più importante, non si sa se ci sono tali mutazioni in non NF-1-pazienti con GIST coesistenti e GEP tumori NE. La nostra unità esegue regolarmente analisi di mutazione del gene sui tumori GIST ma purtroppo non c'è un tasso di fallimento del 2% nella nostra analisi di mutazione e tenta di analizzare la lesione GIST primario in questo caso non hanno avuto successo. Il completamento di questa analisi della mutazione sarebbe notevolmente migliorato la nostra comprensione della insolita coesistenza di questo tumore nel contesto di un non-NF-1 paziente, e, anche far luce sul suo insolito modello di recidiva.
Consenso
il consenso informato scritto è stato ottenuto dal paziente per la pubblicazione di questo caso clinico e le immagini di accompagnamento. Una copia del consenso scritto è disponibile per la revisione da parte Editor-in-Chief di questa rivista.
Dichiarazioni
Autori 'originale presentato file per le immagini
Di seguito sono riportati i link ai file degli autori originali presentati per immagini. 'file originale per la figura 1 12957_2008_555_MOESM2_ESM.jpeg Autori 12957_2008_555_MOESM1_ESM.pdf autori file originale per la figura 2' file originale per la figura 3 12957_2008_555_MOESM4_ESM.jpeg Autori 12957_2008_555_MOESM3_ESM.tiff autori file originale per la figura 4 file originale 12957_2008_555_MOESM5_ESM.tiff degli autori per la figura 5 Conflitto di interessi
Gli autori dichiarano di non avere interessi in gioco.
 Permeabilità intestinale e volo spaziale:il meccanismo rivelato
Permeabilità intestinale e volo spaziale:il meccanismo rivelato
 Perché dovresti includere fonti naturali di fibre nella tua dieta
Perché dovresti includere fonti naturali di fibre nella tua dieta
 I probiotici possono aiutare a frenare la malnutrizione nei prossimi due decenni,
I probiotici possono aiutare a frenare la malnutrizione nei prossimi due decenni,
 Gli alimenti vegetali possono trasmettere all'uomo superbatteri resistenti agli antibiotici
Gli alimenti vegetali possono trasmettere all'uomo superbatteri resistenti agli antibiotici
 La ricerca collega la prevalenza di SARS-CoV-2,
La ricerca collega la prevalenza di SARS-CoV-2,
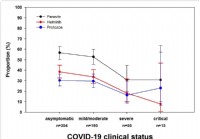 La ricerca mostra che le infestazioni da parassiti intestinali riducono la gravità del COVID-19
La ricerca mostra che le infestazioni da parassiti intestinali riducono la gravità del COVID-19
 Il rischio genetico per l'autoimmunità può essere collegato alle differenze nel microbioma intestinale
I bambini con aumentato rischio genetico di diabete di tipo 1 hanno microbiomi intestinali diversi rispetto a quelli a basso rischio, un nuovo studio trovato. Un team di ricercatori dellUniversità d
Il rischio genetico per l'autoimmunità può essere collegato alle differenze nel microbioma intestinale
I bambini con aumentato rischio genetico di diabete di tipo 1 hanno microbiomi intestinali diversi rispetto a quelli a basso rischio, un nuovo studio trovato. Un team di ricercatori dellUniversità d
 Il profilo batterico intestinale può prevedere il danno intestinale dopo la radioterapia
Piuttosto come unimpronta digitale fisica, il pattern microbico intestinale può essere utilizzato per identificare alcune vulnerabilità nei pazienti sottoposti a radioterapia per cancro alla prostata
Il profilo batterico intestinale può prevedere il danno intestinale dopo la radioterapia
Piuttosto come unimpronta digitale fisica, il pattern microbico intestinale può essere utilizzato per identificare alcune vulnerabilità nei pazienti sottoposti a radioterapia per cancro alla prostata
 Lo xilitolo e l'estratto di semi di pompelmo sono promettenti nella prevenzione dell'infezione da SARS-CoV-2,
lo studio trova La malattia del coronavirus (COVID-19), causata dalla sindrome respiratoria acuta grave coronavirus 2 (SARS-CoV-2), ha provocato scompiglio in tutto il mondo. Si è diffuso sin dalla su
Lo xilitolo e l'estratto di semi di pompelmo sono promettenti nella prevenzione dell'infezione da SARS-CoV-2,
lo studio trova La malattia del coronavirus (COVID-19), causata dalla sindrome respiratoria acuta grave coronavirus 2 (SARS-CoV-2), ha provocato scompiglio in tutto il mondo. Si è diffuso sin dalla su