sistematica gastrico contro l'alimentazione post-pilorica: una revisione sistematica
Abstract
sfondo
Il nostro obiettivo era quello di valutare l'impatto delle gastrica contro l'alimentazione post-pilorica sulla incidenza di polmonite , apporto calorico, unità di terapia intensiva (ICU) lunghezza del soggiorno (LOS), e la mortalità nei pazienti in terapia intensiva criticamente malati e feriti.
Metodo
fonti di dati sono state Medline, Embase, Healthstar, revisione citazione del relativo primario e recensione articoli, file personali, e il contatto con gli informatori esperti. Da 122 articoli esaminati, nove sono stati identificati come studi randomizzati e controllati prospettici (tra cui un totale di 522 pazienti) che rispetto gastrica con l'alimentazione post-pilorica, e sono stati inclusi per l'estrazione dei dati. I dati descrittivi e risultati sono stati estratti dai documenti da parte dei due revisori indipendentemente. misure di outcome principali erano l'incidenza di polmonite nosocomiale, obiettivo calorico medio raggiunto, media apporto calorico giornaliero, il tempo per l'avvio di tubo feed, il tempo di obiettivo, ICU LOS, e la mortalità. La meta-analisi è stata effettuata utilizzando il modello a effetti casuali.
Risultati
Solo, brevetti medici neurochirurgiche e traumi sono stati arruolati negli studi analizzati. Non ci sono state differenze significative nell'incidenza di polmonite, la percentuale di obiettivo calorico raggiunto, significa apporto calorico totale, ICU LOS, o la mortalità tra i gastrica e gruppi di alimentazione post-pilorica. Il tempo di iniziare la nutrizione enterale era significativamente inferiore nei pazienti randomizzati ad alimentazione gastrica. Tuttavia, il tempo per raggiungere l'obiettivo calorico non differiva tra i due gruppi.
Conclusione
In questa meta-analisi siamo stati in grado di dimostrare un beneficio clinico dal post-pilorica contro tubo di alimentazione gastrica in un gruppo misto di pazienti in condizioni critiche, compresi i pazienti medici, neurochirurgia, terapia intensiva e traumi. L'incidenza di polmonite, ICU LOS, e la mortalità sono risultati simili tra i gruppi. A causa del ritardo nel raggiungimento intubazione post-pilorica, alimentazione gastrica è stato avviato in modo significativo prima di quanto era alimentazione post-pilorica. Il presente studio, fornendo la migliore evidenza disponibile per quanto riguarda le vie di nutrizione enterale, è limitata dalla piccola dimensione totale del campione. Unità
Parole
aspirazione terapia intensiva nutrizione enterale gastrico terapia intensiva meta-analisi post-pilorica Introduzione
nutrizione enterale è sempre più riconosciuto come parte integrante nella gestione di pazienti in condizioni critiche, avendo un effetto importante sulla morbilità e il risultato. All'inizio nutrizione enterale è stato dimostrato per migliorare l'equilibrio di azoto, la guarigione delle ferite e ospitare la funzione immunitaria, e per aumentare sistemi antiossidanti cellulari, diminuire la risposta ipermetabolica al danno tissutale e preservare l'integrità della mucosa intestinale [1-7]. In uno studio precedente [8], abbiamo riportato che l'inizio della nutrizione enterale entro 36 ore di intervento chirurgico o di ricovero in ospedale riduce le complicanze infettive e durata del ricovero ospedaliero (LOS).
Questi dati suggeriscono che la nutrizione enterale deve essere iniziato al più presto possibile dopo l'ammissione al reparto di terapia intensiva (ICU). Anche se il percorso gastrica di alimentazione enterale è più facile da raggiungere e più conveniente che la somministrazione di nutrienti post-pilorica, molti medici temono che l'alimentazione gastrica predispone per l'aspirazione e polmonite. Così, molti preferiscono nutrire pazienti in condizioni critiche per via post-pilorica, credendo che riduce l'incidenza di polmonite. Anche se lo studio da Heyland e colleghi [9] suggerisce che i pazienti via gastrica Fed potrebbe avere una maggiore incidenza di aspirazione rispetto a quelli trattati alimentazione post-pilorica, altri investigatori non hanno replicato questi risultati [10]. Inoltre, molti pazienti gravemente malati, feriti, e postoperatori hanno gastroparesi, che possono limitare la loro capacità di tollerare l'alimentazione gastrica [11, 12]. Infatti, Mentec e colleghi [13] hanno dimostrato che il 79% dei pazienti via gastrica alimentati in una terapia intensiva mista medico /chirurgico esposto un certo grado di intolleranza digestivo superiore causata da compromissione dello svuotamento gastrico. Nonostante poveri svuotamento gastrico, la funzione del piccolo intestino di solito rimane relativamente intatto e il posizionamento di un piccolo sondino intestinale post-pilorica può consentire la somministrazione di nutrizione enterale in questi pazienti. Tuttavia, il posizionamento di tubi di piccole alimentazione intestinale può essere estremamente difficile e comportare un ritardo nell'inizio della nutrizione enterale. Anche se sono state eseguite una serie di studi clinici controllati randomizzati di confronto gastrica con alimentazione post-pilorica nei pazienti critici, i risultati di questi studi sono stati inconcludenti e /o in conflitto. Così, il percorso 'migliore' di nutrizione enterale nel paziente critico e feriti rimane poco chiaro.
Al fine di migliorare la nostra comprensione degli effetti clinici di gastrico rispetto piccola amministrazione nutrienti intestinale nei pazienti critici, abbiamo eseguito una meta-analisi di studi disponibili per confrontare le complicanze polmonari, risultati clinici, e il successo nel raggiungimento degli obiettivi calorici nei pazienti assegnati in modo casuale a ricevere o tubo intestinale gastrica o piccolo feed
. Metodo
Identificazione delle prove
il nostro obiettivo era quello di individuare tutti i pertinenti studi randomizzati controllati che hanno confrontato gastrica con piccolo tubo intestinale nutre nei pazienti critici. Uno studio randomizzato controllato è stato definito come un processo in cui i pazienti sono stati assegnati in modo prospettico a uno dei due interventi da assegnazione casuale. Abbiamo utilizzato un approccio multimethod per identificare gli studi rilevanti per il presente riesame. Una ricerca della letteratura computerizzata della Biblioteca Nazionale di banca dati Medline di Medicina dal 1966 al luglio 2002 è stato condotto utilizzando i seguenti termini di ricerca: nutrizione enterale (esplodere) e prove digiunali o post-pilorica o gastrica e randomizzati e controllati (tipo di pubblicazione) o studi clinici controllati o studi clinici, randomizzati. Inoltre, abbiamo cercato il Embase (1980-2001) e la salute stelle (1975-2001) basi di dati, rivisto i nostri file personali, e contattato esperti del settore. Bibliografie di tutti gli articoli selezionati e articoli di revisione che comprendeva informazioni sulla nutrizione enterale sono stati rivisti per altri articoli pertinenti. Questa strategia di ricerca è stato fatto in modo iterativo, fino a quando non nuovo potenziale, randomizzati, controllati citazioni di prova sono stati trovati sulla revisione delle liste di riferimento degli articoli recuperati.
Studio di selezione e di dati di estrazione
i seguenti criteri di selezione sono stati usati per identificare gli studi pubblicati per l'inclusione in questa analisi: studio di design-randomizzato sperimentazione clinica; popolazione - ricoverati post-operatorio per adulti, un trauma, testa feriti, bruciare, o pazienti in terapia intensiva medici; intervento - gastrica rispetto piccola nutrizione enterale intestinale, avviato allo stesso tempo e con lo stesso obiettivo calorico; e variabili di risultato - almeno una delle seguenti variabili di outcome primari: incidenza di polmonite nosocomiale, obiettivo calorico medio raggiunto, media apporto calorico giornaliero, il tempo per l'avvio di tubo alimenta, il tempo per raggiungere l'obiettivo calorico, ICU LOS, e la mortalità. Selezione degli studi e l'astrazione dei dati è stata condotta in modo indipendente da due ricercatori.
Analisi dei dati
L'incidenza di polmonite nosocomiale e di mortalità sono stati trattati come variabili binarie. Percentuale di obiettivo calorico raggiunto, significa apporto calorico giornaliero, il tempo per l'avvio di feed tubo, il tempo di obiettivo, e ICU LOS sono stati trattati come variabili continue. L'analisi dei dati è stata effettuata utilizzando il modello casuale effetti con il software di meta-analisi (RevMan 4.1; Cochrane Collaboration, Oxford, UK). L'odds ratio (OR) e gli esiti di dati continui vengono presentati con il 95% intervallo di confidenza (IC). Quando gli autori hanno riportato deviazioni standard, li abbiamo usati direttamente. Quando deviazioni standard non erano disponibili, li calcolata dalla differenza media osservata (o differenze di modifiche o letture assoluti) e le statistiche di prova. Quando le statistiche test non erano disponibili, dato un valore di P
, abbiamo calcolato il corrispondente statistica test da tabelle per la distribuzione normale. Abbiamo testato l'eterogeneità tra gli studi con χ
2 test, con P
< 0,05 che indica una significativa eterogeneità [14]
. Risultati
Da 122 articoli esaminati, 14 sono stati identificati come studi clinici controllati randomizzati di confronto gastrico rispetto piccola nutrizione enterale intestinale e sono stati inclusi per l'estrazione dei dati. Queste 14 pubblicazioni sono stati identificati attraverso ricerche Medline; studi non pubblicati, le comunicazioni personali o dati riportati in forma astratta solo sono stati inclusi. Cinque studi sono stati esclusi, e le restanti nove studi sono stati inclusi nel presente meta-analisi [10, 15-22]. Gli articoli sono stati esclusi per le seguenti ragioni: i punti finali di interesse non sono stati registrati [9, 23], i pazienti non in terapia intensiva sono stati studiati [24], e due studi hanno confrontato precoce (post-pilorica o gastrico) rispetto a quello ritardato (gastrico) nutrizione enterale [25, 26], solo medico, neurochirurgia, e traumi brevetti sono stati arruolati negli studi analizzati. Nel complesso, 552 pazienti sono stati arruolati negli studi inclusi. Una sintesi degli studi, tra cui l'incidenza di polmonite e l'obiettivo calorico raggiunto, sono presentati nella Tabella 1. Non tutti gli studi ha riportato i punti finali di interesse, con il rischio di polmonite sono stati segnalati in sette studi [15-17, 19 -22], significa percentuale di obiettivo calorico raggiunto in cinque studi [10, 15, 17-19], significa apporto calorico in cinque studi [15, 17, 19-21], il tempo di iniziare la nutrizione enterale in tre studi [ ,,,0],15, 20, 21], il tempo per raggiungere l'obiettivo calorico in quattro studi [16, 18, 20, 22], ICU LOS in cinque studi [15-17, 20, 21], e la mortalità in sette studi [10, 15- 18, 20, 21] .table 1 Caratteristica degli studi inclusi nella meta-analisi a confronto gastrica con il post-pilorica alimentazione
Reference
Year
No
Type
Promotility
J-tube
Incidence di neumonía (G vs J)
obiettivo calorico raggiunto%; G contro J)
[15]
1992
38
misti *
No
Endo
2/19 vs 0/19
47 vs 61
[16]
1999
80
Trauma
Sì, se i residui
Fluoro
18/43 vs 10/37 -
[17]
2000
44
medicina
No
ciechi
3/23 vs 4/21
47 vs 69
[18]
2001
80
Mixed *
Sì, tutto
Blind -
74 vs 67
[19]
2001
25
neurologico
No
ciechi /fluoro
2/11 vs 0/14
66 vs 56
[10]
2001
51
medicina
Sì, se residui
cieca /endo
-
64 vs 66
[20]
2002
73
misti *
No
Endo
1/39 vs 2/34
-
[21]
2002
101
misto *
No
ciechi /fluoro /endo
20/51 vs 16/50 -
[22 ]
2002
60
medicina
No
cieco /fluoro
0/30 vs 1/30
100 vs 100 | * mediche e chirurgiche. Endo, il posizionamento endoscopico; . Fluoro, il posizionamento fluoroscopia
Non ci sono state differenze significative nell'incidenza di polmonite (OR 1.44, 95% CI 0,84-2,46; p = 0,19
; Fig. 1), la percentuale di obiettivo calorico raggiunto (-5,2% , 95% CI -18,0% a + 7,5%, P = 0.4
; Fig. 2), significa che l'apporto calorico totale (-169 calorie, 95% CI -320 a +34 calorie, P
= 0,09) , ICU LOS (-1,4 giorni, il 95% -3.7 CI a +0.85 giorni, P
= 0.2), o di mortalità (OR 1.08, 95% CI 0,69-1,68, P
= 0.7) tra i pazienti alimentati via gastrica e quelli che hanno ricevuto tubo di alimentazione postpyloric. Anche se il tempo per l'avvio di nutrizione enterale è stata riportata in solo tre studi, è stato significativamente più breve nei pazienti assegnati in modo casuale a ricevere la nutrizione per via gastrica (-16.0 ore, 95% CI -19.5 a -12.6 ore, P
< 0,00001). Tuttavia, il tempo necessario per raggiungere l'obiettivo calorico non differiva tra i due gruppi (-0.78 ore, gastrici rispetto digiuno, 95% CI -3,76 a 2,19 ore, P
= 0.6). Figura 1 modello di effetti casuali di odds ratio (95% intervallo di confidenza) di sviluppare polmonite con gastrica rispetto ai alimentazione post-pilorica.
Figura modello 2 effetti casuali di differenza media ponderata (95% intervallo di confidenza) della percentuale di calorie obiettivo raggiunto con gastrica rispetto ai alimentazione post-pilorica.
Discussione
I risultati di questa meta-analisi suggeriscono che l'incidenza di polmonite, obiettivo raggiunto calorico, ICU LOS, e la mortalità sono simili con gastrica e post-pilorica tubo di alimentazione. Anche se la nutrizione enterale è stata iniziata prima nei pazienti via gastrica alimentato, i pazienti inseriti nel piccolo intestino 'raggiunto' con i pazienti alimentati nello stomaco e nel complesso hanno ricevuto un non-significativamente maggiore apporto calorico giornaliero medio (169 calorie). Abbiamo precedentemente riportato che la nutrizione enterale iniziata entro 36 ore di intervento chirurgico o l'ammissione alla terapia intensiva riduce l'incidenza di complicanze infettive rispetto a nutrizione ritardato per più di 36 ore [8]. Il tempo necessario per l'avvio di nutrizione enterale era significativamente più breve nei pazienti assegnati in modo casuale a ricevere la nutrizione per via gastrica (-16.0 ore, 95% CI -19.5 a -12.6 ore, P
< 0,00001). Anche se è possibile che il breve ritardo nell'avvio della nutrizione enterale nei piccoli pazienti intestino alimentato potrebbe aumentare complicazioni infettive, i risultati di questa analisi non supportano tale affermazione.
Questo studio ha una serie di limitazioni che deve essere riconosciuto . Un totale di soli 552 pazienti sono stati inclusi nella meta-analisi, le variabili esiti di interesse non sono stati registrati in tutti gli studi, e non vi era una significativa eterogeneità tra gli studi per un certo numero di variabili di risultato. Inoltre, nessuno degli studi inclusi pazienti che avevano subito un intervento chirurgico vascolare addominale o maggiore. Questi ultimi pazienti sono ad alto rischio per la gastroparesi e sono meglio gestiti da un piccolo tubo di alimentazione intestino posto durante l'intervento [8, 27, 28].
Il rischio relativo per la polmonite in gastrica rispetto al gruppo nutrito post-pilorica in questo analisi era 1,44 (IC al 95% 0,84-2,46; p = 0,19
). Anche se questo può suggerire una tendenza verso un aumento del rischio di polmonite nel gruppo gastrico, questo è discutibile per una serie di motivi. In primo luogo, vi era una significativa eterogeneità negli studi, rendendo l'estrapolazione delle conclusioni carichi di errore. In secondo luogo, ICU LOS stato effettivamente diminuita nel gruppo gastrica (-1,4 giorni, CI -3.7 a 0,85, P
= 0.2). Se il rischio di polmonite è risultato significativamente aumentato in questi pazienti in condizioni critiche, si potrebbe prevedere un aumento piuttosto che una diminuzione della ICU LOS. Inoltre, la polmonite non era associato ad un aumento della mortalità (OR 1.08, 95% CI 0,69-1,68, P
= 0.7). Tuttavia, lo studio non è stato dimensionato per rilevare una differenza piccola, ma ancora clinicamente significativo in termini di incidenza di polmonite tra i due gruppi di pazienti.
Posizionamento di piccoli tubi di alimentazione intestinale da parte l'approccio nasoenterico blind è tecnicamente impegnativo. Zaloga [29] ha descritto il metodo di 'cavatappi' di raggiungere il posizionamento post-pilorica dei tubi di alimentazione, con un tasso di successo del 92%. Anche se i tassi di successo fino al 90% sono stati rivendicati da altri per l'immissione tubi di alimentazione post-pilorica al letto del paziente [30-32], la maggior parte degli studi riportano un tasso di successo del 15-30% [33-36]. Il successo con posizionamento letto di piccoli tubi di alimentazione intestinale è influenzato dalla tecnica e grado di competenza del clinico. Inoltre, a differenza di un tubo nasogastrico /orogastrico, che può essere trasmesso in meno di un minuto, si può prendere un operatore esperto fino a 30 minuti per ottenere il posizionamento post-pilorica di un piccolo sondino intestinale. Per migliorare il successo al posizionamento post-pilorica, sono state apportate modifiche ai tubi di alimentazione, compresa allungando il tubo, modificare la configurazione e il profilo della punta, e l'aggiunta di vari tipi di pesi [34, 37, 38]. Metodi innovativi di collocamento sono stati descritti che includono l'utilizzo di magneti industriali, comodino ecografia, fiberoptics attraverso il tubo, insufflazione gastrica, e il posizionamento elettrocardiogramma guidato [33, 37-40]. agenti procinetici sono stati utilizzati anche per migliorare la probabilità di passaggio trans-pilorica del tubo di alimentazione [35, 39-42]. Il numero di variazioni e modifiche della tecnica comodino ciechi attestare il fatto che nessuno è l'ideale. Inoltre, smarrimento del piccolo tubo di alimentazione del foro nel polmone con pneumotorace risultante non è una complicanza rara [43-47].
Al fine di migliorare il tasso di successo della tecnica comodino cieco, tubi di piccolo diametro di alimentazione possono essere immessi per via endoscopica o radiograficamente. Hillard e collaboratori [36] hanno confrontato il tasso di successo e il tempo per il posizionamento di tubi di alimentazione piccolo intestino collocati da fluoroscopia rispetto posizionamento al letto del paziente. Delle procedure fluoroscopic 91% hanno avuto successo, a fronte di un tasso di successo del 17% con il posizionamento comodino. Il ritardo medio di tempo prima di iniziare l'alimentazione era 28,1 ore per il metodo comodino e 7,5 ore per fluoroscopia. Sebbene sia fluoroscopia ed endoscopia sono altamente efficaci per il posizionamento di tubi di piccole alimentazione intestinale, hanno bisogno di competenze che non è prontamente disponibile 24 ore al giorno e 7 giorni alla settimana. Queste tecniche spesso richiedono il trasferimento del paziente in particolari aree dell'ospedale in cui vengono eseguite le procedure. Inoltre, entrambe le tecniche sono costose.
Un'alternativa all'uso di un piccolo sondino intestinale è posizionare un tubo nasogastrico orogastrico o regolare nello stomaco e di utilizzare un agente promotility in quei pazienti che sono ad alto rischio di gastroparesi o in coloro che sviluppano elevati residui gastrici (> 150-250 ml). Anche se Mentec e colleghi [13] hanno dimostrato un certo grado di intolleranza digestivo superiore nel 79% dei pazienti nasogastrically nutriti, solo il 4,5% non erano in grado di tollerare la continuazione di alimentazione gastrica. Nello studio condotto da Boivin e Levy [18], tutti i pazienti hanno ricevuto via gastrica nutriti eritromicina come agente promotility. Negli studi condotti da Kortbeek e collaboratori e da Esparza e colleghi, agenti promotility sono stati utilizzati solo nei pazienti con un aumento dei volumi residui gastrici [9, 10, 16]. Per ragioni economiche, oltre che per evitare potenziali effetti collaterali, si potrebbe sostenere che solo quei pazienti che sono intolleranti di poppate nasogastrici (residuo > 150-250 ml) dovrebbero ricevere un farmaci procinetici. Eritromicina è stato dimostrato per migliorare l'erogazione dei nutrienti, ma l'impatto di questo agente sulla resistenza agli antibiotici, diarrea e altre complicazioni è stata scarsamente valutata.
Sebbene la presente rapporto indica alcuna differenza tra gastrica e pasti piccoli intestinali per quanto riguarda l'incidenza di polmonite, LOS, o la mortalità, le prove che compongono il meta-analisi non studiavano i pazienti ad alto rischio di aspirazione. Tali pazienti comprendono quelli con aspirazione precedente, anomalie anatomiche del tratto gastrointestinale, e quelli con alti residui gastrici (cioè > 250 ml) o quelli mantenuti in posizione reclinata. Piccolo alimentazione intestino può essere la via preferenziale di alimentazione enterale in questi pazienti ad alto rischio.
Conclusioni
In questa meta-analisi non siamo riusciti a trovare nessuna benefici clinici di piccole alimentazione intestinale oltre alimentazione gastrica per il supporto nutrizionale di un gruppo misto di pazienti in condizioni critiche medica, neurochirurgia, e traumi. Entrambi i percorsi di nutrizione enterale sono stati associati con tassi simili di polmonite, LOS e la mortalità. Gli studi valutati in questo meta-analisi dimostrarono eterogeneità, e la dimensione del campione era insufficiente per rilevare piccole differenze tra i gruppi; i risultati dovrebbero essere interpretate con una certa cautela. Tuttavia, sulla base dei risultati di questa analisi e la nostra esperienza alimentazione pazienti in condizioni critiche, si consiglia di pazienti critici che non sono ad alto rischio di aspirazione hanno un sondino nasogastrico /orogastrico posto riguardante l'accesso alla terapia intensiva per il precoce inizio di una nutrizione enterale . Agenti Promotility dovrebbero essere considerati in pazienti con alti volumi residui gastrici. I pazienti che rimangono intollerante del sondino gastrico, nonostante l'uso di agenti promotility o pazienti con reflusso clinicamente significativo o aspirazione documentata dovrebbe avere un piccolo sondino intestinale inserita per la continuazione del supporto nutrizionale enterale. I pazienti sottoposti a chirurgia addominale che sono ad alto rischio per la gastroparesi dovrebbero preferibilmente essere alimentati con un piccolo tubo di alimentazione intestino posto durante l'intervento.
Messaggi chiave
alimentazione post-pilorica non ha vantaggi clinici oltre alimentazione gastrica più gravemente malati pazienti medici, neurochirurgici e traumi
Early alimentazione gastrica con un tubo oro-gastrico o naso-gastrico è favorita nei pazienti più critici
agenti Promotility sono raccomandato in pazienti con alti residui gastrici
alimentazione post-pilorica è raccomandato nei pazienti ad alto rischio di aspirazione, in pazienti sottoposti a chirurgia addominale e dei pazienti che sono intolleranti di alimentazione gastrica
Abbreviazioni
CI:
= intervallo di confidenza
ICU:
= unità di terapia intensiva
LOS:
= durata del soggiorno
O:.
= odds ratio
dichiarazioni
interessi concorrenti
Nessuno ha dichiarato.
 I microbi intestinali nelle vespe aiutano a sconfiggere i pesticidi
I microbi intestinali nelle vespe aiutano a sconfiggere i pesticidi
 Il microbioma polmonare prevede la gravità della malattia da COVID-19
Il microbioma polmonare prevede la gravità della malattia da COVID-19
 Un approccio multi-omico allo sviluppo di farmaci contro il COVID-19
Un approccio multi-omico allo sviluppo di farmaci contro il COVID-19
 Formula a base di latte di capra buona per la salute dell'intestino dei bambini
Formula a base di latte di capra buona per la salute dell'intestino dei bambini
 Qual è il problema con l'epatite C?
Qual è il problema con l'epatite C?
 Perché i pazienti COVID-19 hanno più batteri patogeni nel naso
Perché i pazienti COVID-19 hanno più batteri patogeni nel naso
 Trapianto fecale da alcuni donatori meglio di altri
Il trapianto di microbiota fecale o il trapianto di feci da un donatore è utile per i pazienti infetti da recidiva mortale Clostridium difficile che porta a una grave diarrea, dolore e spesso gravi
Trapianto fecale da alcuni donatori meglio di altri
Il trapianto di microbiota fecale o il trapianto di feci da un donatore è utile per i pazienti infetti da recidiva mortale Clostridium difficile che porta a una grave diarrea, dolore e spesso gravi
 Colite ulcerosa
La colite ulcerosa è una malattia che colpisce il colon e il retto. Provoca irritazione e infiammazione e alla fine porta allo sviluppo di ulcere nel rivestimento del colon. La colite ulcerosa è un ti
Colite ulcerosa
La colite ulcerosa è una malattia che colpisce il colon e il retto. Provoca irritazione e infiammazione e alla fine porta allo sviluppo di ulcere nel rivestimento del colon. La colite ulcerosa è un ti
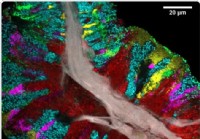 Mappa dettagliata del microbioma della lingua umana
Un nuovo studio pubblicato sulla rivista Rapporti di cella nel marzo 2020 riporta luso di tecniche di imaging spettrale avanzate e rapide per sviluppare una mappa dettagliata delle comunità microbic
Mappa dettagliata del microbioma della lingua umana
Un nuovo studio pubblicato sulla rivista Rapporti di cella nel marzo 2020 riporta luso di tecniche di imaging spettrale avanzate e rapide per sviluppare una mappa dettagliata delle comunità microbic