Pancreatische neuro-endocriene tumoren (NET's of eilandceltumoren) feiten*
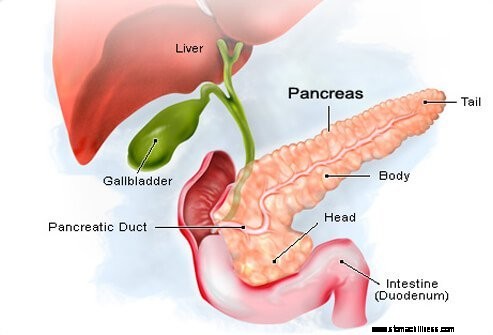
Neuro-endocriene tumoren van de pancreas worden gevormd in hormoonproducerende cellen (eilandcellen) van de pancreas.
*Pancreatische neuro-endocriene tumorfeiten medische auteur:Charles P. Davis, MD, PhD
- Pancreatische neuro-endocriene tumoren zijn kankercellen die zijn ontstaan uit hormoonproducerende cellen (eilandcellen) in de pancreas.
- Pancreatische NET's hebben twee hoofdcategorieën:endocrien en exocrien. Pancreatische NET's kunnen goedaardig (goedaardig) of kwaadaardig (kankerachtig) zijn.
- Pancreatische NET's kunnen functioneel zijn (maken extra hoeveelheden hormonen aan) of niet-functioneel (maken geen extra hoeveelheden hormonen aan); de meeste pancreas-NET's zijn echter functionele tumoren.
- Functionele pancreas-NET-types produceren verschillende soorten hormonen (bijvoorbeeld gastrine, insuline en glucagon); de belangrijkste typen zijn gastrinoom, insulinoom en glucagonoom, met een paar andere zeldzame typen.
- Deskundigen weten niet precies de oorzaak van neuro-endocriene tumoren van de pancreas, maar ze speculeren dat genetica een rol kan spelen.
- Risicofactoren zijn onder meer familieleden met NET's, zoals meerdere endocriene neoplastische typen (MEN1 en MEN2) en/of neurofibromatose type 1 (NF-1).
- Tekenen en symptomen van neuro-endocriene tumoren van de pancreas variëren aanzienlijk. Sommige patiënten hebben geen symptomen, terwijl andere patiënten de symptomen heel langzaam ontwikkelen; symptomen die zich ontwikkelen, hangen meestal af van het type en het volume van het hormoon dat door het individuele NET-type van de pancreas wordt gemaakt, maar de meeste symptomen van het pancreas-NET-type zijn diarree, indigestie, een knobbel in de buik, geelzucht en pijn in de buik en/of rug .
- Artsen gebruiken lichamelijk onderzoek en geschiedenis plus laboratoriumtests en beeldvorming om pancreasNET's te diagnosticeren; enkele van de tests die kunnen worden gebruikt zijn bloedchemie, chromogranine A-test, CT-scan, MRI-scan, somatostatinereceptorscintigrafie, ERCP (endoscopische retrograde cholangiopancreatografie), echografie, angiogram, botscan, laparotomie (chirurgische incisie in de wand van de buik ) en biopsie. Andere tests worden gebruikt om het specifieke type pancreas-NET te bepalen (bijvoorbeeld nuchtere serumgastrine-, insuline-, glucagon-, somatostatine- en glucosetests).
- Behandelingsopties en prognose zijn afhankelijk van het type kankercel, de locatie, de verspreiding, of MEN1 aanwezig is, en de leeftijd en algemene gezondheid van de patiënt.
- Staging van pancreatische NET's is niet bijzonder nuttig omdat de behandeling niet gebaseerd is op het stadium, maar is gebaseerd op waar de kankers worden gevonden (een of meerdere plaatsen in de pancreas of als het is uitgezaaid naar de lymfeklieren of andere delen van het lichaam ).
- Verspreiding en metastase van pancreatische NET's kunnen optreden via de kankercellen die zich in weefsels verplaatsen, door het lymfesysteem en/of door het bloed.
- Terugkerende neuro-endocriene tumoren van de pancreas zijn tumoren die zijn teruggekomen nadat ze zijn behandeld en die terug kunnen komen in de pancreas of een van de andere delen van het lichaam.
- Er worden zes soorten standaardbehandelingen genoemd:chirurgie, chemotherapie, hormoontherapie, arteriële occlusie of chemo-embolisatie van de lever, gerichte therapie en ondersteunende zorg.
- Sommige patiënten kunnen baat hebben bij deelname aan klinische onderzoeken die nieuwe soorten behandelingen voor pancreas-NET's testen.
- Behandelingen voor specifieke pancreas-NET's en voor terugkerende pancreas-NET's (bijvoorbeeld gastrinoom, insulinoom, glucagonoom en andere) worden gedetailleerd beschreven met betrekking tot de complexe behandelingsprotocollen die combinaties van chirurgische en medische therapieën kunnen inhouden.
Soorten alvleesklierkanker
Kankers die zich in de pancreas ontwikkelen, vallen in twee hoofdcategorieën:(1) kankers van de endocriene pancreas (het deel dat insuline en andere hormonen maakt) worden "eilandcel" of "pancreas neuro-endocriene" kankers genoemd en (2) kankers van de exocriene alvleesklier (het deel dat enzymen maakt). Eilandcelkankers zijn zeldzaam en groeien doorgaans langzaam in vergelijking met exocriene pancreaskankers. Eilandceltumoren geven vaak hormonen af in de bloedbaan en worden verder gekenmerkt door de hormonen die ze produceren (insuline, glucagon, gastrine en andere hormonen). Kankers van de exocriene pancreas ontwikkelen zich uit de cellen die het systeem van kanalen bekleden die enzymen aan de dunne darm afleveren en die gewoonlijk worden aangeduid als adenocarcinomen van de alvleesklier. Adenocarcinoom van de pancreas omvat de meeste van alle pancreas ductale kankers en is het hoofdonderwerp van deze review.
Lees meer over de verschillende soorten alvleesklierkanker »
Wat zijn neuro-endocriene tumoren (NET's) van de pancreas?
Pancreatische neuro-endocriene tumoren vormen zich in hormoonproducerende cellen (eilandcellen) van de pancreas. De alvleesklier is een klier van ongeveer 15 cm lang die de vorm heeft van een dunne peer die op zijn kant ligt. Het bredere uiteinde van de pancreas wordt de kop genoemd, het middelste gedeelte het lichaam en het smalle uiteinde de staart. De alvleesklier ligt achter de maag en voor de wervelkolom.
Er zijn twee soorten cellen in de pancreas:
- Endocriene pancreascellen maken verschillende soorten hormonen aan (chemicaliën die de werking van bepaalde cellen of organen in het lichaam regelen), zoals insuline om de bloedsuikerspiegel onder controle te houden. Ze clusteren samen in vele kleine groepen (eilandjes) in de pancreas. Endocriene pancreascellen worden ook wel eilandjescellen of eilandjes van Langerhans genoemd. Tumoren die zich in eilandcellen vormen, worden eilandceltumoren, endocriene alvleeskliertumoren of neuro-endocriene tumoren van de pancreas (pancreatische NET's) genoemd.
- Exocriene pancreascellen maken enzymen aan die in de dunne darm worden afgegeven om het lichaam te helpen voedsel te verteren. Het grootste deel van de pancreas is gemaakt van kanalen met kleine zakjes aan het einde van de kanalen, die zijn bekleed met exocriene cellen.
Pancreatische neuro-endocriene tumoren (NET's) kunnen goedaardig (geen kanker) of kwaadaardig (kanker) zijn. Wanneer pancreatische NET's kwaadaardig zijn, worden ze pancreas-endocriene kanker of eilandcelcarcinoom genoemd.
Pancreatische NET's komen veel minder vaak voor dan exocriene tumoren van de pancreas en hebben een betere prognose.
Pancreatic NET's kunnen al dan niet tekenen of symptomen veroorzaken.
Pancreatische NET's kunnen functioneel of niet-functioneel zijn:
- Functionele tumoren maken extra hoeveelheden hormonen aan, zoals gastrine, insuline en glucagon, die tekenen en symptomen veroorzaken.
- Niet-functionele tumoren maken geen extra hoeveelheden hormonen aan. Tekenen en symptomen worden veroorzaakt door de tumor terwijl deze zich verspreidt en groeit. De meeste niet-functionele tumoren zijn kwaadaardig (kanker).
De meeste pancreas-NET's zijn functionele tumoren.
Wat zijn de verschillende soorten neuro-endocriene tumoren van de pancreas?
Er zijn verschillende soorten functionele pancreas-NET's. Pancreatic NET's maken verschillende soorten hormonen aan, zoals gastrine, insuline en glucagon. Functionele pancreatische NET's omvatten het volgende:
- Gastrinoom :Een tumor die zich vormt in cellen die gastrine maken. Gastrine is een hormoon dat ervoor zorgt dat de maag een zuur afgeeft dat helpt bij het verteren van voedsel. Zowel gastrine als maagzuur worden verhoogd door gastrinomen. Wanneer verhoogd maagzuur, maagzweren en diarree worden veroorzaakt door een tumor die gastrine maakt, wordt dit het Zollinger-Ellison-syndroom genoemd. Een gastrinoom vormt zich meestal in de kop van de pancreas en soms in de dunne darm. De meeste gastrinomen zijn kwaadaardig (kanker).
- Insulinoom :Een tumor die zich vormt in cellen die insuline maken. Insuline is een hormoon dat de hoeveelheid glucose (suiker) in het bloed regelt. Het verplaatst glucose naar de cellen, waar het door het lichaam kan worden gebruikt voor energie. Insulinomen zijn meestal langzaam groeiende tumoren die zich zelden verspreiden. Een insulinoom vormt zich in het hoofd, het lichaam of de staart van de pancreas. Insulinomen zijn meestal goedaardig (geen kanker).
- Glucagonoom :Een tumor die zich vormt in cellen die glucagon maken. Glucagon is een hormoon dat de hoeveelheid glucose in het bloed verhoogt. Het zorgt ervoor dat de lever glycogeen afbreekt. Te veel glucagon veroorzaakt hyperglykemie (hoge bloedsuikerspiegel). Een glucagonoom vormt zich meestal in de staart van de pancreas. De meeste glucagonomen zijn kwaadaardig (kanker).
- Andere soorten tumoren :Er zijn andere zeldzame soorten functionele pancreasNET's die hormonen maken, waaronder hormonen die de balans van suiker, zout en water in het lichaam regelen. Deze tumoren omvatten:
- VIPomas, die vasoactief intestinaal peptide maken. VIPoma kan ook het Verner-Morrison-syndroom worden genoemd.
- Somatostatinoma's, die somatostatine maken.
Deze andere soorten tumoren zijn gegroepeerd omdat ze op vrijwel dezelfde manier worden behandeld.
Wat zijn risicofactoren voor neuro-endocriene tumoren van de pancreas?
Het hebben van bepaalde syndromen kan het risico op pancreas-NET's verhogen. Alles wat uw risico op het krijgen van een ziekte verhoogt, wordt een risicofactor genoemd. Het hebben van een risicofactor betekent niet dat u kanker krijgt; geen risicofactoren hebben, betekent niet dat u geen kanker krijgt. Praat met uw arts als u denkt dat u risico loopt.
Multiple endocriene neoplasie type 1 (MEN1) syndroom is een risicofactor voor pancreas-NET's.
Wat zijn tekenen en symptomen van pancreas neuro-endocriene tumoren?
Verschillende soorten pancreas-NET's hebben verschillende tekenen en symptomen. Tekenen of symptomen kunnen worden veroorzaakt door de groei van de tumor en/of door hormonen die de tumor maakt of door andere aandoeningen. Sommige tumoren veroorzaken mogelijk geen tekenen of symptomen. Raadpleeg uw arts als u een van deze problemen heeft.
Tekenen en symptomen van een niet-functioneel pancreas-NET
Een niet-functioneel pancreas-NET kan lange tijd groeien zonder tekenen of symptomen te veroorzaken. Het kan groot worden of zich uitbreiden naar andere delen van het lichaam voordat het tekenen of symptomen veroorzaakt, zoals:
- Diarree.
- Indigestie.
- Een knobbel in de buik.
- Pijn in de buik of rug.
- Gele huid en oogwit.
Tekenen en symptomen van een functioneel pancreas-NET
De tekenen en symptomen van een functioneel pancreas-NET hangen af van het type hormoon dat wordt aangemaakt.
Te veel gastrine kan veroorzaken:
- Maagzweren die steeds terugkomen.
- Pijn in de buik, die zich naar de rug kan uitbreiden. De pijn kan komen en gaan en het kan verdwijnen na het nemen van een maagzuurremmer.
- De stroom van maaginhoud terug in de slokdarm (gastro-oesofageale reflux).
- Diarree.
Te veel insuline kan het volgende veroorzaken:
- Lage bloedsuikerspiegel. Dit kan wazig zien, hoofdpijn en een licht gevoel in het hoofd, moe, zwak, beverig, nerveus, prikkelbaar, zweterig, verward of hongerig voelen.
- Snelle hartslag.
Te veel glucagon kan het volgende veroorzaken:
- Huiduitslag op het gezicht, de buik of de benen.
- Hoge bloedsuikerspiegel. Dit kan hoofdpijn, frequent urineren, een droge huid en mond veroorzaken, of honger, dorst, vermoeidheid of zwakte veroorzaken.
- Bloedstolsels. Bloedstolsels in de longen kunnen kortademigheid, hoesten of pijn op de borst veroorzaken. Bloedstolsels in de arm of het been kunnen pijn, zwelling, warmte of roodheid van de arm of het been veroorzaken.
- Diarree.
- Gewichtsverlies zonder bekende reden.
- Zere tong of zweren in de mondhoeken.
Te veel vasoactief intestinaal peptide (VIP) kan leiden tot:
- Zeer grote hoeveelheden waterige diarree.
- Uitdroging. Dit kan een dorstig gevoel, minder urineren, een droge huid en mond, hoofdpijn, duizeligheid of vermoeidheid veroorzaken.
- Laag kaliumgehalte in het bloed. Dit kan spierzwakte, pijn of krampen, gevoelloosheid en tintelingen, vaak urineren, snelle hartslag en een verward of dorstig gevoel veroorzaken.
- Krampen of pijn in de buik.
- Gewichtsverlies zonder bekende reden.
Te veel somatostatine kan het volgende veroorzaken:
- Hoge bloedsuikerspiegel. Dit kan hoofdpijn, frequent urineren, een droge huid en mond veroorzaken, of honger, dorst, vermoeidheid of zwakte veroorzaken.
- Diarree.
- Steatorroe (zeer stinkende ontlasting die blijft drijven).
- Galstenen.
- Gele huid en oogwit.
- Gewichtsverlies zonder bekende reden.


Wat is polycythaemia vera?
Meer informatie op
Welke tests gebruiken artsen om neuro-endocriene tumoren van de alvleesklier te diagnosticeren?
Laboratoriumtests en beeldvormende tests worden gebruikt om pancreasNET's te detecteren (vinden) en diagnosticeren. De volgende tests en procedures kunnen worden gebruikt:
- Lichamelijk onderzoek en geschiedenis :Een onderzoek van het lichaam om algemene tekenen van gezondheid te controleren, inclusief het controleren op tekenen van ziekte, zoals knobbels of iets anders dat ongewoon lijkt. Een geschiedenis van de gezondheidsgewoonten van de patiënt en vroegere ziekten en behandelingen zal ook worden genomen.
- Bloedchemiestudies :Een procedure waarbij een bloedmonster wordt gecontroleerd om de hoeveelheden te meten van bepaalde stoffen, zoals glucose (suiker), die door organen en weefsels in het lichaam in het bloed worden afgegeven. Een ongebruikelijke (hoger of lager dan normaal) hoeveelheid van een stof kan een teken van ziekte zijn.
- Chromogranine A-test :Een test waarbij een bloedmonster wordt gecontroleerd om de hoeveelheid chromogranine A in het bloed te meten. Een hogere dan normale hoeveelheid chromogranine A en normale hoeveelheden hormonen zoals gastrine, insuline en glucagon kunnen een teken zijn van een niet-functioneel pancreas-NET.
- Abdominale CT-scan (CAT-scan) :Een procedure die een reeks gedetailleerde foto's van de buik maakt, genomen vanuit verschillende hoeken. De foto's zijn gemaakt door een computer die is gekoppeld aan een röntgenapparaat. Een kleurstof kan in een ader worden geïnjecteerd of worden ingeslikt om de organen of weefsels duidelijker te laten zien. Deze procedure wordt ook computertomografie, computertomografie of computergestuurde axiale tomografie genoemd.
- MRI (magnetische resonantie beeldvorming) :Een procedure waarbij een magneet, radiogolven en een computer worden gebruikt om een reeks gedetailleerde foto's te maken van gebieden in het lichaam. Deze procedure wordt ook wel nucleaire magnetische resonantie beeldvorming (NMRI) genoemd.
- Somatostatinereceptorscintigrafie :Een type radionuclidescan die kan worden gebruikt om kleine pancreas-NET's te vinden. Een kleine hoeveelheid radioactief octreotide (een hormoon dat zich aan tumoren hecht) wordt in een ader geïnjecteerd en gaat door het bloed. Het radioactieve octreotide hecht zich aan de tumor en een speciale camera die radioactiviteit detecteert, wordt gebruikt om te laten zien waar de tumoren zich in het lichaam bevinden. Deze procedure wordt ook wel octreotide-scan en SRS genoemd.
- Endoscopische echografie (EUS) :Een procedure waarbij een endoscoop in het lichaam wordt ingebracht, meestal via de mond of het rectum. Een endoscoop is een dun, buisachtig instrument met een lampje en een lens om naar te kijken. Een sonde aan het uiteinde van de endoscoop wordt gebruikt om hoogenergetische geluidsgolven (echografie) van inwendige weefsels of organen te kaatsen en echo's te maken. De echo's vormen een afbeelding van lichaamsweefsels, een echo genaamd. Deze procedure wordt ook wel endosonografie genoemd.
- Endoscopische retrograde cholangiopancreatografie (ERCP) :Een procedure die wordt gebruikt om röntgenfoto's te maken van de kanalen (buizen) die gal van de lever naar de galblaas en van de galblaas naar de dunne darm transporteren. Soms zorgt pancreaskanker ervoor dat deze kanalen smaller worden en de galstroom blokkeren of vertragen, waardoor geelzucht ontstaat. Een endoscoop wordt door de mond, slokdarm en maag in het eerste deel van de dunne darm gebracht. Een endoscoop is een dun, buisachtig instrument met een lampje en een lens om naar te kijken. Een katheter (een kleinere buis) wordt vervolgens door de endoscoop in de pancreaskanalen ingebracht. Een kleurstof wordt via de katheter in de kanalen geïnjecteerd en er wordt een röntgenfoto gemaakt. Als de kanalen worden geblokkeerd door een tumor, kan een fijn buisje in het kanaal worden ingebracht om het te deblokkeren. Deze buis (of stent) kan op zijn plaats worden gelaten om de buis open te houden. Weefselmonsters kunnen ook worden genomen en onder een microscoop worden gecontroleerd op tekenen van kanker.
- Angiogram :Een procedure om bloedvaten en de bloedstroom te bekijken. Een contrastkleurstof wordt in het bloedvat geïnjecteerd. Terwijl de contrastkleurstof door het bloedvat beweegt, worden er röntgenfoto's gemaakt om te zien of er blokkades zijn.
- Laparotomie :Een chirurgische ingreep waarbij een incisie (snee) in de buikwand wordt gemaakt om de binnenkant van de buik te controleren op tekenen van ziekte. De grootte van de incisie hangt af van de reden waarom de laparotomie wordt uitgevoerd. Soms worden organen verwijderd of weefselmonsters genomen en onder een microscoop gecontroleerd op tekenen van ziekte.
- Intraoperatieve echografie :Een procedure die gebruik maakt van hoogenergetische geluidsgolven (echografie) om tijdens een operatie afbeeldingen te maken van inwendige organen of weefsels. Een transducer die direct op het orgaan of weefsel wordt geplaatst, wordt gebruikt om de geluidsgolven te maken, die echo's creëren. De transducer ontvangt de echo's en stuurt ze naar een computer, die de echo's gebruikt om foto's te maken die echo's worden genoemd.
- Biopsie :Het verwijderen van cellen of weefsels zodat ze door een patholoog onder een microscoop kunnen worden bekeken om te controleren op tekenen van kanker. Er zijn verschillende manieren om een biopsie uit te voeren voor pancreatische NET's. Cellen kunnen worden verwijderd met behulp van een fijne of brede naald die tijdens een röntgenfoto of echografie in de pancreas wordt ingebracht. Weefsel kan ook worden verwijderd tijdens een laparoscopie (een chirurgische incisie in de buikwand).
- Botscan :Een procedure om te controleren of er zich snel delende cellen, zoals kankercellen, in het bot bevinden. Een zeer kleine hoeveelheid radioactief materiaal wordt in een ader geïnjecteerd en reist door het bloed. Het radioactieve materiaal verzamelt zich in botten waar kankercellen zich hebben verspreid en wordt gedetecteerd door een scanner.
Welke tests bepalen het specifieke type pancreas neuro-endocriene tumor?
Andere soorten laboratoriumtests worden gebruikt om te controleren op het specifieke type pancreas-NET's. De volgende tests en procedures kunnen worden gebruikt:
Gastrinoom
- Nuchtere serumgastrinetest :Een test waarbij een bloedmonster wordt gecontroleerd om de hoeveelheid gastrine in het bloed te meten. Deze test wordt gedaan nadat de patiënt gedurende ten minste 8 uur niets heeft gegeten of gedronken. Andere aandoeningen dan gastrinoom kunnen een verhoging van de hoeveelheid gastrine in het bloed veroorzaken.
- Basale zuurproductietest :Een test om de hoeveelheid zuur te meten die door de maag wordt aangemaakt. De test wordt gedaan nadat de patiënt gedurende ten minste 8 uur niets heeft gegeten of gedronken. Een buis wordt door de neus of keel in de maag ingebracht. De maaginhoud wordt verwijderd en vier monsters maagzuur worden via de buis verwijderd. Deze monsters worden gebruikt om de hoeveelheid maagzuur te achterhalen die tijdens de test is gemaakt en de pH-waarde van de maagsecreties.
- Geheime stimulatietest :Als het resultaat van de basale zuurproductietest niet normaal is, kan een secretine-stimulatietest worden gedaan. De buis wordt in de dunne darm gebracht en er worden monsters uit de dunne darm genomen nadat een medicijn genaamd secretine is geïnjecteerd. Secretine zorgt ervoor dat de dunne darm zuur maakt. Wanneer er een gastrinoom is, veroorzaakt de secretine een toename van de hoeveelheid maagzuur en het niveau van gastrine in het bloed.
- Somatostatinereceptorscintigrafie :Een type radionuclidescan die kan worden gebruikt om kleine pancreas-NET's te vinden. Een kleine hoeveelheid radioactief octreotide (een hormoon dat zich aan tumoren hecht) wordt in een ader geïnjecteerd en gaat door het bloed. Het radioactieve octreotide hecht zich aan de tumor en een speciale camera die radioactiviteit detecteert, wordt gebruikt om te laten zien waar de tumoren zich in het lichaam bevinden. Deze procedure wordt ook wel octreotide-scan en SRS genoemd.
Insulinoom
- Nuchtere serumglucose- en insulinetest :Een test waarbij een bloedmonster wordt gecontroleerd om de hoeveelheid glucose (suiker) en insuline in het bloed te meten. De test wordt gedaan nadat de patiënt gedurende ten minste 24 uur niets heeft gegeten of gedronken.
Glucagonoom
- Nuchtere glucagon-test in serum :Een test waarbij een bloedmonster wordt gecontroleerd om de hoeveelheid glucagon in het bloed te meten. De test wordt gedaan nadat de patiënt gedurende ten minste 8 uur niets heeft gegeten of gedronken.
Andere tumortypes
- VIPoma
- Serum VIP-test (vasoactief intestinaal peptide) :Een test waarbij een bloedmonster wordt gecontroleerd om de hoeveelheid VIP te meten.
- Bloedchemiestudies :Een procedure waarbij een bloedmonster wordt gecontroleerd om de hoeveelheden van bepaalde stoffen te meten die door organen en weefsels in het lichaam in het bloed worden afgegeven. Een ongebruikelijke (hoger of lager dan normaal) hoeveelheid van een stof kan een teken van ziekte zijn. Bij VIPoma is er een lagere dan normale hoeveelheid kalium.
- Ontlastingsanalyse :Een ontlastingsmonster wordt gecontroleerd op een hoger dan normaal natrium- (zout) en kaliumgehalte.
- Somatostatinoom
- Nuchter serum somatostatine test :Een test waarbij een bloedmonster wordt gecontroleerd om de hoeveelheid somatostatine in het bloed te meten. De test wordt gedaan nadat de patiënt gedurende ten minste 8 uur niets heeft gegeten of gedronken.
- Somatostatinereceptorscintigrafie :Een type radionuclidescan die kan worden gebruikt om kleine pancreas-NET's te vinden. Een kleine hoeveelheid radioactief octreotide (een hormoon dat zich aan tumoren hecht) wordt in een ader geïnjecteerd en gaat door het bloed. Het radioactieve octreotide hecht zich aan de tumor en een speciale camera die radioactiviteit detecteert, wordt gebruikt om te laten zien waar de tumoren zich in het lichaam bevinden. Deze procedure wordt ook wel octreotide-scan en SRS genoemd.
Abonneer je op de nieuwsbrief van MedicineNet's Cancer Report
Door op 'Verzenden' te klikken, ga ik akkoord met de algemene voorwaarden en het privacybeleid van MedicineNet. Ik ga er ook mee akkoord e-mails van MedicineNet te ontvangen en ik begrijp dat ik me op elk moment kan afmelden voor MedicineNet-abonnementen.
Welke factoren zijn van invloed op de behandelingsopties en prognose van pancreas neuro-endocriene tumoren?
Bepaalde factoren beïnvloeden de prognose (kans op herstel) en behandelingsopties. Pancreatische NET's kunnen vaak worden genezen. De prognose (kans op herstel) en behandelingsopties zijn afhankelijk van het volgende:
- Het type kankercel.
- Waar de tumor wordt gevonden in de pancreas.
- Of de tumor zich heeft verspreid naar meer dan één plaats in de pancreas of naar andere delen van het lichaam.
- Of de patiënt het MEN1-syndroom heeft.
- De leeftijd en de algemene gezondheid van de patiënt.
- Of de kanker net is gediagnosticeerd of is teruggekeerd (kom terug).
Hoe bepalen artsen de stadiëring van een pancreas neuro-endocriene tumor?
Het plan voor de behandeling van kanker hangt af van waar het NET in de pancreas wordt gevonden en of het zich heeft verspreid. Het proces dat wordt gebruikt om erachter te komen of kanker zich in de pancreas of naar andere delen van het lichaam heeft verspreid, wordt stadiëring genoemd. De resultaten van de tests en procedures die worden gebruikt om pancreas-neuro-endocriene tumoren (NET's) te diagnosticeren, worden ook gebruikt om erachter te komen of de kanker zich heeft verspreid. Zie het gedeelte Algemene informatie voor een beschrijving van deze tests en procedures.
Hoewel er een standaard stadiëringssysteem is voor pancreas-NET's, wordt dit niet gebruikt om de behandeling te plannen. Behandeling van pancreasNET's is gebaseerd op het volgende:
- Of de kanker zich op één plaats in de alvleesklier bevindt.
- Of de kanker op meerdere plaatsen in de alvleesklier wordt gevonden.
- Of de kanker zich heeft verspreid naar de lymfeklieren in de buurt van de pancreas of naar andere delen van het lichaam, zoals de lever, long, buikvlies of bot.
Hoe verspreidt kanker zich in het lichaam?
Er zijn drie manieren waarop kanker zich in het lichaam verspreidt. Kanker kan zich verspreiden via weefsel, het lymfesysteem en het bloed:
- Weefsel. De kanker verspreidt zich van waar het begon door te groeien naar nabijgelegen gebieden.
- Lymfesysteem. De kanker verspreidt zich van waar het begon door in het lymfesysteem te komen. De kanker reist via de lymfevaten naar andere delen van het lichaam.
- Bloed. De kanker verspreidt zich van waar het begon door in het bloed te komen. De kanker reist via de bloedvaten naar andere delen van het lichaam.
Wat is metastase?
Kanker kan zich verspreiden van waar het begon naar andere delen van het lichaam. Wanneer kanker zich uitbreidt naar een ander deel van het lichaam, wordt dit metastase genoemd. Kankercellen breken los van waar ze begonnen (de primaire tumor) en reizen door het lymfesysteem of bloed.
- Lymfesysteem. De kanker komt in het lymfesysteem, reist door de lymfevaten en vormt een tumor (uitgezaaide tumor) in een ander deel van het lichaam.
- Bloed. De kanker komt in het bloed, reist door de bloedvaten en vormt een tumor (uitgezaaide tumor) in een ander deel van het lichaam.
De uitgezaaide tumor is hetzelfde type tumor als de primaire tumor. Als een neuro-endocriene tumor van de alvleesklier zich bijvoorbeeld uitbreidt naar de lever, zijn de tumorcellen in de lever eigenlijk neuro-endocriene tumorcellen. De ziekte is een uitgezaaide neuro-endocriene tumor van de pancreas, geen leverkanker.
Wat zijn recidiverende neuro-endocriene tumoren van de pancreas?
Recidiverende neuro-endocriene tumoren van de pancreas (NET's) zijn tumoren die na behandeling zijn teruggekeerd (terugkomen). De tumoren kunnen terugkomen in de pancreas of in andere delen van het lichaam.
Wat zijn de behandelingsopties voor neuro-endocriene tumoren van de pancreas?
Er zijn verschillende soorten behandelingen voor patiënten met pancreas-NET's. Er zijn verschillende soorten behandelingen beschikbaar voor patiënten met pancreas neuro-endocriene tumoren (NET's). Sommige behandelingen zijn standaard (de momenteel gebruikte behandeling) en sommige worden getest in klinische onderzoeken. Een klinische behandelingsstudie is een onderzoeksstudie die bedoeld is om huidige behandelingen te helpen verbeteren of informatie te verkrijgen over nieuwe behandelingen voor patiënten met kanker. Wanneer uit klinische onderzoeken blijkt dat een nieuwe behandeling beter is dan de standaardbehandeling, kan de nieuwe behandeling de standaardbehandeling worden. Patiënten kunnen overwegen om deel te nemen aan een klinische proef. Sommige klinische onderzoeken zijn alleen toegankelijk voor patiënten die nog niet met de behandeling zijn begonnen.
Er worden zes soorten standaardbehandelingen gebruikt:
Chirurgie
Er kan een operatie worden uitgevoerd om de tumor te verwijderen. Een van de volgende soorten operaties kan worden gebruikt:
- Enucleatie:operatie om alleen de tumor te verwijderen. Dit kan worden gedaan wanneer kanker op één plaats in de alvleesklier voorkomt.
- Pancreatoduodenectomie:een chirurgische ingreep waarbij de kop van de pancreas, de galblaas, nabijgelegen lymfeklieren en een deel van de maag, dunne darm en galwegen worden verwijderd. Er blijft genoeg van de alvleesklier over om spijsverteringssappen en insuline aan te maken. De organen die tijdens deze procedure worden verwijderd, zijn afhankelijk van de toestand van de patiënt. Dit wordt ook wel de Whipple-procedure genoemd.
- Distale pancreatectomie:operatie om het lichaam en de staart van de pancreas te verwijderen. De milt kan ook worden verwijderd.
- Totale gastrectomie:operatie om de hele maag te verwijderen.
- Vagotomie van pariëtale cellen:operatie om de zenuw door te snijden die ervoor zorgt dat maagcellen zuur maken.
- Leverresectie:operatie om een deel van of de gehele lever te verwijderen.
- Radiofrequentie-ablatie:het gebruik van een speciale sonde met kleine elektroden die kankercellen doden. Soms wordt de sonde rechtstreeks door de huid ingebracht en is alleen plaatselijke verdoving nodig. In andere gevallen wordt de sonde ingebracht via een incisie in de buik. Dit gebeurt in het ziekenhuis onder algehele narcose.
- Cryochirurgische ablatie:een procedure waarbij weefsel wordt bevroren om abnormale cellen te vernietigen. Dit gebeurt meestal met een speciaal instrument dat vloeibare stikstof of vloeibare kooldioxide bevat. Het instrument kan worden gebruikt tijdens een operatie of laparoscopie of door de huid worden ingebracht. Deze procedure wordt ook cryoablatie genoemd.
Chemotherapie
Chemotherapie is een kankerbehandeling waarbij medicijnen worden gebruikt om de groei van kankercellen te stoppen, hetzij door de cellen te doden of door ze te stoppen met delen. Wanneer chemotherapie via de mond wordt ingenomen of in een ader of spier wordt geïnjecteerd, komen de medicijnen in de bloedbaan en kunnen ze kankercellen door het hele lichaam bereiken (systemische chemotherapie). Wanneer chemotherapie rechtstreeks in het hersenvocht, een orgaan of een lichaamsholte zoals de buik wordt geplaatst, tasten de medicijnen voornamelijk kankercellen in die gebieden aan (regionale chemotherapie). Combinatiechemotherapie is het gebruik van meer dan één geneesmiddel tegen kanker. De manier waarop de chemotherapie wordt gegeven, hangt af van het type kanker dat wordt behandeld.
Hormoontherapie
Hormoontherapie is een kankerbehandeling die hormonen verwijdert of hun werking blokkeert en de groei van kankercellen stopt. Hormonen zijn stoffen die door klieren in het lichaam worden gemaakt en in de bloedbaan worden gecirculeerd. Sommige hormonen kunnen ervoor zorgen dat bepaalde vormen van kanker groeien. Als uit tests blijkt dat de kankercellen plaatsen hebben waar hormonen zich kunnen hechten (receptoren), worden medicijnen, operaties of bestralingstherapie gebruikt om de productie van hormonen te verminderen of te voorkomen dat ze werken.
Hepatische arteriële occlusie of chemo-embolisatie
Hepatische arteriële occlusie maakt gebruik van medicijnen, kleine deeltjes of andere middelen om de bloedstroom naar de lever via de leverslagader (het belangrijkste bloedvat dat bloed naar de lever transporteert) te blokkeren of te verminderen. Dit wordt gedaan om kankercellen die in de lever groeien te doden. De tumor krijgt niet de zuurstof en voedingsstoffen die hij nodig heeft om te groeien. De lever blijft bloed ontvangen van de hepatische poortader, die bloed uit de maag en darmen transporteert.
Chemotherapie die tijdens hepatische arteriële occlusie wordt toegediend, wordt chemo-embolisatie genoemd. Het middel tegen kanker wordt via een katheter (dun buisje) in de leverslagader geïnjecteerd. Het medicijn wordt gemengd met de stof die de slagader blokkeert en de bloedstroom naar de tumor afsnijdt. Het grootste deel van het medicijn tegen kanker zit vast in de buurt van de tumor en slechts een kleine hoeveelheid van het medicijn bereikt andere delen van het lichaam.
De blokkade kan tijdelijk of permanent zijn, afhankelijk van de stof die wordt gebruikt om de slagader te blokkeren.
Gerichte therapie
Gerichte therapie is een soort behandeling waarbij medicijnen of andere stoffen worden gebruikt om specifieke kankercellen te identificeren en aan te vallen zonder de normale cellen te beschadigen. Bepaalde soorten gerichte therapieën worden bestudeerd bij de behandeling van pancreas-NET's.
Ondersteunende zorg
Ondersteunende zorg wordt gegeven om de problemen veroorzaakt door de ziekte of de behandeling ervan te verminderen. Ondersteunende zorg voor pancreas-NET's kan behandeling omvatten voor het volgende:
- Maagzweren kunnen worden behandeld met medicamenteuze behandeling zoals:
- Protonpompremmers zoals omeprazol, lansoprazol of pantoprazol.
- Histamineblokkerende medicijnen zoals cimetidine, ranitidine of famotidine.
- Somatostatine-achtige medicijnen zoals octreotide.
- Diarree kan worden behandeld met:
- Intraveneuze (IV) vloeistoffen met elektrolyten zoals kalium of chloride.
- Somatostatine-achtige medicijnen zoals octreotide.
- Een lage bloedsuikerspiegel kan worden behandeld door kleine, frequente maaltijden te eten of door medicamenteuze behandeling om een normale bloedsuikerspiegel te behouden.
- Een hoge bloedsuikerspiegel kan worden behandeld met geneesmiddelen die via de mond worden ingenomen of met insuline via injectie.
Zijn er klinische onderzoeken naar neuro-endocriene tumoren van de pancreas?
Nieuwe soorten behandelingen worden getest in klinische onderzoeken. Informatie over klinische proeven is beschikbaar op de NCI-website.
Patiënten kunnen overwegen om deel te nemen aan een klinische proef. Voor sommige patiënten kan deelname aan een klinische studie de beste behandelingskeuze zijn. Klinische proeven maken deel uit van het kankeronderzoeksproces. Klinische onderzoeken worden gedaan om erachter te komen of nieuwe kankerbehandelingen veilig en effectief zijn of beter dan de standaardbehandeling.
Veel van de huidige standaardbehandelingen voor kanker zijn gebaseerd op eerdere klinische onderzoeken. Patiënten die deelnemen aan een klinische proef kunnen de standaardbehandeling krijgen of als een van de eersten een nieuwe behandeling krijgen.
Patiënten die deelnemen aan klinische onderzoeken helpen ook de manier waarop kanker in de toekomst zal worden behandeld, te verbeteren. Zelfs als klinische proeven niet tot effectieve nieuwe behandelingen leiden, beantwoorden ze vaak belangrijke vragen en helpen ze het onderzoek vooruit.
Patiënten kunnen deelnemen aan klinische proeven voor, tijdens of na het starten van hun kankerbehandeling. Sommige klinische onderzoeken omvatten alleen patiënten die nog geen behandeling hebben gekregen. Andere onderzoeken testen behandelingen voor patiënten bij wie de kanker niet beter is geworden. Er zijn ook klinische onderzoeken die nieuwe manieren testen om te voorkomen dat kanker terugkeert (terugkomt) of om de bijwerkingen van kankerbehandeling te verminderen.
Vervolgonderzoeken kunnen nodig zijn. Sommige van de tests die zijn gedaan om de kanker te diagnosticeren of om het stadium van de kanker te achterhalen, kunnen worden herhaald. Sommige tests zullen worden herhaald om te zien hoe goed de behandeling werkt. Beslissingen over het voortzetten, wijzigen of stoppen van de behandeling kunnen gebaseerd zijn op de resultaten van deze tests.
Sommige tests zullen van tijd tot tijd worden uitgevoerd nadat de behandeling is beëindigd. De resultaten van deze tests kunnen uitwijzen of uw toestand is veranderd of dat de kanker is teruggekeerd (terugkomt). Deze tests worden soms vervolgtesten of controles genoemd.
Wat zijn behandelingen voor neuro-endocriene tumoren van de pancreas?
Gastrinoom
Behandeling van gastrinoom kan ondersteunende zorg en het volgende omvatten:
- Voor symptomen die worden veroorzaakt door te veel maagzuur, kan de behandeling een medicijn zijn dat de hoeveelheid zuur die door de maag wordt aangemaakt, vermindert.
- Voor een enkele tumor in de kop van de pancreas:
- Operatie om de tumor te verwijderen.
- Chirurgie om de zenuw door te snijden die ervoor zorgt dat maagcellen zuur maken en behandeling met een medicijn dat maagzuur vermindert.
- Operatie om de hele maag te verwijderen (zeldzaam).
- Voor een enkele tumor in het lichaam of de staart van de pancreas, is de behandeling meestal een operatie om het lichaam of de staart van de pancreas te verwijderen.
- Voor verschillende tumoren in de pancreas is de behandeling meestal een operatie om het lichaam of de staart van de pancreas te verwijderen. Als de tumor na de operatie blijft bestaan, kan de behandeling het volgende omvatten:
- Chirurgie om de zenuw door te snijden die ervoor zorgt dat maagcellen zuur maken en behandeling met een medicijn dat maagzuur vermindert; of
- Operatie om de hele maag te verwijderen (zeldzaam).
- Voor een of meer tumoren in de twaalfvingerige darm (het deel van de dunne darm dat in verbinding staat met de maag), is de behandeling gewoonlijk pancreatoduodenectomie (operatie om de kop van de pancreas, de galblaas, nabijgelegen lymfeklieren en een deel van de maag te verwijderen , dunne darm en galwegen).
- Als er geen tumor wordt gevonden, kan de behandeling het volgende omvatten:
- Chirurgie om de zenuw door te snijden die ervoor zorgt dat maagcellen zuur maken en behandeling met een medicijn dat maagzuur vermindert.
- Operatie om de hele maag te verwijderen (zeldzaam).
- Als de kanker zich naar de lever heeft uitgezaaid, kan de behandeling het volgende omvatten:
- Chirurgie om een deel of de gehele lever te verwijderen.
- Radiofrequentie-ablatie of cryochirurgische ablatie.
- Chemo-embolisatie.
- Als kanker zich heeft uitgezaaid naar andere delen van het lichaam of niet beter wordt met een operatie of medicijnen om maagzuur te verminderen, kan de behandeling het volgende omvatten:
- Chemotherapie.
- Hormoontherapie.
- Als de kanker voornamelijk de lever aantast en de patiënt ernstige symptomen van hormonen of de grootte van de tumor heeft, kan de behandeling het volgende omvatten:
- Hepatische arteriële occlusie, met of zonder systemische chemotherapie.
- Chemo-embolisatie, met of zonder systemische chemotherapie.
Insulinoom
Behandeling van insulinoom kan het volgende omvatten:
- Voor een kleine tumor in de kop of staart van de pancreas is de behandeling meestal een operatie om de tumor te verwijderen.
- Voor één grote tumor in de kop van de pancreas die niet operatief kan worden verwijderd, is de behandeling gewoonlijk pancreatoduodenectomie (operatie om de kop van de pancreas, de galblaas, nabijgelegen lymfeklieren en een deel van de maag, dunne darm en galwegen).
- Voor één grote tumor in het lichaam of de staart van de pancreas is de behandeling gewoonlijk een distale pancreatectomie (operatie om het lichaam en de staart van de pancreas te verwijderen).
- Voor meer dan één tumor in de pancreas is de behandeling gewoonlijk een operatie om eventuele tumoren in de kop van de pancreas en het lichaam en de staart van de pancreas te verwijderen.
- Voor tumoren die niet operatief kunnen worden verwijderd, kan de behandeling het volgende omvatten:
- Combinatie chemotherapie.
- Palliatieve medicamenteuze therapie om de hoeveelheid insuline die door de alvleesklier wordt aangemaakt te verminderen.
- Hormoontherapie.
- Radiofrequentie-ablatie of cryochirurgische ablatie.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Glucagonoma
Treatment may include the following:
- For one small tumor in the head or tail of the pancreas, treatment is usually surgery to remove the tumor.
- For one large tumor in the head of the pancreas that cannot be removed by surgery, treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- For more than one tumor in the pancreas, treatment is usually surgery to remove the tumor or surgery to remove the body and tail of the pancreas.
- For tumors that cannot be removed by surgery, treatment may include the following:
- Combination chemotherapy.
- Hormone therapy.
- Radiofrequency ablation or cryosurgical ablation.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Other pancreatic neuroendocrine tumors (islet cell tumors)
For VIPoma, treatment may include the following:
- Fluids and hormone therapy to replace fluids and electrolytes that have been lost from the body.
- Surgery to remove the tumor and nearby lymph nodes.
- Surgery to remove as much of the tumor as possible when the tumor cannot be completely removed or has spread to distant parts of the body. This is palliative therapy to relieve symptoms and improve the quality of life.
- For tumors that have spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the tumor.
- Radiofrequency ablation or cryosurgical ablation, if the tumor cannot be removed by surgery.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
For somatostatinoma, treatment may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
Treatment of other types of pancreatic neuroendocrine tumors (NETs) may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible or hormone therapy to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
What are treatment options for recurrent or progressive pancreatic neuroendocrine tumors (islet cell tumors)?
Treatment of pancreatic neuroendocrine tumors (NETs) that continue to grow during treatment or recur (come back) may include the following:
- Surgery to remove the tumor.
- Chemotherapy.
- Hormone therapy.
- Targeted therapy.
- For liver metastases:
- Regional chemotherapy.
- Hepatic arterial occlusion or chemoembolization, with or without systemic chemotherapy.
- A clinical trial of a new therapy.
 Neuro-endocriene tumoren van de pancreas worden gevormd in hormoonproducerende cellen (eilandcellen) van de pancreas.
Neuro-endocriene tumoren van de pancreas worden gevormd in hormoonproducerende cellen (eilandcellen) van de pancreas. 

 Hoe weet u of u aambeisymptomen heeft of iets ernstigers?
Hoe weet u of u aambeisymptomen heeft of iets ernstigers?
 The Old Me Must Die (een open brief over mijn scheiding)
The Old Me Must Die (een open brief over mijn scheiding)
 Carafate (sucralfaat)
Carafate (sucralfaat)
 De ziekte van Parkinson kan worden voorkomen door darmmicroben
De ziekte van Parkinson kan worden voorkomen door darmmicroben
 Alles over graft-versus-hostziekte (GVHD)
Alles over graft-versus-hostziekte (GVHD)
 Waarom polyfenolen belangrijk zijn en hoe ze je darmbacteriën voeden
Waarom polyfenolen belangrijk zijn en hoe ze je darmbacteriën voeden
 Liposarcoom
Liposarcoom feiten Een liposarcoom is een maligniteit die zich ontwikkelt in diep zacht weefselvet. Liposarcoom is een kwaadaardige tumor die ontstaat uit diep zacht weefselvet. Wat de ontwikkeling
Liposarcoom
Liposarcoom feiten Een liposarcoom is een maligniteit die zich ontwikkelt in diep zacht weefselvet. Liposarcoom is een kwaadaardige tumor die ontstaat uit diep zacht weefselvet. Wat de ontwikkeling
 Kunnen galstenen vanzelf verdwijnen?
Wat is de galblaas? Sommige galstenen kunnen oplossen en verdwijnen als er wordt ingegrepen, terwijl andere een uitgebreidere behandeling nodig hebben. De galblaas is een klein peervormig orgaan o
Kunnen galstenen vanzelf verdwijnen?
Wat is de galblaas? Sommige galstenen kunnen oplossen en verdwijnen als er wordt ingegrepen, terwijl andere een uitgebreidere behandeling nodig hebben. De galblaas is een klein peervormig orgaan o
 Overgang naar plantaardige voeding
Voeding is een van de belangrijkste pijlers van een evenwichtige levensstijl en gezond, en een dieet dat bestaat uit geheel plantaardig voedsel heeft alle voordelen die het tot een optimaal dieet make
Overgang naar plantaardige voeding
Voeding is een van de belangrijkste pijlers van een evenwichtige levensstijl en gezond, en een dieet dat bestaat uit geheel plantaardig voedsel heeft alle voordelen die het tot een optimaal dieet make