computertomografie-tomografie geleide permanente brachytherapie voor locoregionale recidiverende maagkanker
Abstracte achtergrond
Locoregionale herhaling is de typische patroon van herhaling bij maagkanker, en kunnen niet worden verwijderd door chirurgie in de meeste patiënten. Ons doel was om de haalbaarheid en effectiviteit van computertomografie (CT) te evalueren -guided brachytherapie voor patiënten met recidiverende locoregionale maagkanker.
Materialen en werkwijzen
we beoordeeld de anamnese van 28 patiënten met recidiverende locoregionale maagkanker die werden geselecteerd voor CT-begeleide brachytherapie door een multidisciplinair team. De klinische gegevens van de patiënten, waaronder de patiënt kenmerken, de behandeling parameters, effecten op korte termijn, en overleving gegevens werden verzameld en geanalyseerd.
Resultaten
15-75
125I zaden werden geïmplanteerd in elke patiënt naar een minimale productie van perifere dosis (MPD) 100-160 Gy. Mediane dag 0 dosimetrie was significant voor de volgende: V100 (volume behandeld met de voorgeschreven dosis) 95,8% (90,2-120,5%) en D90 (voorgeschreven dosis ten minste 90% van het volume ontvangen) 105,2% (98,0-124,6% ) van voorgeschreven dosis. Geen ernstige complicaties opgetreden tijdens de studie. Twee maanden na brachytherapie volledige respons, gedeeltelijke respons en progressie van de ziekte waargenomen in 50,0%, 28,6% en 21,4% van de patiënten. De mediane overleving bedroeg 22,0 ± 5,2 maanden, en de 1, 2, en 3-jaars overleving was 89 ± 6%, 52 ± 10% en 11 ± 7%, respectievelijk. Een univariate analyse toonde dat de tumorgrootte was een significante voorspeller van totale overleving (p = 0,034
). Patiënten met tumoren < 3 cm hadden relatief hogere volledige respons (66,7%), in vergelijking met mensen met tumoren > 3 cm (30,8%). De PTV (plan doelvolume) kleiner is dan 45 cm 3 was significant gecorreleerd met het bereiken van volledige tumor uitroeiing in het behandelde gebied (P
= 0,020).
Conclusies
Bij geselecteerde patiënten met een beperkte locoregionale terugkerende maagkanker, CT-begeleide brachytherapie met 125I zaden implantatie kan een hoge lokale controlepercentage te voorzien, met een minimum aan trauma.
Sleutelwoorden
maagkanker Surgery Locoregionale herhaling Brachytherapy Jodium-125 seed Inleiding
Ondanks een opmerkelijke daling van het aantal gevallen in de tweede helft van de 20e eeuw, maagkanker nog steeds als de vierde meest voorkomende kanker wereldwijd en de tweede meest voorkomende oorzaak van kanker-gerelateerde dood [1]. Bijna tweederde van maagkanker gevallen doen zich voor in ontwikkelingslanden en 42% in China alleen al [2]. De prognose van lokaal gevorderde maagkanker blijft somber, zelfs na potentieel curatieve resectie, adjuvante chemotherapie en radiotherapie [3]. De 5-jaars totale overleving (OS) tarieven blijven tussen 30% tot 40% [3, 4]. Tumorrecidief is de belangrijkste oorzaak van het falen van de behandeling. Prospectieve studies hebben aangetoond dat de herhaling van maagkanker vaakst betrokken was bij locoregionale recidief, heamatogenous metastase en peritoneale laesies [5-7]. De meeste patiënten met recidiverende maagkanker onderhavige advanced progressie, zoals meerdere heamatogenous metastase, lymfatische uitgebreid. In dergelijke gevallen, systemische chemotherapie is de enige mogelijke behandeling voor patiënten. Voor patiënten met solitaire locoregionale recidief, een overlevingsvoordeel kan worden verwacht van lokale behandeling zoals chirurgie [8, 9] en uitwendige radiotherapie (bestraling) [10, 11], in tegenstelling tot alleen systemische chemotherapie.
Brachytherapy (permanente implantatie van radioactieve zaden) heeft ontpopt als een alternatieve lokale behandeling voor solide tumoren, en wordt op grote schaal toegepast om haar geneeskrachtige werking, minimale trauma, en weinig complicaties [12-17]. In deze studie hebben we geprobeerd de haalbaarheid en effectiviteit van computertomografie (CT) -guided brachytherapie voor geselecteerde patiënten met recidiverende locoregionale maagkanker evalueren. Onze groep bestond uit mensen met:. Solitaire herhaling op de primaire tumor bed, een regionale lymfeklier recidief en eenzame intra-abdominale peritoneale herhaling
Materialen en methoden
Patiënten
Patient inclusie criteria zijn onder meer: 1). Maagkanker patiënten met een beperkte locoregionale recidief waaronder eenzame recidief bij primaire tumor bed, solitaire intra-abdominale peritoneale herhaling, en enkele regionale lymfklier recidief (niet meer dan 3 lymfeklieren) op basis van de diagnose van CT, en bevestigd door percutane punctie biopsie; 2). Een prestatie score van niet meer dan 2 volgens de criteria van de Eastern Cooperative Oncology Group (ECOG); 3). Aangezien intraluminale herhaling bepaald gastroscoop; 4). Geen voorgeschiedenis van abdominale radiotherapie. Of CT-geleide brachytherapie aangegeven bij een patiënt bepaald door maagkanker Collaborative Group (GCCG) van het ziekenhuis, dat is samengesteld uit een medisch oncoloog, radioloog, chirurg en interventie specialist. De multidisciplinaire beoordeling omvatte de potentiële waarde van brachytherapie verbetering van de lokale controle en overleving, het risico zaad implantatie, de identificatie van vitale structuren rond het recidief en de toegankelijkheid van veilige punctie manieren om een optimale dosisverdeling in het behandelingsgebied te waarborgen.
Alle patiënten verstrekt informed consent, dat door de ethische commissie van de Derde Affiliated Hospital van Soochow University werd goedgekeurd
instrumenten en materialen
CT-scan machine. 16-spiraal-CT-scanner (Siemens) en behandeling planning systeem (TPS): HGGR-2000 (Hokai Medical Instrument Co, Ltd, Zhuhai, China), implantatie instrumenten: 18-G naalden (Dr.J, Japan) en implantatie pistool (JACO Pharmaceutical Co., Ltd, Ningbo, China ), 125I verzegelde zaadbronnen (JACO Pharmaceutical Co., Ltd, Ningbo, China). De zaden werden vervaardigd uit zilveren staven, waarbij 125I geabsorbeerd en werden ingesloten in een laser- gelaste titanium capsule. Elk zaad was 0,8 mm diameter, 4,5 mm lang en had een capsule wanddikte van 0,05 mm. De 125I produceren gammastralen (24-35 keV) met een halfwaardetijd van 59,6 dagen halfwaarde dikte van 0,025 mm lood, penetratie van 17 mm, beginnende snelheid van 7 cGy /h en activiteiten van 0,5 -0,8 mCi. Alle 125I zaden werden verstuurd naar ons ziekenhuis in een type-A-pakket dat door middel van lekdetectie en de activiteit testen doorstaan.
CT-geleide implantatie protocol
De drie-dimensionale beelden van de tumor werden gereconstrueerd met de TPS gebaseerd op de data van CT beelden. PTV (doelgebied) werd gedefinieerd als GTV (bruto tumorvolume) plus 0,5-1,5 cm in elke richting. PTV werd onder 90% van isodose krommen. Deze dosis werd voorgeschreven als de minimale perifere dosis (MPD) omvat de PTV. De totale kracht zaden die moeten worden geïmplanteerd werd berekend door de TPS. Zaden werden geïmplanteerd minimaal 1,0 cm van de darmwand en de maximale 2 cm 3 dosis dunne darm was lager dan 60 Gy. In de praktijk werden 15% meer zaden geïmplanteerd dan gepland om de maximale straling effect te verzekeren.
Patiënten gevast gedurende 24 uur voorafgaand aan de operatie, en mondelinge laxeermiddelen kregen 12 uur voordat de procedure. Patiënten kregen een intramusculaire injectie van diazepam (10 mg) en anisodamine (10 mg) 30 minuten voor de operatie. Alle brachytherapie implantaten werden uitgevoerd in een standaard CT kamer. Voor de implantatieprocedure, onderging de patiënt scannen reconstructie intervallen van 5 mm en tweefasig verbeterde contrast. Een veilige punctie weg werd zorgvuldig bepaald volgens de CT-beelden. Onze punctie paden voorkeur waren natuurlijk gaten of ruimtes zoals de paraspinale of perirenal ruimten. Bovendien, wanneer tumoren werden in de porta hepatische of nabij de rechterwand van de abdominale aorta, drongen we de lever. Tumoren in de omentalis of de kop van de pancreas doorlopen we de maag; en tumoren in de hilus van de milt over in de staart van de pancreas, doorkruist we het colon. De punctie punten op de huid werden gemarkeerd volgens CT-beelden. De buikwand werd verdoofd met 2% lidocaïne. Voor de punctie procedure, werd de patiënt geïnstrueerd om zijn /haar adem in te houden aan het einde van een normale uitademing. De naald werd geplaatst op een diepte bepaald op elk punt voor de CT-scan. Herhaalde CT-scan met een interval van 5 mm met naald in de plaats mag de aanpassing van de diepte en de hoek van de naald richting en vermeden prikken schepen, alvleesklierbuis en galwegen. Aangrenzende naalden werden gescheiden door ongeveer 1,0-1,5 cm. De 125I zaden werden door middel van elke naald ingebracht met behulp van de implantatie pistool. Elke naald is ingetrokken 0,5-1,0 cm, en een andere radioactieve zaad werd ingebracht. Na plaatsing CT werd uitgevoerd om de verdeling van zaden in de tumor document onmiddellijk na implantatie zaad. De praktische stralingsdosis werd gevalideerd door de TPS. De dosis-volume histogram (DVH) parameters zoals D90 (voorgeschreven dosis ten minste 90% van het volume ontvangen) en V100 (volume behandeld met de voorgeschreven dosis) werden geregistreerd. Bij een negatief dosisverdeling werden de optimalisatie parameters aangepast en de berekening werd herhaald onder toepassing van TPS. Extra 125I zaad implantaat zal onmiddellijk worden uitgevoerd als het doorprikken van de lage dosis regio in PTV haalbaar was.
Continue behandeling na zaden implantatie
Wanneer een residuele tumor of een nieuwe eenzame locoregionale recidief werd ontdekt na brachytherapie, herhaalde zaad implantatie kan worden uitgevoerd in de patiënt na herijking. Hoewel de meeste patiënten met terugkerende maagkanker hebben een voorgeschiedenis van chemotherapie na de operatie, werd fluoropyrimidine bevattende chemotherapie routinematig aanbevolen na brachytherapie.
Evaluatie van de effecten op korte termijn en follow-up
Taxatie tumor respons werd 2 uitgevoerd maanden na de 125I zaden implantatie. Volledige respons (CR, geen residuele tumor in het gebied met radioactieve zaden volledig samenkomen), gedeeltelijke respons (PR), stabiele ziekte (SD) en progressieve ziekte (PD) werden gemeld op basis van de Response Beoordelingscriteria in Solid Tumors (RECIST) . De totale respons (ORR) was de som van CR en PR.
Follow-up werd uitgevoerd om de 3 maanden na 125I zaden implantatie. Follow-up bestond uit lichamelijk onderzoek, spiraal computertomografie of echografie, borst radiografie, serum biochemie, en klinisch onderzoek. Gastroscopie werd ook uitgevoerd bij patiënten bij wie intraluminale recidief werd verdacht. De mediane follow-up periode was 22 maanden, variërend 7-39 maanden.
Statistische analyse
totale overleving (OS) werd gedefinieerd als de tijd vanaf de datum van de brachytherapie tot de datum van overlijden door welke oorzaak of de datum van de laatste follow-up. Deelnemers die aan het einde van de onderzoeksperiode in leven waren werden beschouwd gecensureerd. Progressievrije overleving (PFS) werd gedefinieerd als de tijd-periode vanaf de datum van de operatie aan de datum van de eerste tumor progressie of de datum van de laatste follow-up. Deelnemers die recidief-vrij waren werden beschouwd gecensureerd. Continue gegevens worden gepresenteerd als media ± standaarddeviatie. De 1-, 2- en 3-jaarsoverleving werden geschat met behulp van de Life Table-methode. Het OS curve werd geschat met behulp van de Kaplan-Meier survival analyse. De volgende variabelen werden beoordeeld als mogelijke voorspellers in univariate Cox modellen van de overleving: leeftijd, geslacht, tijd tot recidief, origineel TNM podium en tumorgrootte. Een minimale P
waarde aanpak werd gebruikt om de optimale cut-off punten te bepalen om continue variabelen van belang dichotomize, en de bijbehorende P
waarden werden aangepast met behulp van Miller en Siegmund aanpassing [18]. De gegevens werden geanalyseerd met behulp van SPSS-software (versie 13.0, SPSS Inc., Chicago, IL, USA.).
Resultaten
Inschrijving
Van juli 2007 tot juni 2011,209 patiënten werden gediagnosticeerd met recidief na gastrectomie voor maagkanker in ons ziekenhuis. 38 patiënten (18,1%) gepresenteerd met een beperkte locoregionale recidief. 3 patiënten werden uitgesloten uit zaad implantatie omdat de tumor functie was niet gemakkelijk toegankelijk naaldpunctie (2 patiënten hadden tumoren in de spleet tussen de aorta en inferior vena cava en 1 patiënt had een tumor in de ruimte tussen de aorta en de superieure mesenterica). 2 patiënten werden ongeschikt voor brachytherapie beschouwd als gevolg van slechte lichamelijke gezondheid. De resterende 33 (86,8%) van 38 patiënten werden onderzocht geschikt voor zaad implantatie. Van de 33 patiënten ontvingen 3 patiënten EBRT, 2 patiënten geopereerd en 28 patiënten ontvingen uiteindelijk CT-begeleide brachytherapie. Ondernemingen De studie omvatte 18 mannen en 10 vrouwen in de leeftijd 42-83 jaar. Solitary extraluminale herhaling werd gevonden bij 13 patiënten, en een enkele regionale lymfklier recidief bij 15 patiënten. De gemiddelde tijd tot recidief was 18,0 ± 6,2 maanden (bereik 7-36 maanden). 23 patiënten ondergingen D2 gastrectomie, en 5 patiënten ondergingen D1 gastrectomie. 24 patiënten kregen adjuvante chemotherapie na de operatie. De details van de patiënt kenmerken worden weergegeven in tabel 1 1.Table Patient kenmerken
Case
Leeftijd /geslacht
Site van herhaling
Tumor grootte (mm)
Tijd tot recidief (maand)
Vorige werking
Original stadium
oorspronkelijke tumor ter
LN dissectie
originele pathologie Gids Adjuvant CT
1
59 /M
hoofd van de pancreas
30
7
TG
T4N1M0
lager
D2
intestinale
ja 2
65 /M
bursa omentalis
50
11 pg
T3N1M0
lagere
D2
intestinale
ja
3
62 /F
bursa omentalis
50
18 pg
T2N2M0
midden
D2
intestinale
ja verhuur 4
83 /M
porta hepatis
25 | 32 pg
T2N1M0
lagere
D1
intestinale
geen
5
45 /F
staart van pancreas
60
16
TG
T4N2M0
middle
D2
diffuse
yes
6
66/M
PALN
25
28
PG
T3N2M0
upper
D2
intestinal
yes
7
49/M
PALN
35
17
PG
T3N1M0
lower
D2
intestinal
yes
8
79 M
navel van de milt
28
10 pg
T2N2M0
lagere
D1
intestinale
ja
9
67 /F
bursa omentalis
25 | 14
TG
T3N1M0
lagere
D2
diffuse
ja
10 | 72 /M
omental bursa
45
13 pg
T2N1M0
bovenste
D2
intestinale
geen
11
49 /M
hoofd van de alvleesklier
25 | 14 pg
T3N1M0
lagere
D2
intestinale
ja
12
42 /M
porta hepatis
40
16 pg
T3N1M0
midden
D2
diffuse
ja
13
66 /M
porta hepatis
22
19 pg
T3N1M0
lagere
D2
intestinale
ja
14
72 /F
hoofd van pancreas
38
10
TG
T4N1M0
lower
D1
diffuse
yes
15
63/M
PALN
20
26
PG
T2N1M0
upper
D2
intestinal
yes
16
70/M
omental bursa
26
18
TG
T4N0M0
lagere
D2
diffuse
ja
17
62 /F
bursa omentalis
55
24 pg
T3N1M0
midden
D2
intestinale
ja
18
45 /F
staart van pancreas
43
20
PG
T2N2M0
lower
D2
intestinal
yes
19
55/F
PALN
52
16
PG
T1N2M0
upper
D1
intestinal
yes
20
58/M
PALN
22
30
PG
T3N1M0
lower
D2
intestinal
yes
21
71/M
hilum van milt
45
9
TG
T $ N2M0
lagere
D2
diffuse
ja
22
62 /F
omental bursa
48
24
TG
T3N1M0
middle
D2
intestinal
yes
23
45/M
PALN
25
23
PG
T2N1M0
lower
D2
intestinal
yes
24
68/F
tail van pancreas
38
32
PG
T2N1M0
lower
D2
intestinal
yes
25
71/M
PALN
35
36
PG
T2N1M0
upper
D2
intestinal
no
26
76/M
porta hepatis
22
24 pg
T4N0M0
bovenste
D1
intestinale
ja
27
49 /F
omental bursa
30
11
TG
T3N2M0
middle
D2
diffuse
yes
28
79/M
PALN
20
14
PG
T3N1M0
lower
D1
intestinal
no
PALN: para-aorta lymfeklieren; TG: totale gastrectomie; PG: gedeeltelijke gastrectomy; TNM stadium: International Union Against Cancer (UICC 2002) TNM systeem; LN: lymfeklier; CT:. Chemotherapie
respons en overleving
Alle doel tumoren reageerden op de behandeling 2 maanden na 125I zaden implantatie. De evaluatie van de effecten op korte termijn was als volgt: CR deed zich voor in 14 gevallen (50,0%), PR in 8 gevallen (28,6%), en PD in 6 gevallen recidieven in nieuwe sites (21,4%) (lymfekliermetastasen opgetreden in 3 gevallen, peritoneale uitzaaiingen opgetreden in 2 gevallen, en lever metastase deed zich voor in 1 geval). ORR voor deze groep patiënten was 78,6%. 13 patiënten (46,4%) had residuele tumor in de eerste regio. Een typische patiënt TPS planning progamm en CT scans tijdens de follow-up worden getoond in Figuur 1. Figuur 1 TPS planning diagram en CT scans in de follow-up met recidief in de primaire tumor bed na totale gastrectomie. een). Voor de behandeling van de tumorgrootte was 35 mm diameter; b). Isodose curves voor de behandeling planning ( "iso" 120 Gy, rode lijn = 150%; groene lijn = 100%; gele lijn = 50%); c). Sagittale beelden gereconstrueerd door de TPS gebaseerd op de data van perioperation CT-beelden: het hemelsblauw gebied vertegenwoordigen de PTV; d). Driedimensionale weergave van het TPS planningsprogramma: punctie vier wegen werden ontworpen; 99,0% van PTV (het skyblue gebied) werd bedekt met 90% van de isodose curves (de roze gebied); e). Een typische CT slice die de verdeling van 125I zaden en isodose bochten na zaad implantatie (rode lijn = 180 Gy; groene lijn = 120 Gy; gele lijn = 60 Gy); f). De D0 dosis-volume histogram caculated door TPS (V100 = 96,2%, D90 = 117%); g). Twee maanden na de behandeling werd de tumor recidief volledig uitgeroeid en 125I zaden verzameld; h). Zes maanden na de behandeling, was er geen progressie in het behandelingsgebied en sommige zaden gemigreerd.
Eind van follow-up waren 20 patiënten overleden. De mediane totale overleving was 22,0 ± 5,2 maanden voor alle patiënten, en de 1, 2 en 3-jaars overleving was 89 ± 6%, 52 ± 10% en 11 ± 7%, respectievelijk (figuur 2). Univariate Cox regressie-analyse toonde aan dat de grootte van de tumor was een belangrijke voorspeller voor de OS (P
= 0.034). Een afsnijpunt van 3 cm van de langste diameter tumor werd gevonden meest nuttig bij het scheiden patiënten wat betreft hun overleving te zijn bij patiënten met een tumor kleiner dan 3 cm recidief tonen betere overleving (p = 0,026
Figuur 3). De mediane overleving bedroeg 30,0 ± 5,1 maanden in de tumorgrootte < 3 cm groep, en het was 17 ± 5,0 maanden in de > 3 cm groep. Patiënten met tumorgrootte < 3 cm hadden relatief hogere volledige respons (66,7%, 10/15) in vergelijking met de patiënten met een tumorgrootte > 3 cm (30,8%, 13/04). Figuur 2 Kaplan-Meier-schattingen voor de totale overleving (OS) voor patiënten. De mediane overleving bedroeg 22,0 ± 5,2 maanden.
Figuur 3 Kaplan-Meier schattingen van de OS voor patiënten verdeeld in twee subgroepen aan tumorgrootte (P = 0,026, log-rank test). Doorgaande lijn: patiënten met een tumor < 3 cm; stippellijn, patiënten met tumor >. 3 cm
Tijdens de follow-up, ziekteprogressie werd gedetecteerd in 27 patiënten. De mediane progressievrije overleving (PFS) na CT-begeleide brachytherapie was 11,4 ± 4,6 maanden, 1, 2 en 3-jaars PFS bedroeg 50 ± 9%, 11 ± 6% en 4 ± 4%, respectievelijk. Verspreiding naar andere regio was de meest voorkomende terugkerend patroon in de studie. De eerste progressie patroon na brachytherapie was uitgebreid lymfeklier metastase (9 gevallen), enkele regionale lymfklier recidief (3 gevallen), heamatogenous metastase (8 gevallen), ascites (3 gevallen), overblijfsel maag herhaling (1 geval), meervoudige herhaling ( 3 gevallen), en progressie in de eerste terugkerende regio (2 gevallen). De mediane tijd tot uitzaaiingen naar andere gebieden was 13,5 ± 5,5 maanden in de tumorgrootte < 3 cm groep, en 9,0 ± 3,5 maanden in de >. 3 cm groep
Behandeling parameters en complicaties
Een totaal van 1145 zaden werden geïmplanteerd. De mediane PTV was 35,49 cm 3 (variërend 20,15-113,04 cm 3). 15-75 (gemiddelde 40) van 125I zaden werden geïmplanteerd in elke patiënt MPD 100-160 Gy (mediaan 120 Gy) bereiken. 2-10 (mediaan vijf) naald puncties werden uitgevoerd om zaden te verspreiden in de tumoren. Mediane dag 0 dosimetrie was als volgt: 95,8% V100 (90,2-120,5%) en D90 105,2% (98,0-124,6%) van de voorgeschreven dosis. De behandeling parameters zijn weergegeven in Tabel 2. Bovendien, de verhouding van de dosis-volume parameters tumorrespons werd beoordeeld. De waarde van PTV was significant gerelateerd aan respons van de doeltumor. Totale respons van doeltumor was 25,0% (3/12) bij patiënten met PTV ≥ 45 cm 3, vergeleken met 75,0% (12/16) bij patiënten met PTV < 45 cm 3 (P
= 0,020). De V100 hoger dan 95% was geassocieerd met het bereiken van volledige uitroeiing tumor, maar het verschil was niet statistisch significant (p = 0,056
). Twee maanden na implantatie zaad, 11 (73,3%) van 15 patiënten met V100 ≥ 95% bereikt volledige respons in het behandelde gebied, vergeleken met 4 (30,8%) van de 13 patiënten met V100 < 95%. De relatie tussen tumor respons en D90 was geen significant op enig cut-point analyzed.Table 2 Behandeling parameters
Parameter
Median
Range
GTV (cm3)
14.58
3,23-58,65
PTV (cm3)
35,49
20,15-113,04
MPD (Gy)
120
100-160
D90 (% van voorgeschreven dosis)
105,2
98,0-124,6
V100 (% van PTV)
95,8
90,2-120,5
No. zaad
40
15-75
Prik tracks
5
2-10
activiteit van zaad (MCI)
0.7
0,5-0,8
Totaal activiteit (mCI)
28,0
10,5-52,5
GTV: Gross Tumor Volume; PTV: Planning Target Volume; MPD: geëvenaard perifere dosis; . PD voorgeschreven dosis
percutane punctie werd uitgevoerd via de volgende manieren worden uitgevoerd: 1). Via de paraspinale ruimte (in 10 gevallen); 2). Door de perirenal ruimte of openingen tussen de maag en darmkanaal (in 9 gevallen); 3. Indringende de lever (in 4 gevallen); 4). Het doorkruisen van de maag (in 8 gevallen); 5). Doorkruisen van de colon (in 5 gevallen) (figuur 4). Alle benaderingen veilig gebleken zonder ernstige complicaties zoals bloedingen, bile fistula, pancreatische fistula en peritonitis te zijn. Geen van de patiënten overleden aan peri-operatieve complicaties. De gemiddelde ziekenhuis blijven na de behandeling was 3,2 dagen (mediaan 3 ± 0,5 dagen). Tijdens de follow-up, 14 (1,22%) van 1145 zaden in 3 (10,7%) van de 28 patiënten was gemigreerd. 6 (0,52%) zaden was bij één patiënt en 8 (0,70%) tot lever 3 patiënten gemigreerd naar de buikholte. Er werden geen bijwerkingen waargenomen in de 3 patiënten met zaad migratie. De gemeenschappelijke bijwerkingen van bestraling, zoals gastro-intestinale reacties en beenmergdepressie werden niet waargenomen voordat u begint met chemotherapie. Er was ook geen gastrointestinale bloeden of perforatin in de studie. Figuur 4 jodium-125 zaden werden geïmplanteerd door middel van percutane punctie onder CT-begeleiding: a). Door de paraspinale ruimte; b). Door de perirenal ruimte tussen de maag en darmkanaal; c). Dringen de lever; d). Door het doorkruisen van de maag. e). Met het doorkruisen van het colon kregen
4 patiënten een tweede operatie twee maanden na de eerste zaad implantatie (2 patiënten binnen de eerste brachytherapie PTV en 2 patiënten in para-aortale lymfeklieren herhaling). De gemiddelde PTV van de tweede brachytherapie was 12,0 cm 3 (5,5-20,8 cm 3), en het gemiddelde aantal zaden geïmplanteerde was 22 (bereik 8-35). 24 patiënten kregen palliatieve chemotherapie gebaseerd op Xeloda (n = 11) of S-1 (n = 13) na brachytherapie. De mediane chemotherapie was 4 maanden (variërend van 2 tot 10 maanden).
Bespreking
lokaal of regionaal recidief in de tumor bed, de anastomose of regionale lymfeklieren optreedt in 40- 65% van patiënten met maag resectie in opzet curatieve [19, 20]. Intraluminale een lokaal recidief is zeldzaam, maar genezen in 50% van de gevallen zonder metastasen op afstand. Echter, extraluminale locoregionale recidief omvat het grootste deel van herhaling en kan in de meeste patiënten [21] te verwijderen. Gedurende de vier jaar van werving voor de proef, 28 patiënten met de diagnose kregen beperkte extraluminale locoregionale recidiverende maagkanker CT-geleide zaad implantatie in ons ziekenhuis. De meeste terugkerende tumoren in of nabij de primaire tumor bed, zoals de bursa omentalis, het hoofd van de alvleesklier, de staart van de pancreas en de retroperitoneale lymfeklieren. In deze studie hebben we aangetoond dat de klinische effectiviteit van CT-geleide brachytherapie als salvage therapie voor extraluminale recidiverende locoregionale maagkanker.
Permanente implantatie van radioactieve zaden naar voren gekomen als een micro-invasieve lokale behandelingsmodaliteit, die met succes is toegepast op vele vaste tumoren, zoals prostaatkanker, pancreaskanker, niet-kleincellige longkanker en metastatische tumoren [13, 16, 22-24]. Percutane beeldgeleide zaden implantatie die zonder operatie of narcose kan worden uitgevoerd heeft de aandacht getrokken vanwege de voordelen biedt bij het vergroten van de stralingsdosis toegediend aan tumoren, zonder schade aan aangrenzende organen [25]. Met deze techniek worden zeer effectieve stralingsdosis toegepast als een enkele fractie, waardoor langdurige celdoding gedurende enkele weken of zelfs maanden. In vergelijking met andere interventionele procedures, de voordelen zijn: storingsvrije en nauwkeurig voorspelbaar energieverdeling, behandelbare grootte van een target laesie, en een lager tarief van acute schadelijke effecten door het behoud van weefsel continuïteit [14, 16]. Voorafgaand en tijdens de zaden implantatie procedure, we zorgvuldig ontworpen en chosed de veiligste wegen voor de naald inbrengen. We gebruikten de natuurlijke verschillen tussen organen zo veel mogelijk gevolgd door het penetreren van de lever en transversing de maag of darm wanneer. De mogelijke complicaties van de behandeling, waaronder bloedingen, bile fistula, pancreatische fistula en peritonitis niet opgetreden in de studie. Hoewel Shah AP et al. [26] gemeld dat darm punctie niet gecorreleerd met het optreden van acute of late toxiciteit, maar zelden het implantaat ingevoegd naalden door de darmen. In onze studie werden alle verrichtingen radioactieve zaden implantatie succes uitgevoerd onder CT-leiding. Geen ernstige complicaties in de loop van de behandeling.
Chirurgie en uitwendige radiotherapie (EBRT) zijn de belangrijkste lokale behandelingen die in het verleden studies hebben onderzocht. Vanwege het kleine aantal gevallen geschikt voor lokale behandeling, en de aard van de beschikbare behandelingen, is het moeilijk te ontwerpen en voltooien van een gerandomiseerde prospectieve studie naar de lokale behandeling van recidiverende locoregionale maagkanker.
Hoewel chirurgie vaak aanbevolen voor het lokaal recidief van maagkanker, het percentage van de patiënten met recidiverende locoregionale maagkanker bij wie een operatie worden geprobeerd kan laag is [27-29]. In de onderzochte groep van Yoo et al. [6] Het percentage patiënten die curatieve operatie was slechts 3,7%. Carboni et al. [30] onderzocht 38 patiënten met solitaire locoregionale recidiverende maagkanker voor macroscopische resectie. De resultaten toonden aan dat slechts 5 patiënten met intraluminale recidief en 1 patiënt met extraluminale recidief werden gereseceerd opzet curatieve. Echter, postoperatieve complicaties opgetreden bij twee patiënten en één patiënt overleed 35 dagen na de operatie. Carboni et al. suggereerde dat een operatie een zeer beperkte rol bij de behandeling van geïsoleerde locoregionale recidief van maagkanker speelt. Nunobe et al. [8] meldde onlangs een retrospectieve studie waarbij de inclusiecriteria waren vergelijkbaar met onze. Zij meldde dat de 1, 3, en 5-jaars overleving waren 73,0%, 36,7% en 9,8%, respectievelijk, bij 36 patiënten met solitaire recidiverende locoregionale maagkanker behandeld door chirurgie gecombineerd met chemotherapie. 36,1% van de patiënten ontwikkelden postoperatieve complicaties, en de gemiddelde verblijftijd in het ziekenhuis was langer dan 30 dagen (31,3 ± 5,3 dagen). Vergelijking met onze studie, het aantal patiënten met een lange-termijn overleving van meer dan 3 jaar hoger in het Nunobe onderzoek (11% versus 36,7%). Maar de mediane overlevingstijd vergelijkbaar (22,0 maanden versus 23,0 maanden). Echter, het percentage patiënten geschikt voor chirurgie niet in het rapport, vergeleken met een normale locoregionale recidief van maagkanker.
Verschillende klinische studies hebben bevestigd dat adjuvante chemoradiotherapie de overleving van patiënten kan verlengen met een hoog risico van herhaling van gastrische kanker [3, 31, 32]. Maar, hebben weinig gepubliceerde studies de effectiviteit van externe bundel radiotherapie (bestraling) om recidiverende maagkanker beoordeeld. Onlangs, zon et al. [10] achteraf gemeld dat externe radiotherapie (bestraling) met 50 Gy levering van de overleving van patiënten met abdominale lymfeklieren (LN) maar langer uitzaaiingen van maagkanker. De resultaten toonden aan dat de ORR was 83,8% (29,7% CR, PR 54,1%) en mediane overlevingstijd was 11,4 maanden in de bestralingsdosis. Stereotactische radiotherapie (SBRT) is een van de meest geavanceerde radiotherapie technologieën en kunnen hoge doses straling ablatieve leveren in een beperkt aantal fracties. Kim et al [11] gemeld dat SBRT aanzienlijke lokale controle bij patiënten met geïsoleerde para-aorta lymfeklier (PALN) herhaling van maagkanker kan produceren. Omdat het opgenomen in onze studie patiënten strikt werden geselecteerd met een beperkte extraluminale herhaling, we bedenken dat SBRT ook een behandeling optie voor de meeste van deze patiënten kan zijn als de technologie beschikbaar. Een andere methode dat de levering van een hoge dosis van de tumor bedden met een minimale blootstelling van de omliggende weefsels maakt is intra-operatieve radiotherapie (IORT). In een retrospectieve studie van Miller et al. [33], 50 patiënten met lokaal gevorderde primaire of terugkerende maag- of slokdarmkanker adenocarcinoom ontvangen IORT gegeven als een enkele fractie van electron beam radiotherapie (10-25 Gy), foliowing maximale resectie van de tumor. De resultaten toonden aan dat verre metastatische mislukking was 79%, lokale mislukking was 10%, en de regionale mislukking was 15% en de 1, 2 en 3-jaars overleving was 70%, 40% en 27%, respectievelijk. Samenvattend, is er weinig gepubliceerde gegevens beschikbaar in de radiotherapie voor locoregionale recidiverende maagkanker, en er zijn geen prospectieve studies die radiotherapie alleen zijn in vergelijking met chemotherapie. Alle auteurs gelezen en goedgekeurd het definitieve manuscript.
 Perfectus Biomed exposeert op IPS-conferentie in Liverpool
Perfectus Biomed exposeert op IPS-conferentie in Liverpool
 Doe Maar,
Doe Maar,
 Markering van potentiële moleculaire voorspellers van respons op biologische therapieën bij colitis ulcerosa
Markering van potentiële moleculaire voorspellers van respons op biologische therapieën bij colitis ulcerosa
 Onderzoek koppelt SARS-CoV-2-prevalentie,
Onderzoek koppelt SARS-CoV-2-prevalentie,
 Prikkelbare darmziekte verhoogt het risico op dementie
Prikkelbare darmziekte verhoogt het risico op dementie
 Apoptose is een belangrijke mediator van pathogenese bij dierlijk coronavirusinfectie
Apoptose is een belangrijke mediator van pathogenese bij dierlijk coronavirusinfectie
 Onderzoekers hopen dat een bloedtest die fibromyalgie nauwkeurig diagnosticeert, binnen vijf jaar beschikbaar kan zijn
Onderzoekers van de Ohio State University hebben bewijs dat bloedmonsters betrouwbaar fibromyalgie kunnen detecteren, een ziekte die vaak verkeerd wordt gediagnosticeerd vanwege de algemene symptomen
Onderzoekers hopen dat een bloedtest die fibromyalgie nauwkeurig diagnosticeert, binnen vijf jaar beschikbaar kan zijn
Onderzoekers van de Ohio State University hebben bewijs dat bloedmonsters betrouwbaar fibromyalgie kunnen detecteren, een ziekte die vaak verkeerd wordt gediagnosticeerd vanwege de algemene symptomen
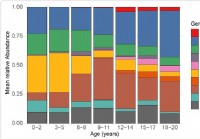 Verandering van het microbioom van de bovenste luchtwegen bij kinderen in verband met gevoeligheid voor SARS-CoV-2
Onderzoekers testten het nasofaryngeale microbioom van kinderen tot 21 jaar oud en ontdekten dat het microbioom verandert met de leeftijd. specifieke bacteriën, wiens overvloed ook verandert met de le
Verandering van het microbioom van de bovenste luchtwegen bij kinderen in verband met gevoeligheid voor SARS-CoV-2
Onderzoekers testten het nasofaryngeale microbioom van kinderen tot 21 jaar oud en ontdekten dat het microbioom verandert met de leeftijd. specifieke bacteriën, wiens overvloed ook verandert met de le
 Wetenschappelijk symposium op LABVOLUTION richt zich op kernthema's in de levenswetenschappen
Het Wetenschappelijk Symposium op LABVOLUTION zal zich richten op belangrijke kwesties in de levenswetenschappen. Overeenkomstig, een hoge bezoekersvraag wordt verwacht. Het Scientific Sy
Wetenschappelijk symposium op LABVOLUTION richt zich op kernthema's in de levenswetenschappen
Het Wetenschappelijk Symposium op LABVOLUTION zal zich richten op belangrijke kwesties in de levenswetenschappen. Overeenkomstig, een hoge bezoekersvraag wordt verwacht. Het Scientific Sy