izvedljivosti okrepljenega okrevanja po operaciji v želodčni operaciji: retrospektivna študija
Abstract
Ozadje PODJETJA
Okrepljeno okrevanje po operaciji (ERA) programe, so poročali, da je izvedljivo in koristno za ohranjanje fiziološke funkcije in olajšati okrevanje po debelem operaciji. Izvedljivost teh programov v želodcu kirurgije ostaja nejasna. Ta študija je ocenila, ali je program ERAS izvedljivo pri bolnikih, ki opravijo želodca operacijo.
Metode
Predmeti so bili bolniki, ki so imeli v želodcu operacijo med junijem 2009 in februarjem 2011, na Oddelek za operacijo na prebavilih, Kanagawa Cancer Center. So prejeli perioperativne skrbi po programu obdobij. Vsi podatki so bili pridobiti nazaj. Primarna končna točka je bila incidenca pooperativne zaplete. Sekundarna končna točka je bil pooperativni rezultati.
Rezultati
so preučevali skupno 203 bolnikov. Glede na klasifikacijo Clavien-Dindo, je bila incidenca ≥ razred 2 pooperativne zaplete 10,8% in za ≥ 3. stopnje zapletov je znašala 3,9%. Skoraj vsi bolniki ni zahtevala odlog moke step-up (95,1%). Le 6 bolnikov (3,0%) doživela reoperation. Mediana pooperativna bivanje v bolnišnici je bil 9 dni. Le 4 bolniki (2,0%) potrebna ponovnega sprejema. Ni bilo smrtnosti.
Sklepi
Naši rezultati kažejo, da je naš ERAS Program izvedljivo pri bolnikih, ki opravijo želodca operacijo.
Ključne besede
Okrepljeno okrevanje po operaciji raka želodca želodca izvedljivosti pooperativne zaplete Ozadje
želodčne rak je drugi najpogostejši vzrok smrti zaradi raka na svetu [1]. Popolna kirurška resekcija igra najpomembnejšo vlogo pri zdravljenje raka želodca; Vendar kirurgija za raka želodca ostaja postopek z visokim tveganjem s klinično pomembno pooperativno stres, zapletov in posledic. Obolevnost in umrljivost zaradi radikalnega območju želodca od 9.1-46.0% in 0-13% oziroma [2-7].
Enhanced okrevanja, potem ko so bile predlagane kirurgija (ERA), programi za ohranjanje fiziološke funkcije in olajšati pooperativno okrevanje [8] . V naslednjih študijah, se je štelo ERAS za zmanjšanje stopnje obolevnosti, skrajša trajanje hospitalizacije [9-11]. Obdobij programi imajo veliko elementov, vključno s predoperativno izobraževanja, predoperativno nalaganja ogljikovih hidratov, opustitev priprave črevesja, epiduralno analgezijo brez opioidov, zgodnjega pooperativnega enteralno hranjenje, zgodnje mobilizacije bolnikov in trombotičnih profilakso. V debelega operacijo, so številne študije poročajo, da obdobij programi so izvedljivi in koristni [9-11].
Smo že pokazali, da je ERAS protokol koristni pri bolnikih, ki opravijo izbirni radikalno želodca [12]. Druge študije so poročali, da obdobij programe ali operacijo hitri v želodčni operaciji lahko pospešujejo pooperativno rehabilitacijo [13-18]. Vendar pa je bilo število bolnikov, ocenjenih v teh študijah majhna. Poleg tega so nekatere študije pokazale, da je pojavnost nekaterih pooperativne zaplete, zlasti slabost, bruhanje in pooperativni ileus, večinoma v skupini obdobij višja kot v konvencionalni skupini, kar pomeni, da obdobij programe lahko poveča tveganje nekaterih zapletov po želodca operacija. Zaradi teh spornih rezultatov, je potrebno potrditi izvedljivost programov obdobij v želodcu kirurgije.
Tej raziskavi ocenilo, ali je program ERAS izvedljiva v več kot 200 bolnikih, ki so v želodcu operacijo. Poudarek je bil na operaciji zapleti v prebavilih.
Metode
Bolniki
Med junijem 2009 in februarjem 2011, skupno 256 bolnikov z rakom želodca so imeli operacijo na Oddelek za operacijo na prebavilih, Kanagawa Cancer Center. Merila vključitev za to študijo so bile (1) histološko potrjeno diagnozo adenokarcinom želodca in (2) po prejemu izbirnega distalnega želodca ali celotnega želodca z limfadenektomijo. Nismo bolnikov, ki predoperativno prejeli nobenega kemoterapijo ali radioterapijo. Smo izločili tudi bolnike, ki so bili v bližnji želodca ali laparoskopija podprto celotnega želodca, ker so ti postopki niso standardna na Japonskem in se v glavnem uporablja pri bolnikih, vključenih v kliničnih preskušanjih. Te operacije same niso bile potrjene varno in izvedljivo še.
Vsi bolniki so prejeli perioperativne nege v skladu z našimi obdobij programa. Operacije so bile izvedene z isto ekipo kirurgov (trije strokovnjaki in štirje pripravniki). Načeloma so bolniki s preoperativno diagnozo bolezni faza I prejeli laparoskopsko operacijo z D1 + seciranje, in drugi so prejeli odprto operacijo z D2 seciranje [19].
Obdobij programa
v svojem Cochrane pregledu Spanjersberg et al
. upoštevanju obdobij protokolov so programi, ki vključujejo 7 ali več od 17 obdobij predmetov [10]. Naša ERAS program je bilo vključenih 13 predmetov.
Predoperativno
Predoperativno svetovanje je potekalo v ambulanti pred hospitalizacijo in na oddelku po sprejemu. Bolniki lahko jesti običajne prehrane do večerji dan pred operacijo. Magnezijev oksid in New Lecicarbon
® svečke (Zeria Pharmaceutical Co, Ltd, Tokio, Japonska) so se upravlja na dan pred operacijo (tabela 1) .table 1 Časovni razpored spremenjenega programa obdobij
Operativni dan
-1
0
1
2
3
4
5
6
7
Predoperativno svetovanje
Predoperativno svetovanje je potekalo v ambulanti pred hospitalizacijo in na oddelku po sprejemu.
Pre-zdravilo
Bolniki ne prejemajo sedacije.
Oralni vnos
običajne prehrane do polnoči
peroralno raztopino hidracija (OS-1®) 3 h pred operacijo
Pijte vodo in ustno dopolnilo prehrane (vztrajati Liquid®)
Liquid prehrano (3 stopnjah do mehkega prehrani vsake 2 dni)
priprava črevesja
1 g magnezijevega oksida in New Lecicarbon® svečka
anestezijo in analgetiki
Kombinacija epiduralne analgezije (TH7-11) in splošni anesteziji, med operacijo
Continuous torakalno epiduralno infuzijo analgetikov po operaciji
→
Odstranjevanje epiduralni kateter
nesteroidna protivnetna učinkovina intravensko po operaciji dvakrat dnevno
→
Acetoaminophen trikrat na dan peroralno
→
→
→
odcedimo in NGT
št možganov v distalnem želodca, eno ali dve kanalizacijo v skupni želodca
Odstranjevanje možganov (e)
NGT odstranili takoj po operaciji
urinski kateter
Odstranjevanje
ADL
spodbuditi, da bi sedel iz postelje za več kot 6 ur
spodbujajo hoditi dolžino oddelku
→
→
→
→
→
Antithromboprophylaxis
Noben
subkutana injekcija antitrombotični (enoksaparina natrijevega ali fondaparinuksa)
→
→
Noben
→
→
X-ray in kri izpit.
○
○
○ (Check praznjenja creiteria)
NGT: nazogastrično cevko, ADL. Aktivnost vsakdanjega življenja
operativnih posegih
Bolniki, razen tistih, ki so imeli zaporo v želodcu z zmanjšano močjo, lahko pijejo dva 500- ml plastenke z OS-1 ® (2,5% ogljikovih hidratov, Otsuka Pharmaceutical, Tokushima, Japonska) 3 h pred operacijo. Premedikacija niso dajali. Anestezija sestavljena iz kombinacije epiduralne analgezije (Th 11/07) in splošni anesteziji. Načeloma ni bilo možganov uporabljena v distalnem želodca, in enega ali dva odtoki so bili uporabljeni pri celotnega želodca. Nazogastrično cev odstranili takoj po operaciji (tabela 1)
pooperativnem
dan operacije. Nenehen prsnega koša epiduralno infuzijo analgetikov je bila dana za 2 dni po operaciji. Za preprečevanje pooperacijskih bolečin je bila nesteroidna protivnetna učinkovina (50 mg flurbiprofena aksetil) intravensko dvakrat na dan po operaciji do ponovnega oralnega vnosa. Postoperativni dan (POD) 1: Bolniki, ki so spodbujali, da bi sedel iz postelje za več kot 6 ur. POD 2: Oral vnos se je začelo z vodo in pločevinko ustnega hranilni dodatek (250 ml Zagotoviti Tekočina ®, Abbott Japan Co, Ltd, Tokio, Japonska). Po ponovnem oralnega vnosa je 300 mg paracetamol daje peroralno trikrat na dan. Bolniki so spodbujali, da hodi dolžine oddelka. Antitrombotično sredstvo (enoksaparin natrijev 2 000 ie dvakrat na dan ali fondaparinuks 2,5 mg na dan) je bil vložen za 2 dni 6 ur po odstranitvi epiduralnega katetra. POD 3: bolniki začeli jesti mehko hrano in so se povečali s prehrano na 2 dni (3 koraki). Merila za zaključek so bili naslednji:. Ustrezno lajšanje bolečin, mehko vnos prehrana, vrnejo na predoperativno stopnjo mobilnosti in normalne laboratorijske podatke o POD 7 (tabela 1)
Program obdobij ocenjene v tej študiji je bila razvita z ekipo kirurgov in Anesthesiologists v tesnem sodelovanju s spremljanjem varnostni odbor (DSMC) a. Izvedljivost in varnost Revizija je bila zaključena do DSMC septembra 2009, ko je bilo 50 bolnikov, zdravljenih po programu obdobij. Naša ERAS program, v praksi je bil sprejet tako s strani institucionalnih klinični odbora pot in DSMC. Ta študija, retrospektivna analiza, ki so bile izvedene po odobritvi institucionalnega pregleda sveta Kanagawa Cancer Center. Privolitev za program obdobij in s pomočjo kliničnega datum brez ugotavljanje osebne podatke, so bili pred operacijo.
Zbiranje podatkov (končnih točk)
Vsi podatki so bili pridobiti nazaj od zbirke podatkov bolnikov in kliničnih evidenc. Primarna končna točka je bila incidenca pooperativne zaplete. Zapleti so bile opredeljene kot ≥ 2. stopnje zapletov po klasifikaciji Clavien-Dindo v roku 30 dni po operaciji [20]. Sekundarne končne točke so bile pooperativni rezultati, kot so pojav hoje, nastopa oralnim zaužitjem, nastopa flatus, nastopa iztrebljanje, zamude obrok step-up, reoperation, pooperativne bivanjem v bolnišnici, ponovnega sprejema in smrtnosti. zamudo smo obrok step-up, če pacient pojedel 40 odstotkov ali manj obrokov za 2 dni.
patološke ugotovitve so bile razvrščene v skladu s 7 th izdaji UICC-TNM [21]. Neprekinjene podatki so izraženi kot mediana (razpon).
Rezultati
A skupaj 203 bolnikov so proučevali. Značilnosti
pacientov
je bilo 133 moških in 70 žensk. Deset bolniki diagnosticirani non-adenokarcinom ali ima drugo raka hkrati, šestnajst bolnikov prejelo preoperativno kemoterapijo, Dvaindvajset bolniki, ki so v postopku, laparoskopija pomaga celotnega želodca so izključili štiri bolnike, ki imajo ostanek celotnega želodca in en bolnik proksimalni želodca. Srednja starost je bila 67 (32-84) let. Stanje nastop je bil dober pri večini bolnikov. Povprečni indeks telesne mase (ITM) je bil 22,2 (16.2-31.4) (tabela 2) .table 2 Clinicopathological lastnosti
Bolniki (N = 203)
(stara leta) Starost *
67 (32-84)
spolov
Male
133
(65,5%)
ženski
70
(34,5%)
BMI (kg /m2) *
22,2 (16,2-31,4)
ECOG-PS
0
177
(87,2%)
1
26
(12,8%)
2
0
(0,0%)
ASA-PS
sem
99
(48,8%)
II
103
(50,7%)
III
1
(0,5%)
Postopek
Odprite distalni želodca
67
(33,0%)
Laparoskopija-pomaga distalnem želodca
76
(37,4%)
Odprite celotnega želodca
60
(29,6%)
bezgavko seciranje
D1, D1 +
120
(59,1%)
D2
83
(40,9%)
Rekonstrukcija
Billroth I
116
(57,1%)
Billroth II
4
(2,0%)
Roux- en Y
83
(40,9%)
Kombinirano resekcijo organov
da
34
(16,7%)
ne
169
(83,3%)
čas delovanja (min.) *
179 (80-577)
krvavitev (ml) *
110 (0-1620)
T kategorije
T1
121
(59,6%)
T2
27
(13,3%)
T3
19
(9,4%)
T4
36
(17,7%)
N kategorije
N0
131
(64,5%)
N1
22
(10,8%)
N2
19
(9,4%)
N3
31
(15,3%)
fazi (UICC TNM 7.)
sem
128
(63,1%)
II
35
(17,2%)
III
31
(15,3%)
IV
9
(4,4%)
BMI; indeks telesne mase, ECOG-PS; Stanje Eastern Cooperative Oncology Group uspešnosti, ASA-PS; American Society of Anesthesiologists fizičnega stanja, * mediana (razpon).
Kirurških posegov
Laparoskopska kirurgija je bila izvedena v 76 bolnikih (37,4%) in skupno želodca pri 60 bolnikih (29,6%). 83 bolnikov (40,9%) je doživel D2 limfnega vozla bezgavk. Kombinirana resekcijo organ je bila izvedena v 34 bolnikov, med katerimi je 29 (85,3%), poleg tega doživel splenektomija (vključno pancreatico-splenektomijo pri 1 bolniku). rekonstrukcija Billroth I je bila izvedena v 116 (57,1%) bolnikov, in Roux-en-Y rekonstrukcija je bila izvedena v 83 (40,9%). Mediani čas delovanja je 179 (80-577) minut. Ocenjena mediana izguba krvi je bila 110 (0-1620) ml (tabela 2).
Patoloških značilnosti
Zgodnje želodcu raka (T1) je bila potrjena pri 121 bolnikih (59,6%). 131 bolnikov (64,5%) ni imela dokazov o bezgavk metastaz. faza končna bolezen je bila faza I pri 128 bolnikih (63,1%), fazi II pri 35 (17,2%), stopnja III v 31 (15,3%), in stopnja IV 9 (4,4%) (tabela 2).
Zapleti in po operaciji seveda
razred 2 ali višji zapleti, razvil v 23 (11,3%) bolnikov, in stopnje 3 ali višje zapleti, razvil v 8 (3,9%). Anastomozni uhajanja prišlo pri 3 bolnikih (1,5%), ileus pri 2 bolnikih (1,0%), in anastomozni stenozo pri 2 bolnikih (1,0%). Pojavnost ≥ razreda 2 zapletov pri bolnikih, ki so odprte distalni gastrectmy,-laparoskopija pomaga distalni želodca ali odprto celotnega želodca je bila 1,9%, 3,4% oziroma 5,4% (p = 0,069). Pojavnost ≥ razreda 2 zapletov pri bolnikih, ki so jim opravili D1 ali D1 + bezgavk je bila 5,8%, v primerjavi z 18,1% pri bolnikih, ki so D2 disekcijo (p = 0,010). Mediane se nastopi z oralnim zaužitjem, flatus in iztrebljanje so POD 2 (1-5), 2 (0-5), in 4 (2-9), v tem zaporedju. Razpored step-up za hrano je bila odložena v 10 (4,9%) bolnikov. Pet od teh bolnikov (2,4%) je bilo nezadostno ustno kalorij ali vnos tekočine zaradi slabosti in bruhanja. Reoperacijo smo izvedli v 6 (3,0%) bolnikov. Razlogi za reoperation bilo puščanje dvanajstnika panju pri 2 bolnikih, puščanje želodca anastomozo v 1, obstrukcija črevesja v 1, anastomozni stenoza v 1, in pyothorax v 1. Mediana postoperativni bivanje v bolnišnici je bilo 9 (7-53) dni . 4 (2,0%) bolnikov so bili ponovno sprejeti v roku 30 dni po operaciji. Razlogi za ponovni sprejem so ascites, povišana telesna temperatura, slabo ustno sesalni in okužbe kirurških mesto v vsakem 1 bolniku. Ni bilo smrtnost. Noben bolnik imel pooperativne pljučnico ali je potrebna zamenjava nazogastrično cevko, z izjemo 3 bolnikih, ki so imeli po operaciji ileus (tabeli 3 in 4) .table 3 zapleti
razvrstitev Clavien-Dindo
≥grade 2 n (%)
≥grade 3 n (%)
Pancreas fistula
7 (3,4%)
2 (1,0%)
anastomozni uhajanje
3 (1,5%)
3 (1,5%)
Ileus
2 (1,0%)
0 (0%)
anastomozni stenoza
2 (1,0%)
1 (0,5%)
Kirurški stran infection
2(1.0%)
0(0%)
Obstruction
1(0.5%)
1(0.5%)
Pyothorax
1(0.5%)
1(0.5%)
Bleeding
1(0.5%)
0(0%)
Pleural effusion
1(0.5%)
0(0%)
Cholangitis
1(0.5%)
0(0%)
Ascites
1(0.5%)
0(0%)
Toxicoderma
1(0.5%)
0(0%)
Total
23(11.3%)
8(3.9%)
Table Ima 4 pooperativna rezultati
pojav hoje (POD *)
2 (1-4)
nastopom oralnega vnosa (POD *)
2 (1-5)
nastopom flatus (POD *)
2 (0-5)
nastopom iztrebljanje (POD *)
4 (2-9)
odlašanja moke pospeši (n (%))
10 (4.9 %)
zaplet CD ≥ grade2 (n (%))
23 (11,3%)
reoperation (n (%))
6 (3,0%)
Pooperativna bivanje v bolnišnici (dni) *
9 (7-53)
Ponovni (n (%))
4 (2,0%)
umrlih (n (%))
0 (0%)
POD; Objavi operativni dan, CD; Clavien-Dindo razvrstitev, * mediana (razpon).
Razprava
To je prva velika študija za oceno izvedljivosti celovitega programa obdobij v želodčni operaciji. V naši raziskavi je bila celotna pojavnost obolevnosti (tj ≥grade 2 zapletov) je bila 10,8%, in Incidenca klinično pomembnih dogodkov (≥grade 3 zapleti), je bilo le 3,9%. Ti rezultati, pridobljeni z našo obdobij programa so dobri v primerjavi s stopnjami zapletih konvencionalne perioperativne skupine nego v prejšnjem poročilu (12,0%), kot tudi drugih ugotovljenih stopenj zapletov brez programa obdobij (10,5-46,0%) [2-7, 12] . Čeprav so T1 tumorji in D1 seciranju prevladujoči v naši raziskavi, je bila stopnja obolevnosti v skupini D2 (18,1%), primerljiv s tistim v veliki randomizirani nadzorovani študiji opravljeni na Japonskem (študija JOCG9501, 20,9%) [5].
med številnimi elementi obdobij programov, eden izmed čim bolj skrbi za kirurgov, da lahko zgodnje postoperativni hranjenje inducira pooperacijskih ileus ali puščanje anastomozo. Zaradi teh skrbi, oralni vnos hrane je prej ni dovoljeno za nekaj dni po odstranitvi želodca na Japonskem [22]. V nekaterih evropskih državah je hrana odtegne tudi za več pooperativne dni [23], vendar ta praksa se z ustreznimi dokazi ne podpirajo. V resnici je bilo v naši raziskavi pojavnost pooperativnem ileus in uhajanja anastomozni zelo nizka (1,0% in 1,5%), v primerjavi s prejšnjimi študijami (0-12,5% in 0-4,2%, v tem zaporedju) [2-7] . Incidenca tistih v konvencionalnem prieoperative nego naši bolnišnici (0% in 2%, v tem zaporedju) so bili podobni s temi rezultati [12]. Poleg tega, obrok step-up ni bilo treba odložiti pri skoraj vseh bolnikih (95,1%), in to je tudi podobna prejšnji poročali našo notranjo kontrolo (96,0%) [12]. Številne študije so pokazale, da je na začetku oralno hranjenje je izvedljivo in koristno v želodčni kirurgiji [13-18, 24, 25], vendar je ta točka še vedno sporna. Heslin et al
. poročali, da je zgodnje enteralno hranjenje ni bil koristen po operaciji za malignih bolezni zgornjega dela prebavil [26]. Po drugi strani pa Lewis et al
. najdemo v svoji meta-analize, ki je vodenje "nil skozi usta" bolnikov brez koristi; V nasprotju s tem pa je bila v začetku enteralno hranjenje predlagal zmanjšanje umrljivosti [27]. Bilo je šest zapletov, ki jih je reoperation v trenutni raziskavi. Med tistimi, ni mogoče zanikati možnost razmerju med puščanja želodca anastomozo in program obdobij. Drugi pa se zdi, da je malo verjetno. Naši rezultati in ugotovitve predhodnih raziskav kažejo, da je na začetku oralno ali enteralno hranjenje je vsaj izvedljivo in ne poveča tveganje za pooperativne ileusa ali anastomozni puščanja.
Naša študija je imela več omejitve. 1) je izvedena je bila za nazaj v eni bolnišnici, ter analize in končne točke niso bili vnaprej načrtovani. 2) Večina bolnikov je imela dobro stanje zmogljivosti. Bolniki s slabo telesno zmogljivostjo (npr vzhodni stanje zmogljivosti Cooperative Oncology Group ≥ 3, hudo demenco in požiranju težave), ni mogoče obravnavati v naši bolnišnici, ker smo specializirani za zdravljenje raka. To so lahko izbira pristranskosti. 3.) Več kot polovica bolnikov je imelo T1 bolezni in doživel omejeno limfnega vozla disekcijo (D1 +), whichmight račun za dobre rezultate naše raziskave. Še posebej, D2 ali bolj radikalni bezgavko seciranju, je bilo že večkrat poročali, da povečujejo tveganje za nastanek zapletov, povezanih s kirurgijo [2-5]. V skladu s prejšnjimi ugotovitvami, je bila incidenca zapletov večja po D2 seciranje kot po D1 seciranje v naši raziskavi. Končno, 4) naš ERAS Program ni vključujejo upravljanje tekočine, ki je eden od ključnih elementov obdobij programov. Ni bilo trden dokaz perioperativne upravljanja tekočine v želodcu operacijo takrat smo uvedli obdobij.
Sklepe
Skratka, naši rezultati kažejo, da je naš ERAS program, mogoče vsaj v začetku postopno in razmeroma mladi bolniki potekajo izbirni želodca operacija. Nadaljnje raziskave, za katere se lahko prebivalstvo ERAS program se uporablja in ali obdobij programi morebitne koristi, ki so potrebni
Kratice
ERAS.
Enhanced okrevanje po operaciji
POD:
pooperativni dan
DSMC:
nadzorni odbor varnost podatkov
BMI: masa
Body indeks.
deklaracij
Potrditev
Ta študija je bila podprta v delu, ki jih subvencionira-in-pomoč od Kanagawa zdravstvene fundacije.
nasprotujočimi si interesi
avtorji izjavi, da nimajo konkurenčnih interesov. "prispevke
TY, TH, TA, JS, HF, HC, TY, HT, RF, in AT zasnovano in usklajeno raziskavo, zbranih bolnikov
avtorjev podatke in sodelovali pri statistični analiza. RY, MM in AT so sodelovali pri pripravi in pisanju rokopis. Vsi avtorji prebrali in potrdil končni rokopis.
 Raziskave kažejo, kako črevesni mikrobi vplivajo na želodčno gripo
Raziskave kažejo, kako črevesni mikrobi vplivajo na želodčno gripo
 Začetne ugotovitve projekta Human Microbiome Project so sprožile "stotine nadaljnjih študij"
Začetne ugotovitve projekta Human Microbiome Project so sprožile "stotine nadaljnjih študij"
 Prisotnost nekaterih črevesnih bakterij pri materah bi lahko zaščitila dojenčke pred alergijami na hrano
Prisotnost nekaterih črevesnih bakterij pri materah bi lahko zaščitila dojenčke pred alergijami na hrano
 Znanstveniki razvijajo 3D natisnjene tablete, ki vzorčijo bakterije, ki jih najdemo v črevesju
Znanstveniki razvijajo 3D natisnjene tablete, ki vzorčijo bakterije, ki jih najdemo v črevesju
 Kislinski pH poveča okužbo s SARS-CoV-2 z regulacijo receptorjev ACE2
Kislinski pH poveča okužbo s SARS-CoV-2 z regulacijo receptorjev ACE2
 Znanstvenik dokazuje vlogo mikrobioma pri debelosti
Znanstvenik dokazuje vlogo mikrobioma pri debelosti
 Študija o sluzi v tuš kabinah lahko vsebuje nevarne pljučne bakterije
Študija je pokazala, da prhe vsebujejo sluz, ki je lahko dom potencialno nevarnih bakterij, ki vodijo do hude pljučne bolezni. Mikobakterijske bakterije so odgovorne za pljučne bolezni, pojasnjujejo s
Študija o sluzi v tuš kabinah lahko vsebuje nevarne pljučne bakterije
Študija je pokazala, da prhe vsebujejo sluz, ki je lahko dom potencialno nevarnih bakterij, ki vodijo do hude pljučne bolezni. Mikobakterijske bakterije so odgovorne za pljučne bolezni, pojasnjujejo s
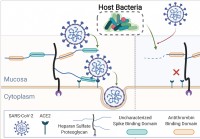 Človeški mikrobiom obrezuje glikane sluznice,
vpliva na okužbo s SARS-CoV-2 Mednarodna skupina raziskovalcev je izvedla študijo, ki kaže, da lahko razlike v človeškem mikrobiomu vplivajo na sposobnost hudega akutnega respiratornega sindroma koron
Človeški mikrobiom obrezuje glikane sluznice,
vpliva na okužbo s SARS-CoV-2 Mednarodna skupina raziskovalcev je izvedla študijo, ki kaže, da lahko razlike v človeškem mikrobiomu vplivajo na sposobnost hudega akutnega respiratornega sindroma koron
 Peptid pajkovega strupa bi lahko pomagal ustaviti bolečine pri sindromu razdražljivega črevesja
Raziskovalci Univerze v Queenslandu so ugotovili, da ima lahko poseben peptid, ki ga najdemo v strupu pajka, lastnosti, zaradi katerih bi bil koristen pri lajšanju bolečin pri bolnikih s sindromom raz
Peptid pajkovega strupa bi lahko pomagal ustaviti bolečine pri sindromu razdražljivega črevesja
Raziskovalci Univerze v Queenslandu so ugotovili, da ima lahko poseben peptid, ki ga najdemo v strupu pajka, lastnosti, zaradi katerih bi bil koristen pri lajšanju bolečin pri bolnikih s sindromom raz