Clinicopathological značilnosti in rezultatov v fazi I-III mucinozni želodca adenokarcinom: retrospektivna študija na eni sami zdravstveni center
Abstract
Ozadje
clinicopathological značilnosti in rezultati mucinozni adenokarcinomom želodca (GC), še vedno nejasna. Poročamo o clinicopathological značilnosti in prognozo bolnikov z mucinozni histologijo, ki je prestal radikal namena želodca.
Metode
smo pregledali zdravstvene kartoteke od 1470 bolnikov s patološko dokazano nediferencirani GC doživlja radikalno-nameri želodca med letoma 1995 in 2007. The bolniki bili razdeljeni v tri skupine glede na histološki tip: mucinozni karcinom (MC), Pečatnjak karcinom (SRCC), in slabo diferencirani karcinom (PDC). . Clinicopathological dejavniki, ki vplivajo na prognozo so bili zbrani za naprej in analizirali
Rezultati
V fazi III MC, so starosti in velikosti bistveno večji in večji kot v SRCC in PDC; manjši delež perinevralni invazije je bilo ugotovljeno v MC in ženski prevlado je bilo navedeno v SRCC v primerjavi z MC in PDC. Kumulativni splošne stopnje preživetja bolnikov GC faza I-III z MC so bili občutno boljši v primerjavi s tistimi, s PDC, vendar ne SRCC. Faza III bolniki GC z MC imel boljšo prognozo kot tisti z SRCC ali PDC; razlika v preživetju ni bilo razvidno v fazah I ali II.
sklepe
Tako MC predstavlja z različnimi clinicopathological funkcij in prognozo iz SRCC in PDC. Bolniki s stadijem III želodca MC imela ugoden.
Ključne besede
mucinozni rak želodca Raznovrstna prognostični dejavnik Ozadje
Kljub zmanjšuje skupni svetovni pojavnosti adenokarcinomom želodca (GC), GC je ostal tretji najpogostejši vzrok za nastanek raka -povezana smrt, po pljučih in jetrih malignih bolezni, ki vodi do približno 723.000 smrti leta 2012 [1]. Večina bolnikov GC prisotni z lokalno napredovalo ali metastatsko boleznijo, in radikalni kirurški odstranitvi je še vedno temelj zdravljenja za lokalno bolezni [2, 3]. Po japonski razvrstitev za histološko tipkanje za GC, mucinozni karcinom (MC) ali karcinomom pečatni prstan (SRCC) je opredeljena kot nediferencirane tipa [4]. Nediferencirani karcinom ima tudi drugačne biološke vedenje kot diferenciranim karcinomom, kot vzorec rasti, invazivnosti, metastaze in prognoza [5]. Vendar celo med tumorjev pripadajo nediferencirane histologijo podtipa je lahko pomemben heterogenost v smislu tumorske biologije in prognozo. Študije so poročali, da MC predstavlja 2.6-7.6% vseh GC [6]. Poročali so le nekaj študij o želodca MC, in njegove clinicopathological funkcije in prognoze so bili v neskladju [5-7]. Na primer, Yin et al. je pokazala, da ni bilo razlike v preživetju med MC in ne-MC [6]. Vendar Kunisaki sod. zaslediti, da je MC slabo prognozo v primerjavi z ne-MC [7]. Namen te študije je bilo za razjasnitev clinicopathological lastnosti in razjasniti prognozo stadiju I-III resekcija bolnikov GC z MC v primerjavi z drugimi nediferenciranih podvrstami.
Metode
izjavo etiko
je Protokol študije odobrila Review Board Institucionalni Chang Gung Memorial Hospital (št 100-4279B). Pisna privolitev je bila pridobljena iz vseh bolnikih. Vsi podatki so shranjeni v podatkovni zbirki bolnišnicah in se uporabljajo za raziskave.
Bolniki in kirurških posegov
smo pregledali zdravstvene evidence o 1470 bolnikih s patološko dokazano neraznovrstne GC odvijajo radikal namena želodca v Chang Gung Memorial Hospital, Taoyuan, Tajvan med letoma 1995 in 2007; so bili bolniki z anamnezo delnih gastrectomies. Bolniki bili razdeljeni v tri skupine glede na histološke vrste: MC, SRCC in slabo diferencirani karcinom (PDC). Vmesni seštevek ali skupno želodca je bila izvedena glede na velikost tumorja, lokacija tumorja in stanja resekcijo marže. Standardni postopek vključil spleen- in trebušne slinavke ohranimo D1 ali D2 limfnega vozla bezgavk, v odvisnosti od zaznane obsega tumorske invazije in bezgavkah metastaze [2]. Resekcija sosednjih organov se je zavezala, da bo doseganje jasnih robov, kadar je to potrebno [8]. zapleti, povezani z kirurgija vključeni anastomozni /dvanajstniku uhajanje stump, okužba rane, znotraj trebušne absces /krvavitev in zakasnjeno praznjenje želodca, medtem ko pljučnica, kardiovaskularni dogodek, atelektaza, sepsa, paralitični ileus, plevralni izliv, zadrževanje urina, in so bile upoštevane psychoneurologic dogodek kot kirurgije-nepovezani zapletov. Limfatičnega je vaskularno ali perinevralni invazijo definiran kot prisotnost pronicanje tumorja v limfnem kanalu, vaskularno strukturo ali živca mikroskopsko oz. Tumorji so potekali v skladu s sedmo izdajo skupnega odbora Ameriškega za rak tumor razvrstitvi Node metastaze [9]. Pooperativno adjuvantno kemoterapijo s osnovi fluoropirimidina ali na osnovi platine režimih je indicirano pri bolnikih s stadijem bolezni II-III, medtem ko so bolniki z odpovedjo IB ni rutinsko prejelo adjuvantno kemoterapijo, razen za tiste, ki imajo tumorje kaže slabo diferenciacijo ali limfna, žil ali perinevralni invazijo . Noben bolnik prejel novi dopolnilni kemoterapiji. Mediana spremljanja, ko je bil 41,0 meseca, in sicer od 1,2 do 215,9 mesecev. Bolniki, ki so umrli po operaciji v istem hospitalizacije so bile opredeljene kot umrljivost bolnišnicah in niso bili vključeni v analizo dolgoročnega preživetja. Trajanje preživetje je bil izračunan v času od kirurgije do smrti ali zadnji spremljanja dan (31. decembra 2012), ne glede na vzrok smrti.
Statistična analiza
kliničnih evidenc so bile v primerjavi z bodisi točno testom Fischer je ali Pearson je χ
2 test, kot je primerno. Stopnja preživetja bolnika smo izračunali s pomočjo krivulje Kaplan-Meier, in univariatne analize smo izvedli s testom log-rang. Dejavniki, ki so se zdele potencialnega pomena za univariatno analizo (P
< 0,05) so bile vključene v multivariatne analize z uporabo Cox regresijski model. P
< 0.05 je zdelo pomembno. Statistične analize so bile opravljene z SPSS programsko opremo za Windows, verzija 13 (SPSS Inc., Chicago, IL, ZDA).
Rezultati
Demografija in clinicopathological podatki
Tabela 1 prikazuje demografske in clinicopathological značilnosti bolnikov z faza I-III nediferencirani GC, ki je prestal potencialno kurativno želodca stratificiran glede na vrsto histologijo. Nobene razlike so opazili v smislu obsega limfadenektomijo, število bezgavk pridobljenih, resekcijo robu, zapletov, povezanih s kirurgijo, in umrljivost bolnišnično med tremi skupinami. Starejši bolniki (P
< 0,0001), večja velikost tumorja (P
< 0,0001), večja pogostost faza III tumorjev (P
< 0,001), višje skupne stopnje zaplet (P
= 0,016) in višji odstotek bolnikov, ki so prejemali adjuvantno kemoterapijo (P
= 0,047) so bili v skupini bolnikov z MC histologijo kot pri tistih z SRCC ali PDC podtipov opazili. V primerjavi z MC in PDC, imela SRCC žensko prevlado (P
< 0,001); večja pogostost T4 tumorjev (P
< 0,0001); in večja limfatičnega (P
< 0,0001), žilna (P
= 0,005), ali perinevralni (P
= 0,001) invazija. Več skupni postopki želodca (P
= 0,006), primeri s statusom N3 (P
< 0,0001) in kirurgija-nepovezane zapleti (P
= 0,031) so bile ugotovljene v PDC podtipa kot SRCC in MC. V III bolnikih nediferenciranih GC fazi, je imel MC starejši bolniki (P
= 0,019), večja velikost tumorja (P
= 0,006), in več perinevralni (P
= 0,003) invazijo kot SCC in PDC (Tabela 2) .table 1 Clinicopathological značilnosti faze I-III nediferencirani želodčne adenokarcinom v smislu vrste histologijo
Parametri
MC (n
= 54)
SRCC (n
= 545)
PDC (n
= 871)
P
vrednost
Starost (leta), povprečje ± SD
64,2 ± 10,7
58,4 ± 13,4
62,5 ± 13,8
< 0,0001
Mediana
66,0
59,0
65,0
Sex
< 0,001
Moški
31 (57,4)
269 (49,4)
522 (59,9)
ženski
23 (42,6)
276 (50,6)
349 (40,1)
velikosti tumorja ( cm), povprečje ± SD
6,4 ± 3,9
4,3 ± 3,4
5,1 ± 3,2
< 0,0001
Srednji
5.5
3.5
4.5
Vrsta iz želodca
0,006
Skupaj
16 (29,6)
133 (24,4)
282 (32,4)
Vmesni seštevek
38 (70,4)
412 (75,6)
589 (67,6)
Obseg LN seciranje
0.773
< D2
21 (38,9)
187 (34,3)
308 (35,4)
≥D2
33 (61,1)
358 (65,7)
563 (64,6)
Število LN iskanje, povprečje ± SD
27,3 ± 15,8
28,1 ± 15,3
27,7 ± 14,7
0,856
Mediana
23,0
25,0
25,0
stanje T
< 0,0001
T1
2 (3.7)
163 (29,9)
101 (11,6)
T2
9 (16,7)
56 (10,3)
74 (8.5)
T3
3 (5.6)
19 (3.5)
24 (2,8)
T4
40 (74,1)
307 (56.3)
672 (77,2)
LN stanje
N0
13 (24,1)
251 (46,1)
244 (28,0)
< 0,0001
N1
11 (20,4)
59 (10,8)
119 (13,7)
N2
12 (22.2)
66 (12,1)
56 (17,9)
N3
18 (33,3)
169 (31,0)
352 (40,4)
Stage
<0.0001
I
5 (9.3)
190 (34,9)
120 (13,8)
II
10 (18,5)
94 (17,2)
170 ( 19.5)
III
39 (72,2)
261 (47,9)
581 (66,7)
Pozitivne stopnje (R1 resekcija)
8 (14.8)
59 (10,8)
95 (10,9)
0,662
Limfna invasiona
< 0,0001
št
21 (39,6)
288 (53,4)
315 (36,7)
Da
32 (60,4)
251 (46,6)
544 (63,3)
Vascular invasiona
0,005
št
44 (83,0)
479 (89,2)
710 (82,9)
Da
9 (17,0)
58 (10,8)
146 (17,1)
perinevralni invasiona
0.001
št
27 (51,9 )
294 (54,9)
380 (44,3)
Da
25 (48,1)
242 (45.1)
477 (55,7)
Complicationsb
12 (22,2 )
61 (11,2)
136 (15,6)
0,016
10 (18,5), povezanih z Surgery
49 (9,0)
99 (11,4)
0,064
Uhajanje
5 (9.3)
26 (4,8)
46 (5.3)
znotraj trebuhu absces
4 (7.4)
18 (3.3)
38 (4.4)
infekcijo ran
1 (1.9)
5 (0,9)
22 (2.5)
Krvavitev
1 (1,9)
9 (1.7)
11 (1.3)
zakasnelo praznjenje želodca
0
1 (0,2)
6 (0,7)
drugi
1 (1.9)
3 (0,6)
4 (0.5)
Surgery nepovezani
3 (5.6)
19 (3.5)
59 (6.8)
0,031
pljučnica
1 (1.9)
2 (0,4 )
15 (1,7)
kardiovaskularni dogodek
1 (1.9)
5 (0,9)
7 (0,8)
sepsa
0
2 (0.4)
8 (0.9)
paralitični ileus
0
2 (0.4)
5 (0,6)
atelectasis
0
0
6 (0,7)
Drugo
4 (7.4)
21 (3,9)
45 (5.2)
Hospital smrtnost
4 (7.4)
14 (2.6)
33 (3.8)
0.130
Chemotherapyc
38 (84,4)
285 (81,7)
553 (75,6)
0,047
številke so številke z odstotki v oklepaju, razen če ni drugače navedeno
LN
bezgavko, MC
mucinozni karcinom, PDC
slabo diferencirani karcinom, SD
standardni odklon, SRCC
Pečatnjak karcinom
podatki aSome manjkajo
bNumber bolnikov z dogodek
primerih cExcluding T1 /T2N0 ali smrtnosti v bolnišnici
Tabela 2 Clinicopathological karakteristike faza III nediferencirani adenokarcinomom želodca v smislu vrste histologijo
Parametri
MC (n
= 39)
SRCC (n
= 261)
PDC (n
= 581)
P
vrednost
Starost (leta) , povprečje ± SD
64,5 ± 10,0
60,2 ± 13,7
62,7 ± 14,0
0,019
srednjemu
66,0
61,0
66,0
Sex
0,002
Moški
22 (56,4)
128 (49,0)
359 (61,8)
Moški
17 (43,6)
133 (51,0)
222 (38.2)
velikost tumorja (cm), povprečje ± SD
7,6 ± 3,9
6,0 ± 3,7
5,8 ± 3,1
0,006
Mediana
7,0
5.0
5.0
Vrsta želodca
0,696
Skupaj
13 (33,3)
96 (36,8)
226 (38,9)
Vmesni seštevek
26 (66,7)
165 (63,2)
355 (61,1)
Obseg LN seciranje
0,268
< D2
13 (33,3)
71 (27,2)
190 (32,7)
≥D2
26 (66,7)
190 (72,8)
391 (67,3)
Število LN iskanje, povprečje ± SD
29,2 ± 16,3
30,2 ± 16,2
28,6 ± 14,9
0,373
Mediana
25,0
27,0
26,0
T stanje
0,627
T2
2 (5.1)
6 (2,3 )
10 (1.7)
T3
1 (2.6)
5 (1,9)
9 (1.5)
T4
36 (92,3)
250 (95,8 )
562 (96,8)
LN stanje
N0
2 (5.1)
1 (0,4)
13 (2.2)
0.118
N1
8 (20,5)
41 (15,7)
86 (14,8)
N2
11 (28,2)
52 (19,9)
136 (23,4)
N3
18 (46.2)
167 (64,0)
346 (59,6)
Pozitivne stopnje (R1 resekcija)
8 (20,5)
48 (18,4)
84 (14,5)
0,255
Limfna invasiona
0.442
št
8 (21.1)
35 (13,5)
88 (15,4)
Da
30 (78,9)
225 (86,5)
484 (84,6)
Vascular invasiona
0.767
št
30 (78,9)
204 (79,1)
439 (76,9)
Da
8 (21.1)
54 (20,9)
132 (23,1)
perinevralni invasiona
0,003
št
17 (45,9)
57 (22,2)
175 (30,8)
Da
20 (54,1)
200 (77,8)
394 (69,2)
Complicationsb
8 (20,5)
44 (16,9)
101 (17.4)
0,854
povezanih z Surgery
8 (20,5)
35 (13,4)
71 (12,2)
0,316
Uhajanje
4 (10.3)
19 (7,3)
34 (5,9)
znotraj trebušne votline absces
4 (10,3)
12 (4.6)
28 (4.8)
infekcijo ran
1 (2.6)
4 (1.5)
15 (2,6)
Krvavitev
1 (2.6)
8 (3.1)
9 (1.5)
zakasnelo praznjenje želodca
0
1 (0,4)
4 (0,7)
drugi
0
3 (1.1)
3 (0,5)
kirurgije nepovezanih
1 (2,6)
16 (6.1)
48 (8,3)
0.275
pljučnica
0
2 (0.8)
12 (2.1)
kardiovaskularni dogodek
0
5 (1.9)
6 (1.0)
sepso
0
2 (0.8)
7 (1.2)
paralitični ileus
0
1 (0,4 )
4 (0,7)
atelectasis
0
0
5 (0,9)
drugi
1 (2.6)
18 (6,9)
38 ( 6.5)
Hospital smrtnost
2 (5.1)
13 (5,0)
32 (5.5)
0,950
kemoterapijo
30 (76,9)
205 (78,5)
423 (72,8)
0.197
številke so številke z odstotki v oklepaju, če ni navedeno drugače
LN
bezgavke, MC
mucinozni karcinom, SD
standardni odklon, PDC
slabo diferencirani karcinom, SRCC
Pečatnjak karcinom
podatkov aSome manjkajo
bNumber bolnikov z dogodkom
analiza prognostičnih dejavnikov
analizo univariatne je pokazala, da je tip želodca; Razmerje metastatskega v pregledanih bezgavk; vozla stanje; Tip histology; marže resekcijske; Prisotnost limfnim, žilnih in perinevralni invazije; in bolnikih, ki prejemajo adjuvantno kemoterapijo so pomembni napovedni dejavniki za fazo III bolnikov nediferenciranih GC (tabela 3). Multivariatna analiza je pokazala, da naslednji dejavniki pomembno vplivala na preživetje v III bolnikih nediferenciranih GC odrskih: tip želodca (skupno vs. vsot; razmerje ogroženosti (HR) = 1.130, P
= 0,001), velikost tumorja (> 5 cm vs . ≤ cm; HR = 1,251; P
= 0,013), razmerje metastatskega na pregledanih bezgavk (> 0,34 cm vs. ≤0.34 cm; HR = 1,892; P
< 0,0001), pozitivna resekcijske marže (HR = 1,238; P
< 0,001), tip histologijo (PDC vs MC, HR = 1,594; P
= 0,04), prisotnost perinevralni invazije (HR = 1,335; P
= 0,004 ), in ne dajanje kemoterapije (HR = 1,381; P
= 0,002) (tabela 4) .table 3 Univariatna analiza napovednih dejavnikov za fazo III nediferencirani adenokarcinomom želodca
dejavnikov,
Srednji preživetje ( mesecev)
95% interval zaupanja za srednjo
3-letno preživetje (%)
5-letno preživetje (%)
P
vrednosti
Starost (leta)
0,200
≤65 (n
= 449)
23.8
20,4-27,3
39,2
29,2
> 65 (n
= 385)
21.8
19,0-24,6
33,5
24,1
Sex
0,374
Moški (n
= 474)
21.8
19,1-24,6
34,7
25,8
Moški (n
= 360)
25,2
21,3-29,2
38,3
28,6
velikosti tumorja (cm)
0,223
≤5 (n
= 410)
28,4
23,9-33,0
43,1
32,9
> 5 (n
= 420)
19,0
16,6-21,4
29,2
21.6
Vrsta želodca
< 0,0001
Skupaj (n
= 308)
17.8
15,0-20,7
29,6
20,6
Vmesni seštevek (n
= 526)
26.6
23,1-30,1
40,1
30,7
Obseg LN seciranje
0,834
< D2 (n
= 246)
24,3
19,6-28,9
36,2
27.3
≥D2 (n
= 588)
22,2
19,3-25,2
36,2
26,9
stanje T
0.817
T1 /T2 (n
= 17)
17,6
5.6-9.6
41,2
32,9
T3 /T4 (n
= 817)
23,0
20,5-25,6
36,2
26,9
razmerje LN
< 0,0001
≤0.34 (n
= 416)
38,7
30,8-46,7
52,4
41,9
> 0,34 (n
= 418)
15.8
13,5-18,1
20,1
12,0
N stanje
< 0,0001
N0 (n
= 15)
NA
57,8
57,8
N1 (n
= 129)
65,3
29,5-101,1
58,9
50,3
N2 (n
= 188)
28.6
20,1-37,1
44,3
33,8
N3 (n
= 52)
18.8
16,7-,9
26,5
17,3
tip Histologija
0,038
MC (n
= 37)
47,8
0,0-103,0
51,1
48,1
SRCC (n
= 248)
20,8
16.5-25.0
36,9
26,0
PDC (n
= 549)
22,3
19,5-25,1
34,9
26,1
resekcija marže
< 0,0001
R0 (n
= 709)
25.4
22,4-28,3
39,8
30,1
R1 (n
= 125)
15,8
12,7-18,9
15.3
8.6
Limfna invazija
0,006
Ne (n
= 125)
33,1
23,4-42,8
45,6
36,0
Da (n
= 698)
21,5
19,5-23,6
34,1
25,0
Vascular invazija
0.024
Ne (n
= 635)
24,3
21,7-26,9
37,2
28,1
Da (n
= 185)
18,5
14,7-22,2
31,7
23.2
perinevralni invazija
< 0,0001
Ne (n
= 234)
31.4
19,1-43,8
46,9
40,4
Da (n
= 582)
20,8
18,7-22,9
31,2
21,0
kemoterapijo
< 0,001
Ne (n
= 179)
16,0
11,3-20,6
29,1
20,3
Da (n
= 655)
24,5
22,0-27,0
38,1
28,7
CI
interval zaupanja, LN
razmerja, razmerja metastatskega v pregledanih bezgavk, MC
mucinozni karcinom, PDC
slabo diferenciran karcinom, SRCC
Pečatnjak karcinom
Tabela 4 multivariatne analize prognostičnih dejavnikov za fazo III nediferenciranem adenokarcinomom želodca
Dejavniki
razmerje ogroženosti (HR)
95% CI za HR
vrednosti P
Spodnja
Zgornja
Vrsta želodca
Skupaj /vmesnega seštevka
1.345
1.130
1,602
0.001
velikost tumorja (cm)
> 5 /≤5
1,251
1.049
1,492
0.013
LN razmerje
> 0,34 /≤0.34
2,262
1,892
2,704
< 0,0001
resekcija marže
R1 /R0
1.538
1,238
1,911
< 0,001 tipa
Histologija
PDC /MC
1.594
1,012
2,510
0,044
SRCC /MC
1.518
0,949
2,429
0,081
Limfna invazija
Da /ne
1.045
0.813
1,343
0,732
Vascular invazija
Da /ne
0,980
0,800
1,201
0,845
perinevralni invazija
Da /ne
1,335
1,095
1,627
0.004
kemoterapije
Ne /da
1,381
1.125
1,694
0.002
CI
interval zaupanja, LN
razmerja, razmerja metastatskega v pregledanih bezgavk, MC
mucinozni karcinom, PDC
slabo diferencirani karcinom, SRCC
karcinoma pečatni prstan celic
kumulativne stopnje preživetja
5-letno splošno preživetje (OS) stopnje faze I-III bolniki nediferencirani GC v postopku potencialno kurativno resekcijo je bilo 58,8, 59,2 in 45,1% v SRCC, MC, in PDC, oziroma (sl. 1; P
< 0,0001). Podobne stopnje OS so bile ugotovljene na stopnji I (slika 2a,. P
= 0,399) in faza II (slika 2b,. P
< 0,274) bolnikov v vseh treh skupinah. V primerjavi s stopnjo III SRCC in pri bolnikih, PDC, so imeli bolniki MC izrazito ugodne cene OS (slika 2c;. P
= 0,038). Fig. 1 Kumulativni celotno preživetje (OS) mere v fazi I-III rak želodca po vrsti histologijo
Sl. 2 Kumulativna stopnja celotnega preživetja (OS) v fazi I (a), II (b) in III (c), želodčnega raka glede na vrsto histologijo
Razprava
V skladu s prejšnjimi poročili [6, 10], MC želodca je redka histološka vrsta GC, ki vsebuje 4,4% primerov nediferencirani stadiju I-III GC v naši raziskavi. V potencialno kurativno resekcija GC (faze I-III), so bili bolniki MC starejši od SRCC ali PDC bolnikov in tumorjev pri bolnikih z MC so bili večji od tistih v SRCC ali PDC bolnikov. Bolniki z MC so pogosteje diagnosticirana v fazi III v primerjavi z drugimi nediferenciranih podtipov. V fazi III GC, so starost in velikost MC precej starejši in večji od SRCC ali PDC, oziroma; manjši del perinevralni invazije so bile ugotovljene v MC in ženski prevlado je bilo navedeno v SRCC v primerjavi z drugima dvema podtipov. Kumulativne stopnje OS v fazi I-III bolnikov GC z MC so precej več v primerjavi s tistimi, s PDC, vendar ne SRCC. Faza III bolniki GC z MC imel boljšo prognozo kot tisti z SRCC ali PDC; razlika v preživetju ni bilo razvidno v fazi I ali bolnikov II.
Čeprav so študije poročajo tudi različne clinicopathological značilnosti MC v primerjavi z ne-MC, so rezultati še vedno v neskladju. Kawamura. je pokazala, da so bolniki z MC mlajši od bolnikov brez MC [11]. Jin sod. Predlaga se, da ni imela razmerje z MC in ne-MC in MC starost je bila povezana z večjo velikost tumorja, kot ne-MC [6]. Druge raziskave so pokazale, da ni bilo nobene razlike v velikosti tumorja med bolniki z MC in ne-MC [7, 12]. Kunisaki sod. Prav tako je ugotovila, da je v primerjavi z ne-MC, je imel MC globlje invazijo in več limfnega vozla metastaze [7]. Poleg tega so bile ugotovljene bolj napredne faze v MC ob diagnozi v primerjavi z ne-MC [6, 7, 10, 11, 13]. V tej študiji smo vključili le faza I-III odstranjenimi neraznovrstne GC in primerjali clinicopathological značilnosti MC z SRCC ali PDCC. Pomembne razlike so bile ugotovljene v starosti; spol; velikost; globina tumorske invazije; vozla sodelovanje; faza bolezni; prisotnost in limfne invazije, vaskularne invazije, in perinevralni invazije med bolniki z MC, SRCC, in PDC. V analizi podskupine faza III bolezni, naši rezultati so pokazali, da je bilo ugotovljeno, starejši bolniki, večja velikost tumorja, ter višji odstotek perinevralni invazije v tistih z MC histologijo v primerjavi z SRCC ali PDC podvrst; SRCC in PDC imel žensko in moško prevlado, v tem zaporedju.
Prognozo bolnikov z nediferencirani GC v primerjavi z drugimi histologijo je še vedno sporen. Naši prejšnje študije so pokazale, da so imeli bolniki zgodnje GC z SRCC ugodnejše preživetje kot tisti z ne-SRCC; Vendar, napredne SRCC povzročilo bistveno slabše preživetje kot ne-SRCC [14]. Zanimivo je, da Kwon sod. ugotovila, da preživetje pri bolnikih z zgodnjim GC razstavljena nobene razlike med histoloških tipov; napredno bolniki GC z SRCC imeli slabšo prognozo kot tisti z drugimi histološke vrste [15]. Poleg tega Izravnalni sod. poročali, da je SRCC ni neodvisen napovednik slabo prognozo po kurativno resekcijo GC [16]. Park et al. je pokazala, da histološki tip ni bila statistično povezana s preživetjem v fazi I, II, ali bolniki III v analizi stadiju stratificiran [5]. Podobno je prognoza MC ni razlikovala od ne-MC za vsako fazo [6]. V nasprotju s tem, Fan sod. poročala, da fazi I in bolniki II MC imel slabši 5-letno OS, kot tisti z SRCC (P
= 0,012); razlika v 5-letno OS ni bila očitna med stopnjo III SRCC in MC skupin [17]. V tej študiji smo pregledali rezultate nediferenciranih bolnikov GC v postopku operacijo z namenom zdravljenja. Naši rezultati, ki temeljijo na analizi fazi stratificiran, navedeno v tej fazi III bolnikov GC z MC imel boljšo prognozo kot tisti z PDC ali SRCC (slika 2c;. P
= 0,038); razlika v OS ni bilo razvidno v stopnji I ali II bolniki (sl. 2a, b). Pomembno je, MC je neodvisen napovedni dejavnik multivariatne analize v fazi III bolezni (PDC vs MC, HR = 1,594; P
= 0,044; tabela 4)., Ki se razlikuje od prejšnjih poročil [9]
Čeprav fazi bolniki III z MC imel visoko starost in večjo velikost tumorja, kot SRCC ali PDC bolnikov, manj perinevralni invazija je bila ugotovljena v MC, ki bi lahko delno razložili ugoden izid MC pred drugimi nediferenciranih podtipov v trenutni raziskavi. V zvezi s tem, Deng et al., Po metodologiji meta-analiza, je pokazala, da je perinevralni invazija neodvisen slaba napovedni dejavnik za radikalno odstranjenimi GC [18]. V skladu s svojimi ugotovitvami, naši rezultati tudi pokazali, da je perinevralni invazija neodvisen napovednik za slabše preživetje v fazi III nediferencirani GC v multivariatne analize.
Naši rezultati so pokazali, da je imel MC višje odstotke stadiju III bolezni v primerjavi z SRCC ali PDC. V zvezi s tem, prejšnje študije kažejo, da je MC naj bi najprej nastanejo tipični adenokarcinom, da postane mucinozni kot tumor napreduje [12]. Poleg tega je znotraj luminalno izločanje mucin zmanjša in deponiranje mucin narašča, zaradi česar je znotraj luminalno akumulacije, ko je tumor napade želodčno steno [19]. Drugi raziskovalci so ugotovili, da je MC prekomerno izražen mucin 2 in oligomernih sluz /oblikovanje gela, beljakovine v primerjavi z ne-MC [10]. Poleg tega Choi et al. pokazala, da je MC predstavili statistično nižje ravni beta catenin in bolj napredno stopnjo kot ne-MC [13]. Kljub temu pa so potrebne dodatne raziskave, da se pojasni biološke lastnosti in histogenezi MC.
Sklepi
MC je redka vrsta GC. Naši rezultati so pokazali, da stopnjo I-III GC z mucinozni podtipa predstavljena z različnimi clinicopathological funkcije (starosti in večje velikosti tumorja) in drugačno prognozo kot SRCC in PDC podtipov. Bolniki z MC pogosteje diagnosticirali stadiju III bolezni v primerjavi z drugimi nediferenciranih podvrstami. Ni bilo razlike v preživetju v fazah I ali II med MC, SRCC, in PDC. Faza III želodca MC imeli bistveno boljše preživetje kot SRCC ali PDC
Kratice
GC.
Želodca adenokarcinom
MC:
mucinozni karcinom
OS:
celokupno preživetje
PDC:
slabo diferencirani karcinom
SRCC:
karcinoma pečatni prstan celic
deklaracij
Zahvala
avtorji hvala Shu-Fang Huang za posodabljanje baze podatkov za izvedbo analize podatkov, in za njeno pomoč v priprava številk.
to delo je delno podprt s Chang Gung Medical Research Program, Tajvan (CMRPG3C0601, CMRPG3C0602 in CORPG3E0151).
Odpri AccessThis članek se razdeli v skladu s pogoji mednarodne licence Creative Commons 4.0 (http: //creativecommons org /licence /s /4. 0 /.), ki omogoča neomejeno uporabo, distribucijo in razmnoževanje v katerem koli mediju, če daš ustrezen kredit izvirnega avtorja (-ev ) in vir, zagotoviti povezavo do licence Creative Commons, in navesti, ali so bile narejene spremembe. Odprava Creative Commons Public Domain Posvetilo (http: //. creativecommons org /javna last /nič /1. 0 /) se uporablja za podatke, ki so na voljo v tem članku, razen če ni drugače navedeno
konkurirati. Vsi avtorji prebrali in potrdil končni rokopis.
 Skupna genetska varianta pojasnjuje, zakaj imunoterapija pri Crohnovi bolezni pogosto ne uspe
Skupna genetska varianta pojasnjuje, zakaj imunoterapija pri Crohnovi bolezni pogosto ne uspe
 Prehrana in prehrana vplivata na mikrobiom v sluznici debelega črevesa
Prehrana in prehrana vplivata na mikrobiom v sluznici debelega črevesa
 Sestava in struktura nazofaringealnega mikrobioma sta povezana s stopnjo resnosti bolezni COVID-19
Sestava in struktura nazofaringealnega mikrobioma sta povezana s stopnjo resnosti bolezni COVID-19
 Glive in bakterije v črevesju lahko enako vplivajo na zdravje ljudi in resnost bolezni
Glive in bakterije v črevesju lahko enako vplivajo na zdravje ljudi in resnost bolezni
 Krvni test za mikrobno DNK bi lahko opozoril na raka
Krvni test za mikrobno DNK bi lahko opozoril na raka
 Veganska prehrana bi lahko povečala črevesne mikrobe, ki pomagajo pri izgubi teže
Veganska prehrana bi lahko povečala črevesne mikrobe, ki pomagajo pri izgubi teže
 Moški, ki dvakrat na teden jedo jogurt, imajo manj možnosti za nastanek raka na črevesju
Nove raziskave so pokazale, da lahko moški, ki zaužijejo dve ali več obrokov jogurta na teden, zmanjšajo tveganje za razvoj predrakavih tumorjev, ki lahko vodijo v raka na črevesju. Če je mogoče rezul
Moški, ki dvakrat na teden jedo jogurt, imajo manj možnosti za nastanek raka na črevesju
Nove raziskave so pokazale, da lahko moški, ki zaužijejo dve ali več obrokov jogurta na teden, zmanjšajo tveganje za razvoj predrakavih tumorjev, ki lahko vodijo v raka na črevesju. Če je mogoče rezul
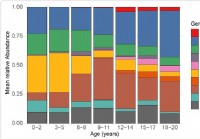 Spreminjanje mikrobioma zgornjih dihal pri otrocih zaradi občutljivosti na SARS-CoV-2
Raziskovalci so testirali nazofaringealni mikrobiom otrok do 21. leta in ugotovili, da se mikrobiom s starostjo spreminja. Specifične bakterije, katerih številčnost se s starostjo tudi spreminja, so p
Spreminjanje mikrobioma zgornjih dihal pri otrocih zaradi občutljivosti na SARS-CoV-2
Raziskovalci so testirali nazofaringealni mikrobiom otrok do 21. leta in ugotovili, da se mikrobiom s starostjo spreminja. Specifične bakterije, katerih številčnost se s starostjo tudi spreminja, so p
 Vrsta bakterij zgornjih dihalnih poti lahko vpliva na resnost astme
Nova študija povečuje možnost moduliranja simptomov astme preko bakterij, ki običajno živijo v zgornjih dihalnih poteh. Delo, ki je izšel 16. decembra, 2019, v dnevniku Nature Communications , kaže,
Vrsta bakterij zgornjih dihalnih poti lahko vpliva na resnost astme
Nova študija povečuje možnost moduliranja simptomov astme preko bakterij, ki običajno živijo v zgornjih dihalnih poteh. Delo, ki je izšel 16. decembra, 2019, v dnevniku Nature Communications , kaže,