Več redkeje se srečujejo intraperitonealne rupture rektuma brez grobih zunanjih poškodb in celo brez zunanjega nasilja. Tovrstne vrzeli, ki nastanejo zaradi povečanja teže pri defekaciji in zaradi drugih razlogov, predstavljajo izjemno redko obliko poškodb črevesja. Kot prispevajoči trenutki služijo različni patološki procesi v steni rektuma, med katerimi ima najpogostejšo vlogo dolgoletni prolaps rektuma. IS Lindenbaum je leta 1936 preučeval 26 primerov podobnih razpok rektuma. Klinično sliko so v vseh primerih zaznamovali pojavi peritonitisa, v 13 primerih pa poleg tega izguba velikega števila črevesnih zank izven črevesja zaradi rupture rektuma. je bilo opaženo. V teh primerih je bila diagnoza postavljena naravno brez truda; v drugih primerih je bila postavljena indikativna diagnoza perforativnega peritonitisa. Nedvomno lahko rektalna raziskava v teh primerih da znane podatke za diagnozo. Pri rektalni raziskavi je mogoče določiti poglobitev stene rektuma v polju duglasov prostora, najti celo razpok stene črevesja ali razkriti obstoj tumorja, ki predstavlja izpadlo zanko rektuma. tanko črevo v votlini rektuma.
Poškodbe mezenterije črevesja v obliki vrzeli ali ločitev v večjem ali manjšem obsegu se razlikujejo po simptomih notranje krvavitve, ki se hitro razvije po poškodbi. Če ne pride do jasno določljive krvavitve, se lahko v nekaj dneh pokažejo učinki poškodbe v obliki pojavov peritonitisa zaradi črevesne gangrene.
Natančno diagnozo. izolirane rupture mezenterija so že zelo težke, ker se podobne poškodbe srečujejo izredno redko. Tako so pri 2605 žrtev, ki so prišli med 3 leti v bolnišnico v Bukarešti, srečali le 3 izolirane rupture mezenterija (Vasiliu in Sabayla). Za rupture mezenterije je mogoče šteti za značilno hudo poškodbo z vplivom sile tangencialno na steno želodca. Klinično so najpogosteje opaženi simptomi intraperitonealne krvavitve. Diagnoza se običajno postavi na operacijski mizi.
Najpogostejši učinek zaprtih poškodb želodca je ruptura jeter; poškodbe desnega jetrnega režnja se srečujejo 5-krat pogosteje kot poškodbe levega dela.
Prepoznavanje poškodb jeter ne predstavlja posebnih težav za izkušenega kirurga. Jetra dajejo vrzel pogosto pri poškodbah in modricah spodnje polovice prsnega koša, zlasti na desni, ali pri poškodbah zgornjega dela trebuha. Posredni vpliv (padec na zadnjico, na hrbet) lahko povzroči tudi razpoke jeter. Zato je treba pri kakršnih koli poškodbah zaradi padca z višine biti pozoren na stanje trebušne votline in njenih teles. Značilni simptomi za rupture jeter so simptomi hude krvavitve v trebušni votlini; se ji pridruži izlivanje žolča v trebušno votlino iz odlomljenih žolčnih žil. Možne so embolije pljučnih žil, koščki odlomljenega jetrnega tkiva, ki pridejo z mesta odlomljenega jeter do zevajočih razpok vej jetrne vene.
Močan hemoperitoneum z ustreznimi simptomi akutne anemije je glavna posledica rupture jeter, in sicer:bledica, mrzlo kožo, progresivno povečanje in oslabitev pulza. V prvem trenutku se lahko pulz upočasni deloma zaradi draženja zaključkov vagusnega živca na področju peritoneja, deloma zaradi draženja z žolčnimi kislinami.
Bolniki opažajo dolgočasne spontane bolečine v jetrih, ki dajejo zelo pogosto na desno ramo. Krvni tlak je znižan ali sprva povišan, vendar se kmalu zaradi nadaljevanja krvavitev očitno zmanjša. Temperatura se običajno ne poveča do pojava simptomov peritonitisa. Želodec je nekoliko napihnjen (ob močni krvavitvi), kot na začetku ascites. Če je hkrati popkovna kila, lahko koža, ki jo pokriva, sprejme modrikasto senco. V spodnjem in stranskem delu želodca se pojavi obtuzija tolkalnega tona, ki kaže na kopičenje tekočine (kri) v trebušni votlini. Želodec je občutljiv na pritisk, je rahlo intenziven, v redkih primerih pa so lahko njegove stene popolnoma mehke.
Če kmalu po poškodbi obstoju zgoraj navedenih znakov sledi še bruhanje, je diagnoza poškodbe jeter skoraj nedvomna. Ob prisotnosti tovrstnih simptomov je prikazana takojšnja poskusna laparotomija.
Pacienta, 24 let, pripelje reševalno vozilo 1. 3. 1937 ob 15. uri 35 minut. Bolnik je bil sshiblena tramvaj, ki ga je udaril v glavo, nato pa je z dojko padel na pločnik. Za nekaj časa omedlela; bruhanja ni bilo. Pritožuje se zaradi glavobola, omotice in vseh telesnih bolečin.
Objektivno. Bolnik dobre hrane. Zavest je ohranjena, koža in sluznica sta bledi, vidne so opekline in dve rani stebričnega dela glave. Pulz 96, zadovoljivega polnjenja. To je normalno meja srca, toni čisti. Bolezen pri palpaciji spodnje polovice prsnega koša se ne čuti, ni zloma robov. V pljučih se posluša vezikularni dih. Želodec je rahlo napihnjen, omejeno sodeluje pri dihanju. Pri palpaciji se občuti obolevnost celotne sprednje trebušne stene s prednostno lokalizacijo v jetrih. Perkutorno ni označeno niti obtuzije na nagnjenih mestih, niti timpaniti mesta. Trebušna stena v polju desnega hipohondrija je zmerno napeta. Uriniranje je normalno; v urinu se ne odkrije nič patološkega. Levkocitoza - 8400. Postavljena je diagnoza rupture jeter. Pacientka je zavrnila ponujeno laparotomijo.
Do večera istega dne se stanje ni izboljšalo. Pulz 90, povprečno polnjenje. Bolečine v trebuhu kot samostojne in pri palpaciji se povečajo; napetost trebušne stene je neostro izražena.
V 7 urah je pacient privolil v operacijo. Pri laparotomiji se v trebušni votlini odkrije znatna količina tekoče krvi, predvsem v desni polovici. Želodec, črevesje in vranica niso poškodovani. Na spodnji površini jeter, bližje zadnjemu robu, najdemo vrzel v velikosti približno 5 cm z ektropijo odlomljenega jetrnega tkiva. Žolčnik brez sprememb. Krvavitev je bila ustavljena s tamponado, kri je odstranjena. Trebušno steno tesno zašijemo s tamponi, ki na mestu ostane vrzel. V nadaljnjem zapletu s plevritisom. Bolnik je okreval.
Travmatične izolirane rupture žolčnika in v nejetrnih žolčnih poteh se srečujejo zelo redko. Poškodba teh teles se običajno zgodi pri hudi poškodbi (ulična poškodba, prelumni pufer itd.), pri kateri je žolčnik odlomljen. I. I. Sosnovikv 1935 obravnava vprašanje rupture žolčnika na
podlagi 25 nadzorov (24 je zbranih v medicinski literaturi in 1 lastno). V prvih urah po poškodbi žolčnika je poškodba žolčnika izražena le s splošnimi simptomi, ki so značilni za poškodbe želodca na splošno (šok, kolaps, akutne bolečine v trebuhu, bruhanje, peritonealni znaki). Po literarnih podatkih je zastopana neka posebnost:
Če se laparotomija ne izvede, lahko zaradi napredujočega povečanja srčnega utripa, zlatenice, odsotnosti simptomov notranje krvavitve in gnojnega peritonitisa obstaja sum na rupturo žolčnika. Diagnoza postane verjetnejša, ko zaradi izlivanja žolča v trebušno votlino opazimo postopno povečanje želodca, pojav otopelost v njegovi desni polovici, pojav žolčnega pigmenta v urinu, aholični stol, zlatenico in hudo izčrpanost zaradi izguba žolča. Paracenteza trebušne votline s sprejemom žolča lahko potrdi diagnozo (II Sosnovik).
Vendar pa lahko ruptura ekstrahepatičnih žolčnih poti daje podobno sliko, tako da le laparotomija končno reši problem.
Poškodba trebušne slinavke je lahko sledi krvavitev v parenhim žleze ali ruptura žleze, ki traja do popolne delitve, na dva dela. Rupture žleze s hkratno rupturo peritoneja, ki ga pokriva, so zelo nevarne. V takih primerih se še posebej hitro pojavijo maščobne nekroze v celulozi epiplona in retroperitonealne celuloze in peritonitis. Po poškodbi se lahko razvije tudi akutna nekroza trebušne slinavke ali kasneje njena travmatična cista.
Obstoj v anamnezi hude poškodbe, stanje šoka, najhujše bolečine v antikardiju, ki dajejo hrbet, izražena boleča občutljivost na pritisk v zgornjem delu želodca, prsni tip dihanja, bruhanje, povečanje pulza - tukaj so prevodni znaki, ki če ne vedno pomagajo pri postavitvi natančne diagnoze, potem zadostujejo za izdelavo nujne laparotomije. Nadalje pri poškodbi žil se razvije slika intratrebušne krvavitve, včasih se pojavi eksudat (dražilno delovanje soka trebušne slinavke) in otekanje debelega črevesa navzkrižnega črevesa. Včasih je dovolj zgodaj mogoče sondirati tumor zaradi kopičenja krvi in skrivnosti žlez v omentalni burzi. Tumor se lahko razvije tudi v določenem obdobju, pri sekundarni rupturi kapsule, ki je ohranila celovitost v času poškodbe. Poleg tumorja je pri rentgensko skopiji mogoče najti odstopanje želodca in nepremičnost leve polovice diafragme. Po mnenju AN Zebolduja je bila od 100 primerov rupture trebušne slinavke pravilna predhodna diagnoza postavljena le enkrat, saj še vedno ni patognomoničnega znaka poškodbe trebušne slinavke.
Če je čas za nadzor, je mogoče zateči k laboratorijskim diagnostičnim metodam. Povečanje diastaze v urinu in krvi (Volgemutov test), nato pa hiperglikemija in prisotnost sladkorja v urinu veljajo za najbolj značilne znake poškodbe trebušne slinavke. Na žalost so v nekaterih primerih ti testi negativni.
Poškodbo trebušne slinavke lahko včasih opazimo tudi na operacijski mizi, zlasti pri razporeditvi vrzeli na zadnji površini žleze, ki meji na hrbtenico. Mesta maščobne nekroze, ugotovljene pri laparotomiji, nesporno kažejo na poškodbo trebušne slinavke. Vendar se ti znaki ne kažejo in se ne razvijejo tako hitro. V primerih z manj hitrim razvojem postopoma naraščajoči tumor v zgornji polovici želodca kaže na nastanek naključne ciste in je lahko diagnostični znak pri prepoznavanju rupture trebušne slinavke. V nekaterih primerih je bilo mogoče pravilno diagnozo postaviti šele ob odprtju.
Rupture vranice se v praksi nujnega kirurškega posega ne redko srečajo. Za 2 leti v bolnišnici Lenin so opazili 6 ruptur vranice zaradi zaprte poškodbe. Razpoke vranice se pogosteje pojavljajo pri patološki spremembi in povečanju le-te.
Na območjih, lokalnih na malariji, se še posebej pogosto srečujejo podkožne rupture vranice. Tako so po podatkih RO Eolyan pri 310 nujnih laparotomijah, opravljenih v 22 mesecih (oktober 1945 - avgust 1947), v 10 primerih (3,2%) opazili rupture vranice, v 8 primerih pa so žrtve imele malarijo.
Vrzeli se srečujejo tako na konveksni kot na konkavni strani vranice in so lahko enojne in večkratne; možna je tudi popolna ločitev vranice na dva ali več delov. Pojavi draženja peritoneja in notranje krvavitve, lokalizacija bolečin na levi strani z njihovo vrnitvijo v levo ramo pri poškodbi na področju spodnjega dela prsnega koša ali zgornjega dela trebuha na levi strani so temelj. simptomov rupture vranice.
Pacient, 48 let, je pripeljan v kliniko (bolnišnica Lenin) z reševalnim vozilom 14/IX 1938 g. Ob 21. uri je 13/IX ob padcu z motorja dobil modrico leve polovice prsnega koša. Po padcu je bolnik prevozil 3 km, vodil motor. Šele ponoči se je zaradi bolečin v levi polovici prsnega koša počutil slabo, poklical zdravnika in ga poslali na kliniko.
Splošno resno stanje. Polt je sivkasta in bleda, oseba, ki je shujšala. Pulz 66, zadovoljivo polnjenje. Temperatura je normalna. Na stranski površini leve polovice prsnega koša in želodca - velike paše. Palpacija prsnega koša ni boleča. Obstaja ločitev akromialnega konca klavikule. V levem pljuču, zadaj od povprečne črte, utišanje tolkalnega zvoka, oslabitev dihanja. Želodec pri palpaciji ni boleč, v zgornji polovici pa je nekoliko intenziven. V kliniki je prišlo do bruhanja. Bolnik ne more samostojno urinirati. Kateterizacija je dala malo urina normalne strukture. Po klistirju so se pojavili plini. Hemoglobin — 56%.
Po 15 urah se opazi ostra obolevnost v želodcu, oteklina je bolj opazna, najostrejšo obolevnost opazimo v vranici. V levi polovici želodca obtuzija tolkalnega tona doseže spodnji rob neposredne mišice. Najvišji krvni tlak - 80 mm. Pulz 86. Diagnoza rupture vranice je postavljena na podlagi simptomov notranje krvavitve. Vendar pa so se strinjali z laparotomijo bolnika ne naenkrat, zaradi česar je operacija zadržana 2 uri. Pri laparotomiji je v trebušni votlini najdena obilna količina krvi, del tekočine, del, ki je bil zmanjšan. Ugotovljena je ruptura vranice zvezdaste oblike. Vranica se odstrani. Rana je tesno zašita. Krv se transfundira. Bolnik je okreval.
On the forefront at a rupture of a spleen there are symptoms of intraperitoneal bleeding which should be looked for attentively at each damage of the left half of a thorax and stomach; in particular it is not necessary to neglect a blood analysis. In the given case the strong suspicion on a rupture of a spleen was caused, along with the other clinical phenomena, also low interest of hemoglobin.
Bleeding at a rupture of a spleen happens more plentiful, than bleeding at ruptures of a liver. Ruptures of a spleen can be followed by shock, but it must be kept in mind that shock is the main symptom of a bruise of a stomach in general, but not a rupture of a spleen. Vomiting is not characteristic of ruptures of a spleen. The local phenomena from a stomach at a rupture of a spleen consist in increase in splenic dullness that is explained by accumulation of blood clots around a spleen and in emergence of dullness in left lumbar, in left lateral and left ileal areas.
According to B. S. Rozanov, at accumulation of blood in the left half of a stomach at injury of a spleen patients often lie on the left side with the hips which are drawn in to a stomach. In attempt to turn the patient for survey on a back or on other side it immediately, sometimes with fulminant speed, turns over and adopts the former provision, complaining of sharp pains and impossibility to lie in other situation. At a similar symptom ("vanka-vstank") the diagnosis of a rupture of a spleen was always confirmed on operation (B. S. Rozanov).
However the listed general and local symptoms are inherent to damages and wounds of other abdominal organs therefore some authors consider that it is impossible to establish the diagnosis of a rupture of a spleen in general, and at best it is probable. It is impossible to agree with it. It is necessary only during the first hours after an injury attentively to watch the patient and at the accruing phenomena immediately to operate. A rational way of research of the patient is Veynert's reception. At this way, at the left, in depth at a backbone, resistance, like an elastic pillow, extremely painful whereas on the right the hand of the surgeon can make at the same time deep palpation is probed, without meeting obstacles.
At a rupture of a spleen together with a capsule signs of the general anemia and signs of accumulation of blood in an abdominal cavity appear in the first hours. In certain cases, on the contrary, initial effects of a bruise of a stomach rather quickly pass, but after a while, estimated in the days, in the weeks and even in the months, sudden symptoms of acute intraperitoneal bleeding appear suddenly. This repeated bleeding at stomach injuries in a spleen occurs owing to formation of her initial subcapsular hematoma which, gradually increasing, causes a sudden rupture of a capsule and plentiful bleeding from the existing subcapsular gaps.
I. S. L supervision and p to and N is typical and.
Sick 6/XI 1932 g was sshiblen the car. The hurt wound of the right superciliary area is found. It is immediately brought to clinic where to it preprocessing was made. In the next few days rough suppuration of a wound; seams are removed, edges of a wound are opened. 11/XI (for the 5th day) the patient got out of a bed and suddenly felt a sharp abdominal pain, it is more at the left.
Objektivno. Sharp pallor. The stomach is intense and painful at a palpation in an upper half at the left. A diffuse symptom of Shchetkin — Blyumberg. Dryness of language and thirst. Pulse 90. Hemoglobin — 52%. Erythrocytes —
970 000. In an hour hemoglobin — 46%. With the diagnosis the late rupture of a spleen of the patient is urgently operated. In an abdominal cavity there is a lot of blood. The spleen is increased (about the child's head) at the expense of a big subkapsulyarny hematoma. Big rupture of an internal surface. The spleen is removed. The postoperative current was complicated by pleurisy. It is written out in a good shape.
Similar cases of late "double-stage" ruptures of a spleen are described by many authors (M. S. Arkhangelskaya - Levina, M. A. Sarkisov, etc.).
Establishment of the diagnosis of a rupture of a spleen is helped by roentgenoscopy at which increase in a shadow of a spleen owing to adjournment of blood clots around it can be revealed.
The rupture of kidneys occurs, mainly, owing to direct injuries of renal area, is more rare at indirect injuries (body bruises when falling, falling from height on legs, a thorax prelum, sudden reduction of muscles of an abdominal wall). Distinguish ruptures only of a renal parenchyma with formation of a subcapsular hematoma and ruptures of a parenchyma and a capsule of body. In both cases damages of cups and a pelvis, a separation of an ureter, separate or all vessels, a rupture of body are possible. Also full crush of a kidney meets.
The main symptoms of injury of a kidney are shock, pains, hematomas in renal area. However shock can be absent. Pain can immediately develop, or it arises later, in several hours. Also the pain of kolikoobrazny character depending on passing of clots on an ureter is sometimes observed. Bleeding in a circle of kidneys leads to formation of a retroperitoneal hematoma which has at palpation limited morbidity, a painful muscle tension of lumbar area and more or less explicit swelling in the field of injuries of a kidney. At a simultaneous rupture of a peritoneum there is intraperitoneal bleeding to the signs described above. The most indicative symptom is the hamaturia which intensity fluctuates from microscopic impurity of blood in urine before clear coloring of the last in red color. The hamaturia can be so intensive that with urine clots are allocated. The hamaturia can be absent when the rupture of a renal parenchyma has superficial character and also when there was a separation of all vessels, either an ureter separation, or an excess of an ureter and obstruction by its clot. At injury of a kidney with preservation of an integrity of a capsule blood to urine can be added in the form of worm-shaped clots which are formed when passing blood through an ureter.
At hypodermic injury of kidneys the hamaturia meets approximately in 75% of cases and keeps usually about 7 — 10 days. In addition to bruise in lumbar area, on the party of an injury still ecchymomas in the field of a scrotum can be observed because hemorrhage from pararenal cellulose extends down vasa spermatica. At a pararenal hematoma also bent position of the corresponding hip owing to morbidity of m. psoas at extension of an extremity was noted. These tsistoskopiya in fresh cases can install lack of release of urine at an ureter separation on the damaged side or define the damaged party at the phenomena of an unsharp hamaturia. X-ray inspection gives the valuable data sometimes.
The closed injuries of a bladder (gaps it) most often accompany basin changes, injuries of the lower half of a stomach. Such damages arise mostly at the filled bubble (often at drunk). Excessive overflow and weakening of a bubble (for example contribute to a rupture of a bubble of an ulcer, an inflammation and a tumor of its walls, and also, at diseases and injuries of a spinal cord). At an intraperitoneal rupture of a bubble urine and blood stream in an abdominal cavity. Despite strong desires, urine is not allocated or emitted in the form of the drops painted by blood. At catheterization the bubble is found empty. In the lower parts of a stomach obtusion, pains, tension of an abdominal wall is defined. The gap is quite often accompanied by shock. At big ruptures of a bubble there are phenomena of acute intraperitoneal bleeding, anemia, a collapse, the frequent weakened pulse, etc. If bleeding is small, the condition of the patient improves a little, but the peritonitis phenomena, and also uraemias (vomiting, spasms, nonsense, a coma) soon develop, and the patient perishes.
Extra peritoneal ruptures of a bubble give in to recognition more difficultly. They cause an uric infiltration of paravesical cellulose and cellulose of pelvic bodies, a crotch and the lower part of a stomach. The main signs are:pains in the lower part of a stomach, frequent desires to an urination and impossibility to urinate, a swelling and hemorrhage in the field of paravesical space, pain at research of a bottom of a bubble through a rectum. At catheterization a small amount of bloody urine is allocated; especially strong impurity of blood, even in the form of clots, the last portion of urine contains.
In view of big danger of not recognizable ruptures of the bladder it is the best of all at suspicion on a gap to use active diagnosis in the form of catheterization and filling of a bubble sterile liquid.
At intraperitoneal ruptures of a bubble the catheter or did not possible to receive urine at all, or it is possible to receive a small amount of bloody urine. If the catheter passed through a rupture of a bubble in an abdominal cavity, then the slow stream emits the urine which streamed in an abdominal cavity mixed with blood and inflammatory peritoneal exudate; the end of a catheter can even be probed under an abdominal wall. If to try to fill a bubble with sterile solution, then liquid at an intraperitoneal gap remains in an abdominal cavity, and at extra peritoneal — in paravesical cellulose, without following through the catheter entered into a bubble back.
Other diagnostic reception consists in filling of a bubble air with the subsequent X-ray analysis. At an intraperitoneal rupture of a bubble in a peritoneal cavity it is possible to find the moving air bubbles. At an extra peritoneal gap air is defined in paravesical cellulose; in the absence of a gap air remains in a bubble. After administration of air in a bubble at an extra peritoneal gap it is also possible to determine hypodermic emphysema in the field of a pubis, on a crotch or in a pararectal fat at palpation by a finger through a rectum (details see above).
 Malo maščob v primerjavi z visoko vsebnostjo maščob – katera dieta je boljša za črevesno mikrobioto?
Malo maščob v primerjavi z visoko vsebnostjo maščob – katera dieta je boljša za črevesno mikrobioto?
 Kako veš, da gre za zastrupitev s hrano?
Kako veš, da gre za zastrupitev s hrano?
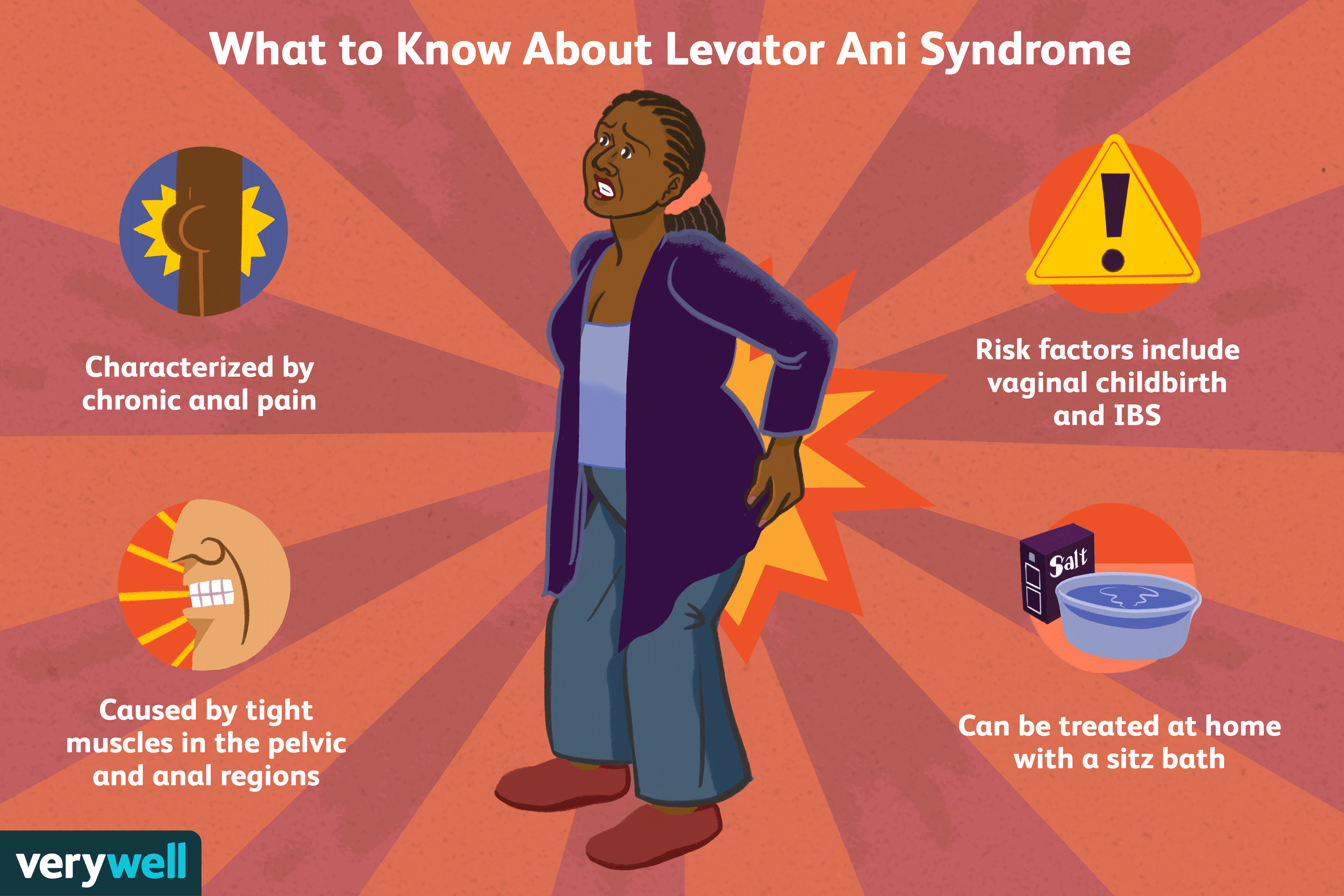 Pregled sindroma Levator Ani
Pregled sindroma Levator Ani
 Kako je mogoče zdraviti fekalne posledice
Kako je mogoče zdraviti fekalne posledice
 Ne obstaja ena sama 'zdrava prehrana za črevesje':razmislite o svoji prehrani v širšem smislu, namesto da se osredotočate na hranila
Ne obstaja ena sama 'zdrava prehrana za črevesje':razmislite o svoji prehrani v širšem smislu, namesto da se osredotočate na hranila
 Ultimativni božični meni SIBO
Ultimativni božični meni SIBO
 Akutna driska:ciljajte na vir
GastroIntestinal Specialist z veseljem napoveduje dodajanje plošče FilmArray® Gastrointestinal (GI). Plošča FilmArray testira pogoste GI patogene, vključno z virusi, bakterijami in paraziti, ki povzro
Akutna driska:ciljajte na vir
GastroIntestinal Specialist z veseljem napoveduje dodajanje plošče FilmArray® Gastrointestinal (GI). Plošča FilmArray testira pogoste GI patogene, vključno z virusi, bakterijami in paraziti, ki povzro
 Odklenite moč suhih sliv!
Skoči na recept Natisnite recept Zdravo! Marec je mesec prehrane – letošnja tema pa je sprostitev potenciala hrane. Všeč mi je pri tej temi, da na hrano gleda z vseh vidikov, od mikrohranil pa vse d
Odklenite moč suhih sliv!
Skoči na recept Natisnite recept Zdravo! Marec je mesec prehrane – letošnja tema pa je sprostitev potenciala hrane. Všeč mi je pri tej temi, da na hrano gleda z vseh vidikov, od mikrohranil pa vse d
 8 receptov za juho SIBO, da vas ogreje
8 receptov za juho SIBO, da vas ogreje Juha je najboljša hrana za udobje, ki vas bo v mrzli noči zlahka pogrela. Ne samo, da je hranljiva in enostavna za pripravo, ampak je tudi odličen dodatek k sez
8 receptov za juho SIBO, da vas ogreje
8 receptov za juho SIBO, da vas ogreje Juha je najboljša hrana za udobje, ki vas bo v mrzli noči zlahka pogrela. Ne samo, da je hranljiva in enostavna za pripravo, ampak je tudi odličen dodatek k sez