Fakta om pankreas neuroendokrina tumörer (NET eller öcellstumörer)*
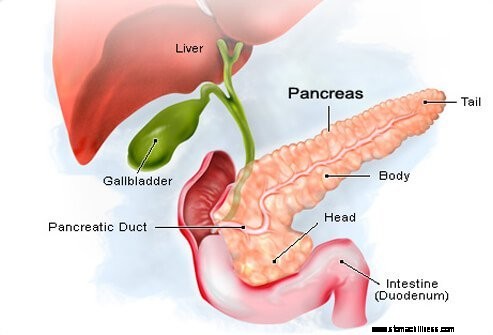
Pankreatiska neuroendokrina tumörer bildas i hormonbildande celler (öceller) i bukspottkörteln.
*Bukspottkörteln neuroendokrina tumörfakta medicinsk författare:Charles P. Davis, MD, PhD
- Bukspottkörtel neuroendokrina tumörer är cancerceller som utvecklats från hormonbildande celler (öceller) i bukspottkörteln.
- Bukspottkörtelnät har två huvudkategorier:endokrina och exokrina. Pankreatiska NET kan vara godartade (icke-cancerösa) eller maligna (cancerösa).
- Bukspottkörtelnät kan vara funktionella (framställer extra mängder hormoner) eller icke-funktionella (gör inte extra mängder hormoner); dock är de flesta pankreas-NET funktionella tumörer.
- Funktionella pankreas-NET-typer producerar olika typer av hormoner (till exempel gastrin, insulin och glukagon); huvudtyperna är gastrinom, insulinom och glukagonom, med några andra sällsynta typer.
- Experter vet inte exakt orsaken till neuroendokrina tumörer i bukspottkörteln, men de spekulerar i att genetik kan spela en roll.
- Riskfaktorer inkluderar familjemedlemmar med NET, såsom flera endokrina neoplastiska typer (MEN1 och MEN2) och/eller neurofibromatos typ 1 (NF-1).
- Tecken och symtom på pankreatiska neuroendokrina tumörer varierar avsevärt. Vissa patienter har inga symtom medan andra patienter utvecklar symtom mycket långsamt; symtom som utvecklas beror vanligtvis på typen och volymen av hormon som görs av den individuella pankreas-NET-typen, men de flesta symtom av pankreas-NET-typ inkluderar diarré, matsmältningsbesvär, en knöl i buken, gulsot och smärta i buken och/eller ryggen .
- Läkare använder fysisk undersökning och historia plus labbtester och bildbehandling för att diagnostisera pankreas-NET; några av testerna som kan användas är blodkemi, kromogranin A-test, CT-skanning, MRI-skanning, somatostatinreceptorscintigrafi, ERCP (endoskopisk retrograd kolangiopankreatografi), ultraljud, angiogram, benskanning, laparotomi (kirurgiskt snitt i bukväggen ) och biopsi. Andra tester används för att bestämma den specifika typen av pankreas-NET (till exempel fastande serumgastrin-, insulin-, glukagon-, somatostatin- och glukostester).
- Behandlingsalternativ och prognos beror på typen av cancercell, dess plats, den sprids, om MEN1 är närvarande och patientens ålder och allmänna hälsa.
- Staging av pankreas-NET är inte särskilt användbart eftersom behandlingen inte baseras på stadium utan baseras på var cancerformerna finns (en eller flera ställen i bukspottkörteln eller om den sprids till lymfkörtlarna eller andra delar av kroppen ).
- Spredning och metastasering av pankreas-NET kan ske genom att cancercellerna rör sig i vävnader, genom lymfsystemet och/eller genom blodet.
- Återkommande neuroendokrina tumörer i bukspottkörteln är tumörer som har återkommit efter att de hade behandlats och som kan komma tillbaka i bukspottkörteln eller någon av de andra delarna av kroppen.
- Sex typer av standardbehandling nämns:kirurgisk, kemoterapi, hormonbehandling, leverartärocklusion eller kemoembolisering, riktad terapi och stödjande vård.
- Vissa patienter kan ha nytta av att delta i kliniska prövningar som testar nya typer av behandling för pankreas-NET.
- Behandlingar för specifika pankreas-NET och för återkommande pankreas-NET (till exempel gastrinom, insulinom, glukagonom och andra) är detaljerade beträffande de komplexa behandlingsprotokoll som kan involvera kombinationer av kirurgiska och medicinska terapier.
Typer av bukspottkörtelcancer
Cancer som utvecklas i bukspottkörteln delas in i två huvudkategorier:(1) cancer i den endokrina bukspottkörteln (den del som gör insulin och andra hormoner) kallas "öcell" eller "pankreatisk neuroendokrina" cancer och (2) cancer i den exokrina cancern. bukspottkörteln (den del som gör enzymer). Öcellscancer är sällsynt och växer vanligtvis långsamt jämfört med exokrina pankreascancer. Öcellstumörer frisätter ofta hormoner i blodomloppet och kännetecknas ytterligare av de hormoner de producerar (insulin, glukagon, gastrin och andra hormoner). Cancer i den exokrina bukspottkörteln utvecklas från cellerna som kantar systemet av kanaler som levererar enzymer till tunntarmen och kallas vanligtvis pankreasadenokarcinom. Adenocarcinom i bukspottkörteln omfattar mest av alla bukspottkörtelcancer och är huvudämnet för denna översikt.
Lär dig mer om de olika typerna av cancer i bukspottkörteln »
Vad är pankreas neuroendokrina tumörer (NET)?
Pankreatiska neuroendokrina tumörer bildas i hormonbildande celler (öceller) i bukspottkörteln. Bukspottkörteln är en körtel ca 6 tum lång som är formad som ett tunt päron som ligger på sidan. Den bredare änden av bukspottkörteln kallas huvudet, mittsektionen kallas kroppen och den smala änden kallas svansen. Bukspottkörteln ligger bakom magen och framför ryggraden.
Det finns två sorters celler i bukspottkörteln:
- Endokrina pankreasceller göra flera sorters hormoner (kemikalier som styr verkan av vissa celler eller organ i kroppen), såsom insulin för att kontrollera blodsockret. De samlas i många små grupper (holmar) i hela bukspottkörteln. Endokrina pankreasceller kallas också cellöar eller Langerhanska öar. Tumörer som bildas i cellöar kallas öcellstumörer, pankreatiska endokrina tumörer eller pankreatiska neuroendokrina tumörer (pankreatiska NET).
- Exokrina pankreasceller göra enzymer som släpps ut i tunntarmen för att hjälpa kroppen att smälta maten. Det mesta av bukspottkörteln är gjord av kanaler med små säckar i slutet av kanalerna, som är kantade med exokrina celler.
Pankreatiska neuroendokrina tumörer (NET) kan vara godartade (inte cancer) eller maligna (cancer). När pankreas-NET är maligna kallas de pankreatisk endokrin cancer eller öcellscancer.
Pankreatiska NET är mycket mindre vanliga än pankreatiska exokrina tumörer och har en bättre prognos.
Pankreatiska NET kan eller kanske inte orsaka tecken eller symtom.
Pankreatiska NET kan vara funktionella eller icke-funktionella:
- Funktionella tumörer skapar extra mängder hormoner, såsom gastrin, insulin och glukagon, som orsakar tecken och symtom.
- Icke-funktionella tumörer producerar inte extra mängder hormoner. Tecken och symtom orsakas av tumören när den sprider sig och växer. De flesta icke-funktionella tumörer är maligna (cancer).
De flesta pankreas-NET är funktionella tumörer.
Vilka är de olika typerna av neuroendokrina tumörer i bukspottkörteln?
Det finns olika typer av funktionella pankreasnät. Pankreatiska NET gör olika typer av hormoner som gastrin, insulin och glukagon. Funktionella pankreasnät inkluderar följande:
- Gastrinom :En tumör som bildas i celler som gör gastrin. Gastrin är ett hormon som får magen att frigöra en syra som hjälper till att smälta maten. Både gastrin och magsyra förhöjs av gastrinom. När ökad magsyra, magsår och diarré orsakas av en tumör som gör gastrin, kallas det Zollinger-Ellisons syndrom. Ett gastrinom bildas vanligtvis i huvudet av bukspottkörteln och ibland bildas i tunntarmen. De flesta gastrinom är maligna (cancer).
- Insulinom :En tumör som bildas i celler som gör insulin. Insulin är ett hormon som styr mängden glukos (socker) i blodet. Det flyttar glukos in i cellerna, där det kan användas av kroppen för energi. Insulinom är vanligtvis långsamt växande tumörer som sällan sprider sig. Ett insulinom bildas i huvudet, kroppen eller svansen av bukspottkörteln. Insulinom är vanligtvis godartade (inte cancer).
- Glukagonom :En tumör som bildas i celler som gör glukagon. Glukagon är ett hormon som ökar mängden glukos i blodet. Det får levern att bryta ner glykogen. För mycket glukagon orsakar hyperglykemi (högt blodsocker). Ett glukagonom bildas vanligtvis i bukspottkörtelns svans. De flesta glukagonom är maligna (cancer).
- Andra typer av tumörer :Det finns andra sällsynta typer av funktionella pankreatiska NET som gör hormoner, inklusive hormoner som kontrollerar balansen mellan socker, salt och vatten i kroppen. Dessa tumörer inkluderar:
- VIPomas, som gör vasoaktiv intestinal peptid. VIPom kan också kallas Verner-Morrisons syndrom.
- Somatostatinom, som gör somatostatin.
Dessa andra typer av tumörer är grupperade eftersom de behandlas på ungefär samma sätt.
Vilka är riskfaktorer för neuroendokrina tumörer i pankreas?
Att ha vissa syndrom kan öka risken för pankreas-NET. Allt som ökar din risk att få en sjukdom kallas en riskfaktor. Att ha en riskfaktor betyder inte att du kommer att få cancer; Att inte ha riskfaktorer betyder inte att du inte kommer att få cancer. Tala med din läkare om du tror att du kan vara i riskzonen.
Multipel endokrin neoplasi typ 1 (MEN1) syndrom är en riskfaktor för pankreas-NET.
Vad är tecken och symtom av pankreas neuroendokrina tumörer?
Olika typer av pankreas-NET har olika tecken och symtom. Tecken eller symtom kan orsakas av tillväxten av tumören och/eller av hormoner som tumören gör eller av andra tillstånd. Vissa tumörer kanske inte orsakar tecken eller symtom. Kontrollera med din läkare om du har något av dessa problem.
Tecken och symtom på ett icke-funktionellt pankreas-NET
Ett icke-funktionellt pankreas-NET kan växa under lång tid utan att orsaka tecken eller symtom. Det kan växa sig stort eller sprida sig till andra delar av kroppen innan det orsakar tecken eller symtom, såsom:
- Diarré.
- Matsmältningsbesvär.
- En klump i buken.
- Smärta i buken eller ryggen.
- Gulning av huden och ögonvitorna.
Tecken och symtom på ett funktionellt pankreas-NET
Tecken och symtom på ett fungerande pankreas-NET beror på vilken typ av hormon som tillverkas.
För mycket gastrin kan orsaka:
- Magsår som hela tiden kommer tillbaka.
- Smärta i buken, som kan sprida sig till ryggen. Smärtan kan komma och gå och den kan försvinna efter att ha tagit ett antacida.
- Flödet av maginnehåll tillbaka in i matstrupen (gastroesofageal reflux).
- Diarré.
För mycket insulin kan orsaka:
- Lågt blodsocker. Detta kan orsaka suddig syn, huvudvärk och känsla av yrsel, trötthet, svag, skakig, nervös, irriterad, svettig, förvirrad eller hungrig.
- Snabbt hjärtslag.
För mycket glukagon kan orsaka:
- Hudutslag i ansikte, mage eller ben.
- Högt blodsocker. Detta kan orsaka huvudvärk, frekvent urinering, torr hud och mun eller känsla av hunger, törst, trötthet eller svaghet.
- Blodproppar. Blodproppar i lungan kan orsaka andnöd, hosta eller smärta i bröstet. Blodproppar i armen eller benet kan orsaka smärta, svullnad, värme eller rodnad i armen eller benet.
- Diarré.
- Viktminskning utan känd anledning.
- Ont i tungan eller sår i mungipan.
För mycket vasoaktiv intestinal peptid (VIP) kan orsaka:
- Mycket stora mängder vattnig diarré.
- Uttorkning. Detta kan orsaka törstkänsla, mindre urin, torr hud och mun, huvudvärk, yrsel eller trötthet.
- Låg kaliumnivå i blodet. Detta kan orsaka muskelsvaghet, värk eller kramper, domningar och stickningar, frekvent urinering, snabba hjärtslag och att känna sig förvirrad eller törstig.
- Kramper eller smärta i buken.
- Viktminskning utan känd anledning.
För mycket somatostatin kan orsaka:
- Högt blodsocker. Detta kan orsaka huvudvärk, frekvent urinering, torr hud och mun eller känsla av hunger, törst, trötthet eller svaghet.
- Diarré.
- Steatorré (mycket illaluktande avföring som flyter).
- Gallstenar.
- Gulning av huden och ögonvitorna.
- Viktminskning utan känd anledning.


Vad är Polycythemia Vera?
Läs mer om
Vilka tester använder läkare för att diagnostisera neuroendokrina tumörer i pankreas?
Laboratorietester och avbildningstester används för att upptäcka (hitta) och diagnostisera pankreas-NET. Följande tester och procedurer kan användas:
- Fysisk undersökning och historia :En undersökning av kroppen för att kontrollera allmänna hälsotecken, inklusive kontroll av tecken på sjukdom, såsom klumpar eller något annat som verkar ovanligt. En historia av patientens hälsovanor och tidigare sjukdomar och behandlingar kommer också att tas.
- Blodkemistudier :En procedur där ett blodprov kontrolleras för att mäta mängden av vissa ämnen, såsom glukos (socker), som släpps ut i blodet av organ och vävnader i kroppen. En ovanlig (högre eller lägre än normalt) mängd av ett ämne kan vara ett tecken på sjukdom.
- Kromogranin A-test :Ett test där ett blodprov kontrolleras för att mäta mängden kromogranin A i blodet. En högre än normal mängd av kromogranin A och normala mängder hormoner som gastrin, insulin och glukagon kan vara ett tecken på ett icke-funktionellt pankreas-NET.
- Datortomografi (CAT-skanning) :En procedur som gör en serie detaljerade bilder av buken, tagna från olika vinklar. Bilderna är gjorda av en dator kopplad till en röntgenapparat. Ett färgämne kan injiceras i en ven eller sväljas för att hjälpa organen eller vävnaderna att synas tydligare. Denna procedur kallas även datortomografi, datortomografi eller datoriserad axialtomografi.
- MRT (magnetisk resonanstomografi) :En procedur som använder en magnet, radiovågor och en dator för att göra en serie detaljerade bilder av områden inuti kroppen. Denna procedur kallas även kärnmagnetisk resonanstomografi (NMRI).
- Somatostatinreceptorscintigrafi :En typ av radionuklidskanning som kan användas för att hitta små pankreasnät. En liten mängd radioaktiv oktreotid (ett hormon som fäster vid tumörer) injiceras i en ven och går genom blodet. Den radioaktiva oktreotiden fäster vid tumören och en speciell kamera som upptäcker radioaktivitet används för att visa var tumörerna finns i kroppen. Denna procedur kallas även oktreotidskanning och SRS.
- Endoskopiskt ultraljud (EUS) :En procedur där ett endoskop förs in i kroppen, vanligtvis genom munnen eller ändtarmen. Ett endoskop är ett tunt, rörliknande instrument med ett ljus och en lins för visning. En sond i änden av endoskopet används för att studsa högenergiljudvågor (ultraljud) från inre vävnader eller organ och göra ekon. Ekona bildar en bild av kroppsvävnader som kallas sonogram. Denna procedur kallas även för endosonografi.
- Endoskopisk retrograd kolangiopankreatografi (ERCP) :En procedur som används för att röntga kanalerna (rören) som transporterar galla från levern till gallblåsan och från gallblåsan till tunntarmen. Ibland får bukspottkörtelcancer att dessa kanaler blir smalare och blockerar eller bromsar gallflödet, vilket orsakar gulsot. Ett endoskop förs genom munnen, matstrupen och magsäcken in i den första delen av tunntarmen. Ett endoskop är ett tunt, rörliknande instrument med ett ljus och en lins för visning. En kateter (ett mindre rör) förs sedan in genom endoskopet in i pankreaskanalerna. Ett färgämne injiceras genom katetern in i kanalerna och en röntgenbild tas. Om kanalerna blockeras av en tumör, kan ett fint rör sättas in i kanalen för att frigöra den. Detta rör (eller stent) kan lämnas på plats för att hålla kanalen öppen. Vävnadsprover kan också tas och kontrolleras i mikroskop för tecken på cancer.
- Angiogram :En procedur för att titta på blodkärl och blodflödet. Ett kontrastfärgämne injiceras i blodkärlet. När kontrastfärgen rör sig genom blodkärlet tas röntgenstrålar för att se om det finns några blockeringar.
- Laparotomi :Ett kirurgiskt ingrepp där ett snitt (snitt) görs i bukväggen för att kontrollera insidan av buken för tecken på sjukdom. Storleken på snittet beror på anledningen till att laparotomi görs. Ibland tas organ bort eller vävnadsprover tas och kontrolleras i mikroskop för tecken på sjukdom.
- Intraoperativt ultraljud :En procedur som använder högenergiljudvågor (ultraljud) för att skapa bilder av inre organ eller vävnader under operation. En givare placerad direkt på organet eller vävnaden används för att göra ljudvågorna, som skapar ekon. Givaren tar emot ekona och skickar dem till en dator som använder ekona för att göra bilder som kallas sonogram.
- Biopsi :Borttagning av celler eller vävnader så att de kan ses i mikroskop av en patolog för att kontrollera om det finns tecken på cancer. Det finns flera sätt att göra en biopsi för pankreas-NET. Celler kan avlägsnas med en fin eller bred nål som sätts in i bukspottkörteln under en röntgen eller ultraljud. Vävnad kan också avlägsnas under en laparoskopi (ett kirurgiskt snitt i bukväggen).
- Benskanning :En procedur för att kontrollera om det finns celler som delar sig snabbt, såsom cancerceller, i benet. En mycket liten mängd radioaktivt material injiceras i en ven och färdas genom blodet. Det radioaktiva materialet samlas i ben där cancerceller har spridit sig och upptäcks av en skanner.
Vilka tester bedömer den specifika typen av pankreas neuroendokrina tumörer?
Andra typer av labbtester används för att kontrollera den specifika typen av pankreas-NET. Följande tester och procedurer kan användas:
Gastrinom
- Gastrintest i fastande serum :Ett test där ett blodprov kontrolleras för att mäta mängden gastrin i blodet. Detta test görs efter att patienten inte har haft något att äta eller dricka på minst 8 timmar. Andra tillstånd än gastrinom kan orsaka en ökning av mängden gastrin i blodet.
- Basalsyraproduktionstest :Ett test för att mäta mängden syra som produceras av magen. Testet görs efter att patienten inte har haft något att äta eller dricka på minst 8 timmar. En slang förs in genom näsan eller halsen, in i magen. Maginnehållet avlägsnas och fyra prover av magsyra tas bort genom röret. Dessa prover används för att ta reda på mängden magsyra som bildas under testet och pH-nivån i magsekretet.
- Sekretinstimuleringstest :Om resultatet av basalsyraproduktionen inte är normalt kan ett sekretinstimuleringstest göras. Röret flyttas in i tunntarmen och prover tas från tunntarmen efter att ett läkemedel som kallas sekretin injicerats. Sekretin får tunntarmen att göra syra. När det finns ett gastrinom orsakar sekretinet en ökning av hur mycket magsyra som bildas och nivån av gastrin i blodet.
- Somatostatinreceptorscintigrafi :En typ av radionuklidskanning som kan användas för att hitta små pankreasnät. En liten mängd radioaktiv oktreotid (ett hormon som fäster vid tumörer) injiceras i en ven och går genom blodet. Den radioaktiva oktreotiden fäster vid tumören och en speciell kamera som upptäcker radioaktivitet används för att visa var tumörerna finns i kroppen. Denna procedur kallas även oktreotidskanning och SRS.
Insulinom
- Fastande serumglukos- och insulintest :Ett test där ett blodprov kontrolleras för att mäta mängden glukos (socker) och insulin i blodet. Testet görs efter att patienten inte har haft något att äta eller dricka på minst 24 timmar.
Glukagonom
- Fastande serumglukagontest :Ett test där ett blodprov kontrolleras för att mäta mängden glukagon i blodet. Testet görs efter att patienten inte har haft något att äta eller dricka på minst 8 timmar.
Andra tumörtyper
- VIPoma
- Serum VIP (vasoaktiv intestinal peptid) test :Ett test där ett blodprov kontrolleras för att mäta mängden VIP.
- Blodkemistudier :En procedur där ett blodprov kontrolleras för att mäta mängden av vissa ämnen som släpps ut i blodet av organ och vävnader i kroppen. En ovanlig (högre eller lägre än normalt) mängd av ett ämne kan vara ett tecken på sjukdom. I VIPoma finns en lägre mängd kalium än normalt.
- Avföringsanalys :Ett avföringsprov kontrolleras för högre natrium- (salt)- och kaliumnivåer än normalt.
- Somatostatinom
- Serumsomatostatintest på fastande :Ett test där ett blodprov kontrolleras för att mäta mängden somatostatin i blodet. Testet görs efter att patienten inte har haft något att äta eller dricka på minst 8 timmar.
- Somatostatinreceptorscintigrafi :En typ av radionuklidskanning som kan användas för att hitta små pankreasnät. En liten mängd radioaktiv oktreotid (ett hormon som fäster vid tumörer) injiceras i en ven och går genom blodet. Den radioaktiva oktreotiden fäster vid tumören och en speciell kamera som upptäcker radioaktivitet används för att visa var tumörerna finns i kroppen. Denna procedur kallas även oktreotidskanning och SRS.
Prenumerera på MedicineNets nyhetsbrev om cancerrapporter
Genom att klicka på "Skicka" godkänner jag MedicineNets villkor och sekretesspolicy. Jag samtycker också till att ta emot e-postmeddelanden från MedicineNet och jag förstår att jag kan välja bort MedicineNet-prenumerationer när som helst.
Vilka faktorer påverkar behandlingsalternativen och prognos av pankreas neuroendokrina tumörer?
Vissa faktorer påverkar prognos (chans för återhämtning) och behandlingsalternativ. Pankreatiska NET kan ofta botas. Prognosen (chans för återhämtning) och behandlingsalternativ beror på följande:
- Typen av cancercell.
- Där tumören finns i bukspottkörteln.
- Om tumören har spridit sig till mer än ett ställe i bukspottkörteln eller till andra delar av kroppen.
- Om patienten har MEN1-syndrom.
- Patientens ålder och allmänna hälsa.
- Om cancern precis har diagnostiserats eller har återkommit (kom tillbaka).
Hur bestämmer läkare stadieindelningen av en pankreatisk neuroendokrin tumör?
Planen för cancerbehandling beror på var NET finns i bukspottkörteln och om det har spridit sig. Processen som används för att ta reda på om cancer har spridit sig i bukspottkörteln eller till andra delar av kroppen kallas iscensättning. Resultaten av de tester och procedurer som används för att diagnostisera pankreatiska neuroendokrina tumörer (NET) används också för att ta reda på om cancern har spridit sig. Se avsnittet Allmän information för en beskrivning av dessa tester och procedurer.
Även om det finns ett standarduppsättningssystem för pankreas-NET, används det inte för att planera behandling. Behandling av pankreas-NET baseras på följande:
- Om cancern finns på ett ställe i bukspottkörteln.
- Om cancern finns på flera ställen i bukspottkörteln.
- Om cancern har spridit sig till lymfkörtlar nära bukspottkörteln eller till andra delar av kroppen som lever, lunga, bukhinna eller ben.
Hur sprids cancer i kroppen?
Det finns tre sätt som cancer sprider sig i kroppen. Cancer kan spridas genom vävnad, lymfsystemet och blodet:
- vävnad. Cancern sprider sig där den började genom att växa till närliggande områden.
- Lymfsystemet. Cancern sprider sig där den började genom att komma in i lymfsystemet. Cancern går genom lymfkärlen till andra delar av kroppen.
- Blod. Cancern sprider sig varifrån den började genom att komma in i blodet. Cancern går genom blodkärlen till andra delar av kroppen.
Vad är metastaser?
Cancer kan spridas från där den började till andra delar av kroppen. När cancer sprider sig till en annan del av kroppen kallas det metastaser. Cancerceller bryter sig bort från där de började (den primära tumören) och färdas genom lymfsystemet eller blodet.
- Lymfsystemet. Cancern tar sig in i lymfsystemet, går genom lymfkärlen och bildar en tumör (metastaserande tumör) i en annan del av kroppen.
- Blod. Cancern kommer in i blodet, går genom blodkärlen och bildar en tumör (metastaserande tumör) i en annan del av kroppen.
Den metastaserande tumören är samma typ av tumör som den primära tumören. Till exempel, om en pankreatisk neuroendokr tumör sprider sig till levern, är tumörcellerna i levern faktiskt neuroendokrina tumörceller. Sjukdomen är metastaserad pankreatisk neuroendokrin tumör, inte levercancer.
Vad är återkommande neuroendokrina tumörer i pankreas?
Återkommande pankreatiska neuroendokrina tumörer (NET) är tumörer som har återkommit (återkommit) efter att ha behandlats. Tumörerna kan komma tillbaka i bukspottkörteln eller i andra delar av kroppen.
Vilka är behandlingsalternativen för neuroendokrina tumörer i bukspottkörteln?
Det finns olika typer av behandling för patienter med pankreas-NET. Olika typer av behandlingar finns tillgängliga för patienter med pankreatiska neuroendokrina tumörer (NET). Vissa behandlingar är standard (den för närvarande använda behandlingen), och vissa testas i kliniska prövningar. En klinisk behandlingsprövning är en forskningsstudie som syftar till att förbättra nuvarande behandlingar eller få information om nya behandlingar för patienter med cancer. När kliniska prövningar visar att en ny behandling är bättre än standardbehandlingen kan den nya behandlingen bli standardbehandlingen. Patienter kanske vill tänka på att delta i en klinisk prövning. Vissa kliniska prövningar är endast öppna för patienter som inte har påbörjat behandling.
Sex typer av standardbehandling används:
Kirurgi
En operation kan göras för att avlägsna tumören. En av följande typer av operation kan användas:
- Enukleering:Kirurgi endast för att ta bort tumören. Detta kan göras när cancer uppstår på ett ställe i bukspottkörteln.
- Bukspottkörtelduodenektomi:Ett kirurgiskt ingrepp där huvudet av bukspottkörteln, gallblåsan, närliggande lymfkörtlar och en del av magen, tunntarmen och gallgången avlägsnas. Tillräckligt med bukspottkörteln är kvar för att göra matsmältningsjuicer och insulin. De organ som tas bort under denna procedur beror på patientens tillstånd. Detta kallas även Whipple-proceduren.
- Distal pankreatektomi:Kirurgi för att ta bort kroppen och svansen av bukspottkörteln. Mjälten kan också tas bort.
- Total gastrectomy:Kirurgi för att ta bort hela magen.
- Vagotomi av parietalceller:Kirurgi för att skära av nerven som får magcellerna att göra syra.
- Leverresektion:Kirurgi för att avlägsna delar av eller hela levern.
- Radiofrekvensablation:Användning av en speciell sond med små elektroder som dödar cancerceller. Ibland förs sonden in direkt genom huden och endast lokalbedövning behövs. I andra fall förs sonden in genom ett snitt i buken. Detta görs på sjukhuset med narkos.
- Kryokirurgisk ablation:En procedur där vävnad fryses för att förstöra onormala celler. Detta görs vanligtvis med ett speciellt instrument som innehåller flytande kväve eller flytande koldioxid. Instrumentet kan användas under operation eller laparoskopi eller föras in genom huden. Denna procedur kallas även kryoablation.
Kemoterapi
Kemoterapi är en cancerbehandling som använder läkemedel för att stoppa tillväxten av cancerceller, antingen genom att döda cellerna eller genom att stoppa dem från att dela sig. När kemoterapi tas genom munnen eller injiceras i en ven eller muskel kommer läkemedlen in i blodomloppet och kan nå cancerceller i hela kroppen (systemisk kemoterapi). När kemoterapi placeras direkt i cerebrospinalvätskan, ett organ eller en kroppshåla som buken, påverkar läkemedlen främst cancerceller i dessa områden (regional kemoterapi). Kombinationskemoterapi är användningen av mer än ett läkemedel mot cancer. Hur kemoterapin ges beror på vilken typ av cancer som behandlas.
Hormonterapi
Hormonbehandling är en cancerbehandling som tar bort hormoner eller blockerar deras verkan och stoppar cancerceller från att växa. Hormoner är ämnen som tillverkas av körtlar i kroppen och cirkulerar i blodomloppet. Vissa hormoner kan få vissa cancerformer att växa. Om tester visar att cancercellerna har platser där hormoner kan fästa (receptorer), används läkemedel, kirurgi eller strålbehandling för att minska produktionen av hormoner eller blockera dem från att fungera.
Hepatisk arteriell ocklusion eller kemoembolisering
Hepatisk arteriell ocklusion använder läkemedel, små partiklar eller andra medel för att blockera eller minska blodflödet till levern genom leverartären (det stora blodkärlet som transporterar blod till levern). Detta görs för att döda cancerceller som växer i levern. Tumören hindras från att få syre och näringsämnen den behöver för att växa. Levern fortsätter att ta emot blod från leverportvenen, som transporterar blod från magen och tarmen.
Kemoterapi som ges under leverartärocklusion kallas kemoembolisering. Anticancerläkemedlet injiceras i leverartären genom en kateter (tunt rör). Läkemedlet blandas med ämnet som blockerar artären och stänger av blodflödet till tumören. Det mesta av läkemedlet mot cancer fångas nära tumören och endast en liten mängd av läkemedlet når andra delar av kroppen.
Blockeringen kan vara tillfällig eller permanent, beroende på vilket ämne som används för att blockera artären.
Riktad terapi
Riktad terapi är en typ av behandling som använder droger eller andra substanser för att identifiera och attackera specifika cancerceller utan att skada normala celler. Vissa typer av riktade terapier studeras vid behandling av pankreas-NET.
Stödjande vård
Understödjande vård ges för att minska de problem som orsakas av sjukdomen eller dess behandling. Stödjande vård för pankreas-NET kan innefatta behandling för följande:
- Magsår kan behandlas med läkemedelsbehandling såsom:
- Protonpumpshämmande läkemedel som omeprazol, lansoprazol eller pantoprazol.
- Histaminblockerande läkemedel som cimetidin, ranitidin eller famotidin.
- Läkemedel av somatostatintyp såsom oktreotid.
- Diarré kan behandlas med:
- Intravenösa (IV) vätskor med elektrolyter som kalium eller klorid.
- Läkemedel av somatostatintyp såsom oktreotid.
- Lågt blodsocker kan behandlas genom att äta små, frekventa måltider eller med läkemedelsbehandling för att bibehålla en normal blodsockernivå.
- Högt blodsocker kan behandlas med läkemedel som tas via munnen eller insulin genom injektion.
Finns det kliniska prövningar för neuroendokrina tumörer i pankreas?
Nya typer av behandling testas i kliniska prövningar. Information om kliniska prövningar finns tillgänglig från NCI:s webbplats.
Patienter kanske vill tänka på att delta i en klinisk prövning. För vissa patienter kan deltagande i en klinisk prövning vara det bästa behandlingsvalet. Kliniska prövningar är en del av cancerforskningsprocessen. Kliniska prövningar görs för att ta reda på om nya cancerbehandlingar är säkra och effektiva eller bättre än standardbehandlingen.
Många av dagens standardbehandlingar för cancer baseras på tidigare kliniska prövningar. Patienter som deltar i en klinisk prövning kan få standardbehandlingen eller vara bland de första att få en ny behandling.
Patienter som deltar i kliniska prövningar bidrar också till att förbättra hur cancer kommer att behandlas i framtiden. Även när kliniska prövningar inte leder till effektiva nya behandlingar svarar de ofta på viktiga frågor och hjälper forskningen framåt.
Patienter kan gå in i kliniska prövningar före, under eller efter påbörjad cancerbehandling. Vissa kliniska prövningar inkluderar endast patienter som ännu inte fått behandling. Andra försök testar behandlingar för patienter vars cancer inte har blivit bättre. Det finns också kliniska prövningar som testar nya sätt att stoppa cancer från att återkomma (återvända) eller minska biverkningarna av cancerbehandling.
Uppföljningstester kan behövas. Några av de tester som gjordes för att diagnostisera cancern eller för att ta reda på cancerstadiet kan upprepas. Vissa tester kommer att upprepas för att se hur väl behandlingen fungerar. Beslut om huruvida behandlingen ska fortsätta, ändras eller avbrytas kan baseras på resultaten av dessa tester.
Vissa av testerna kommer att fortsätta att göras då och då efter att behandlingen har avslutats. Resultaten av dessa tester kan visa om ditt tillstånd har förändrats eller om cancern har återkommit (återkommit). Dessa tester kallas ibland för uppföljningstester eller kontroller.
Vad är behandlingar för neuroendokrina tumörer i bukspottkörteln?
Gastrinom
Behandling av gastrinom kan innefatta stödjande vård och följande:
- För symtom som orsakas av för mycket magsyra kan behandlingen vara ett läkemedel som minskar mängden syra som produceras av magen.
- För en enstaka tumör i huvudet av bukspottkörteln:
- Operation för att ta bort tumören.
- Kirurgi för att skära av nerven som får magceller att göra syra och behandling med ett läkemedel som minskar magsyra.
- Operation för att ta bort hela magen (sällsynt).
- För en enstaka tumör i kroppen eller svansen av bukspottkörteln är behandlingen vanligtvis kirurgi för att avlägsna kroppen eller svansen av bukspottkörteln.
- För flera tumörer i bukspottkörteln är behandlingen vanligtvis kirurgi för att avlägsna kroppen eller svansen av bukspottkörteln. Om tumören finns kvar efter operationen kan behandlingen inkludera antingen:
- Kirurgi för att skära av nerven som får magceller att göra syra och behandling med ett läkemedel som minskar magsyra; eller
- Operation för att ta bort hela magen (sällsynt).
- För en eller flera tumörer i tolvfingertarmen (den del av tunntarmen som ansluter till magsäcken) är behandlingen vanligtvis pankreatoduodenektomi (operation för att ta bort huvudet av bukspottkörteln, gallblåsan, närliggande lymfkörtlar och en del av magen , tunntarm och gallgång).
- Om ingen tumör hittas kan behandlingen innefatta följande:
- Kirurgi för att skära av nerven som får magceller att göra syra och behandling med ett läkemedel som minskar magsyra.
- Operation för att ta bort hela magen (sällsynt).
- Om cancern har spridit sig till levern kan behandlingen innefatta:
- Operation för att avlägsna delar av eller hela levern.
- Radiofrekvensablation eller kryokirurgisk ablation.
- Kemoembolisering.
- Om cancer har spridit sig till andra delar av kroppen eller inte blir bättre med operation eller läkemedel för att minska magsyra, kan behandlingen inkludera:
- Kemoterapi.
- Hormonterapi.
- Om cancern främst drabbar levern och patienten har allvarliga symtom från hormoner eller tumörens storlek, kan behandlingen inkludera:
- Hepatisk arteriell ocklusion, med eller utan systemisk kemoterapi.
- Kemoembolisering, med eller utan systemisk kemoterapi.
Insulinom
Behandling av insulinom kan innefatta följande:
- För en liten tumör i huvudet eller svansen av bukspottkörteln är behandlingen vanligtvis kirurgi för att avlägsna tumören.
- För en stor tumör i huvudet av bukspottkörteln som inte kan avlägsnas genom kirurgi, är behandlingen vanligtvis pankreatoduodenektomi (kirurgi för att ta bort huvudet av bukspottkörteln, gallblåsan, närliggande lymfkörtlar och delar av magen, tunntarmen och gallgången).
- För en stor tumör i kroppen eller svansen av bukspottkörteln är behandlingen vanligtvis en distal pankreatektomi (operation för att ta bort kroppen och svansen av bukspottkörteln).
- För mer än en tumör i bukspottkörteln är behandlingen vanligtvis kirurgi för att ta bort eventuella tumörer i bukspottkörtelns huvud och kroppen och svansen av bukspottkörteln.
- För tumörer som inte kan avlägsnas genom kirurgi kan behandlingen innefatta följande:
- Kombinationskemoterapi.
- Palliativ läkemedelsbehandling för att minska mängden insulin som produceras av bukspottkörteln.
- Hormonterapi.
- Radiofrekvensablation eller kryokirurgisk ablation.
- För cancer som har spridit sig till lymfkörtlar eller andra delar av kroppen kan behandlingen innefatta följande:
- Operation för att ta bort cancern.
- Radiofrekvensablation eller kryokirurgisk ablation, om cancern inte kan avlägsnas genom operation.
- Om cancern främst drabbar levern och patienten har allvarliga symtom från hormoner eller tumörens storlek, kan behandlingen inkludera:
- Hepatisk arteriell ocklusion, med eller utan systemisk kemoterapi.
- Kemoembolisering, med eller utan systemisk kemoterapi.
Glukagonom
Behandlingen kan innefatta följande:
- För en liten tumör i huvudet eller svansen av bukspottkörteln är behandlingen vanligtvis kirurgi för att avlägsna tumören.
- For one large tumor in the head of the pancreas that cannot be removed by surgery, treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- For more than one tumor in the pancreas, treatment is usually surgery to remove the tumor or surgery to remove the body and tail of the pancreas.
- For tumors that cannot be removed by surgery, treatment may include the following:
- Combination chemotherapy.
- Hormone therapy.
- Radiofrequency ablation or cryosurgical ablation.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Other pancreatic neuroendocrine tumors (islet cell tumors)
For VIPoma, treatment may include the following:
- Fluids and hormone therapy to replace fluids and electrolytes that have been lost from the body.
- Surgery to remove the tumor and nearby lymph nodes.
- Surgery to remove as much of the tumor as possible when the tumor cannot be completely removed or has spread to distant parts of the body. This is palliative therapy to relieve symptoms and improve the quality of life.
- For tumors that have spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the tumor.
- Radiofrequency ablation or cryosurgical ablation, if the tumor cannot be removed by surgery.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
For somatostatinoma, treatment may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
Treatment of other types of pancreatic neuroendocrine tumors (NETs) may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible or hormone therapy to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
What are treatment options for recurrent or progressive pancreatic neuroendocrine tumors (islet cell tumors)?
Treatment of pancreatic neuroendocrine tumors (NETs) that continue to grow during treatment or recur (come back) may include the following:
- Surgery to remove the tumor.
- Chemotherapy.
- Hormone therapy.
- Targeted therapy.
- For liver metastases:
- Regional chemotherapy.
- Hepatic arterial occlusion or chemoembolization, with or without systemic chemotherapy.
- A clinical trial of a new therapy.
 Pankreatiska neuroendokrina tumörer bildas i hormonbildande celler (öceller) i bukspottkörteln.
Pankreatiska neuroendokrina tumörer bildas i hormonbildande celler (öceller) i bukspottkörteln. 

 Hur knackning förvandlade min hälsa
Jag satt fast i badrummet... igen. Min mage krampade och kurrade. Jag höll på med hjärnan - Vad åt jag som jag inte borde ha?? Jag ville bara veta vad jag hade ätit fel så att jag ALDRIG kunde
Hur knackning förvandlade min hälsa
Jag satt fast i badrummet... igen. Min mage krampade och kurrade. Jag höll på med hjärnan - Vad åt jag som jag inte borde ha?? Jag ville bara veta vad jag hade ätit fel så att jag ALDRIG kunde
 Naturliga botemedel mot hypoklorhydri och aklorhydri
Hypoklorhydri och aklorhydri är tillstånd där produktionen av saltsyra i magsaften är låg respektive frånvarande. Saltsyra behövs för nedbrytningen av protein i magen, för att hjälpa till med absorpti
Naturliga botemedel mot hypoklorhydri och aklorhydri
Hypoklorhydri och aklorhydri är tillstånd där produktionen av saltsyra i magsaften är låg respektive frånvarande. Saltsyra behövs för nedbrytningen av protein i magen, för att hjälpa till med absorpti
 SCD Lifestyle on the Radio Waves
Är du villig att svara på frågor LIVE i ett nationellt radioprogram? Fan ja! De senaste veckorna har varit toppen. Vi har gjort en snygg presentation, liveradio och live-frågor och svar. Hur blir de
SCD Lifestyle on the Radio Waves
Är du villig att svara på frågor LIVE i ett nationellt radioprogram? Fan ja! De senaste veckorna har varit toppen. Vi har gjort en snygg presentation, liveradio och live-frågor och svar. Hur blir de