
A colonoscopia é um procedimento usado para detectar anormalidades no intestino grosso (cólon). Um dia antes do procedimento, aconselha-se não comer nenhum alimento sólido ou semi-sólido, como purê de batata, purê de maçã, aveia, etc. Uma dieta líquida clara deve ser tomada 24 a 72 horas antes do procedimento.
A colonoscopia é um procedimento usado para detectar anormalidades no intestino grosso (cólon). A colonoscopia é a inspeção visual de todo o cólon (intestino grosso) do reto distal ao ceco. Pode mostrar tecidos anormais, úlceras, pólipos e câncer.
Durante uma colonoscopia, um colonoscópio que é um tubo longo e flexível com uma pequena câmera e uma fonte de luz na ponta é inserido no ânus, depois no reto e através do cólon para estudar o interior do cólon. Um dia antes do procedimento, aconselha-se não comer nenhum alimento sólido ou semi-sólido, como purê de batata, purê de maçã, aveia, etc. Uma dieta líquida clara deve ser tomada 24 a 72 horas antes do procedimento. Alimentos com baixo teor de fibras que são fáceis de digerir e ajudam a esvaziar os intestinos podem ser recomendados por três a quatro dias antes do procedimento.
Por que é feita uma colonoscopia?
Uma colonoscopia pode ser recomendada para
- Encontre a causa dos sintomas gastrointestinais, como
- Sangue nas fezes
- Mudanças nos hábitos intestinais
- Dor abdominal
- Perda de peso inexplicável
- Constipação crônica ou diarreia
- Investigue sinais de
- Câncer e outros problemas
- Identifique e remova pólipos
- O médico pode recomendar uma colonoscopia de acompanhamento para investigar e remover quaisquer pólipos (caroços que podem se tornar cancerosos).
Com que frequência uma colonoscopia deve ser realizada?
Pessoas com risco aumentado de câncer colorretal precisam de uma colonoscopia periódica a cada um a cinco anos. São pessoas com
- Histórico anterior de pólipos ou câncer colorretal
- Histórico familiar de câncer colorretal
- Doença inflamatória intestinal (DII)
Pessoas saudáveis com risco médio de câncer colorretal podem ser submetidas à colonoscopia aos 50 anos e a cada 10 anos a partir de então.
Como se preparar para uma colonoscopia
Preparar-se para a colonoscopia é importante porque o cólon deve estar livre de matéria sólida e estar o mais limpo possível. Isso permitirá que o médico veja claramente o interior do cólon. Qualquer resíduo no cólon pode obstruir a visão do cólon e do reto.
- Dieta de preparação intestinal: Para limpar ou esvaziar o cólon, o médico dará instruções para a preparação do intestino. Isso inclui
- Comer alimentos com baixo teor de fibras que são fáceis de digerir e esvaziar os intestinos pode ser recomendado por três a quatro dias antes do procedimento.
- Uma dieta líquida clara deve ser ingerida 24 a 72 horas antes do procedimento. As bebidas podem ser limitadas a líquidos claros, como água, chá e café sem leite ou creme, caldo, suco sem polpa, bebidas esportivas e refrigerantes.
- Quaisquer líquidos que contenham corante vermelho ou roxo devem ser evitados porque podem descolorir o cólon.
- Alimentos sólidos não devem ser ingeridos no dia anterior ao procedimento.
- Comer ou beber não deve ser feito depois da meia-noite antes do procedimento.
- Uso de laxante: Uma pílula ou forma líquida de um laxante pode ser prescrita. Isso deve ser feito na noite anterior à colonoscopia ou na noite anterior e na manhã do procedimento.
- Kit de enema: Em alguns casos, um enema pode ser usado na noite anterior ao procedimento ou algumas horas antes do procedimento. Um enema só é eficaz para esvaziar o cólon inferior.
- Medicamentos: O médico deve ser informado sobre quaisquer medicamentos que o paciente esteja tomando, incluindo medicamentos de venda livre, antibióticos, vitaminas ou suplementos. Se os medicamentos podem afetar o procedimento de colonoscopia, o médico pode instruir o paciente a parar de tomar certos medicamentos temporariamente ou pode ajustar as dosagens. Estes podem incluir
- Afinadores de sangue
- Produtos de aspirina
- Suplementos que contêm ferro
- Anti-inflamatórios não esteroides (AINEs)
- Medicamentos para o coração que afetam as plaquetas
- Certos medicamentos tomados para diabetes, hipertensão ou artrite
- Alergias: O médico deve ser informado sobre as alergias do paciente e quaisquer outras condições médicas.
Como é feita uma colonoscopia?
A colonoscopia é realizada em um hospital ou em um centro ambulatorial. Antes da colonoscopia, o paciente receberá sedativos através de uma linha intravenosa (IV) para minimizar qualquer desconforto ou dor durante o procedimento. O paciente será mantido o mais confortável possível e os sinais vitais serão monitorados continuamente.
Durante o procedimento, o paciente deita-se na mesa de exame do lado esquerdo com os joelhos dobrados em direção ao peito. O médico irá inserir um colonoscópio através do ânus e no reto e cólon.
O colonoscópio é longo o suficiente para atingir todo o comprimento do cólon e contém uma luz e um tubo que permite ao médico bombear ar ou dióxido de carbono para inflar o cólon para obter uma visão melhor dele e de seu revestimento. Quando o escopo é movido para cima ou o ar é bombeado, cãibras leves podem ser sentidas. Isso pode ser reduzido com respirações lentas e profundas.
A câmera na ponta do colonoscópio envia imagens para um monitor externo, permitindo que o médico estude o interior do cólon.
Durante o procedimento, o médico pode usar um pequeno laço no colonoscópio para remover pólipos ou coletar amostras para biópsia de qualquer tecido anormal.
Um procedimento de colonoscopia normalmente leva cerca de 30 a 60 minutos. O procedimento pode demorar mais se houver pólipos a serem removidos.
O que acontece após uma colonoscopia?
Após a conclusão do procedimento, pode levar cerca de uma hora para o efeito do sedativo passar. Dirigir, operar máquinas e ingerir bebidas alcoólicas devem ser evitados por 24 horas após o procedimento.
Se o médico remover um pólipo ou qualquer tecido durante uma biópsia, ele será enviado a um laboratório para teste.
 A colonoscopia é um procedimento usado para detectar anormalidades no intestino grosso (cólon). Um dia antes do procedimento, aconselha-se não comer nenhum alimento sólido ou semi-sólido, como purê de batata, purê de maçã, aveia, etc. Uma dieta líquida clara deve ser tomada 24 a 72 horas antes do procedimento.
A colonoscopia é um procedimento usado para detectar anormalidades no intestino grosso (cólon). Um dia antes do procedimento, aconselha-se não comer nenhum alimento sólido ou semi-sólido, como purê de batata, purê de maçã, aveia, etc. Uma dieta líquida clara deve ser tomada 24 a 72 horas antes do procedimento. 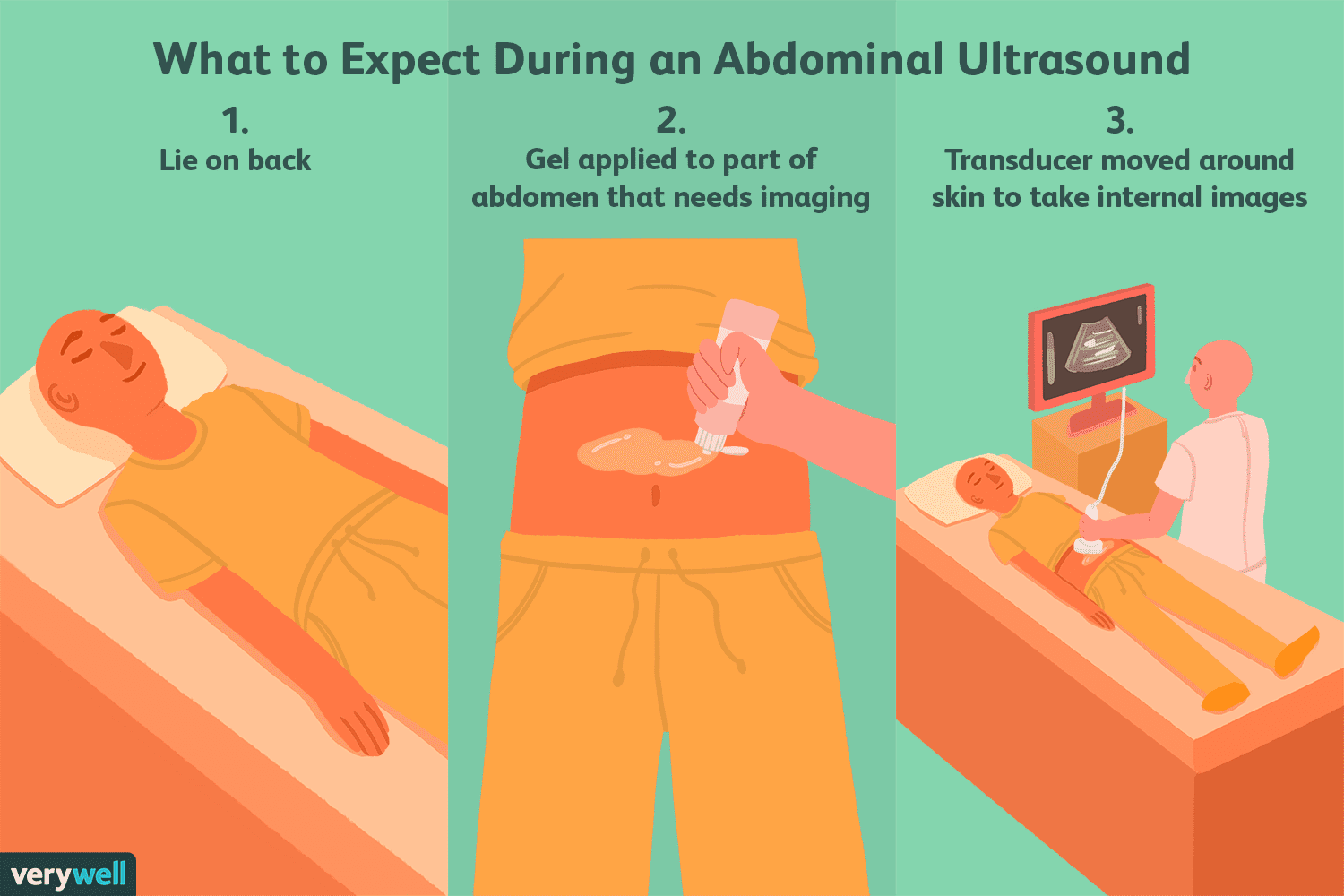 O que é um ultrassom abdominal?
Um ultra-som abdominal (ou ultra-sonografia) é uma maneira não invasiva de ver os órgãos na cavidade abdominal. Ao contrário de outros tipos de exames de imagem médica, os ultrassons não usam radiação
O que é um ultrassom abdominal?
Um ultra-som abdominal (ou ultra-sonografia) é uma maneira não invasiva de ver os órgãos na cavidade abdominal. Ao contrário de outros tipos de exames de imagem médica, os ultrassons não usam radiação
 O que é pior, hepatite A, B ou C?
Como não há vacinação disponível contra a hepatite C, a hepatite C é muitas vezes considerada pior do que a hepatite A ou B Como não há vacina disponível contra a hepatite C, a hepatite C é muitas ve
O que é pior, hepatite A, B ou C?
Como não há vacinação disponível contra a hepatite C, a hepatite C é muitas vezes considerada pior do que a hepatite A ou B Como não há vacina disponível contra a hepatite C, a hepatite C é muitas ve
 Parte 3:Como sair da Dieta Elementar e por que isso precisa ser feito lentamente
Na segunda parte da minha série de blogs Dieta Elementar, compartilhei com vocês algumas dicas de como lidar com o tratamento, como consumi-lo corretamente e quais sinais você precisa ficar atento.
Parte 3:Como sair da Dieta Elementar e por que isso precisa ser feito lentamente
Na segunda parte da minha série de blogs Dieta Elementar, compartilhei com vocês algumas dicas de como lidar com o tratamento, como consumi-lo corretamente e quais sinais você precisa ficar atento.