Långsiktiga effekter av laparoskopisk sleeve gastrectomy kontra roux-en-Y gastric bypass för behandling av kinesiska typ 2-diabetes mellitus patienter med body mass index 28-35 kg /m
2 Bild Sammanfattning
bakgrund
att jämföra långsiktiga effekterna av två bariatric procedurer för kinesisk typ 2 diabetes mellitus (T2DM) patienter med ett body mass index (BMI) på 28 till 35 kg /m 2.
metoder
Sextio fyra T2DM patienter med glykerat hemoglobin A1c (HbA1c) ≧ 7,0% var slumpmässigt att få laparoskopisk sleeve gastrectomy (SG) eller förfarande Roux-en-Y gastric bypass (RYGB). Vikt, procent av viktminskning (% EWL), BMI, midjemått, HbA1c, fasteblodglukos (FBG), och C-peptid mättes. Serumlipidnivåer mättes också under tre år postoperativa uppföljningsbesök.
Resultat
Femtio fem patienter fullföljde 36 månaders uppföljning. Båda grupperna hade liknande baslinjen antropometriska och biokemiska åtgärder. Vid slutpunkten, 22 patienter (78,6%) i SG-gruppen och 23 patienter (85,2%) i RYGB gruppen uppnådde fullständig remission av diabetes mellitus med HbA1c < 6,0% (P
= 0,525) och utan att diabetic mediciner och 25 patienter i varje grupp (89,3% jämfört med 92,6%) fick framgångsrik behandling av diabetes med HbA1c ≦ 6,5% (P
= 0,100). Förändring av HbA1c, FBG och C-peptid var jämförbar i de två grupperna. Den RYGB gruppen hade signifikant större viktminskning än SG gruppen [andel av den totala viktförlust (% TWL) av 31,0% jämfört med 27,1% (P
= 0,049),% EWL av 92,3% jämfört med 81,9% (P
= 0,003), och förändringar i BMI på 11,0 jämfört med 9,1 kg /m 2 (P
= 0,017), respektive]. Serumlipider i varje grupp har också förbättrats avsevärt.
Slutsats
I treårig studie, SG hade liknande positiva effekter på diabetes och höga blodfetter jämfört med RYGB i kinesiska T2DM patienter med BMI på 28-35 kg /m 2. långsiktiga uppföljningar längre och större prov studier behövs för att bekräfta dessa resultat, dock.
Nyckelord
Bariatric läkarmottagning Roux-en-Y gastric bypass Sleeve gastrektomi typ 2-diabetes Mild fetma Bakgrund
fetma och typ 2-diabetes mellitus (T2DM) är två av de vanligaste metabola sjukdomar i världen. Båda har ökat kraftigt under de senaste årtiondena [1, 2]. I Kina, är förekomsten av fetma och T2DM liknar den globala statistiken. I Kina beräknas att antalet personer med diabetes var 98.400.000 2013 och kommer att nå 142.700.000 av 2035 [2].
Bariatric förfaranden är överlägsna konservativa behandlingar hantera T2DM [3, 4]. Roux-en-Y gastric bypass (RYGB) är den vanligaste stöds förfarande som kan bota de flesta T2DM i sjukligt överviktiga patienter [3, 5, 6]. Hylsa gastrektomi (SG), en ny teknik, är mycket effektivt vid behandling av svår eller sjuklig fetma [7, 8]. Det är fortfarande kontroversiell, men om SG har samma positiva resultat på T2DM i milda överviktiga patienter jämfört med RYGB [9, 10]. Viktigt är de flesta av de kinesiska T2DM patienter som har studerats har BMI mindre än 35 kg /m 2 och nyupptäckt diabetes fall med korta löptider sjukdom [11]. Andra relevanta rapporter om långsiktiga effekter av SG på kinesisk diabetes med BMI på 28-35 kg /m 2 är knappa.
Syftet med denna studie var att jämföra långtidseffekten av SG och RYGB på kinesiska T2DM patienter med BMI på 28-35 kg /m 2 utifrån en randomiserad studie över 36 månader postoperativt.
metoder
Vi konstruerade en prospektiv randomiserad studie för att avgöra om SG är lika effektiv som RYGB för T2DM remission i kinesiska patienter med BMI på 28-35 kg /m 2 och en kort historia av sjukdom. Studien genomfördes i Department of Gastrointestinal kirurgi av en st anslutna sjukhus och Jihua sjukhus Jinan University, Guangzhou, Kina. Försöket genomfördes från den 1 juli 2009 till och med den 30 juli 2014. mänskliga etiska kommittén i Jinan University godkänt och övervakat hela studien.
Patienter
Sextiofyra patienter rekryterades till denna studie. Inklusionskriterier inkluderade: (a) diagnos av dåligt kontrollerad T2DM efter 6 månaders medicin behandling [glykerat hemoglobin A1c (HbA1c) nivå ≥7.0%], (b) mätt BMI på ≥28 och ≤ 35 kg /m2, (c) i åldern 25 60 år gammal, (d) diabetes löptid på mindre än tio år, och (e) patienter exkluderades om de hade genomgått tidigare bariatric kirurgi eller andra komplexa bukkirurgi eller om de hade dåligt kontrollerad medicinska problem. Patienterna uteslöts också om de hade C-peptidnivåer under 0,8 ng /ml. Förutom de bedömningar för integration, var varje patient med avseende på deras allmäntillstånd och psykiska status, komplikationer av fetma och diabetes mellitus, riskfaktorer, och motiven för kirurgi (figur 1). En datorgenererad variabel blocket schema användes för randomisering. Avsättning till behandlingar var inte dold och patienter visste vilket förfarande de skulle genomgå. Fikon. 1 Flödesschema av patienterna i studien
kirurgiska ingrepp
För att minska skillnaderna i kirurgiska tekniker, samma lag och samma läkare (Cunchuan Wang) utfört operationerna för båda grupperna. Beskrivs kortfattat, de kirurgiska metoder var enligt följande: För laparoskopisk SG ades fyra trokarer placeras och 38 Fr. Bougie användes för att kalibrera hylsan. Den större kurvaturen skars ut 4 cm från pylorus med användning av en linjär häftapparat gentemot Sin vinkel för att helt ta bort den fundus i magsäcken. Kvarlevan gastric skäreggen var 2 cm från den mindre krökningen av magen. Därefter skäreggen kontinuerligt sys med 3-0 absorberbara suturer, som är bra för hemostas. För laparoskopisk RYGB var 5 trokarer användes. Volymen av gastric påse var ungefär 10-20 ml. Längden av den Biliopancreatic lemmen var 25 cm, och Roux lemmen var 125 cm. Anastomi stomi mellan magen och jejunum var 1,5 cm och 6 cm mellan jejuna.
Under operationen har inga rutin magen och dräneringsrör placeras. Patienter fastat den första dagen efter operationen och följde en komplett vätska och en mjuk diet för en månad. Därefter följde patienterna en halv flytande diet under tre månader och så småningom fram till en allmän diet. Patienterna fick uppföljande undersökningar i en poliklinik, tog patienter en protonpumpshämmare och magslemhinnan skyddsmedel för sex veckor efter operationen. Dessutom patienterna rutinmässigt tog multivitamin-tillskott och kalcium tablett för en lång period. Vitaminstatus inte kontrolleras regelbundet.
Uppföljning och datainsamling
Under ett år efter operation, patienter deltog i besöket var tredje månad, och halvårs därefter. Vi samlade patienternas längd, kroppsvikt, BMI, midjemått, användning av läkemedel och biverkningar. Laboratorietestet ingår HbA1c, FBG, C-peptid, och serum lipidprofilerna.
Studie ändpunkter
primära effektmåttet var glykemisk kontroll med HbA1c-värden mindre än 6,0% förutom fasteglukosnivåer mindre än 7,0 mmol /L utan glykemiska medel på 36-månadersbesök. Sekundära effektmått inkluderade andelen viktförlust och förbättring av dyslipidemi. Eventuella biverkningar noterades också.
Statistisk analys
Som tidigare studie har visat en eftergift hastighet i RYGB grupp av 80% [12], antog vi att SG skulle leda till en lägre eftergift på 40% i den nedre BMI patienter. Med hjälp av en provstorlek av 64 patienter (32 per grupp), skulle vi ha haft befogenhet att detektera denna skillnad med en ɑ nivå på 0,05 och kraft 90%.
Alla analyser utfördes med användning av SPSS 17,0 (SPSS Inc., Chicago, Illinois). Chi-kvadrat och t-tester användes för att jämföra skillnader mellan två grupper. Kontinuerliga variabler rapporterades som medelvärden med standardavvikelsen. En 2-sidig P-värde av. ≪ 0,05 ansågs statistiskt signifikant
Resultat
patientkarakteristika
nio (14,1%) av patienterna misslyckades med att avsluta hela 36 månaders uppföljning, och detta ingår fyra från SG grupp och fem från RYGB grupp. Patienternas egenskaper vid baslinjen sammanfattas i tabell 1. Båda grupperna hade liknande grundläggande antropometriska mätningar, inklusive ålder, kön, vikt, längd, BMI, midjemått, varaktighet av diabetes och villkor medicinering användning (tabell 1). Utgångsvärden för HbA1c (8,5% mot 8,9%, P
= 0,321), FBG (10,2 vs. 10,4 mmol /L, P
= 0,700), och C-peptid (2,2 vs 2,6 ng /ml , P
= 0,062) i SG-gruppen var jämförbara med RYGB gruppen. De två grupperna hade även liknande utgångs serumlipidnivåer som ingår kolesterol, triglycerider, HDL, och LDL.Table en baseline patienter egenskaper
Karakteristisk
SG (n
= 32) katalog
RYGB (n
= 32)
P
värde
demografiska, medelvärde (SD) Review Ålder (år) Review 40,4 ± 9,4
41,4 ± 9,3
0,681
Sex, kvinnlig-no. (%) Review 23 (71,9) Review 19 (59,4) Review 0,292
Höjd (cm) Review 166,8 ± 6,8
170.3 ± 8,6
0,077
vikt (kg) katalog 88,4 ± 6,8
94,3 ± 13,3
0,055
Body mass index (kg /m2) Review 31,8 ± 3,0
32,3 ± 2,4
0,374
midjemåttet (cm) katalog 103,0 ± 7,7
104,5 ± 6,8
0,404
varaktighet diabetes (år) Review 4,0 ± 1,7
4,2 ± 1,9
0.710
Glycemia, medelvärde (SD) Review HbA1c (%) Review 8,5 ± 1,2
8,9 ± 1,3
0,321
FBG (mmol /L)
10,2 ± 2,7
10,4 ± 2,2
0,700
C-peptid (ng /ml) Review 2,2 ± 0,7
2,6 ± 1,0
0,062
Serumlipider, medel ( SD) Review Kolesterol (mmol /L) Review 5,0 ± 1,1
4,6 ± 0,9
0,092
Triglycerid (mmol /L) Review 3,2 ± 1,7
3,0 ± 2,0
0,545
HDL (mmol /L) Review 1,1 ± 0,2
1,0 ± 0,1
0,067
LDL (mmol /L) Review 3,8 ± 1,1
3,9 ± 0,9
0,702
Medicinering användning-no. (%) Köp orala hypoglykemiska
31 (96,9) Review 30 (93,8) Review 0,554
Insulin användning
15 (46,9)
18 (56,2) Review 0,453
antihypertension
10 (31,2) Review 12 (37,5) Review 0,599
Lipid-sänkande läkemedel
21 (65,6) Review 18 ( 56,2) katalog 0,442
Kirurgiska behandlingar och komplikationer
Alla förfaranden genomfördes framgångsrikt genom laparoskopisk teknik. Den kirurgiska tid var kortare för SG-gruppen än RYGB gruppen (58,0 vs.103.8 minuter, P
= 0,000). Den genomsnittliga postoperativ sjukhusvistelse var 5,2 dagar för SG-gruppen och 6,6 dagar för RYGB gruppen (P
= 0,000). Det fanns inga dödsfall eller allvarliga komplikationer i någon grupp. Mindre komplikationer inträffade i 3 av 55 patienter (5,5%), inklusive 2 gastroesofageal reflux fall i SG-gruppen och ett fall av anemi i RYGB gruppen. Alla fall med komplikationer löstes med mediciner. Fallet med anemi härdades med ferralia och vitamin B12 för en långsiktig.
Behandlings effekter
primära och sekundära utfall på 36 månader visas i tabell 2. 22 patienter (78,6%) i SG-gruppen och 23 patienter ( 85,2%) i RYGB gruppen uppnådde fullständig remission av diabetes mellitus med HbA1c < 6,0% (P
= 0,525) och utan att ta antidiabetiska mediciner och 25 patienter i varje grupp (89,3% mot 92,6%) fick framgångsrik behandling av diabetes med HbA1c ≤ 6,5% (P
= 0,100). Samtidigt vid studiens slutpunkt, 27 patienter i SG-gruppen och 28 i RYGB grupp slutade fått orala hypoglykemiska medel, och 13 patienter i SG-gruppen och 18 patienter i RYGB gruppen inte längre behövs insulin injections.Table 2 Resultat på 36 månader
Variabel
SG (28)
RYGB (27)
P
Värde
Primärt utfall-no. (%)
HbA1c ≤ 6,5% utan mediciner
25 (89,3) Review 25 (92,6) Review 1,000
HbA1c ≤ 6,5% med medicinering
2 (7,1) Review 1 (3,7)
1,000
HbA1c < utan mediciner
6,0% 22 (78,6) Review 23 (85,2) katalog 0,525
HbA1c < 6,0% med mediciner
en (3,6) Review 0 (0) Review 1,000
Glycemia, medelvärde (SD) Review HbA1c (%) Review 5,9 ± 0,7
5,7 ± 0,7
0,334
Förändring från baslinjen (%) katalog 2,7 ±
1,1 3,1 ± 1,3
0,175
FBG (mmol /L) Review 5,9 ± 0,7
5,8 ± 0,7
0,371
Förändring från baslinjen (mmol /L) Review 4,3 ± 2,7
4,8 ± 2,0
0,448
C-peptid (ng /ml) Review 1,7 ± 0,5
1,8 ± 0,6
0,285
Förändring från baslinjen (ng /ml) Review 0,5 ± 0,5
0,7 ± 0,4
0,060
Vikt, medelvärde (SD) Review% TWL
27,1 ± 7,1
31,0 ± 7,1
0,049
% EWL
81,9 ± 14,0
92,3 ± 10,5
0,003
Vikt (kg) katalog 63,3 ± 7,9
64,4 ± 8,9
0.610
Förändring från baslinjen (kg) katalog 24,3 ±
6,5 29,5 ± 8,9
0,017
BMI (kg /m2) Review 22,8 ± 1,7
22,0 ± 1,1
0,032
Förändring från baslinjen (kg /m2) katalog 9,1 ± 2,7
11,0 ± 3,2
0,017
midjemåttet (cm) Review 81,2 ± 3,6
79,2 ± 3,1
0,029
Förändring från baslinjen (cm) katalog 21,6 ± 10,8
25,0 ±
6,3 0,166
Serumlipider, medelvärde (SD) Review Kolesterol ( mmol /L) Review 3,9 ± 0,7
3,8 ± 0,8
0,674
Triglycerid (mmol /L) Review 1,5 ± 0,6
1,4 ± 0,6
0,310
HDL ( mmol /L) Review 1,5 ± 0,3
1,7 ±
0,4 0,105
LDL (mmol /L) Review 2,2 ± 0,7
1,9 ± 0,7
0,120
Medicinering användning -Nej. (%) Köp orala hypoglykemiska medel
4 (14,3) Review 2 (7,4) Review 0.700
Insulin användning
2 (7,1) katalog 0
0,488
antihypertension agent
5 (17,9) Review 3 (11,1) Review 0,744
Lipid-sänkande läkemedel
3 (10,7) Review 1 (3,7) Review 0.630
Varje grupp hade betydande viktnedgång jämfört med baslinjen i uppföljningen. Vid varje besök tid andel av den totala viktförlust (% TWL),% EWL och förändring i BMI var större i RYGB gruppen jämfört med SG-gruppen. Den mest viktminskning tidpunkt var två år efter operation i båda grupperna, och efter det bibehöll viktminskning resultat (Fig. 2). Fikon. 2 Andel av viktminskning är avsatta för 3, 6, 9, 12, 18, 24 och 36 månader tidpunkter. Felstaplar anger 95% KI; P
värden för skillnader är alla < 0,05
Fig. 3 Värden för HbA1c% (a), är förändringar i HbA1c% (b) och fasteblodglukos (c) ritas upp för de tre, sex, nio, 12, 18, 24 och 36 månader tidpunkter. Felstaplar anger 95% KI; P
värden för skillnader är alla < 0,05-delar på tre år efter operation, HbA1c var likartad i de båda studiegrupperna (5,9 jämfört med 5,7 mmol /L, P
= 0,334). Vid 3-månaders och sex månaders besök efter operation, HbA1c-värden var mycket lägre för RYGB grupp än SG grupp, och under tiden minskningar av HbA1c var större för RYGB grupp (P Hotel < 0,01). Efter att värdena för HbA1c och förändringar av HbA1c var likartad i de två grupperna (P Hotel > 0,05) (Fig. 3a b). FBG nivåerna var jämförbara för SG och RYGB grupper alla tidpunkter (Fig. 3c). I båda grupperna var HbA1c och FBG nivåer förbättrats avsevärt efter 3 månader (P Hotel < 0,05)., Och förbättringarna upprätthölls genom utvärdering 36 månader
Jämfört med baslinjen, postoperativa serum lipidnivåer i varje grupp var signifikant förbättrad. Serumnivåerna av kolesterol, triglycerid, HDL, och LDL var likartade vid varje tidpunkt för SG-gruppen jämfört med den RYGB gruppen. 35 patienter (18 från SG grupp, och 17 från RYGB grupp) inte längre behövs lipidsänkande läkemedel och 14 patienter (5 från SG och 9 från RYGB grupp) inte längre behövs antihypertensiva läkemedel vid 36-månaders uppföljning.
Diskussion
Bariatric kirurgi har gynnsamma effekter på fetma och andra metabola problem. Tillgängliga förfaranden är Roux-en-Y gastric bypass ett vanligt val. För T2DM patienter med svår fetma och BMI över 35 kg /m 2, ett stort antal studier har visat att både hylsan gastrektomi och RYGB förfaranden har gynnsamma effekter [5, 6, 13, 14]. Som för T2DM patienter med mild fetma, har gastric bypass operation också visat sig vara effektiva. Det är dock fortfarande kontroversiell om sleeve gastrectomy har samma effekt för de lägre BMI patienter [10, 15, 16].
I Asien och kinesiska befolkningar, är fetma hälsorisker observerats hos personer med BMI så låga som 22 till 23 [17]. Jämfört med kaukasier med samma BMI, kinesiska populationer har signifikant högre nivåer av subkutan och visceralt fett, vilket motsvarar högre risk för kardiovaskulära och metabola sjukdomar. Således används BMI för att diagnostisera fetma i asiatiska och kinesiska befolkningar bör vara lägre än i väst populationer [18, 19]. Den asiatiska grenen av ASMBS tyder på att vid behandling T2DM patienter med obesitaskirurgi, bör BMI sänkas på lämpligt sätt, och T2DM patienter med BMI över 28 kg /m 2 bör vara inskrivna i kliniska studier [20]. Så vitt vi vet finns det sällsynta studier onT2DM patienter med BMI på 28-35 kg /m 2 i det kinesiska fastlandet. Samtidigt har fler studier visat att tidig bariatric kirurgiskt ingrepp kan öka remissions andelen T2DM [21, 22]. Därför i denna studie är milt obese T2DM patienter med BMI på 28-35 kg /m 2 och sjukdomshistorier på mindre än 10 år. Sälja Resultaten från denna studie visar att tre år efter operation, både SG och RYGB förfaranden var effektivt för att minska och eftergift av T2DM vikt. RYGB hade signifikant bättre effekter på% TWL,% EWL, och BMI förändring jämfört med SG, vilket överensstämmer med tidigare studier [23, 24]. Dessutom patienter i båda grupperna hade normal BMI och uppnått ideala vikter ett år efter operation utan större komplikationer. Tre år efter operation, de fullständiga T2DM remission (HbA1c < 6,0% utan att ta anti-diabetes) var 78,6% i SG-gruppen och 85,2% i RYGB gruppen. De genomsnittliga HbA1c och FBG-nivåer i båda grupperna nådde normala nivåer, vilket visar att effekterna av SG var ekvivalenta med RYGB i milt obese T2DM patienter. Detta ligger i linje med den tidigare prospektiv studie från Andrei Keidar och retrospektiv studie från Sylvie Pham med patienterna i BMI > 35 kg /m 2 [13, 14]. Men utfall en forskning från Lee et al. föreslog att RYGB uppnått bättre blodsockerkontroll jämfört med SG på ett och fem år efter operation för T2DM patienter med BMI 25-35 kg /m 2 [10, 16]. I Lees studie, BMI av patienterna var relativt lägre och diabetiker historia var längre (RYGB 5,8 år jämfört med SG 6,9 år). Dessa faktorer kan ha orsakat patienterna att vara mer pankreas otillräcklig än perifer insulinresistens och som kan leda till lägre eftergift graden av T2DM.
Dessutom visade vår studie att i båda grupperna var alla blodfett index minskade avsevärt efter operation hos patienter med höga blodfetter. Tre år efter operation, de blodfett index, inkluderande totalkolesterol, triglycerider, LDL, och HDL, stannade på normala nivåer med liknande grader av förfall. Samtidigt var andelen patienter som slutat med lipidsänkande läkemedel och blodtryckssänkande läkemedel var densamma, visar att både SG och RYGB har liknande effekter på fetma relevanta metaboliska störningar.
Redan nu, den mekanism genom vilken obesitaskirurgi behandlar T2DM är oklar. Denna studie undersöker kliniska effekter men inte huggare mekanismen. Vi kan se från denna studie fick RYGB större HbA1c minskning än SG under de första 6 månaderna efter operationen, och det underförstådda RYGB förbättrar snabbare för T2DM. Eftersom RYGB operation förbi den proximala tarmen, hypoteser om dess mekanism inkluderar Ghrelin hypotes, hindgut hypotes, och foregut hypotes [25, 26]. Efter SG operation var insulinresistens uppenbarligen lindras, medan inkretinhormoner nivån ökade signifikant [26-29]. Peterli et al. fann att ett år efter operationen, RYGB ghrelin nivåer närmade preoperativa värden medan SG ghrelin nivåerna fortfarande markant dämpas. Samtidigt kolecystokinin koncentrationer efter testmålen ökade mindre i RYGB gruppen än i SG-gruppen. De föreslog att kringgå foregut är inte den enda mekanismen som är ansvarig för förbättrad glukoshomeostas [30]. Schauer PR et al. slutsatsen att viktminskning och en kortare diabetes var de viktigaste prediktorer för att ha en glykerat hemoglobinnivå på 6,0% eller mindre efter operationen [31]. Vår studie visar att båda grupperna erhålls liknande diabetic remission hastighet men olika viktminskning effekter 3 år efter operation. Förhållandet mellan den glykemiska kontrollen och viktminskning behöver utredas ytterligare.
Denna jämförande studie om kliniska effekter har vissa begränsningar som inkluderar brist på insamling av uppgifter om insulinresistens lindring grad och brist på gastrointestinal GLP-1, GIP och PYY hormoner datainsamling. Dessa uppgifter skulle bidra till att bestämma den kirurgiska mekanism för T2DM upplösning i kinesiska patienter med BMI på 28-35 kg /m 2. Dessutom är tre-års uppföljning inte är tillräckligt lång för att säkerställa att RYGB eller SG helt kan lindra T2DM. Därför krävs en längre uppföljning.
Slutsats
genom treåriga kliniska dataanalys, kan man dra slutsatsen att för kinesiska milt obese T2DM patienter med BMI på 28-35 kg /m 2, SG hade liknande effekter som RYGB i eftergift av T2DM och metabola sjukdomar, men en längre uppföljningsperiod krävs fortfarande att bekräfta de långsiktiga effekterna
Förkortningar
SG:.
Sleeve gastrektomi
RYGB
Roux-en-Y gastric bypass
T2DM:
typ 2-diabetes mellitus
BMI:
Body mass index
HbA1c:
Hemoglobin A1c
% EWL:
Andel viktminskning
FBG:
fasteblodsocker
% TWL:
Andel av den totala vikten förlust
HDL:
high density lipoprotein
LDL:
low density lipoprotein
GLP-1:
glukagonlik peptid 1
GIP:
Gastric hämmande polypeptid
PYY:
Peptide YY
förklaringar
Bekräftelse
författarna tackar patienterna och deras familjer och alla utredare, inklusive läkare, sjuksköterskor och laboratorietekniker i denna studie.
konkurrerande intressen
författarna förklarar att de inte har några konkurrerande intressen.
författarnas bidrag
YJJ och WCC utformade studien. WCC, YJJ, CG och YW utfört operationer och genomfört studien. YSQ och ZHN samlat in uppgifterna och utförde den statistiska analysen. PYL bidragit till att utarbeta manuskriptet. Alla författare godkänt den slutliga manuskriptet.
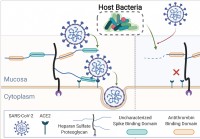 Humant mikrobiom trimmar slemhinneglykaner,
påverkar SARS-CoV-2-infektion Ett internationellt team av forskare har genomfört en studie som visar att skillnader i det humana mikrobiomet kan påverka förmågan hos allvarligt akut respiratoriskt syn
Humant mikrobiom trimmar slemhinneglykaner,
påverkar SARS-CoV-2-infektion Ett internationellt team av forskare har genomfört en studie som visar att skillnader i det humana mikrobiomet kan påverka förmågan hos allvarligt akut respiratoriskt syn
 IBS (Irritable Bowel Syndrome) Triggers och förebyggande
IBS-triggers och förebyggande fakta Anatomin i mag-tarmkanalen. Irritable bowel syndrome (IBS) är en återkommande sjukdom i tarmen. Behandling och hantering av symtom inkluderar psykologiskt stöd,
IBS (Irritable Bowel Syndrome) Triggers och förebyggande
IBS-triggers och förebyggande fakta Anatomin i mag-tarmkanalen. Irritable bowel syndrome (IBS) är en återkommande sjukdom i tarmen. Behandling och hantering av symtom inkluderar psykologiskt stöd,
 Lättnad från sura uppstötningar
När människor tänker på sura uppstötningar är deras första tanke på gråtande bebisar som spottar upp mycket. Sura uppstötningar är dock ett vanligt gastroenterologiskt tillstånd som gör att äta och dr
Lättnad från sura uppstötningar
När människor tänker på sura uppstötningar är deras första tanke på gråtande bebisar som spottar upp mycket. Sura uppstötningar är dock ett vanligt gastroenterologiskt tillstånd som gör att äta och dr