Helt laparoskopisk versus laparoskopisk-assisteret samlede gastrektomi for øvre og midterste gastrisk kræft: en enkelt enhed oplevelse af 253 tilfælde med metaanalyse
Abstract
Baggrund
laparoskopisk-assisteret total gastrektomi (LATG) er det mest almindeligt brugte metoder til laparoskopisk gastrektomi for øvre og midterste mavekræft. Men helt laparoskopisk total gastrektomi (TLTG) er upopulær, fordi genopbygning er svært, især for intracorporealt esophagojejunostomy. Vi vedtog TLTG med forskellige typer af intracorporealt esophagojejunostomy. I denne undersøgelse, vi sammenlignet LATG og TLTG at evaluere deres resultater.
Metoder
Fra marts 2006 til september 2015 253 patienter med øvre og midterste mavekræft undergik laparoskopisk total gastrektomi (LTG), 145 patienter gennemgik LATG, og 108 patienter gennemgik TLTG. De klinisk-patologiske karakteristika og postoperative resultater blev efterfølgende sammenlignet mellem de to grupper. Desuden blev en systematisk gennemgang og meta-analyse gennemført.
Resultater
driftstid og estimeret blodtab var ens mellem grupperne. Der var ingen signifikante forskelle i første flatus, kost indledning, og postoperativ hospitalsophold. De kirurgiske komplikation satser var 17,2% (25/145) og 13,9% (15/108) i LATG og TLTG grupper, hhv. Metaanalysen afslørede også ingen signifikante forskelle i driftstiden, anslået blodtab, tid til første flatus, længde af hospitalsophold, samlet og anastomose-relaterede komplikationer blandt grupperne.
Konklusioner
TLTG er en realistisk valg til mavecancerpatienter, med sammenlignelige resultater til LATG tilgang.
Nøgleord
mavekræft Total gastrektomi intracorporealt anastomose Laparoskopi Meta-analyse Baggrund
mavekræft er den fjerde mest almindelige kræftform i verden og den næsthyppigste kræft -relaterede dødsårsag i 2008 [1]. Kirurgi er blevet bredt gennemføres som den mest effektive behandling for resektable gastrisk cancer. Lige siden det først blev rapporteret i 1994, er antallet af patienter, der gennemgår laparoskopisk gastrektomi (LG) er hastigt stigende. En randomiseret, kontrolleret forsøg har vist, at laparoskopisk gastrektomi er ikke ringere end åbne gastrektomi hos patienter med tidlig distal mavekræft. Store retrospektive undersøgelser har også opnået acceptable onkologiske udfald [2]. Derudover laparoskopisk kirurgi har fordelene ved hurtigere helbredelse, færre komplikationer, nedsat hemorrhaging der reducerer sandsynligheden for at behøve en blodtransfusion, et mindre snit, der reducerer smerte, sandsynligheden for intestinal obstruktion, og risikoen for sårdannelse. Laparoskopisk-assisteret gastrektomi (LAG) og totalt laparoskopisk gastrektomi (TLG) er to almindelige metoder til LG for mavekræft. Sædvanligvis blev ekstrakorporal anastomose med LAG udføres gennem en 5-7-cm lille snit i midten øvre abdomen. Men udvidelsen af laparotomi er ofte nødvendigt for at opnå et bedre overblik for sikker anastomose hos overvægtige patienter. Endvidere er mere vanskeligt i tilfælde med en kort esophageal stump proceduren på grund af den begrænsede arbejdsområdet endnu værre end større laparotomi. TLG blev etableret som en metode til intracorporealt resektion og anastomose ved hjælp af laparoskopisk teknik. Det har fordele i forhold til LAG, herunder et mindre sår og er mindre invasive [3-6].
Selv om mængden af totalt laparoskopisk distal gastrektomi (TLDG) udføres for mavekræft er gradvist steget som følge af fremskridt i laparoskopisk kirurgiske instrumenter og ophobning af operativ erfaring, er total laparoskopisk total gastrektomi (TLTG) ikke almindeligt udføres på grund af sin tekniske vanskeligheder, især for intracorporealt esophagojejunostomy.
Baseret på masser af laparoskopisk erfaring fra forskellige laparoskopisk operationer, såsom pancreas og gastrisk kirurgi [7 -13], blev vi opfordret til at udvikle TLTG med forskellige stilarter af interacorporeal esophagojejunostomy at behandle midterste og øvre mavekræft. Denne artikel sammenligner de kortsigtede resultater af patienter, der oplever TLTG og laparoskopisk-assisteret total gastrektomi (LATG) i vores center. En systematisk gennemgang og meta-analyse blev også udført for yderligere at præcisere mulighederne og sikkerhed TLTG og at sammenfatte den operative erfaring.
Metoder
Patienter
Fra marts 2006 og september 2015 253 patienter med midten eller øvre gastrisk karcinom undergik laparoskopisk total gastrektomi (LTG) ved Institut for Gastrointestinal Kirurgi på Sir køre køre Shaw Hospital, Tilknyttede Hospital i School of Medicine, Zhejiang University, Kina. Patienterne blev inddelt i to grupper efter rekonstruktiv metode, såsom intracorporealt eller ekstrakorporal genopbygning. Alle 253 patienter blev præoperativt undersøgt af gastroskopi (med biopsi), abdominal og bækken computertomografi (CT), bryst radiografi, elektrokardiografi, og grundlæggende blodprøver. Endoskopisk ultralydsscanning (EUS), lever magnetisk resonans imaging (MRI), eller brystet CT blev selektivt udført som passende.
Patienternes kirurgiske egenskaber (operative tid, intraoperativ blødning), postoperative opsving (tid til første flatus, at tid indlede oral indtagelse, komplikationer, og længden af postoperativ hospitalsophold), og histopatologiske indeks (antal resektion lymfeknuder, kirurgiske margener afstand) blev observeret og sammenlignet mellem de to grupper. Postoperative komplikationer blev klassificeret som medicinsk (kardiovaskulære, respiratoriske eller metaboliske begivenheder ikke-kirurgiske infektioner dyb venetrombose og lungeemboli) eller kirurgisk (enhver anastomotiske lækage eller fistel, enhver komplikation, der krævede reoperation, intraabdominale samlinger, sår komplikationer, blødning begivenheder, pancreatitis, ileus, forsinket gastrisk tømning, og anastomotisk striktur). Den Institutional Review Board of Sir køre køre Shaw Hospital i Zhejiang University godkendt denne forsøgsprotokollen, og skriftligt informeret samtykke blev opnået fra alle patienter før undersøgelsen.
Kirurgisk procedure
Patienterne gennemgik LTG med modificeret D
2 lymfeknudedissektion og Roux-en-Y genopbygning til gastrisk cancer. Vi har tidligere udført LATG ved hjælp af en ambolt indsat via minilaparotomy. En politik TLG blev vedtaget på vores hospital fra starten, fordi vi mente, at det ville give flere fordele. Derfor begyndte vi udfører TLTG hjælp af en ambolt og intracorporealt pung-string sutur teknik i november 2007 og begyndte at bruge intracorporealt håndsyede esophagojejunostomy i september 2012. Generelt er der to tilgange intracorporealt esophagojejunostomy, herunder mekaniske hæftemaskiner og håndsyede pung -string sutur teknikker. Detaljerne i kirurgi er beskrevet i vores tidligere publicerede artikler [14].
Systematisk gennemgang og metaanalyse
Vi søgte tre store elektroniske databaser (PubMed, EMBASE, og Cochrane Library) for litteratur sammenligne LATG og TLTG offentliggjort mellem januar 1995 og september 2015. der blev anvendt følgende nøgleord: "laparoskopi," "laparoskopisk," "mavekræft," og ". gastrektomi" sproget i artiklerne var begrænset til engelsk. Anmeldelse artikler, kronikker og artikler med ingen kontrol gruppe blev udelukket. To efterforskere revideret titler og abstracts og vurderet den fulde tekst til at etablere berettigelse og uenigheder blev løst via diskussion. Den Newcastle-Ottawa Quality Assessment Scale blev anvendt til vurdering af de observationsstudier kvalitet. En tærskel af seks stjerner eller derover er blevet betragtet tegn på høj kvalitet.
Statistisk analyse
Alle statistiske analyser blev udført ved hjælp af statistiske pakke for Social Sciences (SPSS) version 16.0 (SPSS, Inc. Chicago, IL , USA). Forskellene i måledata blev sammenlignet ved hjælp af Students t
test, og sammenligninger mellem grupper blev testet ved hjælp af en af χ 2 test eller Fisher eksakte sandsynlighed test. For metaanalysen, Anmeldelse Administrer Version 5.1 (RevMan 5.1) software, der downloades fra Cochrane Library blev brugt. Kontinuerlige variabler blev vurderet ved anvendelse vægtet middelværdi forskel (WMD), og dikotome variabler blev analyseret ved anvendelse af risikoforhold (RR). Anastomosen-relaterede komplikationer inkluderet anastomotiske lækage, blødning, og striktur eller stenose. For at tage højde for klinisk heterogenitet, som henviser til mangfoldighed i en vis forstand, der er relevant for kliniske situationer, vi brugte den tilfældige effekter model baseret på DerSimonian og Laird metoder. Potentiel publikationsbias blev bestemt ved at gennemføre uformelle visuelle inspektioner af tragten plots baseret på komplikationer. P
< 0,05 blev anset for at være statistisk signifikant.
Resultater
Baseline karakteristika
Tabel 1 opsummerer de grundlæggende karakteristika for de to studiegrupper. Af alle 253 patienter, 145 undergik LATG, mens TLTG blev udført på de andre 108 patienter. Begge grupper var velafbalanceret for variablerne (alder, køn, BMI, komorbiditet, ASA score, tumorstørrelse, tumor placering, og TNM stadie) .table 1 Sammenligning af klinisk-patologiske karakteristika
LATG (n
= 145)
TLTG (n
= 108)
P Drømmeholdet værdi
Alder (år)
57,3 ± 12,5
59,4 ± 11,1
0,18
Køn
Mand
98
73
0.99
Female
47
35
BMI index (kg /m2)
23,1 ± 4,2
23,5 ± 3,5
0,42
Komorbiditet
Fravær
97
76
0,56
Presence
48
32
ASA klassifikation
jeg
80
65
0,60
II
58
37
III
7
6
Tumor størrelse (cm )
4,3 ± 2,0
4,0 ± 1,8
0,23
Tumor placering
Mellemøsten
36
33
0,31
Upper
109
75
Histologi
Differentieret
84
67
0,51
Udifferentieret
61
41
TNM stadie
IA /IB
54/28
28/25
0,45
IIA /IIB
18/9
14/13
IIIA /IIIB /IIIC
12/10/14
13/7 /8
Kirurgiske resultater i LATG og TLTG grupper
tabel 2 opsummerer de operative resultater og hospital kurser i LATG og TLTG grupper. Operationen tid (234,8 ± 48,5 min versus 225,6 ± 52,7 min, P
= 0,15) var ens mellem grupperne. Men de anastomotiske gange var lavere i LATG gruppen end i TLTG gruppen (32,8 ± 19,5 min versus 47,5 ± 23,2 min, P
. ≪ 0,01). Den gennemsnitlige blodtab var lavere i TLTG gruppen end i LATG gruppen, men disse forskelle var ikke signifikante (137,6 ± 54,7 ml kontra. 125,3 ± 62,8 ml, P
= 0,10). Den proximale margin afstand og antallet af hentede lymfeknuder var ikke signifikant forskellige mellem de to grupper. Postoperative resultater omfatter første flatus gang (3,4 ± 1,0 dage i LATG versus 3,4 ± 1,1 dage i TLTG, P
= 0,19), kost starttidspunktet (4,5 ± 1,3 dage versus 4,4 ± 1,4 dage, P
= 0,56), og varigheden af postoperativ hospitalsophold (9,4 ± 2,5 dage versus 9,2 ± 3,0 dage, P
= 0,56) .table 2 Sammenligning af kirurgiske resultater og postoperative opsving
LATG (n
= 145)
TLTG (n
= 108)
P Drømmeholdet værdi
Operation tid (min)
234,8 ± 48,5
225,6 ± 52,7
0.15
anastomotiske tid (min)
32,8 ± 19,5
47,5 ± 23,2
< 0,01
Anslået blodtab (ml)
137,6 ± 54,7
125,3 ± 62,8
0,10
Høstede lymfeknuder
31,2 ± 10,4
32,8 ± 8,9
0,20
proksimale resektion margin (cm)
4,3 ± 1,7
4,6 ± 1,6
0,16
Første flatus (dage)
3,4 ± 1,0
3,4 ± 1,1
0,19
Kost starttid (dag)
4,5 ± 1,3
4,4 ± 1,4
0,56
postoperative hospital ophold (dage)
9,4 ± 2,5
9,2 ± 3,0
0,56
tabel 3 viser postoperative komplikationer i de to grupper. De postoperative komplikationer er anført i tabel 3. Der var ingen i-hospital dødelighed og 30-dages dødelighed. Komplikationer udviklet i 17,2% (25/145) af patienterne i LATG gruppen og 13,9% (15/108) af patienterne i TLTG gruppen. Der var ingen signifikante forskelle i de samlede postoperative komplikationer, kirurgiske komplikationer, eller medicinske komplikationer mellem de to groups.Table 3 Sammenligning af postoperative komplikationer
LATG (n
= 145)
TLTG ( n
= 108)
P Drømmeholdet værdi
Total komplikation
25
15
0,42
Kirurgiske komplikationer
20
13
0,63
anastomotiske lækage
1
1
anastomotiske striktur
2
3
intracorporealt blødning
1
2
Abdominal absces
4
1
Stasis
3
2
bugspytkirtlen lækage
2
1
Ileus
3
1
Lymphorrhea
1
1
sårinfektion
3
1
Medicinske komplikationer
5
2
0,43
Lungeemboli
0
1
lungeinfektion
4
1
Dyb venøs trombose
1
0
Resultater af en systematisk gennemgang og meta-analyse
alt 86 artikler blev identificeret i tre store elektroniske databaser ved hjælp af førnævnte søgestrategi. Titlerne og abstracts blev gennemgået, og genstande uden sammenligning af LATG og TLTG blev udelukket. Kun tre artikler forblev [15-17]. Herunder de nuværende data, der var 816 deltagere i tre studier (237 patienter i LATG gruppen og 355 patienter i TLTG gruppe). Ifølge Newcastle-Ottawa Quality Assessment Scale, alle tre undersøgelser modtaget otte stjerner. Karakteristika og metodiske kvalitetsvurdering snesevis af de inkluderede studier er vist i tabel 4.Table 4 Karakteristik af inkluderede studier
Forfatter
Nation
Study typen
Udgivelsesår
Undersøgelse periode
Sample størrelse
Kvalitetsresultater
Nærmere oplysninger om IE
LATG
TLTG
Kim
Korea
Pros
2013
2010–2011
23
90
6
Functional end-to-end
Jung
Korea
Retro
2013
2004–2012
47
40
6
OrVil™
Ito
Japan
Pros
2014
2001–2012
46
117
6
OrVil™
Retro
retrospektiv observationsstudie, Pros
prospektivt observationsstudie, IE
intracorporealt esophagojejunostomy
Resultaterne af meta-analyse er opsummeret i tabel 5. Meta-analyse af driftstiden (WMD = 11,72 min, 95% konfidensinterval (CI) -2-94 til 26,38, P
= 0,12) (fig. 1a) og anastomotisk tid viste ingen signifikant forskel mellem de to grupper (WMD = -5,36 min, 95% CI -23,29 til 12.57, P
= 0,56) (fig. 1b). Der var heller ingen signifikant intraoperativ blodtab forskel mellem de to grupper (WMD = 80,39 ml, 95% CI -77,33 til 238,12, P
= 0,32) (Fig. 1c) .table 5 Puljede kortsigtede resultater af meta- analyse
Outcomes
Antal undersøgelser
Sample størrelse
Heterogenitet (P, jeg
2
)
Samlet effekt størrelse
95% CI af samlede effekt
P Drømmeholdet værdi
LATG
TLTG
Operation tid (min)
4
261
355
0,06, 59%
masseødelæggelsesvåben = 11,72
-2,94 ~ 26,38
0,12
anastomotiske tid (min)
2
192
148
< 0,01, 98%
masseødelæggelsesvåben = -5,36
-23,29 ~ 12,57
0,56
Blodtab (ml)
2
191
225
0,02, 83%
masseødelæggelsesvåben = 80,39
-77,33 ~ 238,12
0,32
Høstede lymfeknuder
3
215
238
0,60, 0%
WMD = -2,11
-4,28 ~ 0,06
0.06
proksimale margin (cm)
3
215
238
0,26, 26%
masseødelæggelsesvåben = -0,06
-0,37 ~ 0,26
0,73
Første flatus (dage)
3
215
238
0,44, 0%
masseødelæggelsesvåben = -0,01
-0,19 ~ 0,16
0,88
Kost starttid (dag)
3
215
238
0,12, 53%
masseødelæggelsesvåben = 0,37
-0,15 ~ 0,90
0,17
Hospital ophold (dage)
3
215
238
0,63, 0%
masseødelæggelsesvåben = 0,32
-0,31 ~ 0,96
0.32
Samlet komplikationer
2
168
198
0,71, 0%
RR = 1,31
0,78 ~ 2,20
0,30
anastomose-relaterede komplikationer
4
261
355
0,46, 0%
RR = 1,26
0,60 ~ 2,65
0,55
masseødelæggelsesvåben
vægtet gennemsnitlig forskel, RR
risikoforhold
fig . 1 Meta-analyse af de samlede data. en Operation tid. b anastomotiske tid. c Blodtab. d Høstede lymfeknuder
Længden af proksimale resektion margin var ens for begge grupper. Imidlertid er antallet af høstede lymfeknuder TLTG var mere end LATG med en marginal forskel (WMD = -2,11 cm; 95% CI -4,28 til 0,06, P
= 0,06) (fig 1d.) Hvad angår postoperative recovery resultater, såsom tid til flatus og oral indtagelse og varigheden af postoperativ hospitalsophold, udviste alle resultater ingen signifikant forskel mellem de to grupper (fig. 2). Desuden ingen af de inkluderede studier rapporteret dødelighed, og de overordnede og anastomose-relaterede komplikationer var ens mellem grupperne (Fig. 3). Visuel inspektion af tragten plot af anastomosen komplikationer afslørede symmetri, hvilket indikerer nogen alvorlig publikationsbias (fig. 4). Fig. 2 en første flatus. b Diet starttidspunkt. c Hospital ophold
Fig. 3 a Samlet komplikationer. b anastomose-relaterede komplikationer
Fig. 4 Tragt plot af anastomose-relaterede komplikationer
Diskussion
Selvom laparoskopisk kirurgi er ofte udføres til behandling af mavekræft og LATG har været en meget fælles tilgang, er TLTG ikke almindeligt udført på grund af sin tekniske vanskeligheder. Esophagojejunal anastomose efter TLTG er en af de vanskelige procedurer på grund af vanskelighederne med pung-streng sutur og ambolt placering. Desuden bekymringer om potentialet for høj sygelighed og dødelighed begrænset begejstring for intracorporealt esophagojejunostomy. Med de seneste fremskridt i laparoskopiske instrumenter og akkumulering af operativ erfaring, kan esophagojejunostomy nu afsluttes laparoscopically. I denne undersøgelse sammenlignede vi resultaterne af TLTG at LATG i moderne patientkohorter på en enkelt institution i samme tidsrum med diagnosticering af en gastrisk cancer. Vi medtaget vores første erfaringer med TLTG og fandt, at resultaterne stadig var ganske sammenlignelig med den LATG tilgang.
Driftssikkerhed er et vigtigt fokus for kirurger, der udfører TLTG. I vores forskning, kun 15 patienter (13,9%) led af postoperative komplikationer. Både resultaterne af meta-analyse og vores data viste, at de tilsvarende komplikationer forekom i de to grupper. Baseret på den yderligere analyse af anastomose-relaterede komplikationer, såsom stenose, anastomotiske lækage, og blødning, blandt 108 patienter, led kun 4 patienter fra komplikationer, der var direkte forbundet med anastomose i gruppen af TLTG. Derfor er hastigheden af komplikationer relateret til anastomose var 3,7% med ingen signifikant forskel ved data fra vores center eller meta-analyse.
Anastomotiske lækage var en af de hyppigste genopbygning komplikationer og forekom hos 1,1%, hvilket er sammenlignes med forholdet i åben kirurgi. De lækager, efterfulgt af intraabdominal absces, kræves der ingen intervention. Lineær hæftemaskine side til side esophagojejunostomy kan reducere anastomotiske stenose, fordi der kan skabes en stomi større end 30 mm i diameter, når der anvendes 45 mm hæftemaskiner [18]. Dette er en af fordelene ved den lineære-hæftet metode frem cirkulær hæftning med hensyn til at reducere anastomotiske striktur. Den reducerede risiko for anastomotiske stenose kan bidrage til en bedre livskvalitet for patienterne, fordi symptomerne på stenose er en af de vigtigste faktorer forringer livskvaliteten hos patienter efter gastrektomi. den esophagojejunostomy fremstillet ved lineær eller cirkulær hæftemaskine, kunne imidlertid øge risikoen for anastomotiske blødning. I vores center, vi begyndte at bruge intracorporealt håndsyede esophagojejunostomy i september 2012, og der var ingen anastomotiske blødninger efter at.
Fordi genopbygningen del af TLTG kan være svært, nogle forskere mener, at længere driftstid krænker patientens udfald. I vores aktuelle undersøgelse, driftstiden for TLTG var ikke længere end LATG. På baggrund af vores TLTG erfaring, to punkter bidrage til dette: For det første blev proceduren for anastomose forenklet ved hjælp modificerede intrakorporale esophagojejunostomy teknikker. For det andet, er åbning og lukning af minilaparotomy undtaget i TLTG, hvilket kan forkorte driftstiden med 15 min. Bestemt, indlæringskurve også virkninger på driftstiden. Hvad mere er, dygtige kirurger er stand til at udføre operationen sikrere og hurtigere end ufaglærte kirurger.
Sammenlignet med indsnit ved epigastrium kræves af LATG, snittet i TLTG er mindre. Derfor TLTG er bedre kosmetisk løsning. Det er imidlertid ikke klart, om TLTG er virkelig mindre invasiv end LATG eller giver mange kliniske fordele for patienten udover kosmetiske faktorer. Baseret på vores data, den intraoperative blodtab i gruppen af TLTG var mindre end i gruppen af LATG, men denne værdi var ikke statistisk signifikant. I gruppen af LATG, kan blodtab stige på grund af hud incision og anastomose gennem små hudincision manuelt manipulation. Desuden skal esophageal stump trækkes ud fra bughulen når LATG udføres. Den trækker lægger stort pres på esophageal stump og måske endda forårsage tåreflåd og afblødning af milten kuvert. Imidlertid bør dette resultat tolkes med forsigtighed for variationen i blodtab mellem undersøgelser var høj, med heterogenitet som følge af forskellige metoder til estimering af blodtab.
Onkologiske resultater kritisk måle succesen af laparoskopisk kirurgi af maligne tumorer. Med korte opfølgende gange, de vigtigste indikatorer for onkologisk kvalitet er antallet af hentede lymfeknuder og kirurgisk resektion margin. Det er vores opfattelse, at en teknisk tilsvarende onkologisk resektion kan udføres uanset om der anvendes den LATG eller TLTG tilgang. Som sådan ville vi har hverken procedure er teknisk overlegen ej heller at høste et tilstrækkeligt antal lymfeknuder i høj grad af teknikken med kirurgen og på patologisk analytisk variabilitet. meta-analyse viste imidlertid, at antallet af høstede lymfeknuder TLTG var mere end LATG med en marginal forskel (P
= 0,06). Men i de inkluderede studier og vores center, kirurger udføre LATG under deres tidlige periode og TLTG i den sene periode. Mængden af dissekerede laparoskopisk lymfeknuder tæt forbinder med de kirurgiske færdigheder. Og således, sådan tidsforskel syntes at forbinde til de klinisk tydelige forskelle i resektion af lymfeknuder.
I de senere år forskellige modificerede intrakorporale esophagojejunostomy teknikker er blevet rapporteret, såsom laparoskopisk pung-streng sutur teknik under anvendelse Endo Stitch (Covidien ) [19], Endo-PSI (Hope Electronics) [20], eller en hemi-dobbelt hæftning teknik [21]. Endnu to intrakorporale genopbygning metoder kan være mest repræsentative; én ved hjælp af en transoralt indsat ambolt (Orvil, Covidien) for at gøre en ende-til-side esophagojejunostomy [22], den anden ved hjælp af lineære hæftemaskiner at lave en side-til-side anastomose [23]. den optimale metode til esophagojejunostomy i LTG er dog fortsat, at der etableres. Den Orvil metode bærer den mulige risiko for svælg eller esophageal skade som følge af passagen af ambolten hoved på niveau med tracheal forgrening. Dette kan resultere i abdominal infektion på grund af en forurenet Orvil rør og en overlappende anastomose linje på esophagojejunostomy site. Det forlyder, at TLTG med lineær-hæftet anastomose er en enkel, realistisk valg med færre postoperative genopbygning komplikationer [18]. Den har den yderligere begrænsning for at kræve en tilstrækkelig esophageal længde og nødvendiggør nedtagning mere af spiserøret i mediastinum. Især når den mere proximale spiserøret skal transekteret, manipulation under anvendelse af en endoskopisk lineær hæftemaskine bliver meget vanskelig. Den traditionelle tilgang af cirkulær hæftemaskine ambolt er også begrænset til placering af cirkulære hæftemaskiner, der er uacceptabel i laparoskopisk kirurgi på grund af fraværet af en matchende rør og større størrelse. Den pneumoperitoneum var sårbare over placeringen, så visionen er uklar. Begrænsningerne resulterede fra den mekaniske tilgang overvindes ved håndsyede esophagojejunostomy. Processen med sutur bør være klart bemærket under high-definition laparoskopi, hvilket gør anastomose pålidelige. Desuden, hvis betjeningsplads er stort, og der er ingen spænding i hele anastomose procedure. Også, er denne metode ikke brug for en længere esophageal stump. Men håndsyede metode kræver, at operatører med stor erfaring med laparoskopisk sutur procedurer, og det kan tage længere tid. Baseret på vores erfaringer, bør den lineære hæftemaskine indstilles til patienter med læsioner i de lavere Cardia og krop samt fundus af maven. Som for patienter med læsioner i den midterste og øvre mavemunden, kan vælges den cirkulære hæftemaskine til at rumme den kirurgiske margin. Endelig, hvis kirurgen har erfaring i laparoskopisk håndsyede teknik, og det kan anvendes efter total gastrektomi, uanset hvor svulsten er placeret.
Der er flere begrænsninger for vores studier. Først alle de udfald skyldtes Østasien, hvor den gennemsnitlige BMI er lavere end en almindelig vestlig BMI. Dog ville vores resultater også være egnet til vestlige patienter, fordi intracorporealt rekonstruktion er nemmere end genopbygning gennem minilaparotomy hos overvægtige patienter. Det andet er der en forskel i den tidsperiode, hvor hver af de kirurgiske procedurer blev udført. LATG er blevet udført siden marts 2006, mens TLTG er blevet udført siden november 2007. Forskellige operative faktorer relateret til selve proceduren, såsom kirurgiske instrumenter, suturer, og lægemidler kan have påvirket resultaterne. Derudover kan der være forskelle i operatørens dygtighed og perioperative pleje protokoller blandt de kirurgiske grupper. For det tredje analyserede størstedelen af studierne kun fokuseret på total gastrektomi. Men de inkluderede studier haft tilfælde af proksimal gastrektomi fordi prøvestørrelse af de resterende undersøgelser er for lille til endelige konklusioner og jo større antal patienter i en meta-analyse, at jo mere magt detektere en mulig behandling effekt [16] . Derfor har vi ikke udelukke undersøgelsen. Selv sådan et lavt antal ikke indebærer en betydelig skævhed, er det stadig kan føre til klinisk heterogenitet.
Konklusioner
aktuelle undersøgelse viste, at TLTG er et realistisk valg for mavecancerpatienter, med sammenlignelige resultater til LATG tilgang . Men mere metodisk høj kvalitet sammenlignende undersøgelser er nødvendige for at tilstrækkeligt vurdere status for TLTG
Forkortelser
CT:.
Computertomografi
EUS:
endoskopisk ultralydsundersøgelse
LAG:
laparoskopisk-assisteret gastrektomi
LATG:
laparoskopisk-assisteret total gastrektomi
LTG:
laparoskopisk total gastrektomi
MR:
magnetisk resonans
RR:
risikoforhold
TLDG:
helt laparoskopisk distal gastrektomi
TLG:
helt laparoskopisk gastrektomi
TLTG:
helt laparoskopisk total gastrektomi
masseødelæggelsesvåben:
vægtet gennemsnitlig forskel
erklæringer
Tak
Dette arbejde blev støttet af midler fra Department of Health of Zhejiang-provinsen, Kina (Grant nr. 2015116990). Forfatterne takker Hendi Maher fra Australien til redigering engelsk
Open AccessThis artiklen distribueres under betingelserne i Creative Commons Attribution 4.0 International License (http:.. //Creativecommons org /licenser /ved /4. 0 /), som tillader ubegrænset brug, distribution og reproduktion i ethvert medie, forudsat du give passende kredit til den oprindelige forfatter (e) og kilden, give et link til Creative Commons-licensen, og angive, om ændringer var lavet. Alle forfattere læst og godkendt den endelige manuskript.
 Nyt værktøj til at tyde tarmmikrobiomet
Nyt værktøj til at tyde tarmmikrobiomet
 Undersøgelse afslører antivirale virkninger af curcumin
Undersøgelse afslører antivirale virkninger af curcumin
 Nyt forsøg viser forbedret overlevelse for patienter med avanceret kolorektal BRAF-mutant kræft
Nyt forsøg viser forbedret overlevelse for patienter med avanceret kolorektal BRAF-mutant kræft
 Kost med lavt fermenteret kulhydrat forbedrer livskvaliteten for patienter med IBD
Kost med lavt fermenteret kulhydrat forbedrer livskvaliteten for patienter med IBD
 RNA -sekventering giver ny indsigt i mikrobiomet
RNA -sekventering giver ny indsigt i mikrobiomet
 Foranstaltninger til at forhindre SARS-CoV-2-transmission gennem spildevand i fattige regioner
Foranstaltninger til at forhindre SARS-CoV-2-transmission gennem spildevand i fattige regioner
 Hvorfor COVID-19-patienter har flere patogene bakterier i næsen
Forskere sammenlignede nasal mikrobiomet hos patienter med coronavirus sygdom 2019 (COVID-19), raske individer, og sundhedspersonale. Disse undersøgelser indikerede en stigning i patogenet Pseudomona
Hvorfor COVID-19-patienter har flere patogene bakterier i næsen
Forskere sammenlignede nasal mikrobiomet hos patienter med coronavirus sygdom 2019 (COVID-19), raske individer, og sundhedspersonale. Disse undersøgelser indikerede en stigning i patogenet Pseudomona
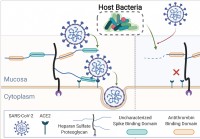 Humant mikrobiom beskærer slimhindeglykaner,
påvirker SARS-CoV-2 infektion Et internationalt forskerteam har gennemført en undersøgelse, der viser, at forskelle i det humane mikrobiom kan påvirke alvorligt akut respiratorisk syndrom coronavirus
Humant mikrobiom beskærer slimhindeglykaner,
påvirker SARS-CoV-2 infektion Et internationalt forskerteam har gennemført en undersøgelse, der viser, at forskelle i det humane mikrobiom kan påvirke alvorligt akut respiratorisk syndrom coronavirus
 Spredes coronavirus gennem afføring?
En opsigtsvækkende undersøgelse fra Kina, offentliggjort i tidsskriftet Gastroenterologi marts 2020, rapporterer, at den nye coronavirus SARS-CoV-2 kan sprede sig via afføring såvel som den mere vel
Spredes coronavirus gennem afføring?
En opsigtsvækkende undersøgelse fra Kina, offentliggjort i tidsskriftet Gastroenterologi marts 2020, rapporterer, at den nye coronavirus SARS-CoV-2 kan sprede sig via afføring såvel som den mere vel