gástrica revisión sistemática y meta-análisis de totalmente laparoscópica frente a
laparoscópica asistida por gastrectomía distal para el cáncer gástrico
Resumen Antecedentes
totalmente laparoscópica gastrectomía distal (TLDG) ha sido desarrollado con el fin de mejorar la calidad quirúrgica y la superación de las limitaciones de la gastrectomía distal laparoscópica asistida convencional (LADG) para el cáncer gástrico. El objetivo de este estudio fue determinar el grado de evidencia en apoyo de estos ideales.
Métodos
Una revisión sistemática de los dos tipos de operación (LADG y TLDG) se llevó a cabo para evaluar los resultados a corto plazo, incluyendo la duración de la operación, recuperado ganglios linfáticos, pérdida estimada de sangre, estado de los márgenes de resección, complicaciones técnicas postoperatorias y la estancia hospitalaria.
Resultados
Doce estudios clínicos observacionales no aleatorios que incluyeron 2.255 pacientes cumplieron con los criterios de elegibilidad. El tiempo operatorio no fue estadísticamente diferente entre los grupos (P Hotel > 0,05). El número de ganglios linfáticos recuperados y la longitud margen de resección en TLDG fueron comparables con los de LADG. la pérdida de sangre estimada fue significativamente menor en TLDG de aquel en el GAL (P Hotel < 0,01). En comparación con LADG, TLDG también implicó la estancia hospitalaria postoperatoria menor (P Hotel < 0,01) y el tiempo anterior a la ingesta de dieta blanda (P Hotel < 0,05). Es hora de flato y complicaciones postoperatorias fueron similares para los dos enfoques operativos.
Conclusiones
TLDG pueden ser un enfoque técnicamente segura, factible y favorable en términos de una mejor estética, menor pérdida de sangre, y una recuperación más rápida en comparación con LADG. Palabras clave
El cáncer gástrico gastrectomía laparoscópica intracorpórea anastomosis metanálisis Antecedentes
Desde que se informó por primera vez en 1994 [1], la laparoscopia asistida por gastrectomía distal (LADG) para el cáncer gástrico ha experimentado un rápido desarrollo y ganado popularidad en los últimos 20 años. En comparación con la gastrectomía abierta tradicional, la mayoría de los estudios han reportado que LADG puede lograr un mejor resultado estético, estancia hospitalaria más corta, más rápida recuperación postoperatoria, y una mejor calidad de vida postoperatoria [2-5]. Algunos estudios informaron que los pacientes que reciben gastrectomía laparoscópica (LG) tienen beneficios clínicos similares a largo plazo como los que reciben la laparotomía [6,7]. Francia El versión más popular de LG es la gastrectomía distal laparoscópica asistida (LADG) para el carcinoma gástrico inferior, en el que la disección de ganglios linfáticos se completó bajo el laparoscopio. Luego se hace una incisión auxiliar epigastrio para facilitar la escisión de la muestra y la reconstrucción del tracto digestivo. Otra versión es la gastrectomía total laparoscópica (TLDG) también para el carcinoma gástrico inferior, que se caracteriza por una anastomosis intracorpórea sin incisión auxiliar y no tocar del tumor; se considera 'incisiones', con la excepción de las heridas de trocar [8]. Sin embargo, menos los estudios se han centrado en la viabilidad y la seguridad de TLDG, que consideramos como un abordaje laparoscópico con anastomosis intracorpórea, dados los problemas de seguridad asociados con la reconstrucción laparoscópica del tracto gastrointestinal. Sin embargo, el procedimiento de anastomosis, que lo distingue de la cirugía asistida por laparoscopia totalmente, podría afectar a los resultados a corto plazo de este tipo de cirugía. Por lo tanto, podría resultar interesante comparar los resultados de TLDG con LADG. Y, hemos realizado este metanálisis para aclarar la viabilidad y la seguridad de TLDG y evaluar los méritos relativos de TLDG comparación con LADG.
Métodos Estrategia de búsqueda
búsquedas sistemáticas de PubMed, Cochrane Library, y Web of La ciencia se llevaron a cabo para identificar los artículos publicados hasta el año 2015 a febrero que en comparación LADG y TLDG. Los términos de búsqueda "adenocarcinoma gástrico ',' cáncer gástrico", "laparoscópica", "laparoscopia", "gastrectomía", "completo", "completo", "totalmente", "intracorporal, 'y' endocorporeal 'se utilizaron. Se revisaron todas las referencias de los artículos recuperados para identificar todos los estudios potenciales. El lenguaje de las publicaciones se limitó a Inglés
Los criterios de elegibilidad
Todos los estudios clínicos deben cumplir los siguientes criterios para el meta-análisis:. (1) publicado en Inglés con los datos comparando LADG y TLDG; (2) los criterios de selección claros caso, que contenga al menos la siguiente información: el número de casos, métodos quirúrgicos, y los datos perioperatoria; y (3) si existe un solapamiento entre los autores o centros, cuanto mayor sea la calidad o la literatura más reciente fue seleccionado. Se excluyeron los documentos que contengan cualquiera de los siguientes: (1) o gastrectomía asistida por robot laparoscópica asistida con la mano; (2) gastrectomía total o proximal; (3) casos de carcinoma gástrico no; y (4) estudios en los que < 2 de los índices estudiados fueron reportados, o era difícil de calcular estos de los resultados de la extracción
datos y la evaluación de la calidad
Dos autores extrajeron de forma independiente los datos mediante una hoja de datos unificada. y temas polémicos fueron resueltos por discusión. Los datos extraídos incluyeron: autor, período de estudio, la región geográfica, el número de pacientes, tiempo de operación, la pérdida de sangre, número de ganglios linfáticos recuperados, proximales y distancia margen distal, el uso de analgésicos, tiempo de flatos, el tiempo para la ingesta oral, duración de la hospitalización quedarse, y la morbilidad, la mortalidad y las complicaciones relacionadas con la anastomosis-, que se clasifica como la fuga anastomótica, estenosis, y la hemorragia. La calidad de los estudios clínicos observacionales se evaluó utilizando la Escala de Evaluación de la Calidad de Newcastle-Ottawa (NOS). Esta escala varía de 0 a 9 estrellas: los estudios con una puntuación igual o superior a 6 fueron considerados metodológicamente sólido análisis estadístico
Las variables continuas se evaluó a través de la diferencia de medias ponderada (DMP), y las variables dicotómicas se analizaron utilizando. el riesgo relativo (RR). La heterogeneidad estadística, lo que indica la varianza entre los estudios, se evaluó de acuerdo con la Higgins me
2 Estadística [9]. Para dar cuenta de la heterogeneidad clínica, que se refiere a la diversidad relevante para situaciones clínicas, se utilizó el modelo de efectos aleatorios basado en el método de DerSimonian y Laird. sesgo de publicación potencial se determinó mediante la realización de una inspección visual de los gráficos de embudo informal en base a las complicaciones. Los datos fueron analizados mediante Review Manager Versión 5.1 (RevMan 5.1) software descargado de la Biblioteca Cochrane. P Hotel < 0,05 fue considerado estadísticamente significativo.
Resultados
Estudios seleccionados sobre The estrategia de búsqueda inicial recuperaron 2.668 publicaciones en Inglés. Después se revisaron los títulos y los resúmenes, se excluyeron los papeles sin una comparación de LADG y TLDG, que dejó 18 estudios comparativos, 6 [10-15] de los cuales no cumplieron con los criterios de inclusión y fueron excluidos. Esto dejó un total de 12 estudios observacionales [16-27], todos los cuales eran accesibles en formato de texto completo. Un diagrama de flujo de las estrategias de búsqueda, que incluye las razones de la exclusión de los estudios, se ilustra en la Figura 1. Figura 1 Diagrama de flujo de las estrategias de búsqueda bibliográfica. LADG, laparoscópica asistida gastrectomía distal; TLDG, gastrectomía distal laparoscópica totalmente [10-27].
Estudiar las características y la calidad
Un total de 2.255 pacientes fueron incluidos en el análisis con 1.228 someterse LADG (54,5%) y 1.027 someterse TLDG (45,5%). Todos los estudios tuvieron datos asiáticos de Japón, Corea y China (tres de Japón, siete de Corea, dos de China). En general, la calidad de los estudios incluidos fue satisfactoria. De acuerdo con la NEP, 1 de los 12 estudios de observación tiene 9 estrellas, 1 artículo tiene 8 estrellas, 7 artículos consiguieron 7 estrellas, y los 3 restantes consiguió 6 estrellas. La Tabla 1 presenta las características de los estudios incluidos, mientras que la Tabla 2 se presenta la evaluación de la calidad basado en la NOS.Table 1 Resumen de los estudios incluidos en el meta-análisis
Autor
Nación
año
período de estudio
Tamaño de la muestra
Nivel de linfadenectomía
Reconstrucción
LADG
TLDG
canción [16]
Corea
2008
2005-2006
20
20
D1 + β, D2
BI, B-II, RY
Ikeda [17]
Japón
2009
2005-2007
24
56
D1 + β, D2
BI, RY
Kinoshita [18]
Japón
2011
2007-2009
41
42
D1 + α /β, D2
BI
Kim MG [19]
Corea
2011
2009-2010
328 239
D2
BI
Lee [20]
Corea
2012
2004-2011
269 130
D1 + α /β, D2 sobre B-II
Kim DG [21]
Corea
2013
2009-2012
106
60
D1 + β, D2
BI
Kim HG [22]
Corea
2013
2005-2012
136 111
D1 + β, D2
BI , B-II
Choi [23]
Corea
2013
2007-2012
35
37
D1 + α /β, D2
BI, B- II, RY
[24] china china
2014
2004-2013
93
147
D2
BI, B-II
Zhang [25 Chen ] china china
2014
2012-2013
25 página 11
D2 sobre B-II
Han [26]
Corea
2014
2005-2013
77
134
D1 + α /β, D2
BI, B-II, RY
Kanaji [27]
Japón
2014
2010-2012
74
40
D1 + α /β, D2
BI, B-II, RY
BI, Billroth-I; B-II, Billroth-II; RY:. Roux-en-Y
Evaluación de la calidad Tabla 2 sobre la base de la NEP para los estudios observacionales
Autor
Selección (de 4) guía empresas comparabilidad (de un total de 2)
resultados (de 3)
total (de un total de 9)
La representatividad de la cohorte expuesta
Selección de cohorte no expuesta
Comprobación de la exposición
Resultado no presente en el inicio del estudio
Evaluación de los resultados de
Duración del seguimiento
Adecuación del seguimiento hasta
canción de * *
* *
** *
página 7
Ikeda
* *
* *
** *
página 7
Kinoshita
* *
* *
** *
* página 8
Kim MG
* *
* *
* *
página 6
Lee
*
* * *
** *
página 7
Kim DG
* *
* *
*
* *
página 7
Kim HG
* *
* *
* *
página 6
Choi
* *
* *
** *
página 7
Chen
* *
* * *
* *
* *
página 9
Zhang
* *
* *
** *
página 7 Han
* *
* *
* *
página 6
Kanaji
* *
*
* **
* página 7 Francia El NOS escala varía de 0 a 9 estrellas: los estudios con una puntuación igual o superior a 6 fueron considerados metodológicamente sólido. De acuerdo con la NEP, 1 de los 12 estudios de observación tiene 9 estrellas, 1 artículo tiene 8 estrellas, 7 artículos consiguieron 7 estrellas, y los 3 restantes consiguió 6 estrellas.
Efectos intraoperatorias
Los 12 estudios informaron el tiempo de operación [16-27]. El presente análisis no mostró diferencias estadísticamente significativas en el tiempo de funcionamiento de los dos grupos (DMP = 7,59 min; IC del 95%, -8,08 a 23,25; P = 0,34
) (Figura 2). Diez estudios informaron la pérdida de sangre [16-18,20,21,23-27]. la pérdida de sangre intraoperatoria fue significativamente menor en el TLDG en comparación con el grupo LADG (DMP = 36,92 ml; IC del 95%, 13,43-60,41 ml; P Hotel < 0,01) (Figura 3). No se encontró diferencia estadística entre los dos grupos en términos del número de ganglios linfáticos cosechados (DMP = -1,01; IC del 95%, -2,07 a 0,07; P = 0,06
) (Figura 4). La longitud del margen de resección proximal fue similar en ambos grupos (DMP = -0.48 cm; IC del 95%, -1,28 a 0,31 cm; P = 0,23
). Sin embargo, la distancia margen distal de TLDG era más larga que la de la LADG con una diferencia marginal (DMP = -0,51 cm; IC del 95%, -1,06 a 0,05 cm; P = 0,07
). Todos los resultados de efecto intraoperatorias se resumen en la Tabla 3. La figura 2 Meta-análisis de los datos agrupados: tiempo de operación. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; SD, desviación estándar; . TLDG, gastrectomía distal laparoscópica totalmente
Figura 3 El metanálisis de los datos combinados: la pérdida de sangre intraoperatoria. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; SD, desviación estándar; . TLDG, gastrectomía distal laparoscópica totalmente
Figura 4 Meta-análisis de los datos agrupados: los ganglios linfáticos recuperados. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; SD, desviación estándar; TLDG, gastrectomía distal laparoscópica totalmente. Resultados a corto plazo sobre Table 3 combinados de meta-análisis
Resultados
Número de estudios
Tamaño de la muestra
heterogeneidad ( P, I 2) guía empresas de tamaño general del efecto
IC del 95% del efecto total
valor
P
LADG
TLDG
tiempo de funcionamiento (min) página 12
1.228 1.027
Hotel < 0,01, 97%
DMP = 7,59
-8,08-23,25
0,34
pérdida de sangre (ml)
10
764
677 Restaurant < 0,01, 92%
DMP = 36,92
13,43-60,41 Hotel < 0,01
ganglios linfáticos recuperados
10
1.045
833
0,23, 23%
DMP = -1.01 -2.07
a 0,07
0,06
margen proximal (cm) página 8
982 874
Hotel < 0,01, 96%
DMP = -0,48 -1,28 a 0,31
0,23
margen distal (cm) página 5
846
647 Hotel < 0,01, 74%
DMP = -0.51 -1.06
a la 0.05
0,07
Analgésicos utilizar (veces) página 5
764
491 Hotel < 0,01, 84%
DMP = 0,52
-0.17 a 1.21
0,14
Tiempo hasta el primer flato (días): perfil 10
882
763
< 0,01, 96%
DMP = 0,23
-0.13 a 0.59
0,21
a la dieta líquida (días) guía 6
292 333
< 0,01, 92%
DMP = 0,30
-0.15 a 0.75
0,19
a la dieta blanda (días)
página 5 571 522
Hotel < 0,01, 81%
DMP = 0,60
0.04 a la 1.17 0.04
estancia hospitalaria (días) página 12
1228
1027 Hotel < 0,01, 80%
DMP = 0,68
0,17-1,18 Hotel < 0,01
complicaciones en general página 12
1228
1027
0,41, 3%
RR = 0,97
0,75-1,27
0.85
RR, la relación de riesgo; Armas de destrucción masiva, la diferencia de medias ponderada.
La evolución postoperatoria
El dolor postoperatorio fue evaluado por los tiempos de analgésicos utiliza [16,18-21]. Si bien, los tiempos medios de uso de analgésicos fue menor en el grupo TLDG, que no logró alcanzar significación estadística (DMP = 0,52; IC del 95%, -0.17 a 1,21; P = 0,10
) (Figura 5). Figura 5 El metanálisis de los datos agrupados: analgésicos utilizan. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; SD, desviación estándar; TLDG, gastrectomía distal laparoscópica totalmente.
Flatus es una de las medidas de resultado para evaluar la recuperación postoperatoria de las funciones gastrointestinales [16-19,21-25,27]. No se observó ninguna diferencia significativa entre los dos grupos en cuanto al tiempo hasta el primer flato (DMP = 0,23 los días; IC del 95% -0.13 a 0,59 días; P = 0,21
), al igual que el tiempo para reiniciar dieta líquida (DMP = 0,30 los días; IC del 95%, -0.15 a la 0,75; P = 0,19
) (Figura 6). Sin embargo, los pacientes en el grupo TLDG fueron capaces de reanudar la dieta blanda anterior (DMP = 0,60 los días; IC del 95%, 0,04 a 1,17; P = 0,04
) después de la cirugía. Por otra parte, la estancia media postoperatoria fue de 0,68 días más corto para los pacientes TLDG con una diferencia significativa (DMP = 0,68 los días; IC del 95%, 0,17 a la 1,18; P Hotel < 0,01) (Figura 7). Figura 6 El metanálisis de los datos agrupados: tiempo hasta el primer flato. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; SD, desviación estándar; . TLDG, gastrectomía distal laparoscópica totalmente
Figura 7 Meta-análisis de los datos agrupados: estancia hospitalaria postoperatoria. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; SD, desviación estándar; TLDG, gastrectomía distal laparoscópica totalmente.
Cinco estudios informaron índice de respuesta inflamatoria tales como glóbulos blancos (WBC) y la proteína C-reactiva (PCR) [16-18,20,21]. Los resultados fueron divergentes, y sólo dos estudios informaron un recuento de PCR significativamente menor para TLDG en comparación con LADG el día después del 7 [17,18].
La morbilidad se describe en los 12 estudios [16-27], y no había diferencia significativa en la morbilidad postoperatoria (CI RR = 0,97, 95%, 0,75 a 1,27, P = 0,85
) (Figura 8). La inspección visual del gráfico en embudo reveló simetría, indicando que no hay sesgo de publicación grave (Figura 9). Después de un análisis más detallado, las complicaciones relacionadas con la anastomosis-, que se clasifica como la fuga anastomótica, estenosis, y la hemorragia, también fueron similares entre los dos grupos (RR = 0,86; IC del 95%, 0,46 a 1,63; p = 0,65
), como fue la tasa de absceso abdominal o acumulación de líquido (RR = 1,08; IC del 95%, 0,51 a la 2,29; P = 0,84
). Las complicaciones postoperatorias específicas incluidas en los estudios se resumen en la Tabla 4. La figura 8 Meta-análisis de los datos agrupados: las complicaciones en general. IC: intervalo de confianza; LADG, laparoscópica asistida gastrectomía distal; TLDG, gastrectomía distal laparoscópica totalmente.
Figura 9 gráficos en embudo de las complicaciones postoperatorias en general. RR, la relación de riesgo; SE, error estándar.
Tabla 4 Revisión sistemática de las complicaciones postoperatorias
Autor
Grupo
Número total de eventos
complicaciones especificadas
canción de LADG
20 página 3
infección de la herida × 1, íleo × 1, absceso abdominal × 1 | TLDG
20
1 | abdominal sangrado × 1 | Ikeda
LADG
24 página 3
infección de la herida × 1, 2 × atelectasia
TLDG
56 página 3
infección de la herida × 2, fugas de páncreas × 1 | Kinoshita
LADG
41 página 6
infección de la herida × 2, absceso abdominal × 1, hemorragia anastomótica × 1, 1 × estenosis de la anastomosis, pancreatitis × 1 | TLDG
42 página 6
infección de la herida × 2, absceso abdominal × 2, pancreatitis × 1, colecistitis × 1 | Kim MG
LADG
328
21
complicaciones de la herida × 11, una fuga de anastomosis × 2, estenosis de anastomosis × 1, 2 × anastomosis hemorragias, abscesos abdominales × 4, hemorragia abdominal × 1 | TLDG
239 página 9
complicaciones de la herida, 2 × × fuga de anastomosis 1, la anastomosis sangrado × 1, absceso abdominal × 3, hemorragia abdominal × 1, íleo paralítico × 1 | Lee
LADG
269
21
duodenal fugas muñón × 10, una fuga de anastomosis × 3 , hemorragia abdominal × 2, obstrucción aferente bucle × 1, estasis gástrica × 5
TLDG
130 página 11
duodenal fugas muñón × 3, la fuga de anastomosis × 1, hemorragia abdominal × 4, la obstrucción del asa aferente × 1, 2 × estasis gástrica
Kim DG
LADG
106 página 6
anastomosis fugas × 1, acumulación de líquido × 4, infección respiratoria × 1 | TLDG
60
8
anastomosis fugas × 1, 2 × acumulación de líquido, infección respiratoria × 1, seroma de la herida × 1, retraso del vaciamiento gástrico × 2, sitio de la hernia trocar × 1 | HG Kim
LADG
136
20
fuga anastomótica × 6, absceso abdominal × 2, 4 × problema de la herida, hemorragia abdominal × 2, pancreatitis × 1, complicación pulmonar × 2, complicación hepática × 1, obstrucción de la salida × 1, España TLDG
111
21
fuga anastomótica × 3, absceso abdominal × 2, el problema de la herida × 2, 4 × hemorragia abdominal, sangrado luminal × 2, íleo × 2, 3 × pancreatitis, complicaciones hepáticas × 3, corazón complicación × 2, estasis × 2
Choi
LADG
35 página 7
infección de la herida × 1, 2 × estasis, fugas × 1, 2 × complicación pulmonar, complicación renal × 1, cerebral miocardio × 1 | TLDG
infección de la herida 37 página 13
× 1, absceso abdominal × 1, fugas × 4, hemorragia abdominal × 1, 2 × pancreatitis, complicación pulmonar × 2, complicación hepática × 1 , España Chen
LADG
93
10
anastomosis fugas × 1, hemorragia × 1, absceso abdominal × 3, infección pulmonar × 2, retraso del vaciamiento gástrico × 2, lymphorrhea × 1
TLDG
147
16
anastomosis fugas × 1, 2 × hemorragia, absceso abdominal × 2, 3 × infección pulmonar, retrasa el vaciado gástrico × 4, lymphorrhea × 2, íleo × 1, 1 × fístula pancreática
Zhang
LADG
25
4 de la infección de la herida × 2, íleo × 2
TLDG página 11
1 | duodenal fugas muñón × 1 | Kanaji
LADG
74
4 de retraso del vaciamiento gástrico × 1, 2 × infección de la herida, edema pulmonar agudo × 1 | TLDG
40
0
Discusión
Actualmente, el efecto de seguridad y terapéutico de LADG se ha confirmado preliminarmente [28]. Sin embargo, anastomosis extracorpórea se lleva a cabo en un espacio de trabajo limitado con la visión restringida, por lo que es un procedimiento difícil, especialmente en pacientes obesos [29]. Extensión de la laparotomía es a menudo necesario para obtener una mejor vista de anastomosis segura siguiente LADG en pacientes obesos. TLDG se introdujo en la esperanza de superar la dificultad de reconstrucción, especialmente en los pacientes obesos. López et al
. [30] ha informado de la cirugía TLDG tan temprano como en 1996, pero este procedimiento no se popularizó y se desarrolló en un largo período de tiempo debido a la gran dificultad de la reconstrucción laparoscópica tracto digestivo y las preocupaciones sobre la seguridad de la anastomosis. En los últimos años, el desarrollo de instrumentos laparoscópicos y la acumulación continua de experiencia quirúrgica contribuyen al aumento de la madurez de la técnica de anastomosis gastrointestinal laparoscópica. Sobre todo, la aparición del método en forma de delta hace que la laparoscópica de Billroth I Gastroduodenostomía posible, lo que promueve en gran medida el desarrollo de TLDG. Algunos informes han descrito los beneficios de la anastomosis intracorpórea, como el tamaño de la herida pequeña y la recuperación intestinal temprana [31]. Independientemente de los beneficios, hubo algunos temen que la introducción de TLDG daría lugar a tiempos más largos de operación, una mayor incidencia de complicaciones quirúrgicas, y más conversiones a laparotomía abierta que LADG, especialmente durante la fase de introducción de TLDG. Dada la falta de apoyo de gran escala estudios controlados aleatorios (ECA), la seguridad y el valor terapéutico de mini-invasiva de la cirugía TLDG son objeto de controversia. Por lo tanto, esta investigación lleva a cabo un análisis exhaustivo de los datos relevantes existentes de TLDG-LADG estudios comparativos utilizando un metanálisis para proporcionar una evaluación relativamente objetiva sobre la cirugía de TLG.
Dada la dificultad de la reconstrucción laparoscópica tracto digestivo, los investigadores se preocupan de que puede TLDG conducir a tiempo operatorio prolongado. Sin embargo, los resultados de este estudio mostraron que el tiempo de funcionamiento total del grupo TLDG no era más largo que el grupo LADG. El estudio realizado por Lee et al
. [20] y Han et al
. [26] incluso mostró un tiempo de anastomosis corta en el grupo TLDG que en el grupo LADG. Esto puede resultar principalmente del hecho de que los actuales laparoscópicos anastomosis Billroth I y Billroth II generalmente se completan con la ayuda de grapadora laparoscópica en lugar de la técnica de sutura laparoscópica. Estudios previos han informado de que se necesitan al menos 20 a 40 casos para estabilizar el procedimiento quirúrgico para TLDG y para superar la curva de aprendizaje inicial incluso para los cirujanos con experiencia suficiente en gastrectomía laparoscópica [22,32]. TLDG podría introducirse con seguridad por los miembros quirúrgicos que tenían experiencia con LADG. Sin embargo, TLDG requiere más habilidad con las técnicas laparoscópicas que LADG, y es necesario que un cirujano estar bien entrenado al comenzar a realizar TLDG. Los métodos más representativos de la gastrectomía distal son una anastomosis en forma de delta para realizar una Billroth I Gastroduodenostomía y un método grapadora lineal para llevar a cabo un lado de lado a Billroth II gastroyeyunostomía [33,34]. Además, evita TLDG de corte y sutura de la pequeña incisión en el epigastrio, lo que conduce a un tiempo de operación más corto. La pérdida de sangre intraoperatoria en el grupo TLDG es significativamente menor que en el grupo de LADG. Hay dos razones: aumento de la hemorragia resultante de la incisión auxiliar y estiramiento excesivo para el estómago remanente puede dañar los tejidos circundantes y causar sangrado. Sin embargo, este resultado debe interpretarse con prudencia debido a la heterogeneidad entre los estudios era alta y no se informaron detalles de los estudios agrupados en relación con los métodos de estimación de la pérdida de sangre.
En cuanto a medidas de recuperación postoperatoria, el grupo TLDG se asoció con suave antes la ingesta de la dieta y la estancia hospitalaria postoperatoria. Du et al
. informaron de una significativa menos días de analgésicos utilizan en el grupo de TLDG que el grupo LADG [35]. El grupo mostró TLDG post estancia hospitalaria más corta que el grupo LADG, y no hubo diferencias en la complicación operativa, recuento de glóbulos blancos, y el nivel de CRP en suero. TLDG se ha demostrado que conducen a una recuperación más rápida de la función intestinal que con LADG y resecciones abiertas. tamaño pequeña herida, no incidencia de complicación operativa, y la recuperación de la función intestinal anterior parecen estar asociados con estancia post-hospitalaria más corta del grupo TLDG. Hay una posibilidad de que TLDG es un procedimiento menos invasivo que LADG.
Nuestro estudio mostró que no había diferencia significativa en las complicaciones postoperatorias globales entre el grupo y el grupo TLDG LADG. Los resultados de un análisis en profundidad sobre las complicaciones anastomóticas estrechamente asociados con la reconstrucción del tracto digestivo (fuga anastomótica, estenosis de la anastomosis, y el sangrado de la anastomosis) tampoco mostraron diferencias significativas entre estos dos grupos. Algunas investigaciones muestran que TLDG no es inferior a LADG en cuanto a la seguridad general y la relacionada con la seguridad de la anastomosis-[36,37]. Además, algunos expertos creen que TLDG puede aumentar el riesgo de infección abdominal debido a su requerimiento para abrir temporalmente la cavidad del estómago bajo la laparoscopia [35]. Sin embargo, este estudio también encontró ninguna diferencia significativa en la infección abdominal entre dos grupos. descompresión gastrointestinal adecuada antes de abrir la cavidad del estómago y el lavado peritoneal local después de completar la anastomosis podría disminuir la infección abdominal [33].
resultado oncológico es una medida fundamental del éxito en la cirugía laparoscópica para tumores malignos. El número de los ganglios linfáticos recuperados y margen de resección quirúrgica son los principales indicadores de calidad quirúrgica oncológica. La presente meta-análisis mostró que el número de ganglios linfáticos recuperados con TLDG era más que eso para LADG con una diferencia marginal (P
= 0,06). Causando la linfadenectomía en ambos enfoques teóricamente eran similares, inferimos que la mayoría de los cirujanos introducen TLDG cuando habían sido experimentados con LADG y competentes en la linfadenectomía. Además, la distribución asimétrica de la clasificación de tumores o la extensión de la linfadenectomía hace que la comparación de los ganglios linfáticos cosechados inherentemente defectuoso y en un alto riesgo para los factores de confusión. Además, nuestro meta-análisis demostró un margen distal reducida en el grupo LADG en comparación con el grupo TLDG también con una diferencia marginal (P
= 0,07). Todos los autores leído y aprobado el manuscrito final.
 ¿Qué necesita saber sobre la H. pylori:una de las causas más comunes de úlceras estomacales?
¿Qué necesita saber sobre la H. pylori:una de las causas más comunes de úlceras estomacales?
 Colitis ulcerosa
Colitis ulcerosa
 ¿Por qué mi orina huele tan mal?
¿Por qué mi orina huele tan mal?
 ¿Qué es la terapia con haz de protones para el cáncer?
¿Qué es la terapia con haz de protones para el cáncer?
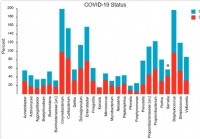 La composición y estructura del microbioma nasofaríngeo se relacionan con la gravedad de la enfermedad COVID-19
La composición y estructura del microbioma nasofaríngeo se relacionan con la gravedad de la enfermedad COVID-19
 La angioplastia puede ser riesgosa para las personas con problemas de circulación en las piernas
La angioplastia puede ser riesgosa para las personas con problemas de circulación en las piernas
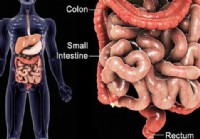 Desencadenantes y prevención del SII (síndrome del intestino irritable)
Desencadenantes del SII y hechos de prevención La anatomía del tracto GI. El síndrome del intestino irritable (SII) es una enfermedad recurrente del intestino. El tratamiento y manejo de los síntom
Desencadenantes y prevención del SII (síndrome del intestino irritable)
Desencadenantes del SII y hechos de prevención La anatomía del tracto GI. El síndrome del intestino irritable (SII) es una enfermedad recurrente del intestino. El tratamiento y manejo de los síntom
 ¿Puede la gastroenteritis causar un recuento alto de glóbulos blancos?
¿Qué es la gastroenteritis? La gastroenteritis, o gripe estomacal, es una inflamación del tracto digestivo y puede ser la causa de un nivel alto de glóbulos blancos. recuento de células ya que aume
¿Puede la gastroenteritis causar un recuento alto de glóbulos blancos?
¿Qué es la gastroenteritis? La gastroenteritis, o gripe estomacal, es una inflamación del tracto digestivo y puede ser la causa de un nivel alto de glóbulos blancos. recuento de células ya que aume
 Evitar el sedentarismo:moverse para mantenerse saludable
Este último año ha hecho que mi familia y yo seamos más sedentarios que nunca. Esta pandemia global nos tuvo a todos en pánico y congelados durante más de un año. Junto con trabajar desde casa y estar
Evitar el sedentarismo:moverse para mantenerse saludable
Este último año ha hecho que mi familia y yo seamos más sedentarios que nunca. Esta pandemia global nos tuvo a todos en pánico y congelados durante más de un año. Junto con trabajar desde casa y estar