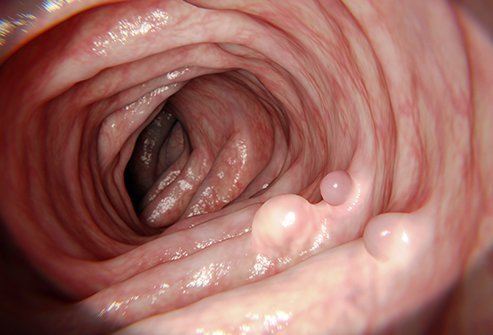
 Paksusuolen polyypit voivat muuttua paksusuolen syöväksi.
Paksusuolen polyypit voivat muuttua paksusuolen syöväksi.
Neljällä uloste (uloste) piilevän veren testillä (FOBT) testataan;
Paksusuolen polyypit ovat kasvaimia, joita esiintyy paksusuolen (koolon) sisäpinnalla ja jotka yleensä työntyvät paksusuoleen. Polyypit muodostuvat, kun paksusuolen solujen geneettinen materiaali muuttuu ja muuttuu epänormaaliksi (mutatoituu). Normaalisti paksusuolen pinnalla olevat epäkypsät solut ohjelmoidaan jakautumaan (lisääntymään), kypsymään ja sitten kuolemaan hyvin johdonmukaisesti ja oikea-aikaisesti. Pintasoluissa tapahtuvat geneettiset muutokset estävät kuitenkin solujen kypsymisen eivätkä solut kuole. Tämä johtaa epäkypsien, geneettisesti epänormaalien solujen kerääntymiseen, mikä lopulta johtaa polyyppien muodostumiseen. Mutaatiot voivat esiintyä satunnaisesti syntymän jälkeen tai ne voivat olla olemassa jo ennen syntymää.
95 prosenttia paksusuolen polyypeistä ei aiheuta oireita tai merkkejä, ja ne havaitaan seulonnan tai tarkkailukolonoskopian aikana.
Kun oireita tai merkkejä ilmenee, niitä voivat olla:
Paksusuolen polyypit ovat hyvin yleisiä. Niiden esiintyvyys lisääntyy ihmisten ikääntyessä; 60 ikävuoteen mennessä kolmanneksella tai useammalla ihmisistä on vähintään yksi polyyppi. Jos henkilöllä on paksusuolen polyyppi, hänellä on todennäköisemmin muita polyyppeja muualla paksusuolessa ja hän muodostaa todennäköisemmin uusia polyyppeja myöhemmin. Pienessä osaryhmässä paksusuolen polyyppeja sairastavia potilaita esiintyy suvussa perinnöllinen poikkeavuus, joka aiheuttaa potilaille ja muille heidän perheenjäsenilleen suurempia määriä polyyppejä, kehittyy niitä varhaisessa iässä ja useammin niistä tulee syöpä.
Paksusuolen polyypit ovat tärkeitä, koska ne voivat aiheuttaa paksusuolen syöpää (kolorektaalisyöpää). Polyypin tyyppi ennustaa, kuka todennäköisemmin kehittää lisää polyyppeja ja paksusuolen syöpää. Polyypit aiheuttavat muita ongelmia (käsitellään), mutta paksusuolensyövän tappava luonne on suurin huolenaihe.
Hyvänlaatuiset polyypit muuttuvat pahanlaatuisiksi polyypeiksi (syöpä) lisämutaatioiden ja muutosten myötä solujen geneettisessä materiaalissa (geeneissä). Solut alkavat jakautua ja lisääntyä hallitsemattomasti, jolloin joskus syntyy suurempi polyyppi. Aluksi geneettisesti epänormaalit solut rajoittuvat paksusuolen sisäpuolella olevaan solukerrokseen. Sitten solut kehittävät kyvyn tunkeutua syvemmälle paksusuolen seinämään. Yksittäiset solut kehittävät myös kyvyn irtautua polyypistä ja levitä imusolmukkeisiin paksusuolen seinämän kautta paikallisiin imusolmukkeisiin ja sitten koko kehoon. Tätä prosessia kutsutaan metastaasiksi, vaikka tämä on epätavallista, ellei syöpä ole tunkeutunut paksusuolen seinämään.
Siirtymä hyvänlaatuisesta polyypistä pahanlaatuiseksi voidaan nähdä mikroskoopilla. Siirtymän aikaisemmassa vaiheessa, jota kutsutaan matala-asteiseksi dysplasiaksi (dysplasia =epänormaali muodostuminen), solut ja niiden suhteet toisiinsa muuttuvat epänormaaleiksi. Kun solut ja niiden suhteet muuttuvat entistä epänormaalimmiksi, sitä kutsutaan korkea-asteen dysplasiaksi. Korkea-asteen dysplasia on suurempi huolenaihe, koska solut ovat selvästi syöpää aiheuttavia, vaikka ne rajoittuvat paksusuolen sisimpään limakalvoon; harvoja poikkeuksia lukuun ottamatta he eivät ole vielä kehittäneet kykyä tunkeutua ja muodostaa etäpesäkkeitä (leviää muihin kehon osiin). Jos niitä ei poisteta, voi esiintyä invaasiota ja etäpesäkkeitä.
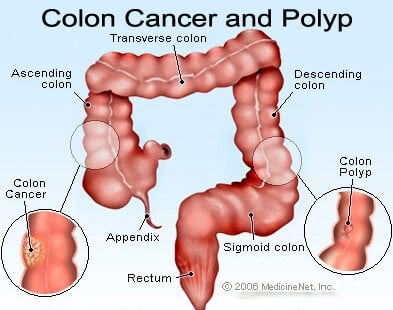 Kuva paksusuolen polyypeistä ja paksusuolensyövästä (kolorektaalinen).
Kuva paksusuolen polyypeistä ja paksusuolensyövästä (kolorektaalinen).
Kaikki paksusuolen polyypit eivät ole samanlaisia. On olemassa erilaisia histologisia tyyppejä, toisin sanoen polyypin muodostavilla soluilla on erilaiset ominaisuudet mikroskoopin alla katsottuna. Ne vaihtelevat myös kooltaan, lukumäärältään ja sijainniltaan. Tärkeintä on, että niiden taipumus kasvaa syöpään (pahanlaatuinen) vaihtelee.
Yleisin polyyppityyppi on adenoma tai adenomatoottinen polyyppi. Se on tärkeä polyyppityyppi, ei vain siksi, että se on yleisin, vaan myös siksi, että se on yleisin paksusuolensyövän syy. Todennäköisyys, että adenoomasta kehittyy (tai on jo kehittynyt) syöpä, riippuu osittain sen koosta; mitä suurempi polyyppi, sitä todennäköisemmin polyyppi on tai tulee pahanlaatuiseksi (huoli pahanlaatuisesta potentiaalista kasvaa, kun polyyppi on suurempi kuin sentin kokoinen). Sillä on myös merkitystä, onko polyyppejä yksi vai useita. Potilaille, joilla on useita polyyppeja – vaikka ne eivät olisikaan pahanlaatuisia mikroskoopilla tutkittuna – kehittyvät todennäköisemmin lisää polyyppejä tulevaisuudessa, joista voi tulla pahanlaatuisia. Huoli tästä lisääntyvästä pahanlaatuisesta potentiaalista alkaa, kun polyyppejä on kolme tai useampia. Lopuksi adenomatoottisen polyypin pahanlaatuinen potentiaali liittyy tapaan, jolla polyypin solut järjestäytyvät mikroskoopilla katsottuna. Solut, jotka järjestäytyvät putkimaisiin rakenteisiin (putkimaiset adenoomat), eivät todennäköisesti tule syöpään kuin solut, jotka järjestäytyvät sormimäisiksi rakenteiksi (villous adenoomat).
Useimpia adenomatoottisia polyyppeja pidetään satunnaisina, eli ne eivät johdu tunnistetusta geneettisestä mutaatiosta, joka on läsnä syntymässä (eivät ole familiaalisia). Siitä huolimatta riski saada paksusuolen polyyppeja, jotka ovat suurempia kuin yksi senttimetri tai sairastua paksusuolensyöpään, on kaksinkertainen, jos ensimmäisen asteen sukulaisella on paksusuolen polyyppeja, jotka ovat suurempia kuin yksi senttimetri. Siksi on todennäköisesti olemassa geneettinen tekijä, joka toimii jopa satunnaisissa adenomatoottisissa polyypeissä.
On olemassa useita perinnöllisiä, geneettisiä tiloja, joissa mutaatiot tai mutaatioiden kehittyminen on ohjelmoitu yksilön geeneihin ennen syntymää, ja ne siirtyvät vanhemmalta lapselle. Yleisimmissä näistä tiloista muodostuu satoja tai tuhansia adenomatoottisia polyyppeja (familiaalinen adenomatoottinen polypoosi tai FAP) APC-geenin mutaation seurauksena. On tärkeää tunnistaa nämä polypoosi-oireyhtymät ja tarkka geneettinen poikkeavuus, joka ne aiheuttaa, mikäli mahdollista, koska näiden polyyppien pahanlaatuinen potentiaali on paljon suurempi kuin yksilöillä, joilla ei ole geneettistä poikkeavuutta. (Vähintään 80 prosentille näistä potilaista kehittyy paksusuolen syöpä.) Vaikka nämä oireyhtymät ovat vastuussa vain muutamasta prosentista kaikista paksusuolen syövistä, polypoosin oireyhtymän tunnistaminen tunnistaa potilaat, joille on tehtävä useammin lisäpolyyppien seulonta, jotta uudet polyypit ja syövät voidaan havaita ja hoitaa varhaisessa vaiheessa. Saattaa jopa suositella koko paksusuolen poistamista syövän ehkäisemiseksi. Lisäksi potilaan omaisille voidaan tehdä geneettistä testausta, jotta voidaan määrittää, onko sukulaisella sama mutaatio kuin potilaalla ja onko hänellä siksi erittäin todennäköistä, että hänellä on polyyppejä ja syöpää. Sukulaiset, joilla on sama mutaatio, voidaan sitten seuloa polyyppien ja syövän esiintymisen varalta, mieluiten paksusuolensyövän seulonta aloittamalla aikaisemmassa iässä kuin normaalisti tehtäisiin, koska näiden oireyhtymien syövät kehittyvät aikaisemmassa iässä kuin syövät, jotka eivät liity oireyhtymään. Geenin autosomaalisen dominanttisen siirtotavan ja sen vaikutusten vuoksi vain yhdellä vanhemmalla tarvitsee olla FAP-geeni, jotta se siirtyy lapsilleen, ja siksi on 50/50 todennäköisyys, että jokainen hänen lapsistaan on FAP.
FAP:ssa on harvinainen muoto, jossa polyyppien määrä on pienempi kuin perinteinen FAP - alle 100 - kutsutaan heikennetyksi FAP:ksi. APC-geenin mutaatio heikennetyssä FAP:ssa on erilainen kuin klassisen FAP:n mutaatio. Potilaat, joilla on monia polyyppeja, mutta eivät FAP:ssa havaittuja lukuja, tulee tunnistaa ja testata mutaatioiden varalta. Toisin kuin FAP, joka on autosomaalinen dominantinen oireyhtymä, heikennetty FAP on resessiivinen mutaatio, joten yksilön on perittävä yksi mutatoitunut geeni kummaltakin vanhemmalta polyyppien ja paksusuolensyövän kehittymiseksi, ja mutaation harvinaisuuden vuoksi tätä tapahtuu harvoin.
Toinen polyyppien ja paksusuolensyövän oireyhtymä on MYH-polypoosi-oireyhtymä. MYH-polypoosia sairastaville henkilöille kehittyy alle 100 polyyppiä nuorena ja heillä on suuri riski sairastua paksusuolensyöpään. Sen aiheuttavat mutaatiot eri geenissä kuin FAP, MYH-geeni; mutaatiota esiintyy kuitenkin satunnaisesti spontaaneista mutaatioista johtuen, ja siksi perinnöllinen malli ei ole ilmeinen vanhemmilla, vaikka se voidaan nähdä sisaruksissa. Koska kyseessä on autosomaalinen resessiivinen geeni, joka vaatii mutatoituneen geenin jokaiselta vanhemmalta, MYH-polypoosi-oireyhtymä on harvinainen.
Toiseksi yleisin paksusuolen polyyppi on hyperplastinen polyyppi. On tärkeää tunnistaa nämä polyypit ja erottaa ne adenomatoottisista polyypeistä, koska niillä on vain vähän tai ei ollenkaan potentiaalia kasvaa syöpään, elleivät ne sijaitse proksimaalisessa (nouseva paksusuolen) tai niissä ei ole tiettyä histologista kuviota mikroskoopin alla (hampainen ulkonäkö). . Siitä huolimatta on harvinaisia geneettisiä oireyhtymiä, joissa potilaat muodostavat monia hyperplastisia polyyppejä. Näillä potilailla saattaa olla samanlainen riski sairastua paksusuolensyöpään kuin potilailla, joilla on useita adenomatoottisia polyyppejä, varsinkin jos polyypit ovat suuria, sahalaitaisia, sijaitsevat nousevassa paksusuolessa ja heidän suvussa on ollut paksusuolensyöpää. Hyperplastiset polyypit voivat esiintyä samanaikaisesti adenomatoottisten polyyppien kanssa.
On olemassa paljon harvinaisempia paksusuolenpolyyppeja, ja niiden mahdollisuus kasvaa syöpään vaihtelee suuresti, esimerkiksi hamartomatoottiset, juveniilit ja tulehdukselliset polyypit.
Ei, vaikka useimmat paksusuolen syövät johtuvat polyypeistä, jotkut eivät. Jotkut syntyvät paksusuolen seinämän sisällä. Nämä syövät voivat olla litteitä tai jopa masentuneita (kaivettuja). Niitä on vaikeampi tunnistaa ja hoitaa, ja ne leviävät todennäköisemmin paksusuolen seinämään ja läheisiin imusolmukkeisiin kuin polyypeistä peräisin olevat syövät. Tämä pätee erityisesti hammastettuihin adenomatoottisiin polyyppeihin, jotka ovat yleensä litteitä eivätkä polypoidisia.
On myös perinnöllinen geneettinen oireyhtymä, jota kutsutaan perinnölliseksi ei-polypoosiseksi paksusuolensyöväksi (HNPCC, Lynchin oireyhtymä), jossa paksusuolen syöpiä esiintyy erittäin usein (vähintään 80 % potilaista). Näillä potilailla havaitaan vain vähän tai ei ollenkaan polyyppeja. Lisäksi syövät ilmaantuvat nuorempana, usein ennen paksusuolensyövän seulonnan aloittamista, eikä oireyhtymää tunnisteta ennen kuin perheenjäsen sairastuu syöpään yleensä nuorena. HNPCC:tä epäillään, koska myös muilla perheenjäsenillä on paksusuolensyöpä ja tietyt kriteerit täyttyvät (Amsterdamin tai Bethesdan kriteerit) tai syöpä näyttää tietyn kuvion mikroskoopin alla erityisillä tahroilla. Jos epäillään HNPCC:tä, voidaan tehdä syövän geneettinen testaus perinnöllisen mutaation tunnistamiseksi ja saman mutaation varalta voidaan testata muut perheenjäsenet. Jos läsnä, perheenjäsenille voidaan tehdä seulontakolonoskopia ja seurantavalvontakolonoskopia. HNPCC voi liittyä syöpiin myös paksusuolen ulkopuolisissa kudoksissa. Onneksi HNPCC on vastuussa vain muutamasta prosentista kaikista paksusuolen syövistä.
Paksusuolipolyypit voivat vaihdella kooltaan muutamasta millimetristä useisiin senttimetreihin. Mitä suurempi polyyppi on, sitä todennäköisemmin polyypin sisällä on syöpä tai että polyypistä tulee myöhemmin syöpä.
Paksusuolen polyyppien diagnosointiin on useita tapoja.
Endoskooppisessa kolonoskopiassa käytetään kolonoskopiaa, joka on noin viisi jalkaa pitkä joustava putki, jonka päässä on valo ja kamera sekä ontto kanava, jonka läpi instrumentit voidaan kuljettaa. Kolonoskooppi johdetaan peräaukon kautta paksusuoleen ja sitten paksusuolen läpi, kunnes paksusuolen proksimaalinen pää - umpisuole - saavutetaan. Kun kolonoskooppi vedetään pois, paksusuolen limakalvossa havaitaan polyyppeja ja muita poikkeavuuksia. Niistä voidaan ottaa biopsia tai ne voidaan poistaa sähkökauterilla ja tutkia sitten mikroskoopilla. Kolonoskopia tunnistaa 95 % polyypeistä, pienistä ja suurista, mutta toisinaan polyypit jäävät huomaamatta, jos ne ovat pieniä, paksusuolen limakalvon poimuihin piilossa, litteitä tai kolonoskopia on kiireinen.
Virtuaalinen kolonoskopia sisältää joko tietokonetomografian (CT) tai magneettikuvauksen (MRI) käytön. Paksusuoli täytetään joko nestemäisellä varjoaineella tai ilmalla ja suoritetaan CT tai MRI. Joko CT- tai MRI-kuvien tietokoneistettu rekonstruktio tarjoaa virtuaalisen kuvan, joka jäljittelee kolonoskoopilla saatua näkymää. Virtuaalinen kolonoskopia on erittäin hyvä polyyppien löytämisessä, mutta ei yhtä hyvä kuin kolonoskopia; siitä voi puuttua alle senttimetrin kokoisia polyyppeja, vaikka näiden pienempien polyyppien tunnistamisen tarpeesta keskustellaan, koska ne ovat harvoin pahanlaatuisia. MRI:llä on etu CT:hen verrattuna, koska se ei altista potilasta säteilylle. Se on kuitenkin kalliimpaa, ja MRI:stä on vähemmän kokemusta kuin TT:stä. Sekä TT- että MRI-virtuaalikolonoskopian ongelmana on, että jos löydetään polyyppi, joka pitäisi poistaa, kolonoskopia on tehtävä myöhemmin sen poistamiseksi.
Bariumperäruiske on vanhempi menetelmä paksusuolen polyyppien diagnosoimiseksi. Bariumperäruiskeen aikana paksusuole täytetään bariumilla, ja paksusuolesta otetaan useita röntgensäteitä, kun potilas vaihtaa asentoa. Bariumperäruiske on hyvä tapa diagnosoida polyypit ja se on suhteellisen edullinen; se voi kuitenkin helposti unohtaa pieniä polyyppeja ja altistaa potilaat säteilylle. Lisäksi taidot ja kokemus bariumperäruiskeen asianmukaiseen tekemiseen ovat heikentyneet radiologien keskuudessa, koska bariumperäruiskeita tilataan harvemmin nyt, kun kolonoskopia ja virtuaalinen kolonoskopia ovat saatavilla. Lopuksi, kuten virtuaalisen kolonoskopian tapaan, jos polyyppeja löytyy, polyyppi on poistettava kolonoskopialla.
Joustava sigmoidoskopia käyttää kolonoskoopin lyhennettyä versiota, joka on noin kolme jalkaa pitkä. Se pystyy tutkimaan vain distaalisen kolmanneksen - puolet paksusuolesta. Kuten kolonoskooppia, sitä voidaan käyttää polyyppien tunnistamiseen, biopsiaan ja poistamiseen ilman säteilyaltistusta. Koska sigmoidoskooppi ei voi tutkia koko paksusuolea, seulontatarkoituksiin se yhdistetään tavallisesti joko harvempaan kolonoskopiaan tai toistuviin uloste-okkulttisiin verikokeisiin sen ulottumattomissa olevien polyyppien tunnistamiseksi.
Useat asiantuntijaryhmät ovat antaneet suosituksia niiden henkilöiden seurantaa varten, joiden alkututkimuksessa on todettu polyyppeja. Yleensä kyseessä on endoskooppinen kolonoskopia, mutta joskus virtuaalinen kolonoskopia tai joustava sigmoidoskopia. Suositukset vaihtelevat hieman ryhmittäin, mutta eivät oleellisesti. He kaikki antavat suosituksia sellaisten tekijöiden perusteella, kuten suvussa esiintynyt polyyppejä ja paksusuolensyöpä, löydettyjen polyyppien määrä, polyyppien koko ja polyyppien histologia. Näitä tekijöitä käyttämällä seurantatoimenpiteiden välinen aika voidaan räätälöidä jatkossa uusien polyyppien ja pahanlaatuisten kasvainten riskin mukaan – mitä suurempi riski on, sitä lyhyempi valvontatoimenpiteiden välinen aika. Seuraavat suositukset on muutettu vuonna 2012 julkaistuista US Multi-Society Task Force on Colorectal Cancer -työryhmän ehdotuksista.
Adenoomat voidaan luokitella syöpäriskiin (LRA) ja suureen riskiin (HRA).
LRA on määritelty yhdestä kahteen alle senttimetrin kokoisena putkimaisena adenoomana.
HRA on määritelty kolme tai useampia adenoomia, joissa yksi tubulaarinen adenooma on kooltaan yli senttimetri, tai adenooma, jossa on villosinen histologia tai korkea-asteinen dysplasia.
Kolmannen ja myöhempien tutkimusten ajankohtaa koskevat suositukset riippuvat LRA:n tai HRA:n esiintymisestä ensimmäisessä ja toisessa tutkimuksessa, ja ne voivat vaihdella 3–10 vuoden välillä.
Useimmat polyypit voidaan poistaa endoskoopin kautta. Sitten niitä tutkitaan mikroskoopin alla. On tärkeää määrittää, sisältävätkö ne syöpää vai eivät, ovatko ne sellaisia, joilla on pahanlaatuinen potentiaali, ja onko niillä ominaisuuksia, jotka tekevät niistä todennäköisemmin yhteydessä syöpään joko toisessa polyypissä samanaikaisesti tai polyypeissä. jotka voivat muodostua tulevaisuudessa (esimerkiksi nenämäisiä tai sahalaitaisia).
Kolonoskopian ja histologisen tutkimuksen tulokset ovat tärkeitä, koska ne määrittelevät tarpeen jatkossa tihentää seulontakolonoskopiaa (esim. adenomatoottiset polyypit). Jos polyypissä on jo syöpä, on tärkeää määrittää, kuinka syvälle paksusuolen seinämään syöpä on levinnyt. Jos se ulottuu syvälle, on todennäköisempää, että syöpä on levinnyt kauempana oleviin imusolmukkeisiin. Jos syöpä laajenee syvälle, voi olla tarpeen tehdä uusi endoskooppinen resektio paksusuolen alueelle, jossa polyyppi oli, tai leikata paksusuolen osa kirurgisesti, jotta voidaan varmistaa, että kaikki syöpä on poistettu. Myös lähellä olevat imusolmukkeet voidaan poistaa ja tutkia syövän leviämisen havaitsemiseksi paksusuolen ulkopuolelle.
Jos geneettistä mutaatiota epäillään, se etsitään geneettisellä testauksella osasta biopsiaa, ja jos se on olemassa, sukulaiset tulee seuloa saman mutaation varalta. Jos läsnä, omaisille tulee tehdä seulontakolonoskopia ja useammin seurantakolonoskopia.
On suositeltavaa, että potilaat, joilla on FAP ja muita polyyppioireyhtymiä, harkitsevat paksusuolen poistamista profylaktisesti syövän kehittymisen estämiseksi.
Genetiikasta ja geneettisestä testauksesta on tullut tärkeä näkökohta sekä paksusuolen polyyppien että paksusuolensyövän arvioinnissa.
Jokaiselta potilaalta, jolla on paksusuolen polyyppi, tulee ottaa huolellinen sukuhistoria. Tarvittaessa yksilöt tai perheet voidaan ohjata sairauksien genetiikkaan erikoistuneiden lääkäreiden puoleen, jotka voivat auttaa geenitestausta ja seulontaa koskevissa päätöksissä. Tämä on erityisen tärkeää potilailla, joilla on useita polyyppejä, useilla perheenjäsenillä, joilla on polyyppejä tai paksusuolensyöpä, tai perheenjäsenille, joilla on varhain alkanut paksusuolensyöpä (ennen 50-vuotiaana).
Suvussa esiintynyt paksusuolen polyyppeja ja paksusuolen syöpää on tärkeä vihje mahdolliselle familiaalisen geneettisen oireyhtymän esiintymiselle. Jos oireyhtymää epäillään, yksilöt voidaan testata tunnettujen mutaatioiden varalta ja he voivat aloittaa tarkkailukolonoskopiat aikaisemmasta iästä alkaen; kuitenkin on edelleen oireyhtymiä, joiden mutaatioita ei tunneta ja joita ei voida testata. Siitä huolimatta jopa näissä jälkimmäisissä perheissä on hyötyä; perheenjäsenet ovat tietoisia tunnistamattoman oireyhtymän mahdollisuudesta, ja he voivat aloittaa tarkkailukolonoskopiat varhain. FAP-potilailla on usein muita polyyppeja, joilla on pahanlaatuisuuspotentiaalia maha-suolikanavassa, ja heille kehittyy polyyppejä ja/tai syöpiä muihin maha-suolikanavan kudoksiin ja muihin kuin maha-suolikanavan kudoksiin. Ne vaativat lisäseulontaa sen määrittämiseksi, onko muissa paksusuolen polyypeissä pahanlaatuisia ja onko syöpä kehittynyt maha-suolikanavan ulkopuolelle.
Genetiikkaa voidaan käyttää myös muilla tavoilla. Perheissä, joilla on FAP tai HNPCC, jos geneettinen poikkeavuus tunnistetaan alkuperäisellä perheenjäsenellä, jolla on polyyppi tai syöpä, muut perheenjäsenet voidaan tunnistaa, joilla on sama poikkeavuus, ja kuka sitten voi aloittaa varhaisen paksusuolensyövän seulonnan.
Koska huoli polyyppien siirtymisestä syöpään, on yritetty määrittää, estävätkö teoreettiset hoidot todella polyyppeja. Useimpien tutkimusten ongelmana on, että ne ovat retrospektiivisiä havainnointitutkimuksia, jotka eivät riitä todisteeksi. Pitkä aika (monia vuosia), joka kestää polyyppien muodostumiseen, tekee pitkäaikaisista tutkimuksista pakollisia, mutta tällaisia tutkimuksia on ollut vaikea tehdä paitsi familiaalisia, geneettisiä polypoosioireyhtymiä ja niiden erojen vuoksi. syistä, ei ole selvää, koskeeko niitä yleisempiä satunnaisia adenoomeja.
Useita assosiaatioita on tutkittu antioksidanttien, mukaan lukien seleenin, beetakaroteenin ja A-, C- ja E-vitamiinien, välillä. Suurin osa tehdyistä tutkimuksista ei tue näiden aineiden roolia polyyppien tai paksusuolensyövän ehkäisyssä. Seleenin käyttöön on saatavilla rajoitettu määrä tukea polyyppien ehkäisyyn, mutta seleeniä ei suositella käytettäväksi kokeellisten kokeiden ulkopuolella.
Täydentävän kalsiumin on osoitettu yhdessä tutkimuksessa estävän polyyppien muodostumista. Hyöty havaittiin lisättäessä 1200 mg kalsiumia päivässä. Kalsiumin käyttö on huolestuttavaa, koska korkeammat ravinnon ja lisäravinteet liittyvät verisuonitautien lisääntymiseen. Tutkittu kalsiumin saanti oli suurempi kuin suositeltu kalsiumin saanti, 800 mg päivässä.
Paras tuki polyyppien ehkäisyssä on ei-steroidiset tulehduskipulääkkeet (NSAID), joka on lääkeluokka, johon kuuluvat aspiriini, ibuprofeeni (Motrin, Advil), selekoksibi (Celebrex) ja monet muut. Aspiriinin on useissa tutkimuksissa osoitettu vähentävän polyyppien muodostumista 30–50 prosenttia. Vaikutus ilmenee todennäköisesti suuremmilla aspiriiniannoksilla (yli 81–325 mg, jota suositellaan sydän- ja verisuonitautien ehkäisyyn), ja on huolestuttavaa aspiriinin sivuvaikutuksesta, ruoansulatuskanavan verenvuodosta näillä annoksilla.
Selekoksibin (Celebrex), "COX-2-selektiivisen tulehduskipulääkkeen" tai Cox-2-estäjän, on osoitettu vähentävän myös paksusuolen polyyppeja 30–50 prosenttia, mutta on olemassa jatkuva huoli mahdollisista kardiovaskulaarisista sivuvaikutuksista, joita voidaan havaita useimmat tulehduskipulääkkeet (vaikka tätä sivuvaikutusta tukevat tiedot ovat ristiriitaisia). Sitä voidaan käyttää potilailla, joilla on geneettinen polypoosi-oireyhtymä ja jotka eivät halua poistaa paksusuolenaan. Selekoksibia voidaan harkita potilailla, joilla on alhainen sydän- ja verisuonisairauksien riski ja joille kehittyy usein adenomatoottisia polyyppeja.
Sulindakin (Clinoril), "ei-selektiivisen tulehduskipulääkkeen", on osoitettu estävän polyyppejä potilailla, joilla on satunnainen adenooma sekä geneettisiä oireyhtymiä. Kuten selekoksibin kohdalla, sydän- ja verisuonisivuvaikutuksista sekä maha-suolikanavan haavaumista ja verenvuodosta huolehditaan.
Käytettävissä olevien tietojen perusteella ei suositella, että potilaita, joilla on keskimääräinen riski uusien polyyppien muodostumiseen, hoidetaan ennaltaehkäisevästi, koska hoidon riskit, pääasiassa suolistoverenvuoto ja sydän- ja verisuonitaudit, voivat olla suurempia kuin polyyppien ehkäisyn hyöty. Saattaa olla järkevää hoitaa potilaita, joilla on keskimääräistä suurempi polyyppien riski, jolloin hyöty voi olla riskejä suurempi. Tällaisia potilaita voivat olla potilaat, joilla on usein polyyppien muodostuminen, erityisesti ne, joilla on havaittu syöpämuutoksia polyypeissä, tai potilaat, joilla on jo ollut paksusuolensyöpä. Tämäntyyppisillä potilailla tehtäviä tutkimuksia odotetaan innolla.
 Erityinen hiilihydraattiruokavalio ja IBD
Tulehduksellinen suolistosairaus (IBD) on krooninen tulehdustila, joka vaikuttaa maha-suolikanavaan. Se sisältää Crohnin taudin ja haavaisen paksusuolitulehduksen. Vaikka IBD:tä hoidetaan perinteisest
Erityinen hiilihydraattiruokavalio ja IBD
Tulehduksellinen suolistosairaus (IBD) on krooninen tulehdustila, joka vaikuttaa maha-suolikanavaan. Se sisältää Crohnin taudin ja haavaisen paksusuolitulehduksen. Vaikka IBD:tä hoidetaan perinteisest
 Ovatko viljattomat ruokavaliot todella vaarallisia?
On riskialtista poistaa kokonaisia ruokaryhmiä, sanoivat lääkärit ja ravitsemusterapeutit kaikkialla. Todellako? Mistä riskeistä he todellisuudessa puhuvat? Koska tieteelliset todisteet alkavat s
Ovatko viljattomat ruokavaliot todella vaarallisia?
On riskialtista poistaa kokonaisia ruokaryhmiä, sanoivat lääkärit ja ravitsemusterapeutit kaikkialla. Todellako? Mistä riskeistä he todellisuudessa puhuvat? Koska tieteelliset todisteet alkavat s
 Maailman terveyspäivä – puhutaanpa SIBOsta
Maailman terveyspäivän 2017 teemana on masennus, saatat kysyä:Miksi meidän pitäisi puhua siitä? Masennus vaikuttaa kaikenikäisiin ja kaikilta elämänaloilta. Se voi aiheuttaa huomattavaa henkistä ahdis
Maailman terveyspäivä – puhutaanpa SIBOsta
Maailman terveyspäivän 2017 teemana on masennus, saatat kysyä:Miksi meidän pitäisi puhua siitä? Masennus vaikuttaa kaikenikäisiin ja kaikilta elämänaloilta. Se voi aiheuttaa huomattavaa henkistä ahdis