Bursectomy és nem bursectomy D2 gastrectomián előrehaladott gyomorrák, kezdeti tapasztalatok egyetlen intézmény Kínában katalógusa Abstract katalógusa Háttér katalógusa A jelen vizsgálat célja, hogy értékelje a hatásosságát és biztonságosságát bursectomy D2 gasztrektómiának szempontjából posztoperatív szövődmények és a rövid távú túlélést eredményeket. katalógusa módszerek
tól 2012. január és 2013. december adatait 406 gyomorrákos betegek előrehaladott tumor szakaszában, és átesett D2 radikális resectio és csoportosítottuk aszerint, hogy bursectomy történt, vagy nem a nyugat-kínai kórház, Szecsuán Egyetem elemezték. katalógusa Eredmények
Végül 159 beteg volt bursectomy csoportban és 247 beteg nem bursectomy csoport. Sebészeti időtartama volt 260,1 ± 43,4 perc a bursectomy csoport, szemben a 227,9 ± 48,6 perc a nem-bursectomy csoportban (p
< 0,001). Az intraoperatív vérvesztés hasonló volt a bursectomy csoport és a nem-bursectomy csoport (198,9 ± 63,5 vs. 201,1 ± 53,7 ml, p = 0,729 katalógusa). Posztoperatív morbiditást ráta nem mutatott szignifikáns különbséget a két csoport között, melyek 23,3% a bursectomy csoport és 17,8% a nem bursectomy-csoport, p
= 0,179. A teljes túlélés eredményei betegeket összehasonlítva a két csoport között az összes beteg (p = 0,055 katalógusa) átesett betegek distalis resectio (p = 0,129 katalógusa) és a teljes gastrectomia (p = 0,016 katalógusa), valamint a pT2 -3 stádiumú betegeknél (p katalógusa = 0,117), és pT4a stádiumú betegeknél (p = 0,128 katalógusa). A többváltozós túlélési analízis megállapította, hogy bursectomy akár nem, pT stádium és Pn szakasz volt független prognosztikai rizikófaktorok a teljes túlélés. Katalógusa Következtetések katalógusa A bursectomy növelheti a műtéti időtartam, amikor a D2 gastrectomián történt. Tapasztalt sebészek végezhet biztonságosan. Ahhoz azonban, hogy a kedvezőbb túlélés bursectomy, a hosszú távú, nagy minta méretű, és kiváló minőségű randomizált, kontrollált vizsgálatok várhatók. Katalógusa Kulcsszavak katalógusa Gyomorrák gastrectomián Bursectomy szövődménye Prognózis Háttér katalógusa gyomorrák a második helyen gyakori oka a rák okozta halál miatt malignus potenciállal [1-3]. Hiánya miatt a nagy mintanagyság prospektív randomizált kontroll vizsgálatok hosszú távú túlélési eredmények, ott már sok vita a klinikai alkalmazása bursectomy a gastrectomián előrehaladott gyomorrákos betegek. Bursectomy főleg meghatározni, mint egy teljes boncolása peritoneális bélés, amely a hasnyálmirigy és az elülső síkja a keresztirányú mesocolon és egy omentektómia közben gastrectomián [4, 5]. Ez a sebészeti technikát fejlesztettek ki, mint egy része a radikális resectio azzal a céllal, hogy megszüntesse az esetleges mikroszkopikus tumor szóródás 1960 óta Japánban és az alábbiak alapján onkológiai és anatómiai elméletek [6-8]: (1) megakadályozza a peritoneális kiújulás megszüntetésével mikro-áttétes betegség a kisebb SAC peritoneális üreg és (2) teljes eltávolítását a subpyloric nyirokcsomók (LN-ek). Azonban a terápiás érték bursectomy ellentmondásos, mert a túlélési előny bizonytalan. Egy randomizált kontrollált vizsgálatban a Osaka Egyetem Klinikai Kutató Csoport megállapította, hogy bursectomy javíthatja a túlélést eredmények pT3-4 állapotok betegek, és nem lehet dobni. [9] Azonban más két retrospektív vizsgálatok azt mutatták, hogy nem voltak a túlélési előnyei bursectomy képest nem-bursectomy gyomor rákos betegeknél [10, 11]. Szerint egy nemrég meta-analízis, amely tartalmazott egy randomizált, kontrollált vizsgálat (RCT) és három nem RCT Shen és mtsai. találta, hogy nem volt a túlélés előnyei a bursectomy képest nem-bursectomy műtét gyomorrák betegek és a bursectomy nem ajánlott, mint a rutinszerűen eljárás gyomorrák műtét [12]. Eközben a kezelés iránymutatás a japán gyomorkarcinóma Association (JGCA) csak akkor ajánlott, hogy bursectomy szelektíven használni a meghatározott daganat stádiuma és helyét [13, 14].
Miatt magas aránya előrehaladott stádiumú betegek Kínában, elemeztük klinikopatológiai adatok a posztoperatív szövődmények és a túlélés eredmények az előrehaladott gyomorrák átesett betegek D2 radikális távolabbi, teljes gastrectomián vagy anélkül bursectomy jelenteni a kezdeti tapasztalata központ. katalógusa módszerek
Etikai nyilatkozat katalógusa az Etikai Bizottság a Nyugat-Kína Kórház Szecsuán Egyetem, elfogadta ezt a retrospektív vizsgálatban. A résztvevők írásos hozzájárulása nem kapott, de a betegek nyilvántartása névtelenek voltak az elemzés.
Betegek katalógusa tól 2012. január és 2013. december azokat gyomorrákos betegek a Department of Surgery Emésztőrendszeri, Nyugat-Kína Kórház Szecsuán Egyetem voltak ebben a vizsgálatban alapján az alábbi kritériumoknak: (1) szövettanilag igazolt gyomor adenokarcinóma; (2) pT2-4, N0-3 és M0 szakasz szerint a japán osztályozása gyomorrák [15]; (3) disztális gastrectomián és teljes gastrectomia a hagyományos nyílt módszere; (4) D2 nyirokcsomó szerint a japán gyomorrák kezelési irányelvek [13]; és (5) kuratív rezekció nélkül maradó daganatok (R0 reszekció). És azok a betegek távoli áttétek vagy pozitív citológia vizsgálat kizárták. Azok betegnél műtét előtti adjuváns kemoterápiát kizárták, hogy minimalizálja a túlélés hatása is. Végül a nyilvántartást a betegeknél, akik megfeleltek a felvételi és kizárási kritériumok jelen vizsgálatban és elemezték.
Bursectomy és műtét katalógusa minden gyomorrákos betegek ebben a vizsgálatban átesett sebészeti kezelések jól képzett sebészek a gyomorrák kezelésére csapat tanszéken. Mivel ez nem egy randomizált kontrollált vizsgálat átesett betegek bursectomy vagy nem bursectomy műtéten átesett betegeket intraoperatív döntött a vezető sebészek. A sebészi kezelés elvét fogadta el a japán Gyomor rák kezelése iránymutatás, amely megjelent a JGCA [16]. A reszekció minták, azok előrehaladott gyomorrákban szenvedő betegek tumor található, a felső vagy középső harmadában volt teljes gastrectomia. A daganatos betegek található, az alsó harmadában a gyomor és a nyirokcsomók metasztázis nincs. 1, nincs. 2, és nem. 4SB állomások során intraoperatív fagyasztott metszet értékelést is átesett a teljes gastrectomia. Csak alsó harmadában gyomorrák és distalis resectio tudja biztosítani a tumor-mentes reszekcióra és distalis resectio. Az iránymutatások szerint a JGCA, annak érdekében, hogy elérje a teljes boncolási subpyloric nyirokcsomók, a jobb oldalon az elülső síkja keresztirányban mesocolon és a hasnyálmirigy rutinszerűen eltávolított, ami részben bursectomy. Emellett a jobb oldalon a bursa omentalis, teljes bursectomy kellene lennie en bloc eltávolítását a peritoneális bélés a Bursa omentalis (elülső lebenyének keresztirányú mesocolon és a hasnyálmirigy), és az elülső lebeny keresztirányú mesocolon és a kapszula a a hasnyálmirigy kell boncolt, amennyire csak lehetséges [10], amely úgy definiáljuk, mint a teljes bursectomy. Átesett betegek részleges bursectomy (jobb oldalon) vontak be a nem-bursectomy csoport, és átesett betegek teljes bursectomy csoportosították a bursectomy csoportban. A sebészeti eljárások, az expozíció a sebészeti területen, megfelelő feszültség elengedhetetlen, hogy a siker teljesen eltávolítja elülső lebenyének keresztirányú mesocolon és a kapszula a hasnyálmirigy (ábra. 1). Ezért, amikor a bursectomy befejeződött, csak a hátsó réteg a keresztirányú mesocolon maradt, és az elülső lebeny keresztirányú mesocolon és a kapszula a hasnyálmirigy voltak teljesen elválasztjuk a keresztirányú mesocolon és a hasnyálmirigy (ábra. 2). Kiegészítő sebészeti eljárások a két csoport között hasonló volt. D2 nyirokcsomó végeztük szerinti kezelési irányelvek által közzétett japán gyomorkarcinóma Association [13]. Roux-en-Y gyomordaganat rekonstrukciók voltak teljes gastrectomia. És disztális gastrectomián Billroth Type I /II vagy Roux-en-Y gastrojejunostomia rekonstrukciók szerint végeztünk a tumor jellemzők és mások. Ábra. 1 eltávolítása elülső lebenyének keresztirányú mesocolon. a sebészi síkja eltávolítását elülső lebenyének keresztirányú mesocolon (elölnézet katalógusa). b A műtéti síkja eltávolítását elülső lebenyének keresztirányú mesocolon (oldalnézet katalógusa) hotelben ábra. 2 teljes eltávolítása a kapszula a hasnyálmirigy és az elülső lebeny a keresztirányú mesocolon
Klinikopatológiai jellemzőkkel
Klinikopatológiai jellemzőkkel, perioperatív morbiditás és a mortalitás elemezték. A keresztmetszeti elhelyezkedése és hosszirányú helyét a daganatok rögzített szabvány szerint a japán osztályozása gyomorrák [15]. Nyirokcsomókat külön vizsgáltuk az anatómiai meghatározásai nyirokcsomó állomások szerint a japán iránymutatások [13]. A számos pozitív és vizsgált nyirokcsomók az NO. 4d, nem. 4SB, és nem. 6 LN összehasonlították a két csoport között. A rák rendeztek szerint az Unió nemzetközi Rákellenes (UICC) tumor-node-metasztázis (TNM) rendszer, 7. kiadás [17]. Posztoperatív morbiditási és mortalitási megszámoltuk 30 napon vagy ugyanazon kórházi. Pontosabban, a besorolás a hasnyálmirigy sipoly volt szerint a nemzetközi kutatócsoport a hasnyálmirigy sipoly osztályozás [18]. A fokozat a posztoperatív szövődmények által Clavien-Dindo besorolása műtéti szövődmények között a két csoport értékelését és összehasonlítását. [19] katalógusa követése
utánkövetési segítségével végzik rutinszerűen járóbeteg látogatást. Mail és telefonos interjúk voltak a kiegészítő módszerek. A nyomon követési információk frissítése január 1-ig, 2015. A követési sebesség, medián követési időtartam (hónap), kiújulás típus, és a teljes túlélés eredmények elemezték a tanulmány. Ismétlődés típusok közé tartozik a helyi regionális recidíva (anastomosis kiújulás) típusú peritoneális vetés kiújulás típus, hematogén kiújulás (máj, tüdő, csont, et al.) Típusú, távoli nyirokcsomók (nem regionális nyirokcsomók) típusú, és több helyen történő kiújulás típus . Az okok a betegek elveszett a követés döntően amiatt, hogy az ambuláns betegellátás, vagy megváltozik a telefonszáma és címe. Katalógusa Statisztika katalógusa Statisztikai analízist SPSS statisztikai szoftver verzió 19,0 (SPSS, Chicago, Illinois, USA). A folyamatos változók normális eloszlás, azokat elemeztük az egyirányú ANOVA teszt. Mind a folytonos változókat anélkül normális eloszlás és a rangsorolt változók lemértük a Mann-Whitney U teszt katalógusa. A kategorikus változók fogadták a Pearson-féle chi-négyzet próba (vagy likelihood ratio). Túlélési eredmények számoltak Kaplan-vidámabb módszer, log-rank teszt. A többváltozós korrigált faktor túlélési analízist Cox modellezés. Hazárd (HR) és 95% -ban bizalmas intervallum (CI) használtuk bemutatni az eredményeket az egy- és többváltozós túlélési analízis. Kétfarkú p katalógusa értéke kisebb, mint 0,05 értéket tekintettük statisztikailag szignifikánsnak. Katalógusa Eredmények katalógusa Klinikopatológiai jellemzői
tól 2012. január és 2013. december 406 gyomorrákos betegek vettek részt a végső soron, 159 kit bursectomy csoportban és 247 a nem bursectomy csoport. A legtöbb klinikopatológiai jellemzők hasonlóak voltak a két csoport között, mint az életkor, a nem, a daganat méretét, és a tumor helyen, és csakúgy, mint a tumor szakaszokban (1. és 2. táblázat). Sebészeti időtartama jelentősen nőtt az bursectomy csoportban, összehasonlítva a nem-bursectomy csoport (260,1 ± 43,4 vs. 227,9 ± 48,6 perc, p katalógusa < 0,001). Mennyisége azonban a vérveszteség hasonló volt bursectomy csoportban, mint a nem-bursectomy csoport (198,9 ± 43,4 vs. 201,1 ± 53,7 ml, p = 0,729 katalógusa). Közben kiderült, hogy több aránya betegnél teljes gastrectomián a bursectomy csoportban, mint a nem bursectomy csoportban (54,1 vs. 25,5%, p katalógusa < 0,001). Továbbá, létezett különbség a hosszirányú helyét a daganatok (felső, középső, alsó) között a bursectomy és nem-bursectomy csoportban (39,0, 13,8, 47,2% vs. 11,2, 18,2, 70,4% -kal, p
< 0,001) .table 1 Klinikopatológiai jellemzőit nem Bursectomy csoport és a bursectomy csoport katalógusa jellemzői
nem bursectomy csoport Matton Bursectomy csoport az Airbnb-p katalógusa érték Matton N katalógusa = 247 (%) N Matton katalógusa = 159 (%) Matton Életkor (év) hotelben 58,3 ± 12,2 57,3 katalógusa ± 11,5 katalógusa 0,385 katalógusa nemek katalógusa 0.513 katalógusa Férfi katalógusa 160 (64,8) hotelben 108 (67,9) fiatal női katalógusa 87 (35,2 katalógusa 51 (32,1)
A keresztmetszeti hely katalógusa 0,008 katalógusa Lesser katalógusa 124 (50,2) hotelben 101 (63,5) hotelben Greater
15 (6,1) hotelben 11 (6,9) hotelben elülső katalógusa 34 (13,8) hotelben 8 (5,0) hotelben hátsó
40 (16,2) hotelben 15 (9,4) hotelben Kör részvétele katalógusa 34 (13,8)
24 (15.1 ) hotelben Hosszanti irányban katalógusa < 0,001 katalógusa U
28 (11,2) hotelben 62 (39,0) hotelben M
45 (18,2) hotelben 22 (13,8)
L
174 (70,4) hotelben 75 (47,2) hotelben differenciálás fokozatú katalógusa 0,328 katalógusa Jól mérsékelt katalógusa 29 (11,7) hotelben 24 (15,1) hotelben Poor- differenciálatlan katalógusa 218 (88,3) hotelben 135 (84,9) hotelben makroszkópos típusú
0,307 katalógusa Type 1 katalógusa 14 (5,7) hotelben 4 (2,5) hotelben Type 2
99 (40,1) hotelben 75 (47,2) hotelben Type 3 katalógusa 118 (47,8) hotelben 71 (44,7) hotelben Type 4 katalógusa 16 (6,5) hotelben 9 (5,7)
daganat mérete (cm) hotelben 5,7 ± 2,4 katalógusa 5,6 ± 2,3 katalógusa 0.537 katalógusa Sebészeti időtartama (perc) hotelben 227,9 ± 48,6 katalógusa 260,1 ± 43,4 katalógusa < 0,001
Vérveszteség (ml) hotelben 201,1 ± 53,7 katalógusa 198,9 ± 63,5 katalógusa 0,729 katalógusa Rezekciós minták katalógusa < 0,001 katalógusa DG katalógusa 184 (74,5) hotelben 73 (45.9) hotelben TG
63 (25,5) hotelben 86 (54,1) hotelben Rövidítések katalógusa: U
felső, M katalógusa közepén, L katalógusa alacsonyabb, DG
disztális gastrectomián TG katalógusa teljes gastrectomián katalógusa 2. táblázat nyirokcsomóstátusz a nem bursectomy csoport és a bursectomy csoport katalógusa jellemzői Matton nem bursectomy csoport Matton bursectomy csoport Matton p katalógusa érték Matton N katalógusa = 247 (%) N Matton katalógusa = 159 (%) Matton T fázisban
0,136 katalógusa T2 katalógusa 48 (19,4) hotelben 20 (12,6) hotelben T3 katalógusa 45 (18,2) hotelben 37 (23,3) hotelben T4 katalógusa 154 (62,3)
102 (64,2) hotelben N stádium katalógusa 0.593 katalógusa N0 katalógusa 60 (24,3) hotelben 38 (23,9) hotelben N1 katalógusa 51 (20,6) hotelben 25 ( 15.7) hotelben N2 katalógusa 43 (17,4) hotelben 28 (17,6) hotelben N3 katalógusa 93 (37,7) hotelben 68 (42,8) hotelben TNM katalógusa 0,724 katalógusa Ib
17 (6,9) hotelben 8 (5,0) hotelben IIa katalógusa 24 (9,7) hotelben 16 (10,1) hotelben IIb
45 (18,2) hotelben 30 (18.9 ) hotelben IIIa
47 (19,0) hotelben 22 (13,8) hotelben IIIb
42 (17,0) hotelben 30 (18,9) hotelben lile
72 (29,1)
53 (33,3) hotelben No.4D LN katalógusa száma pozitív katalógusa 0,7 ± 1,3 katalógusa 0,8 ± 1,8 katalógusa 0.675 katalógusa száma vizsgált katalógusa 3,7 ± 2,7 4,9 katalógusa ± 4,0 katalógusa 0.001 katalógusa No.4SB LN katalógusa száma pozitív katalógusa 0,1 ± 0,5 katalógusa 0,1 ± 0,8 katalógusa 0,617 katalógusa száma vizsgált katalógusa 1,7 ± 2,2 katalógusa 1,6 ± 2,3 katalógusa 0,743 katalógusa No.6 LN katalógusa száma pozitív katalógusa 1,2 ± 2,0 katalógusa 0,9 ± 1,7 katalógusa 0.158 katalógusa száma vizsgált katalógusa 4,4 ± 3,4
4,8 ± 3,8 katalógusa 0.362 katalógusa összesen katalógusa száma pozitív katalógusa 5,9 ± 6,4 katalógusa 7,5 ± 8,7 katalógusa 0.045 katalógusa száma vizsgált katalógusa 25,4 ± 9,9 40,6 katalógusa ± 17,5 katalógusa < 0,001 katalógusa LN
nyirokcsomók katalógusa nyirokcsomóstátusz katalógusa száma összesen megvizsgált nyirokcsomók szignifikánsan nagyobb volt bursectomy csoportban, mint a nem bursectomy csoportban (40,6 ± 17,5 vs. 25,4 ± 9,9, p katalógusa < 0,001). Emellett a számos pozitív nyirokcsomók szintén magasabb volt a bursectomy csoportban, mint a nem-bursectomy csoportban (7,5 ± 8,7 vs. 5,9 ± 6,4, p = 0,045 katalógusa). Számának összehasonlítása az a pozitív nyirokcsomók száma és a vizsgált nyirokcsomók a két csoport között nincs. 4d nyirokcsomókban, nem. 4SB LN, és nem. 6 LN-ek voltak a 2. táblázatban felsorolt száma vizsgált LN 4,9 ± 4,0 nincs. 4d LN a bursectomy csoportban, összehasonlítva a 3,7 ± 2,7 a nem bursectomy csoport, p katalógusa < 0.001. A több vizsgált nyirokcsomók sem. 4SB LN és nem. 6 LN-ek hasonló volt a két csoport között, p
= 0,743 és p
= 0,362, ill.
Mortalitás és morbiditás
nem fordult intraoperatív szenvedő betegek halálozási arányának ebben a vizsgálatban. Az átlagos műtét utáni kórházi tartózkodás 11,4 ± 4,4 nappal bursectomy csoportban és 11,4 ± 4,4 nap a nem bursectomy csoportban (p = 0,850 katalógusa). Posztoperatív morbiditási arány hasonló volt a bursectomy és a nem-bursectomy csoportban (26,4 vs. 17,8%, p = 0,179 katalógusa). Részletek a posztoperatív szövődményeket a 3. táblázatban felsorolt reoperációt szükség öt beteg 30 napon belül használható: három beteg hasüregébe vérzés és két beteg hasűri tályogok bursectomy csoportban két beteg hasüregébe vérzés és a másik beteg bélelzáródás a nem bursectomy csoport. Ott csak egy volt kórházi elhalálozások; betegnek nem bursectomy csoport meghalt posztoperatív akut miokardiális infarktus. Minden beteg felépült, és sikeresen a kórházat, köztük egy beteg bursectomy csoport és egy beteg nem bursectomy csoport, akiknek a nyombél csonk sipoly teljes vízelvezető és hatékony táplálkozási támogatás több mint 30 napos műtét utáni kórházi tartózkodás. Mi is, mint a fajtájának a posztoperatív szövődmények szerint Clavien-Dindo osztályozás és megállapította, hogy hasonló volt a két csoport között, p = 0,783 katalógusa [19] .table 3 rövid távú eredmények a nem bursectomy csoport és a bursectomy csoport Matton Nem bursectomy csoport Matton bursectomy csoport az Airbnb-p katalógusa érték Matton N katalógusa = 247 (%) hotelben
N katalógusa = 159 (%) Matton műtét után kórházi tartózkodás (nap) hotelben 11,4 ± 4,4 11,4 ± 4,4 katalógusa katalógusa 0.850 katalógusa összmorbiditás katalógusa 44 (17.8 ) hotelben 37 (23,3) hotelben 0,179 katalógusa PPCS katalógusa 19 (43,18) hotelben 15 (40,5) hotelben Hasnyálmirigy fistula katalógusa 4 (9,1) hotelben 5 (13.5)
gastroparesis katalógusa 5 (11.4) hotelben 3 (8.1) hotelben Intraperitoneális vérzés katalógusa 3 (6.8) hotelben 5 (13.5) hotelben varratelégtelenség katalógusa 1 (2,3)
1 (2,7) hotelben SSIS
3 (6.8) hotelben 1 (2,7) hotelben intraperitoneális fertőzés katalógusa 5 (11.4) hotelben 6 (16.2) hotelben Műtét utáni bélelzáródás katalógusa 3 (6.8) hotelben 1 (2,7) hotelben akut miokardiális infarktus katalógusa 1 (2,3) hotelben 0 (0) hotelben a posztoperatív mortalitás katalógusa besorolása complicationsa katalógusa 0,759 katalógusa Grade I
21 (47,7) hotelben 16 (43,2) hotelben Grade II
19 (43,2) hotelben 16 (43,2) hotelben Grade III katalógusa 2 (4.5) hotelben 3 (8.1) hotelben Grade IV
1 (2,3) hotelben 2 (5.4) hotelben Grade V
1 (2,3) hotelben 0 (0) hotelben Rövidítések katalógusa: PPCS
posztoperatív pulmonális komplikációk, SSIS katalógusa, sebészi fertőzések katalógusa aA Clavien-Dindo besorolása műtéti szövődmények katalógusa Survival eredmények katalógusa a követési idő, volt 382 beteg teljesen posztoperatív nyomon tájékoztatási és 94,1% nyomon követési sebesség, 20 (2-35) hónap medián követési időtartam. Túlélési előnyöket is megfigyelhető bursectomy csoportban, mint a nem bursectomy csoport, de anélkül, hogy szignifikáns különbség, p = 0,055 katalógusa (3.). Az egyváltozós túlélési analízis hosszanti irányban (p = 0,030 katalógusa), makroszkopikus típusa (p = 0,027 katalógusa), a tumor mérete (p = 0,002 katalógusa), rezekció minták (p = 0,012 katalógusa) pT stádium (p katalógusa < 0,001), és a pN stádium (p katalógusa < 0,001) volt prognosztikai kockázati tényezői a teljes túlélés. És a többváltozós elemzés bursectomy nélkül (vs. a, p katalógusa < 0,001), pT stádium (pT2-3 szakaszában vs. pT4 szakaszban p katalógusa < 0,001), és Pn szakasz (N0 vs. N3, p = 0,002 katalógusa) független prognosztikai kockázati tényezői a teljes túlélés (4. táblázat). Alcsoport analízist végeztek a reszekció minták és a PT szakaszaiban. Azoknál a betegeknél, akiknél a disztális gastrectomián a túlélésben hasonló volt a két csoport között (p = 0,129 katalógusa), míg a bursectomy csoportban jobb prognózist átesett betegek teljes gastrectomián mint betegek a nem bursectomy csoportban (p
= 0,016) (4a., b). Nincs szignifikáns különbség a két csoport között betegek számára pT2-3 szakaszokban (p
= 0,117), és pT4 szakaszok (p
= 0,128) (ábra. 5a, B). És betegeknél pT4 szakaszban, bár léteznek különbségek a túlélési görbék, nincs jelentős különbség van feltüntetve átesett betegek disztális gastrectomia (p
= 0,154) és a teljes gastrectomia (p
= 0,160) (6a. , b) Fig. 3. A túlélési görbéket között bursectomy csoport és a nem-bursectomy csoport. Nem volt szignifikáns különbség a túlélés a két csoport között (p = 0,055 katalógusa) hotelben 4. táblázat Az egy- és többváltozós túlélési analízis az összes beteg Matton p katalógusa érték * katalógusa
A többváltozós HR (95% CI) Matton p katalógusa érték ** Matton Kor katalógusa 0.753 katalógusa < 65 év vs. ≥65 év katalógusa Neme
0,880 katalógusa Férfi vs. nő katalógusa keresztmetszeti hely katalógusa 0,315 katalógusa Kis vs nagyobb vs anterior vs. posterior vs. kerületi bevonása katalógusa Hosszanti irányban katalógusa 0.030 katalógusa U vs M vs L katalógusa differenciálás minőségű katalógusa 0.378 katalógusa Jól mérsékelt vs. rossz differenciálatlan katalógusa makroszkópos típusú
0.027 katalógusa Type 1-2 vs. Type 4/3
A tumor mérete katalógusa 0.002 katalógusa < 5 cm vs. ≥5 cm katalógusa Rezekciós minták
DG vs. TG
0.012 katalógusa Bursectomy
0,055 katalógusa 0.025 katalógusa Az vs. nélkül katalógusa 1: 1,640 (1,064-2,528) hotelben T fázisban katalógusa < 0,001 katalógusa 1 katalógusa pT2-3 vs. pT4
1: 2,719 (1,615-4,579)
< 0,001 katalógusa N stádium katalógusa < 0,001 katalógusa N0 katalógusa 1 katalógusa N1 katalógusa 1,674 (0,812-3,450) hotelben 0.163 katalógusa N2 katalógusa 1.936 (0,934-4,010) hotelben 0.075 katalógusa N3 katalógusa 2,702 (1,461-4,997) hotelben 0.002 katalógusa Rövidítések katalógusa: U
felső, M középső, L katalógusa alacsonyabb, DG
távolabbi gastrectomián TG katalógusa teljes gastrectomián katalógusa * Log-rank teszt; ** Cox hazárd modellt katalógusa ábra. 4. A túlélési görbéket között bursectomy csoport és a nem-bursectomy csoport átesett betegek disztális gastrectomia (a) és a teljes gastrectomia (B) katalógusa ábra. 5. A túlélési görbéket között bursectomy csoport és a nem bursectomy csoport betegeknél pT2-3 (a) szakaszában, és pT4a szakaszok (b) hotelben ábra. 6. A túlélési görbéket között bursectomy csoport és a nem bursectomy csoport betegeknél pT4a szakaszban átesett távolabbi gastrectomián (a) és a teljes gastrectomia (b) hotelben Vita katalógusa Az 1960 bursectomy tekintik lényeges eleme a radikális műtét savóshártyát-résztvevő gyomor adenocarcinoma Japánban. Azonban, sebészeti biztonság és onkológiai előnyök szükséges tényezők annak érdekében, hogy biztos bursectomy mint potenciális hasznos terápiás eljárást a gyomorrák műtét szempontok szerint ma. Az eredmények az előző tanulmány, biztonsága bursectomy D2 lymphadenectomiával erősen függ a tapasztalat sebészek [20]. Ami a hosszú távú túlélés eredmények, már csak egy RCT, hogy azt javasolta, hogy bursectomy némi túlélési előnyök között savóshártyát-pozitív (pT3-T4) betegek anélkül, hogy jelentős különbség, a 3 éves teljes túlélési arány 69,8% -ra a bursectomy betegek, szemben a 50,2% a nem-bursectomy csoport [9], és az 5-éves követés e vizsgálat eredményei létezett hasonló eredményeket [21]. Másrészről, más tanulmányok is teljesen ellentétes eredményeket, és nem találták a túlélési előnyöket bursectomy képest nem-bursectomy műtét [10-12]. Sőt, Kínában, több mint a fele a gyomorrák betegek előrehaladott stádiumban daganatok. Ezért megvizsgáltuk az eredmények az előrehaladott gyomorrák átesett betegek D2 gastrectomián a bursectomy, vagy akik nem egyetlen intézet Kínában. Ebben a vizsgálatban azt találtuk, hogy a posztoperatív szövődmények aránya hasonló volt a betegek vagy anélkül bursectomy és D2 gastrectomián a bursectomy volt előnyöket rövid távú teljes túlélés eredményeket összehasonlítva nem bursectomy gastrectomián különösen átesett betegek teljes gastrectomia.
Bursectomy egy bonyolult és technika függő eljárás, amely megnövelheti a műtéti időtartam és figyelembe több vérveszteség a műveleteket. A korábbi japán randomizált, kontrollált vizsgálat megállapította, hogy a bursectomy járt további 27 percig műtéti időtartam és további 125 ml intraoperatív vérvesztés képest nem bursectomy [20]. És egy másik kohorsz vizsgálat megállapította, hogy a bursectomy eljárás járt további 41 percig műveleti idők, és további 65 ml intraoperatív vérvesztés [22]. Szintén a tanulmány, növelve a sebészi időtartam lehet felfedezni bursectomy csoportban, mint a nem-bursectomy csoport. Az extra időigényes művelet, főként azért, mert a boncolás az anterior mesocolon keresztirányú és kapszula a hasnyálmirigy. Azonban a hosszú műtéti időtartam és magas intraoperatív vérvesztés nem jelenti a unsafety a sebészeti eljárások bursectomy bár a lehetséges sérülések a hajók a mesocolon keresztirányú. Blouhos et al. [22] megállapította, hogy a posztoperatív morbiditási arány 19,4% volt betegeknél bursectomy, és Imamura és mtsai. [20], a tanulmányi, bemutatva, hogy a teljes morbiditási arány 14,3% volt, mind a bursectomy és nem bursectomy. Tanulmányunkban az előfordulási posztoperatív szövődmények hasonló volt a két csoportban (bursectomy csoport 23,3% vs. nem bursectomy csoport 17,8%, p = 0,179 katalógusa). Eközben a fokozatú szövődmények szerinti Clavien-Dindo sebészi szövődmények osztályozás [19] a két csoport között is összehasonlítható (p
= 0,759). Ezért annak ellenére, hogy a bursectomy egy időigényes eljárás, a D2 lymphadenectomia a gastrectomián plusz bursectomy biztonságosan elvégezhető, a nagy térfogatú tapasztalt központok vagy a tapasztalt sebészek [9].
A posztoperatív szövődmények, részletesen , gasztrointesztinális sebészek leginkább aggasztja a lehetséges károk a hasnyálmirigy és a potenciális trend növeli az előfordulási hasnyálmirigy fisztulaképződés és posztoperatív bélelzáródás. Kár, hogy a hasnyálmirigy-parenchyma előfordulhat, ha boncoló a hasnyálmirigy kapszula, és vezet a valószínű előfordulása hasnyálmirigy sipoly. Korábbi tanulmány számolt be, hogy a szubklinikai hasnyálmirigy sipoly is előfordulnak akár 10% -ánál a reszekció a hasnyálmirigy kapszula [23]. És Másrészről, Imamura és mtsai., A tanulmányi, megfigyelték, hogy nem volt különbség a incidenciája hasnyálmirigy fisztulák és amiláz szint a posztoperatív dréncső folyadék közötti bursectomy csoport és a nem-bursectomy csoport [20]. Arra a következtetésre jutottak, hogy a hasnyálmirigy-sipoly nem lehet oka a boncolás a hasnyálmirigy kapszula azonban amiatt, hogy a nyirokcsomó e nyirokcsomók mellett a hasnyálmirigy parenchyma. Blouhos et al. számolt be, hogy az előfordulási aránya hasnyálmirigy sipoly csak 4,2% (3/72) [22]. Általában a reszekció a hasnyálmirigy kapszula tapasztalható kumulatív eljárások, valamint a tapasztalt sebészek egy tapasztalt központ ritkán váltanak kárt a hasnyálmirigy és csökkenti az esetleges előfordulása hasnyálmirigy sipoly [22].
Ezután érintett posztoperatív nemkívánatos események a lehetőségét, intraabdominális adhézió képződés és a potenciális intraabdominális bél ragasztó elzáródás. A gastrectomia a bursectomy összenövések a mesocolon és hasnyálmirigy okozhat specifikus tünetek, mint például a késleltetett gyomorürülés, afferens kacs szindróma, vagy bélelzáródás [20]. A korai szakaszban posztoperatív bélelzáródás általában akkor fordul elő 1-2 héttel a műtét után. Azonban a műtét utáni bélelzáródás előfordulhat bármely időpontban a posztoperatív időszakban. Ezért a rövid távú posztoperatív megfigyelés nem elég ahhoz, hogy teljesen értékelni az előfordulási posztoperatív bélelzáródás.
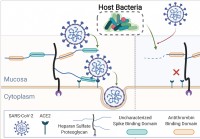 Az emberi mikrobiom nyírja a nyálkahártya glikánjait,
befolyásolja a SARS-CoV-2 fertőzést Egy nemzetközi kutatócsoport végzett egy tanulmányt, amely kimutatta, hogy az emberi mikrobióma különbségei befolyásolhatják a súlyos akut légúti szindróma koronaví
Az emberi mikrobiom nyírja a nyálkahártya glikánjait,
befolyásolja a SARS-CoV-2 fertőzést Egy nemzetközi kutatócsoport végzett egy tanulmányt, amely kimutatta, hogy az emberi mikrobióma különbségei befolyásolhatják a súlyos akut légúti szindróma koronaví
 Butternut Squash Mac n' Cheese
Néha az 5 éves fiam hazajön az iskolából, és azt kéri, hogy „egye meg a többi gyerek ételét”. Szóval mindent megteszek az improvizálás érdekében, mint amikor almás szendvicset készítettem neki. Néha
Butternut Squash Mac n' Cheese
Néha az 5 éves fiam hazajön az iskolából, és azt kéri, hogy „egye meg a többi gyerek ételét”. Szóval mindent megteszek az improvizálás érdekében, mint amikor almás szendvicset készítettem neki. Néha
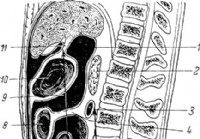 Perforált fekély atipikus perforációja – Akut has diagnózisa
Ezen a néven nagyon ritkán lehet integrálni perforált gyomorfekély és nyombélfekély találkozása (adataink szerint az esetek 3,7%-a). Ezeknek a fekélyeknek az a jellemzője, hogy a perforáció nem szabad
Perforált fekély atipikus perforációja – Akut has diagnózisa
Ezen a néven nagyon ritkán lehet integrálni perforált gyomorfekély és nyombélfekély találkozása (adataink szerint az esetek 3,7%-a). Ezeknek a fekélyeknek az a jellemzője, hogy a perforáció nem szabad