A volte è difficile decidere il tipo di trattamento da avere. Potresti sentire che tutto sta accadendo troppo velocemente o potresti essere ansioso di iniziare. Verifica con il tuo specialista quanto presto dovrebbe iniziare il trattamento:spesso non influirà sul successo del trattamento per aspettare un po'. Chiedi loro di spiegare le opzioni e prenditi tutto il tempo che puoi prima di prendere una decisione.
Comprendere la malattia, i trattamenti disponibili, i possibili effetti collaterali ed eventuali costi aggiuntivi può aiutarti a valutare le opzioni e prendere una decisione ben informata. Verifica se lo specialista fa parte di un team multidisciplinare e se il centro di trattamento è quello più appropriato per te:potresti essere in grado di avere un trattamento più vicino a casa o potrebbe valere la pena recarsi in un centro specializzato in un particolare trattamento.
Quando il tuo medico ti dice per la prima volta che hai il cancro, potresti non ricordare tutto ciò che ti è stato detto. Prendere appunti o registrare la discussione può aiutare. È una buona idea avere un familiare o un amico che ti accompagni agli appuntamenti per partecipare alla discussione, scrivere appunti o semplicemente ascoltare.
Se sei confuso o vuoi controllare qualcosa, è importante porre le tue domande specialistiche. Prova a preparare una lista prima degli appuntamenti. Se hai molte domande, puoi parlare con un coordinatore dell'assistenza oncologica o un'infermiera.
Potresti voler ottenere un secondo parere da un altro specialista per confermare o chiarire i consigli del tuo specialista o rassicurarti di aver esplorato tutte le tue opzioni. Gli specialisti sono abituati alle persone che fanno questo. Il tuo medico di famiglia o specialista può indirizzarti a un altro specialista e inviare i tuoi risultati iniziali a quella persona. Puoi ottenere un secondo parere anche se hai iniziato il trattamento o desideri comunque essere curato dal tuo primo medico. Potresti decidere che preferiresti essere curato dal secondo specialista.
Gli adulti hanno il diritto di accettare o rifiutare qualsiasi trattamento loro offerto. Ad esempio, alcune persone con cancro avanzato scelgono un trattamento che ha effetti collaterali significativi anche se dà solo un piccolo beneficio per un breve periodo di tempo. Altri decidono di concentrare il loro trattamento sulla qualità della vita. Potresti voler discutere la tua decisione con il team di trattamento, il medico di famiglia, la famiglia e gli amici.
Il medico o l'infermiere potrebbero suggerirti di partecipare a una sperimentazione clinica. I medici conducono studi clinici per testare trattamenti nuovi o modificati e modi di diagnosticare la malattia per vedere se sono migliori dei metodi attuali. Ad esempio, se partecipi a uno studio randomizzato per un nuovo trattamento, verrai scelto a caso per ricevere il miglior trattamento esistente o il nuovo trattamento modificato. Nel corso degli anni, le sperimentazioni hanno migliorato i trattamenti e portato a risultati migliori per le persone con diagnosi di cancro.
Potresti trovare utile parlare con il tuo specialista, l'infermiere o il medico di famiglia o avere un secondo parere. Se decidi di partecipare a una sperimentazione clinica, puoi recedere in qualsiasi momento. Per ulteriori informazioni, visitare australiancancertrials.gov.au.
Il trattamento per il cancro intestinale precoce e localmente avanzato dipenderà dal tipo di cancro intestinale che hai. Questo perché il cancro del colon e il cancro del retto sono trattati in modo diverso.
Il tuo team medico consiglierà il trattamento in base a ciò che ti darà il miglior risultato, dove si trova il cancro nell'intestino, se e come si è diffuso il cancro, la tua salute generale e le tue preferenze.
Le opzioni di trattamento offerte dipenderanno dalle linee guida per le migliori pratiche nel trattamento del cancro intestinale. Per alcune persone, l'opzione migliore potrebbe essere quella di partecipare a una sperimentazione clinica (vedi sopra).
Molte persone con cancro intestinale hanno anemia o bassi livelli di ferro. Il ferro può essere somministrato in compresse o per via endovenosa per migliorare i livelli di ferro e l'emocromo prima dell'inizio del trattamento.
Le persone con cancro intestinale spesso perdono molto peso e possono diventare malnutrite. Un dietista può fornire consigli sui modi per ridurre la perdita di peso attraverso modifiche alla dieta o integratori alimentari liquidi. Ciò contribuirà a migliorare la tua forza e porterà a migliori risultati del trattamento.
Il tipo di intervento chirurgico dipenderà dalla posizione del cancro nell'intestino e dalle tue preferenze. L'obiettivo della chirurgia è quello di rimuovere quanto più possibile il cancro e i linfonodi vicini.
Ci sono due modi per eseguire un intervento chirurgico per il cancro intestinale. Ogni metodo presenta vantaggi in situazioni particolari:il medico ti consiglierà quale metodo è più adatto a te.
Chiamato anche chirurgia mininvasiva o laparoscopica, questo metodo prevede diversi piccoli tagli (incisioni) nell'addome. Un tubo sottile (laparoscopio) viene fatto passare attraverso uno dei tagli. Il laparoscopio ha una luce e una fotocamera. Strumenti lunghi e sottili vengono inseriti attraverso altri piccoli tagli per rimuovere la sezione dell'intestino con il cancro. La chirurgia del buco della serratura di solito significa meno dolore e cicatrici, una degenza ospedaliera più breve e una guarigione più rapida.
Ciò comporta un lungo taglio (incisione) al centro dell'addome. La chirurgia a cielo aperto di solito significa una ferita più grande e un recupero più lento e richiede una degenza ospedaliera più lunga. La chirurgia a cielo aperto è una tecnica consolidata e ampiamente disponibile.
Il tipo più comune di intervento chirurgico per il cancro del colon è una colectomia.
Può essere eseguito come chirurgia a cielo aperto o chirurgia del buco della serratura (vedi sopra). Esistono diversi tipi di colectomie a seconda di quale parte del colon viene rimossa (vedi sotto). Verranno rimossi anche i linfonodi vicino al colon e parte dell'intestino normale attorno al cancro.
Il chirurgo di solito taglia l'intestino su entrambi i lati del cancro (con un piccolo bordo di tessuto sano chiamato margine) e quindi unisce le due estremità dell'intestino. Questa unione è chiamata anastomosi.
A volte un'estremità dell'intestino viene portata attraverso un'apertura praticata nell'addome e cucita sulla pelle. Questa procedura è chiamata colostomia (se prodotta dall'intestino crasso) o ileostomia (se prodotta dall'intestino tenue). L'apertura, detta stomia, permette di rimuovere le feci dal corpo e di raccoglierle in una sacca.
Lo stoma è solitamente temporaneo e l'operazione viene annullata in seguito. In alcuni casi, lo stoma è permanente. I progressi nelle tecniche chirurgiche hanno portato a un minor numero di persone che necessitano di una stomia permanente. Vedi sotto per ulteriori informazioni sugli stomi.
Dopo l'intervento chirurgico, avrai una cicatrice. La maggior parte delle persone che hanno un intervento chirurgico a cielo aperto hanno una cicatrice da sopra l'ombelico fino all'area pubica.

Esistono diversi tipi di operazioni per il cancro del retto (vedi sopra). Il tipo di intervento dipende da dove si trova il cancro, se è possibile ricongiungersi all'intestino e dove è possibile eseguire l'unione nel retto.
L'intervento chirurgico può essere eseguito utilizzando un approccio open o keyhole (vedi sopra). Potresti avere una resezione anteriore o una resezione addominoperineale (nota anche come escissione addominoperineale).
Questa è l'operazione più comune. Potrebbe includere la creazione di una stomia temporanea, che verrà ripristinata in seguito.
Questa procedura può essere raccomandata se il tumore è vicino ai muscoli dello sfintere anale o se è troppo basso per essere rimosso senza causare incontinenza (perdita accidentale di feci). Dopo una resezione addominoperineale sarà necessaria una stomia permanente (colostomia). Parla con il tuo chirurgo di qualsiasi dubbio tu possa avere.
Le persone che hanno un cancro del retto in stadio molto precoce o non sono adatte per un'operazione importante possono avere un'escissione locale. Il chirurgo inserisce uno strumento nell'ano per rimuovere il cancro dal rivestimento del retto, insieme a un margine di tessuto sano, senza tagliare l'addome. I metodi includono l'escissione transanale (TAE), la microchirurgia endoscopica transanale (TEMS) e la chirurgia transanale minimamente invasiva (TAMIS).

In un piccolo numero di persone, due tumori separati possono essere trovati contemporaneamente nell'intestino crasso. I tumori possono essere scoperti attraverso test diagnostici o durante un intervento chirurgico. In questo caso, ci sono diverse opzioni per la chirurgia:
Il tipo di intervento chirurgico consigliato dal medico dipende da diversi fattori, tra cui l'età, la posizione dei tumori nell'intestino, fattori di rischio genetici e di altro tipo e le tue preferenze.
A volte, quando il cancro intestinale cresce, blocca completamente l'intestino. Questo è chiamato ostruzione intestinale. I rifiuti non possono passare facilmente attraverso l'intestino bloccato e possono causare:
A volte l'ostruzione viene trovata e rimossa durante l'intervento chirurgico per rimuovere il cancro. In altri casi, l'ostruzione intestinale comporterà un intervento chirurgico d'urgenza per eliminare il blocco.
Potrebbe essere possibile ricongiungersi all'intestino durante l'intervento chirurgico, ma alcune persone potrebbero aver bisogno di una stomia (vedere pagine 50–55). A volte uno stoma viene realizzato "a monte" dell'ostruzione per alleviare il blocco e per concedere il tempo per la stadiazione delle scansioni del cancro o della chemioradioterapia prima dell'intervento chirurgico, per assicurarsi che il cancro sia rimosso completamente.
Non tutti coloro che hanno un blocco vorranno sottoporsi a un intervento chirurgico o essere abbastanza in forma per averlo. Per aiutare a mantenere l'intestino aperto in modo che le feci possano passare di nuovo, il chirurgo potrebbe essere in grado di inserire un piccolo tubo cavo (stent) all'interno del colon. Uno stent può anche aiutare a gestire il blocco fino a quando non stai abbastanza bene per essere operato. Il chirurgo utilizzerà un colonscopio per trovare il blocco e posizionare lo stent.
Se non sei in grado di sottoporti a un intervento chirurgico oa uno stent, potresti ricevere medicinali per aiutare a controllare i sintomi di un'ostruzione intestinale.
Il tuo chirurgo ti parlerà dei rischi e delle complicazioni della chirurgia intestinale. Come con qualsiasi operazione importante, la chirurgia intestinale presenta dei rischi. Le complicazioni possono includere infezioni, sanguinamento, coaguli di sangue, danni agli organi vicini o perdite dalle giunzioni tra le parti rimosse dell'intestino. In seguito sarai attentamente monitorato per eventuali effetti collaterali.
Potrebbe essere possibile ricongiungersi all'intestino durante l'intervento chirurgico, ma alcune persone potrebbero aver bisogno di una stomia (vedi sotto). A volte viene praticata una stomia "a monte" dell'ostruzione per alleviare il blocco.
La maggior parte degli ospedali in Australia ha programmi per ridurre lo stress dell'intervento chirurgico e migliorare il recupero. Questi sono chiamati programmi di recupero avanzato dopo l'intervento chirurgico (ERAS) o programmi chirurgici accelerati (FTS) e ti incoraggiano a svolgere un ruolo attivo nella tua cura attraverso la consulenza pre-ricovero e l'educazione sul controllo del dolore, sulla dieta e sull'esercizio in modo da sapere cosa aspettarsi ogni giorno dopo l'intervento chirurgico.
Questa è una panoramica generale di cosa aspettarsi. Il processo varia da ospedale a ospedale e ognuno risponderà all'intervento in modo diverso.
Molte persone scoprono che le loro funzioni intestinali e vescicali cambiano. Questi di solito migliorano entro pochi mesi ma, per alcune persone, può richiedere più tempo. I problemi di erezione possono anche essere un problema per alcuni uomini dopo un intervento chirurgico al cancro del retto.
Stanchezza – È normale sentirsi stanchi dopo l'intervento chirurgico. Sebbene sia una buona idea rimanere attivi e fare esercizi leggeri come raccomandato dal medico, potresti scoprire che ti stanchi facilmente e hai bisogno di riposare durante il giorno. Fai delle pause se ti senti stanco e segui i consigli del tuo medico sulle restrizioni, come evitare il sollevamento di carichi pesanti. Potrebbe essere necessario ricordare alla tua famiglia e ai tuoi amici che potrebbero essere necessari diversi mesi per riprendersi dall'intervento chirurgico.
Conosciuto anche come radioterapia, questo trattamento utilizza una dose controllata di radiazioni, come fasci di raggi X focalizzati, per uccidere o danneggiare le cellule tumorali. La radiazione è mirata all'area specifica del cancro e il trattamento è attentamente pianificato per arrecare il minor danno possibile al normale tessuto corporeo vicino al cancro. La radioterapia è spesso combinata con la chemioterapia (chemioradioterapia). Questo perché la chemioterapia rende le cellule tumorali più sensibili alle radiazioni.
La radioterapia non è generalmente utilizzata per il trattamento del cancro del colon localmente avanzato. Comunemente, un ciclo breve di radioterapia o un ciclo più lungo di chemioradioterapia viene utilizzato per ridurre il tumore prima dell'intervento chirurgico per il cancro del retto localmente avanzato. Lo scopo di questo trattamento è ridurre il più possibile il cancro prima che venga rimosso. Ciò significa che sarà più facile per il chirurgo rimuovere completamente il tumore e ridurre il rischio che il cancro si ripresenti.
Occasionalmente, se si scopre che il cancro del retto è più avanzato di quanto si pensasse inizialmente, la radioterapia può essere utilizzata dopo l'intervento chirurgico per distruggere le cellule tumorali rimanenti.
La radioterapia a fasci esterni è il tipo più comune di radioterapia per il cancro del retto. Le tecniche più recenti erogano la dose nell'area interessata senza danneggiare i tessuti circostanti. Questi miglioramenti hanno ridotto gli effetti collaterali della radioterapia.
Durante il trattamento, giacerai su un lettino sotto una macchina chiamata acceleratore lineare. Ogni trattamento richiede solo pochi minuti, ma una sessione può durare 10-20 minuti a causa del tempo necessario per impostare la macchina.
Ci sarà una pausa tra la radioterapia e la chirurgia per consentire al trattamento di avere il suo pieno effetto. Se la radioterapia viene somministrata con la chemioterapia, la farai una volta al giorno per 5-6 settimane, quindi ci sarà un intervallo di 6-12 settimane prima dell'intervento chirurgico. Se la radioterapia viene somministrata da sola, avrai un ciclo più breve, di solito per cinque giorni, quindi un intervallo più breve prima dell'intervento chirurgico.
Gli effetti collaterali della radioterapia variano. La maggior parte sono temporanei e scompaiono poche settimane o mesi dopo il trattamento. La radioterapia per il cancro del retto viene solitamente somministrata nell'area pelvica, che può irritare l'intestino e la vescica.
Gli effetti indesiderati comuni includono sensazione di stanchezza, necessità di urinare più spesso e bruciore quando si urina (cistite), arrossamento e indolenzimento nell'area da trattare, diarrea, costipazione o urgenza fecale e incontinenza. La radioterapia può far sì che la pelle o i tessuti interni diventino meno elastici e si induriscano (fibrosi). Può anche influenzare la fertilità e la funzione sessuale, vedi sotto.
Le persone reagiscono alla radioterapia in modo diverso, quindi alcune persone potrebbero avere pochi effetti collaterali, mentre altre ne hanno di più. Il tuo team di trattamento ti darà consigli sui possibili effetti collaterali e su come gestirli.
Le radiazioni nell'area pelvica possono danneggiare il rivestimento del retto, causando infiammazione e gonfiore (noto come proctite da radiazioni). Ciò può causare una serie di sintomi tra cui diarrea, necessità di svuotare urgentemente l'intestino e perdita di controllo sull'intestino (incontinenza fecale). Durante il trattamento del cancro del retto, questi effetti collaterali possono comparire poco dopo la radioterapia, ma generalmente non rappresentano un problema a lungo termine perché il retto viene rimosso durante l'intervento chirurgico. Il tuo team di trattamento ti parlerà del rischio di sviluppare la proctite da radiazioni. .
La radioterapia al bacino e al retto può influire sulla capacità di avere figli (fertilità) e sulla funzione sessuale.
Chemotherapy uses drugs to kill or slow the growth of cancer cells while doing the least possible damage to healthy cells. If the cancer has spread outside the bowel to lymph nodes or to other organs, chemotherapy may be recommended:
Before surgery (neoadjuvant) – Some people with locally advanced rectal cancer have chemotherapy before surgery to shrink the tumour and make it easier to remove. You are likely to have chemotherapy together with radiation therapy (chemoradiation).
After surgery (adjuvant) – Chemotherapy may be used after surgery for either colon or rectal cancer to get rid of any remaining cancer cells and reduce the chance of the cancer coming back. If your doctor recommends chemotherapy, you will probably start as soon as your wounds have healed and you’ve recovered your strength, usually within eight weeks.
On its own – If the cancer has spread to other organs, such as the liver or lungs, chemotherapy may be used either to shrink the tumours or to reduce symptoms and make you more comfortable.
You may have chemotherapy through a liquid drip into a vein (intravenously) or as tablets. It may also be given through a thin plastic tube called a central venous access device. Some people have chemotherapy at home through a portable bottle called an infusor pump. You will probably have chemotherapy as a course of several sessions (cycles) over 4–6 months. Your medical oncologist will explain your treatment schedule.
People react to chemotherapy differently – some people have few side effects, while others have many. The side effects depend on the drugs used and the dose. Your medical oncologist or nurse will discuss the likely side effects with you, including how they can be prevented or controlled with medicine. It is uncommon to need a break or change in your treatment.
Common side effects include tiredness; feeling sick (nausea and vomiting); diarrhoea; mouth sores and ulcers; changes in appetite, taste and smell; sore hands and feet; and hair loss or thinning. You may also be more likely to catch infections.
Pins and needles, numbness, redness or swelling in the fingers and toes are more common if using the chemotherapy drug called oxaliplatin. Skin peeling and increased sensitivity to sunlight are more common if using the chemotherapy drug called fluorouracil (or 5-FU).
Keep a record of the doses and names of your chemotherapy drugs handy. This will save time if you become ill and need to visit the emergency department.
During chemotherapy, you will have a higher risk of getting an infection or bleeding. If you have a temperature over 38°C, contact your doctor or go to the emergency department. Tell your doctor if you feel more tired than usual, or if you bruise or bleed easily.
When bowel cancer has spread to the liver, lung or lining of the abdomen and pelvis (omentum and peritoneum), this is known as advanced or metastatic (stage 4) bowel cancer. To control the cancer, slow its growth and manage symptoms such as pain, you may have a combination of chemotherapy, targeted therapy, radiation therapy and surgery.
Advanced bowel cancer is commonly treated with drugs that reach cancer cells throughout the body. This is called systemic treatment, and includes chemotherapy (see above) and targeted therapy.
Targeted therapy drugs work differently from chemotherapy drugs. While chemotherapy drugs affect all rapidly dividing cells and kill cancerous cells, targeted therapy drugs affect specific molecules within cells to block cell growth.
Monoclonal antibodies are the main type of targeted therapy drug used in Australia for advanced bowel cancer. Includono:
This drug stops the cancer developing new blood cells and growing. It is given as a drip into a vein (intravenous infusion) every two to three weeks, with chemotherapy.
These drugs target specific features of cancer cells known as epidermal growth factor receptors (EGFR). They only work for people who have a normal RAS gene (known as RAS wild-type). The tumour will be tested for changes (mutations) in these genes before you are offered these drugs (see above under Molecular testing). These drugs are usually given as a drip into a vein (intravenous infusion). They may be given with chemotherapy or on their own after other chemotherapy drugs have stopped working.
Other types of targeted therapy drugs may be available on a clinical trial (see above). Talk with your doctor about the latest developments and whether you are a suitable candidate.
Scans and blood tests will be used to monitor your response to systemic treatments. If results show that the cancer is shrinking or is under control, chemotherapy and/or targeted therapy will continue. If the cancer is growing, that treatment will stop and alternative treatments will be discussed.
The side effects of targeted therapy vary depending on the drugs used. Common side effects of bevacizumab include high blood pressure, tiredness, bleeding and headaches. The most common side effects of cetuximab and panitumumab are skin problems (redness, swelling, an acne-like rash or dry, flaky skin), tiredness and diarrhoea.
Radiation therapy can also be used as a palliative treatment for both advanced colon and advanced rectal cancer. It can be used to stop bleeding and, if the cancer has spread to the bone or formed a mass in the pelvis, it can reduce pain. For further details, see above Radiation therapy.
If the cancer has spread to other parts of the body, you may still be offered surgery. This can help remove some secondary cancers (e.g. in the liver or lungs) or relieve a bowel obstruction (see above).
You may have surgery to remove parts of the bowel along with all or part of other affected organs. This may be called an en-bloc resection or, if the cancer is in your pelvis, an exenteration.
If the cancer has spread to the lining of the abdomen (peritoneum), you may have surgery to remove as many tumours as possible. This is known as a peritonectomy or cytoreductive surgery. Sometimes, a heated chemotherapy solution is inserted into the abdomen during a peritonectomy. This is called hyperthermic intraperitoneal chemotherapy (HIPEC). Recent studies suggest that surgery alone may be as effective as surgery followed by HIPEC, and ongoing research continues to test the best approach to treatment.
The type of operation used for advanced bowel cancer will depend on your situation, so talk to your surgeon about what to expect. Your medical team will advise what kind of follow-up and treatment is recommended after surgery. Regular check-ups have been found to improve survival for people after surgery for bowel cancer, so you should have check-ups for several years.
Many treatments for advanced bowel cancer are best performed in a specialised centre. Call 13 11 20 for more information or to ask about assistance that may be available if you have to travel a long way.
If the cancer cannot be removed with surgery, but has only spread to a small number of places in a single area, your doctor may recommend another type of treatment to destroy or control the cancer. These treatments, including thermal ablation, selective internal radiation therapy (SIRT) and stereotactic body radiation therapy (SBRT), are only suitable for some people. They are best performed in a specialised centre or may be offered as part of a clinical trial.
Palliative treatment helps to improve people’s quality of life by managing the symptoms of cancer without trying to cure the disease. It is best thought of as supportive care.
Many people think that palliative treatment is for people at the end of their life, but it may help at any stage of advanced bowel cancer. It is about living for as long as possible in the most satisfying way you can.
Sometimes treatments such as surgery, chemotherapy, radiation therapy or targeted therapy are given palliatively. The aim is to help relieve symptoms such as pain or bleeding by shrinking or slowing the growth of the cancer.
Palliative treatment is one aspect of palliative care, in which a team of health professionals aim to meet your physical, emotional, practical, social and spiritual needs.
Advanced bowel cancer is cancer that has spread from the bowel to another part of the body or come back after the initial treatment.
Treatment aims to control the cancer, slow down its spread and manage any symptoms.
Systemic treatments, including chemotherapy and targeted therapy, are used to control the cancer’s growth and stop it spreading.
Monoclonal antibodies are the main type of targeted therapy drug used for advanced bowel cancer. They include bevacizumab, cetuximab and panitumumab. The tumour may need to be tested to see if these drugs will be effective.
Other options might include chemotherapy, radiation therapy, surgery, and palliative treatments. For some people, the best option may be to join a clinical trial.
All treatments can cause side effects, such as pain, tiredness, skin problems or diarrhoea. Talk to your doctor about how to manage any side effects.
 fai stasera:chili con carne adatto ai sibo
fai stasera:chili con carne adatto ai sibo
 Le terapie psicologiche possono avere benefici a lungo termine per i pazienti con intestino irritabile
Le terapie psicologiche possono avere benefici a lungo termine per i pazienti con intestino irritabile
 Sindrome da stanchezza cronica (CFS) o malattia da intolleranza allo sforzo sistemico (SEID)
Sindrome da stanchezza cronica (CFS) o malattia da intolleranza allo sforzo sistemico (SEID)
 Fundoplicatio (chirurgia anti-reflusso)
Fundoplicatio (chirurgia anti-reflusso)
 I tuoi alleati per prendersi cura del microbiota intestinale:una dieta variata ad alto contenuto di fibre
I tuoi alleati per prendersi cura del microbiota intestinale:una dieta variata ad alto contenuto di fibre
 La scoperta di 100 nuovi geni può aiutare la ricerca sulle malattie della pigmentazione
La scoperta di 100 nuovi geni può aiutare la ricerca sulle malattie della pigmentazione
 Cibi fermentati e salute dell'intestino:cosa dice la scienza oggi?
[DAI NOSTRI ARCHIVI] I cibi fermentati sono ovunque:dai megastore ai ristoranti e ai luoghi di lavoro. In questo post, approfondiremo cosa possono fare gli alimenti fermentati per la tua salute e, in
Cibi fermentati e salute dell'intestino:cosa dice la scienza oggi?
[DAI NOSTRI ARCHIVI] I cibi fermentati sono ovunque:dai megastore ai ristoranti e ai luoghi di lavoro. In questo post, approfondiremo cosa possono fare gli alimenti fermentati per la tua salute e, in
 Cosa non dovresti fare se hai le emorroidi?
Cosa sono esattamente le emorroidi? Le vene gonfie situate allinterno o intorno al canale anale sono note come emorroidi. Se hai le emorroidi evita i cibi grassi o poveri di fibre; non prendere le
Cosa non dovresti fare se hai le emorroidi?
Cosa sono esattamente le emorroidi? Le vene gonfie situate allinterno o intorno al canale anale sono note come emorroidi. Se hai le emorroidi evita i cibi grassi o poveri di fibre; non prendere le
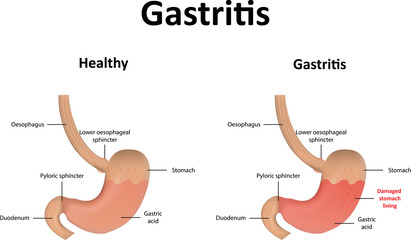 Gastrite
La gastrite è un danno acido alla mucosa dello stomaco che porta a uninfiammazione transitoria perché vi è una rottura nellepitelio della mucosa dopo lerosione dello strato di muco sopra lepitelio del
Gastrite
La gastrite è un danno acido alla mucosa dello stomaco che porta a uninfiammazione transitoria perché vi è una rottura nellepitelio della mucosa dopo lerosione dello strato di muco sopra lepitelio del