 Een vrouw zit op het toilet terwijl ze last heeft van constipatie.
Een vrouw zit op het toilet terwijl ze last heeft van constipatie. Constipatie wordt medisch gedefinieerd als minder dan drie ontlasting per week en ernstige constipatie is minder dan één ontlasting per week. Enkele van de symptomen van constipatie zijn onder meer ongemak in de onderbuik, een gevoel van onvolledige evacuatie (het gevoel dat u nog steeds moet "gaan") na een stoelgang, inspanning om een stoelgang te krijgen, harde of dunne ontlasting, rectale bloeding en/of of anale fissuren veroorzaakt door harde ontlasting, fysiologische stress en/of obsessie met stoelgang.
Obstipatie wordt meestal veroorzaakt door de langzame beweging van materiaal door de dikke darm (dikke darm). Twee aandoeningen die constipatie veroorzaken zijn
Er zijn veel oorzaken van en associaties met constipatie, bijvoorbeeld medicijnen; slechte stoelgang; vezelarme diëten; mogelijk misbruik van laxeermiddelen; hormonale stoornissen; ziekten voornamelijk van andere delen van het lichaam die ook de dikke darm aantasten; en hoge niveaus van oestrogeen en progesteron tijdens de zwangerschap.
Tekenen en symptomen van constipatie kunnen zijn:rectale bloedingen en/of anale fissuren die worden veroorzaakt door harde of kleine ontlasting, ongemak in de onderbuik en inspanning om een stoelgang te krijgen.
Bel uw arts of andere beroepsbeoefenaar in de gezondheidszorg voor behandeling van constipatie als u plotseling symptomen krijgt die plotseling optreden en die hevige pijn zijn die verergert en die gepaard gaan met andere zorgwekkende symptomen zoals plotseling afvallen of niet reageren op eenvoudige, veilige en effectieve behandelingen.
Welke onderzoeken, tests en procedures veroorzaken constipatie?
Tests om de oorzaak van constipatie te diagnosticeren, kunnen een medische geschiedenis, lichamelijk onderzoek, bloedonderzoek, abdominale röntgenfoto's, bariumklysma, colontransitonderzoeken, defecografie, anorectale motiliteitsonderzoeken en colonmotiliteitsonderzoeken omvatten.
Wat zijn de doelen van constipatietherapie? Is er een speciaal dieetplan voor? Hoe wordt het genezen?
Het doel van therapie voor constipatie is één stoelgang om de twee tot drie dagen zonder te spannen. De behandeling kan bestaan uit vezelrijk voedsel, niet-stimulerende laxeermiddelen, stimulerende laxeermiddelen, klysma's, zetpillen, biofeedback-training, voorgeschreven medicijnen en chirurgie. Stimulerende laxeermiddelen, waaronder kruidenproducten, moeten als laatste redmiddel worden gebruikt, omdat ze de dikke darm kunnen beschadigen en constipatie kunnen verergeren.

Gelukkig zijn er veel voedingsmiddelen die u kunt eten om constipatie te verlichten, en voedingsmiddelen die u kunt vermijden, die constipatie kunnen verergeren. Hier is een lijst met 12 voedingsmiddelen die u kunt eten om uw constipatie te verlichten. Bij het plannen van een gezond dieet helpt het om voldoende vezelrijke keuzes op te nemen om u te helpen regelmatig te blijven.
 Infographic waarin staat dat minder dan 50% van de volwassenen één keer per dag stoelgang heeft.
Infographic waarin staat dat minder dan 50% van de volwassenen één keer per dag stoelgang heeft. Constipatie betekent verschillende dingen voor verschillende mensen. Voor veel mensen betekent het gewoon een onregelmatige passage van ontlasting (feces). Voor anderen betekent het echter harde ontlasting, moeite om ze te passeren (spannen) of een gevoel van onvolledige lediging na een stoelgang. De oorzaak van elk van deze symptomen van constipatie varieert, dus de benadering van elk moet worden afgestemd op elke specifieke patiënt.
Constipatie kan ook worden afgewisseld met diarree. Dit patroon komt vaak voor als onderdeel van het prikkelbare darm syndroom (PDS). Aan het uiterste uiteinde van het spectrum is het fecale impactie, dat is wanneer de ontlasting in het rectum verhardt en doorgang verhindert (hoewel af en toe diarree kan optreden, zelfs met obstructie als gevolg van colonvloeistof die lekt rond de getroffen ontlasting).
Het aantal stoelgangen neemt over het algemeen af met de leeftijd. De meeste volwassenen hebben wat als normaal wordt beschouwd, tussen de drie en 21 keer per week. Het meest voorkomende patroon is één stoelgang per dag, maar dit patroon wordt bij minder dan de helft van de personen gezien. Bovendien zijn de meeste onregelmatig en hebben ze niet elke dag of elke dag hetzelfde aantal stoelgang.
Medisch gesproken wordt constipatie meestal gedefinieerd als minder dan drie stoelgangen per week. Ernstige constipatie wordt gedefinieerd als minder dan één stoelgang per week. Er is geen medische reden om elke dag één stoelgang te hebben. Twee of drie dagen zonder gaan veroorzaakt geen fysiek ongemak, alleen mentale stress (bij sommige mensen). In tegenstelling tot wat vaak wordt gedacht, is er geen bewijs dat "toxines" zich ophopen wanneer bewegingen niet vaak voorkomen of dat constipatie tot kanker leidt.
Het is belangrijk om onderscheid te maken tussen acute (recent optredende) constipatie en chronische (langdurige) constipatie. Acute constipatie vereist een dringende beoordeling omdat een ernstige medische aandoening de onderliggende oorzaak kan zijn (bijvoorbeeld tumoren van de dikke darm). Het vereist ook een onmiddellijke beoordeling als het gepaard gaat met symptomen zoals rectale bloedingen, buikpijn en krampen, misselijkheid en braken en onvrijwillig gewichtsverlies. De evaluatie van chronische constipatie is misschien niet urgent, vooral als eenvoudige maatregelen verlichting brengen.
 Een arts onderzoekt de buik van een vrouwelijke patiënt.
Een arts onderzoekt de buik van een vrouwelijke patiënt. Tekenen en symptomen van constipatie zijn onder meer
Als het grootste probleem inspanning is om de ontlasting naar buiten te duwen, moet chronische constipatie waarschijnlijk vroeg worden geëvalueerd. Deze moeilijkheid kan te wijten zijn aan disfunctie van de bekkenbodem, en de voorkeursbehandeling is biofeedback-training, geen laxeermiddelen. Als het niet reageert op de eenvoudige maatregelen die eerder zijn besproken met de toevoeging van hyperosmolaire producten of magnesiummelk, is het tijd om een arts te raadplegen voor een evaluatie. Als een primaire arts zich niet op zijn gemak voelt bij het uitvoeren van de evaluatie of geen vertrouwen heeft in het doen van een evaluatie, moet hij of zij de patiënt doorverwijzen naar een gastro-enteroloog. Gastro-enterologen evalueren constipatie vaak en zijn zeer bekend met de eerder beschreven diagnostische tests.
Theoretisch kan constipatie worden veroorzaakt door de langzame passage van verteerd voedsel door elk deel van het spijsverteringsstelsel. Meestal vindt de vertraging echter plaats in de dikke darm
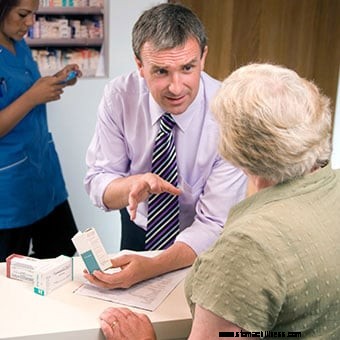 Een apotheker legt de bijwerkingen van medicijnen uit aan een patiënt.
Een apotheker legt de bijwerkingen van medicijnen uit aan een patiënt. Medicijnen worden vaak over het hoofd gezien als oorzaak van constipatie. Veel voorkomende medicijnen die constipatie veroorzaken, zijn onder meer verdovende pijnstillers, bijvoorbeeld codeïne (bijvoorbeeld (Tylenol #3), oxycodon (bijvoorbeeld Percocet) en hydromorfon (Dilaudid), antidepressiva zoals amitriptyline (Elavil, Endep) en imipramine (Tofranil ), anticonvulsiva, bijvoorbeeld fenytoïne (Dilantin) en carbamazepine (Tegretol), ijzersupplementen, calciumantagonisten (CCB's), bijvoorbeeld diltiazem (Cardizem) en nifedipine (Procardia). Aluminiumbevattende antacida zoals aluminiumhydroxidesuspensie ( Amphojel) en aluminiumcarbonaat (Basaljel)
Veel andere medicijnen kunnen constipatie veroorzaken. Eenvoudige maatregelen kunnen worden gebruikt om constipatie te behandelen, bijvoorbeeld door meer vezels in uw dieet te krijgen of ontlastingverzachters te nemen. Als constipatie wordt veroorzaakt door een medicijn, overleg dan met uw arts over het stoppen van medicijnen die misschien niet nodig zijn. Als eenvoudige maatregelen niet werken, kan het mogelijk zijn om een minder constiperende medicatie te vervangen, bijvoorbeeld een niet-steroïde anti-inflammatoir geneesmiddel (NSAID's), bijvoorbeeld ibuprofen (Advil, Motrin, Nuprin) en naproxen (Aleve, Anaprox, Naprelan en Naprosyn), of een van de nieuwere en minder constiperende antidepressiva.
 Een rij lopers wacht in de rij om draagbare toiletten te gebruiken.
Een rij lopers wacht in de rij om draagbare toiletten te gebruiken. Gewoonte: De stoelgang staat onder vrijwillige controle. Dit betekent dat de normale drang die u voelt wanneer u er een nodig heeft, kan worden onderdrukt. Hoewel het af en toe aangewezen is om de aandrang tot poepen te onderdrukken (bijvoorbeeld wanneer er geen badkamer beschikbaar is), kan dit te vaak leiden tot het verdwijnen van de aandrang en constipatie tot gevolg.
Dieet: Vezels zijn belangrijk voor het behoud van een zachte, volumineuze ontlasting. Daarom kan het eten van vezelarm voedsel constipatie veroorzaken. De beste natuurlijke bronnen van vezels zijn fruit, groenten en volkoren granen.
Laxeermiddelen: Een vermoedelijke oorzaak van ernstige constipatie is het overmatig gebruik van stimulerende laxeermiddelen, bijvoorbeeld senna (Senokot), ricinusolie en veel kruiden. Er is een verband aangetoond tussen chronisch gebruik van deze producten en schade aan de zenuwen en spieren van de dikke darm, mogelijk resulterend in de aandoening. Het is echter niet duidelijk of de producten de schade hebben veroorzaakt of dat de schade bestond vóór het gebruik ervan. Desalniettemin, vanwege de mogelijkheid dat stimulerende producten de dikke darm kunnen beschadigen, raden de meeste deskundigen aan om ze als laatste redmiddel te gebruiken nadat niet-stimulerende producten hebben gefaald.
Hormonale aandoeningen: Hormonen kunnen de stoelgang beïnvloeden. Bijvoorbeeld te weinig schildklierhormoon (hypothyreoïdie) en te veel bijschildklierhormoon (door verhoging van het calciumgehalte in het bloed). Ten tijde van de menstruatie van een vrouw zijn de oestrogeen- en progesteronspiegels hoog. Dit is echter zelden een langdurige aandoening. Hoge niveaus van oestrogeen en progesteron tijdens de zwangerschap veroorzaken ook constipatie.
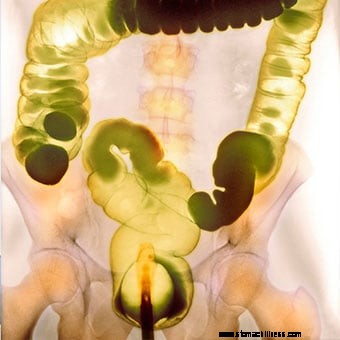 Een gekleurd contrast bariumklysma röntgenfoto.
Een gekleurd contrast bariumklysma röntgenfoto. Veel tests kunnen ernstige constipatie diagnosticeren en de meeste mensen hebben slechts een paar basistests nodig. Eerst zal de arts of beroepsbeoefenaar in de gezondheidszorg een medische geschiedenis en lichamelijk onderzoek afnemen om de arts in staat te stellen het type constipatie te bepalen dat aanwezig is; ontdek eventuele supplementen of receptproducten die u gebruikt; of ziekten of andere gezondheidsproblemen die u heeft. Dit stuurt op zijn beurt de diagnose en therapie. Als ontlasting bijvoorbeeld pijnlijk is, weet de arts te zoeken naar anale problemen zoals een vernauwde anale sluitspier of een anale fissuur. Als kleine ontlasting het probleem is, kan het eten van vezelarm voedsel de oorzaak zijn. Als de patiënt aanzienlijke overbelasting ervaart, is de bekkenbodemdisfunctie waarschijnlijk.
Een zorgvuldige voedingsgeschiedenis - waarvoor mogelijk een voedingsdagboek voor een week of twee moet worden bijgehouden - kan een vezelarm dieet aan het licht brengen en kan de arts ertoe brengen een vezelrijk dieet aan te bevelen. Een voedingsdagboek stelt de arts ook in staat te evalueren hoe goed een persoon zijn voedingsvezels tijdens de behandeling verhoogt.
Er zijn andere tests beschikbaar voor mensen met ernstige constipatie die niet gemakkelijk op de behandeling reageren.
Een lichamelijk onderzoek kan ziekten (bijvoorbeeld sclerodermie) identificeren die constipatie kunnen veroorzaken. Een rectaal onderzoek met de vinger kan een strakke anale sluitspier aan het licht brengen die de ontlasting bemoeilijkt of het kan zijn dat de spieren van de bekkenbodem niet normaal ontspannen. Als een met materiaal gevulde dikke darm door de buikwand kan worden gevoeld, suggereert dit dat het ernstig is. Ontlasting in het rectum duidt op een probleem met de anale, rectale of bekkenbodemspieren.
Bloedonderzoek kan geschikt zijn om uw toestand te evalueren. Meer specifiek kunnen bloedonderzoeken voor schildklierhormoon (om hypothyreoïdie op te sporen) en voor calcium (om overtollig parathyroïdhormoon aan het licht te brengen) nuttig zijn.
Grote hoeveelheden materiaal in de dikke darm kunnen meestal worden gevisualiseerd op eenvoudige röntgenfilms van de buik, en hoe ernstiger constipatie, hoe meer zichtbaar op röntgenfoto's.
Een bariumklysma (lagere gastro-intestinale [GI]-reeks) is een röntgenonderzoek waarbij vloeibaar barium via de anus wordt ingebracht om het rectum en de dikke darm te vullen. De barium schetst de dikke darm op de röntgenfoto's en definieert de normale of abnormale anatomie van de darm en het rectum. Tumoren en vernauwingen (stricturen) behoren tot de afwijkingen die met deze test kunnen worden opgespoord.
Onderzoek naar colon transit (marker)
Colontransitonderzoeken zijn eenvoudige röntgenonderzoeken die bepalen hoe lang het duurt voordat voedsel door de darmen reist. Voor transitstudies slikken individuen capsules gedurende één of meerdere dagen door. In de capsules zitten veel kleine stukjes plastic die op röntgenfoto's te zien zijn. De gelatinecapsules lossen op en laten de plastic stukjes los in de dunne darm. De stukjes plastic reizen dan (net als voedsel verteren) door de dunne darm en in de darm. Na 5 of 7 dagen wordt een röntgenfoto van de buik gemaakt en worden de stukjes plastic in de verschillende delen van de darm geteld. Uit deze telling is het mogelijk om te bepalen of en waar er een vertraging in de dikke darm is.
Bij mensen die geen constipatie hebben, worden alle plastic stukjes geëlimineerd in de ontlasting en geen enkele blijft in de dikke darm. Wanneer stukken door de dikke darm zijn verspreid, suggereert dit dat de spieren of zenuwen in de dikke darm niet werken, wat typerend is voor inertie van de dikke darm. Wanneer stukjes zich ophopen in het rectum, suggereert dit een disfunctie van de bekkenbodem.
Defecografie is een wijziging van het bariumklysma-onderzoek. Voor deze procedure wordt een dikke pasta van barium via de anus in het rectum van een patiënt ingebracht. Er worden dan röntgenfoto's gemaakt terwijl de patiënt het barium ontlast. De barium schetst duidelijk het rectum en de anus en toont de veranderingen die plaatsvinden in de spieren van de bekkenbodem tijdens de ontlasting. Zo onderzoekt defecografie het ontlastingsproces en geeft informatie over anatomische afwijkingen van het rectum en de bekkenbodemspieren tijdens de ontlasting.
Anorectale motiliteitsstudies, die een aanvulling vormen op defecografietests, geven een beoordeling van de functie van de spieren en zenuwen van de anus en het rectum. Voor anorectale motiliteitsstudies wordt een flexibele buis, ongeveer een achtste van een inch in diameter, door de anus en in het rectum ingebracht. Sensoren in de buis meten de druk die wordt gegenereerd door de spieren van de anus en het rectum. Met de buis op zijn plaats voert het individu verschillende eenvoudige manoeuvres uit, zoals het vrijwillig aanspannen van de anale spieren. Anorectale motiliteitsstudies kunnen helpen bepalen of de spieren van de anus en het rectum normaal werken. Wanneer de functie van deze spieren is aangetast, wordt de materiaalstroom door het maagdarmkanaal belemmerd, waardoor een aandoening ontstaat die lijkt op een disfunctie van de bekkenbodem.
De nieuwste test voor het evalueren van ontlasting en de aandoeningen ervan is defecografie met magnetische resonantiebeeldvorming (MRI) en is vergelijkbaar met bariumdefecografie. MRI wordt echter gebruikt in plaats van röntgenfoto's om afbeeldingen van het rectum tijdens de ontlasting te geven. MRI-defecografie lijkt een uitstekende manier om ontlasting te bestuderen, maar de procedure is duur en enigszins omslachtig. Als gevolg hiervan wordt het gebruikt in slechts een paar instellingen die een bijzondere interesse hebben in constipatie en afwijkingen van de ontlasting.
De motiliteitsstudies van de dikke darm zijn in veel opzichten vergelijkbaar met anorectale motiliteitsstudies. Een zeer lange, smalle (een-achtste inch in diameter), flexibele buis wordt door de anus ingebracht en door een deel of de hele dikke darm geleid tijdens een procedure die colonoscopie wordt genoemd. Sensoren in de buis meten de druk die wordt gegenereerd door de samentrekkingen van de colonspieren. Deze samentrekkingen zijn het resultaat van gecoördineerde activiteit van de colonzenuwen en spieren. Als de activiteit van de zenuwen of spieren abnormaal is, zal het patroon van de druk in de dikke darm abnormaal zijn. Colonmotiliteitsstudies zijn het meest nuttig bij het definiëren van coloninertie. Deze onderzoeken worden beschouwd als onderzoeksinstrumenten, maar ze kunnen helpen bij het nemen van beslissingen over de behandeling van personen met ernstige constipatie.
 Een arts bespreekt constipatiebehandelingen met een mannelijke patiënt.
Een arts bespreekt constipatiebehandelingen met een mannelijke patiënt. Er zijn verschillende principes bij het benaderen van de evaluatie en behandeling van constipatie. Het eerste principe is om onderscheid te maken tussen acute (recent begin) en chronische (langdurige) constipatie. Dus bij acute constipatie of constipatie die verergert, is het noodzakelijk om de oorzaak vroeg te beoordelen om een ernstige ziekte die dringend moet worden behandeld niet over het hoofd te zien. 2) begin vroegtijdig met de behandeling van constipatie en gebruik de behandelingen die de minste kans op schade hebben, wat zal voorkomen dat constipatie verergert, en het zal mogelijke schade aan de dikke darm voorkomen die kan worden veroorzaakt door het frequente gebruik van stimulerende producten. 3) weet wanneer het tijd is om de oorzaak van chronische constipatie te evalueren. Evaluatie van de oorzaak van chronische constipatie moet worden gedaan als er geen reactie is op de eenvoudige behandelingen.
 Een persoon houdt laxerende capsules vast.
Een persoon houdt laxerende capsules vast. Onderdruk de aandrang om te poepen niet. Als de drang komt, zoek dan een toilet. Bepaal met de hulp van uw arts en apotheker of u medicijnen gebruikt die kunnen bijdragen aan constipatie. Kijk of de medicijnen kunnen worden stopgezet of gewijzigd.
Verhoog de vezels in uw dieet door meer fruit, groenten en volle granen te consumeren. (Er zijn ook andere gezondheidsvoordelen van deze aanbeveling.) Het kan moeilijk zijn om voldoende vezels in het dieet te krijgen om constipatie effectief te behandelen, dus aarzel niet om indien nodig vezelsupplementen te nemen (tarwezemelen, psyllium, enz.). Gebruik steeds grotere hoeveelheden vezels en/of verander het type vezel dat wordt geconsumeerd totdat er een bevredigend resultaat is. Verwacht niet dat vezels 's nachts werken. Wacht een paar weken voor voldoende proeven.
Deze inspanningen mogen niet worden stopgezet, maar er moeten andere maatregelen worden toegevoegd. Als het niet vaak voorkomt, dat wil zeggen om de paar weken (zoals het kan zijn als gevolg van de menstruatiecyclus), maakt het waarschijnlijk niet uit welke andere maatregelen worden toegevoegd - verzachtende middelen, zoutoplossing of hyperosmolaire laxeermiddelen, klysma's en zetpillen. Zelfs stimulerende laxeermiddelen om de vier tot zes weken zullen de dikke darm waarschijnlijk niet beschadigen. Helaas is de tendens bij het gebruik van stimulerende producten om onbewust de frequentie van het gebruik ervan te verhogen. Voordat je het weet, neem je ze elke week, of vaker, en er is een zorg (hoewel geen bewijs) dat er permanente schade aan de dikke darm kan ontstaan.
Als constipatie een continu probleem is in plaats van een intermitterend probleem, zijn hyperosmolaire laxeermiddelen waarschijnlijk de veiligste producten om regelmatig in te nemen. Het gebruik ervan moet worden gecontroleerd door een arts. Net als bij vezels moeten gedurende een aantal weken toenemende doses van verschillende hyperosmolaire producten worden geprobeerd totdat een bevredigend type en een bevredigende dosis laxeermiddel is gevonden. Hyperosmolaire laxeermiddelen kunnen echter duur zijn. Melk van magnesiumoxide is de mildste van de zoute laxeermiddelen, is goedkoop en biedt een goed alternatief. De meeste patiënten kunnen de dosis magnesiummelk aanpassen om de ontlasting voldoende te verzachten zonder diarree of lekkage van ontlasting.
Pruimen en pruimensap worden al vele jaren gebruikt om milde constipatie te behandelen. Er is geen bewijs dat de milde stimulerende effecten van pruimen of pruimensap de dikke darm beschadigen.
Sterkere stimulerende producten worden meestal alleen aanbevolen als laatste redmiddel nadat niet-stimulerende behandelingen hebben gefaald. Veel mensen nemen kruiden om het probleem te behandelen omdat ze zich meer op hun gemak voelen bij het gebruik van een "natuurlijk" product. Helaas bevatten de meeste van deze kruidenpreparaten stimulerende producten en bij langdurig gebruik bestaat de mogelijkheid dat ze ook de dikke darm kunnen beschadigen.
 Een scala aan gezonde vezelrijke voedingsmiddelen.
Een scala aan gezonde vezelrijke voedingsmiddelen. De beste manier om vezels aan het dieet toe te voegen, is door meer groenten en fruit te eten. Dit betekent elke dag minimaal vijf porties fruit of groenten. Voor veel mensen kan de benodigde hoeveelheid fruit en groenten echter onhandig groot zijn of onvoldoende verlichting van de aandoening bieden. In dit geval kunnen vezelsupplementen nuttig zijn.
Vezel wordt gedefinieerd als materiaal gemaakt door planten dat niet wordt verteerd door het menselijke maagdarmkanaal. Het is een van de pijlers van de behandeling. Veel soorten vezels in de darm binden zich aan water en houden het water in de darm. Het voegt volume (volume) toe aan de ontlasting en het water verzacht het.
Er zijn verschillende bronnen van vezels en het type varieert van bron tot bron. Typen kunnen op verschillende manieren worden gecategoriseerd, bijvoorbeeld op basis van hun bron.
De meest voorkomende bronnen zijn fruit en groenten, tarwe- of haverzemelen, psylliumzaad (bijvoorbeeld Metamucil, Konsyl), synthetische methylcellulose (bijvoorbeeld Citrucel) en polycarbophil (bijvoorbeeld Equalactin, Konsyl Fiber). Polycarbophil wordt vaak gecombineerd met calcium (bijvoorbeeld Fibercon). In sommige onderzoeken was het calciumbevattende polycarbofil echter niet zo effectief als het polycarbofil zonder calcium. Een minder bekende bron van vezels is een extract van mout (bijvoorbeeld Maltsupex). Dit extract kan het materiaal echter op een andere manier verzachten dan het verhogen van de vezels.
Verhoogd gas (winderigheid) is een veel voorkomend symptoom en bijwerking van vezelrijke diëten. Het gas treedt op omdat de bacteriën die normaal in de dikke darm aanwezig zijn, in geringe mate vezels kunnen verteren. De bacteriën produceren gas als bijproduct van hun vertering. Alle vezels, ongeacht hun bron, kunnen winderigheid veroorzaken. Omdat bacteriën echter verschillen in hun vermogen om de verschillende soorten vezels te verteren, kunnen de verschillende bronnen ervan verschillende hoeveelheden gas produceren. Om de situatie nog ingewikkelder te maken, kan het vermogen van bacteriën om één type te verteren van persoon tot persoon verschillen. Deze variabiliteit maakt de selectie van het beste type vezel voor elk individu moeilijker.
Verschillende bronnen van vezels moeten één voor één worden uitgeprobeerd. Het moet worden gestart met een lage dosis en elke één tot twee weken worden verhoogd totdat het gewenste effect is bereikt of totdat er hinderlijke winderigheid optreedt. Fiber werkt niet van de ene op de andere dag, dus elk product moet, indien mogelijk, gedurende een paar weken worden geprobeerd. Als er symptomen van winderigheid optreden, kan de dosis enkele weken worden verlaagd en kan de hogere dosis opnieuw worden geprobeerd. Over het algemeen wordt gezegd dat de hoeveelheid gas die door vezels wordt geproduceerd, afneemt als het voor een langere periode wordt ingenomen, hoewel dit nooit is onderzocht. Als winderigheid een probleem blijft en voorkomt dat de dosis vezel wordt verhoogd tot een niveau dat de ontlasting naar tevredenheid beïnvloedt, is het tijd om over te stappen op een andere bron van vezels.
Wanneer er steeds meer vezels worden gebruikt, wordt aanbevolen grotere hoeveelheden water te drinken (bijvoorbeeld een vol glas bij elke dosis). In theorie voorkomt het water "verharding" van de vezel en verstopping (obstructie) van de darm. Dit lijkt een eenvoudig en redelijk advies. Het is echter nooit aangetoond dat het nuttigen van grotere hoeveelheden water een gunstig effect heeft op constipatie, met of zonder toevoeging van vezels. Er zit al veel water in de darm en eventueel extra ingenomen water wordt opgenomen en uitgescheiden in de urine. Toch is het redelijk om voldoende vocht te drinken om uitdroging te voorkomen, waardoor het darmwater zou verminderen.
Er zijn redenen om geen vezels te nemen of om bepaalde soorten vezels te nemen. Uit bezorgdheid over obstructie, als personen de dikke darm hebben vernauwd als gevolg van vernauwingen of verklevingen (littekenweefsel van eerdere operaties), moeten ze met hun arts of andere beroepsbeoefenaar in de gezondheidszorg praten voordat ze veranderingen in het dieet aanbrengen. Sommige producten bevatten suiker, dus mensen met diabetes moeten mogelijk suikervrije producten kiezen. In sommige gevallen zal het gas na verloop van tijd afnemen.
 Een bakje met lecithine laxerende capsules.
Een bakje met lecithine laxerende capsules. Smeermiddel-laxeermiddelen bevatten minerale olie als gewone olie of als emulsie (combinatie met water) van de olie. De olie blijft in de darm, bedekt de ontlastingsdeeltjes en verhindert vermoedelijk de verwijdering van water uit het materiaal. Dit vasthouden van water resulteert in de zachtere ontlasting. Minerale olie wordt over het algemeen alleen gebruikt voor kortdurende behandeling, omdat langdurig gebruik verschillende potentiële nadelen heeft. De olie kan in vet oplosbare vitamines uit de darm opnemen en kan bij langdurig gebruik leiden tot tekorten aan deze vitamines. Dit is met name een punt van zorg tijdens de zwangerschap, waarbij een adequate toevoer van vitamines belangrijk is voor de foetus. Bij zeer jonge of zeer bejaarden bij wie het slikmechanisme niet sterk is of wordt aangetast door beroertes, kunnen kleine hoeveelheden van de ingeslikte olie de longen binnendringen en een type longontsteking veroorzaken, lipidenpneumonie genaamd. Minerale olie kan ook de absorptie van sommige geneesmiddelen zoals warfarine (Coumadin) en orale anticonceptiva verminderen, waardoor hun effectiviteit afneemt. Ondanks deze mogelijke nadelen kan minerale olie effectief zijn wanneer een kortdurende behandeling noodzakelijk is.
Verzachtende laxeermiddelen zijn algemeen bekend als ontlastingverzachters. Ze bevatten een stof genaamd docusaat (bijvoorbeeld Colace). Docusaat is een bevochtigingsmiddel dat het vermogen van water in de dikke darm verbetert om door te dringen en zich te vermengen met het materiaal in de darm. Dit verhoogde water erin verzacht de ontlasting, hoewel onderzoeken niet hebben aangetoond dat docusaat consequent effectief is bij het verlichten van constipatie. Deze weekmakers worden vaak gebruikt bij de langetermijnbeheersing van de aandoening. Het kan een week of langer duren voordat docusaat effectief is. De dosis moet na één tot twee weken worden verhoogd als er geen effect wordt waargenomen.
Hoewel docusaat over het algemeen veilig is, kan het de opname van minerale olie en sommige medicijnen uit de darm verhogen. Geabsorbeerde minerale olie verzamelt zich in weefsels van het lichaam, bijvoorbeeld de lymfeklieren en de lever, waar het ontstekingen veroorzaakt. Het is niet duidelijk of deze ontsteking belangrijke gevolgen heeft, maar over het algemeen is men van mening dat langdurige opname van minerale olie niet mag worden toegestaan. Het gebruik van verzachtende producten wordt niet aanbevolen in combinatie met minerale olie of met bepaalde voorgeschreven medicijnen. Verzachtende producten worden vaak gebruikt als het nodig is om de ontlasting tijdelijk te verzachten en de ontlasting te vergemakkelijken (bijvoorbeeld na een operatie, bevalling of hartaanvallen). Ze worden ook gebruikt voor patiënten met aambeien of anale fissuren.
Hyperosmolaire laxeermiddelen
Hyperosmolaire laxeermiddelen zijn onverteerbare, niet-opneembare verbindingen die in de dikke darm blijven en het water vasthouden dat zich al in de dikke darm bevindt. Het resultaat is verzachting ervan. De meest voorkomende hyperosmolaire producten zijn lactulose (bijvoorbeeld Kristalose), sorbitol en polyethyleenglycol (bijvoorbeeld MiraLax). Sommige zijn alleen op recept verkrijgbaar. Deze producten zijn veilig voor langdurig gebruik en gaan gepaard met weinig bijwerkingen.
Hyperosmolaire laxeermiddelen kunnen worden verteerd door darmbacteriën en worden omgezet in gas, wat kan resulteren in een ongewenst opgeblazen gevoel en winderigheid. Dit effect is dosisafhankelijk en minder bij polyethyleenglycol. Daarom kan gas worden verminderd door de dosis van
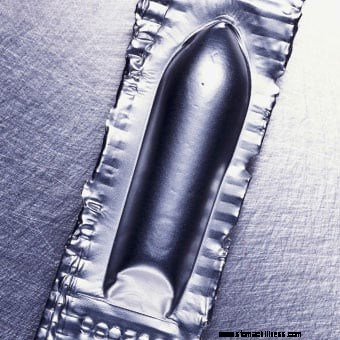 Een voorbeeld van een zetpil om de stoelgang te stimuleren.
Een voorbeeld van een zetpil om de stoelgang te stimuleren. Zoute laxeermiddelen bevatten niet-absorbeerbare ionen zoals magnesium, sulfaat, fosfaat en citraat [bijvoorbeeld magnesiumcitraat (Citroma), magnesiumhydroxide, natriumfosfaat). Deze ionen blijven in de dikke darm en zorgen ervoor dat water in de dikke darm wordt gezogen. Nogmaals, het effect is dat de ontlasting zachter wordt.
Magnesium kan ook milde stimulerende effecten hebben op de darmspieren. Het magnesium in magnesiumbevattende producten wordt gedeeltelijk opgenomen vanuit de darm en in het lichaam. Magnesium wordt door de nieren uit het lichaam verwijderd. Daarom kunnen patiënten met een verminderde nierfunctie toxische magnesiumspiegels ontwikkelen door chronisch (langdurig) gebruik van magnesiumbevattende producten.
Zoute laxeermiddelen werken binnen een paar uur. Over het algemeen mogen krachtige zoutoplossingen niet regelmatig worden gebruikt. Als zich ernstige diarree ontwikkelt bij het gebruik van zoutoplossingen en de verloren vloeistof niet wordt vervangen door de consumptie van vloeistoffen, kan uitdroging het gevolg zijn. De meest gebruikte en mildste van de zoute producten is de melk van magnesia. Epsom Salt is een krachtiger zout laxeermiddel dat magnesiumsulfaat bevat.
Stimulerende laxeermiddelen zorgen ervoor dat de spieren van de dunne darm en de dikke darm hun inhoud sneller voortstuwen. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
 Onderzoek kijkt naar aerobiomen,
Onderzoek kijkt naar aerobiomen,
 Nieuwe behandeling van darmaandoeningen nodig, zegt FDA
Nieuwe behandeling van darmaandoeningen nodig, zegt FDA
 De invloed van door voeding veroorzaakte veranderingen in de darmflora op auto-immuunziekten
De invloed van door voeding veroorzaakte veranderingen in de darmflora op auto-immuunziekten
 Darmbacteriën in wespen helpen pesticiden te overwinnen
Darmbacteriën in wespen helpen pesticiden te overwinnen
 Voeding voor diverticulitis:wat u moet weten
Voeding voor diverticulitis:wat u moet weten
 Wat zijn de symptomen van de ziekte van Crohn bij een kind?
Wat zijn de symptomen van de ziekte van Crohn bij een kind?
 Melkzuurbacteriën en darmbacteriën dragen bij aan de gezondheidsvoordelen van rogge,
studie toont Het eten van rogge heeft verschillende gezondheidsvoordelen. Een nieuwe studie van de Universiteit van Oost-Finland toont nu aan dat zowel melkzuurbacteriën als darmbacteriën bijdragen aa
Melkzuurbacteriën en darmbacteriën dragen bij aan de gezondheidsvoordelen van rogge,
studie toont Het eten van rogge heeft verschillende gezondheidsvoordelen. Een nieuwe studie van de Universiteit van Oost-Finland toont nu aan dat zowel melkzuurbacteriën als darmbacteriën bijdragen aa
 Kunnen antispasmodica IBS behandelen?
Studies hebben gesuggereerd dat ongeveer 5% van de Amerikanen de symptomen ervaart van het prikkelbare darm syndroom (PDS), een functionele gastro-intestinale aandoening die buikpijn en veranderingen
Kunnen antispasmodica IBS behandelen?
Studies hebben gesuggereerd dat ongeveer 5% van de Amerikanen de symptomen ervaart van het prikkelbare darm syndroom (PDS), een functionele gastro-intestinale aandoening die buikpijn en veranderingen
 Is er een verband tussen PDS en onvruchtbaarheid?
Mannen en vrouwen met het prikkelbaredarmsyndroom (PDS) hebben mogelijk een hoger risico op onvruchtbaarheid, en dit kan te wijten zijn aan een aantal gedeelde onderliggende factoren. Laten we eens ki
Is er een verband tussen PDS en onvruchtbaarheid?
Mannen en vrouwen met het prikkelbaredarmsyndroom (PDS) hebben mogelijk een hoger risico op onvruchtbaarheid, en dit kan te wijten zijn aan een aantal gedeelde onderliggende factoren. Laten we eens ki