 Hepatitis, of ontsteking van de lever, wordt meestal veroorzaakt door hepatitis A-, B- en C-virussen.
Hepatitis, of ontsteking van de lever, wordt meestal veroorzaakt door hepatitis A-, B- en C-virussen.
Hepatitis betekent ontsteking van de lever. Veel ziekten en aandoeningen kunnen een ontsteking van de lever veroorzaken, bijvoorbeeld door drugs, alcohol, chemicaliën en auto-immuunziekten. Veel virussen, bijvoorbeeld het virus dat mononucleosis veroorzaakt en het cytomegalovirus, kunnen de lever ontsteken. De meeste virussen vallen echter niet primair de lever aan; de lever is slechts een van de vele organen die door de virussen worden aangetast. Wanneer de meeste artsen spreken over virale hepatitis, gebruiken ze de definitie die betekent dat hepatitis wordt veroorzaakt door een paar specifieke virussen die voornamelijk de lever aanvallen en verantwoordelijk zijn voor ongeveer de helft van alle menselijke hepatitis. Er zijn verschillende hepatitisvirussen; ze hebben de namen A, B, C, D, E, F (niet bevestigd) en G gekregen. Naarmate onze kennis over hepatitisvirussen groeit, zal deze alfabetische lijst waarschijnlijk langer worden. De meest voorkomende hepatitisvirussen zijn de typen A, B en C. Verwijzingen naar de hepatitisvirussen komen vaak voor in een verkorte vorm (bijvoorbeeld HAV, HBV, HCV vertegenwoordigen respectievelijk hepatitisvirussen A, B en C). dit artikel gaat over deze virussen die de meeste virale hepatitis bij mensen veroorzaken.
Hepatitisvirussen repliceren (vermenigvuldigen) voornamelijk in de levercellen. Dit kan ertoe leiden dat de lever zijn functies niet kan uitvoeren. Het volgende is een lijst van de belangrijkste functies van de lever:
Wanneer de lever ontstoken is, voert deze deze functies niet goed uit, wat veel van de symptomen, tekenen en problemen veroorzaakt die gepaard gaan met elk type hepatitis. Elk hepatitis-virustype (A-F) heeft zowel artikelen als boeken die de details van infectie met dat specifieke virus beschrijven. Dit artikel is bedoeld om de lezer een overzicht te geven van de belangrijkste virussen die virale hepatitis veroorzaken, hun symptomen, diagnose en behandelingen, en zou de lezer moeten helpen bij het kiezen van het onderwerp of de onderwerpen voor meer diepgaande informatie.

De CDC verdeelt reisvaccinaties in drie categorieën:1) routine, 2) aanbevolen en 3) vereist. Het enige vaccin dat door de internationale gezondheidsvoorschriften als "verplicht" is geclassificeerd, is de gele koorts-vaccinatie voor reizen naar bepaalde landen in Afrika bezuiden de Sahara en tropisch Zuid-Amerika.
"Routine" vaccinaties zijn die welke normaal worden toegediend, meestal tijdens de kindertijd, in de Verenigde Staten. Deze omvatten immunisaties tegen:
 Er zijn verschillende soorten virale hepatitis, waarvan hepatitis A, B en C de meest voorkomende zijn.
Er zijn verschillende soorten virale hepatitis, waarvan hepatitis A, B en C de meest voorkomende zijn.
Hoewel de meest voorkomende vormen van virale hepatitis HAV, HBV en HCV zijn, hadden sommige clinici eerder de acute en chronische fasen van leverinfecties beschouwd als "soorten" virale hepatitis. HAV werd beschouwd als acute virale hepatitis omdat de HAV-infecties zelden permanente leverschade veroorzaakten die leidde tot leverfalen. HBV en HCV produceerden chronische virale hepatitis. Deze termen zijn echter verouderd en worden momenteel niet zo vaak gebruikt omdat alle virussen die hepatitis veroorzaken symptomen van de acute fase kunnen hebben (zie symptomen hieronder). Preventietechnieken en vaccinaties hebben de huidige incidentie van veelvoorkomende virale hepatitisinfecties aanzienlijk verminderd; er blijft echter een populatie van ongeveer 1 tot 2 miljoen mensen in de VS met chronische HBV en ongeveer 3,5 miljoen met chronische HCV volgens de CDC. Statistieken zijn onvolledig om te bepalen hoeveel nieuwe infecties er elk jaar plaatsvinden; de CDC documenteerde infecties, maar schat vervolgens de werkelijke aantallen door het aantal niet-gemelde infecties verder te schatten (zie de volgende secties en referentie 1).
In 2016 waren er 2.007 nieuwe HAV-gevallen gemeld bij de CDC. Hepatitis veroorzaakt door HAV is een acute ziekte (acute virale hepatitis) die nooit chronisch wordt. Ooit werd hepatitis A "infectieuze hepatitis" genoemd omdat het net als andere virale infecties gemakkelijk van persoon tot persoon kon worden verspreid. Infectie met het hepatitis A-virus kan worden verspreid via de inname van voedsel of water, vooral wanneer onhygiënische omstandigheden het mogelijk maken dat water of voedsel besmet raken met menselijk afval dat hepatitis A bevat (de fecaal-orale wijze van overdracht). Hepatitis A wordt meestal verspreid onder leden van het huishouden en nauwe contacten door de passage van orale afscheidingen (intieme zoenen) of ontlasting (slechte handen wassen). Het is ook gebruikelijk dat de infectie zich verspreidt naar klanten in restaurants en onder kinderen en werknemers in kinderdagverblijven als handen wassen en hygiënische voorzorgsmaatregelen niet worden nageleefd.
Er waren in 2016 3.218 nieuwe gevallen van HBV-infectie geschat door de CDC en meer dan 1.698 mensen stierven als gevolg van de gevolgen van chronische hepatitis B-infectie in de Verenigde Staten volgens de CDC. HBV-hepatitis werd ooit 'serumhepatitis' genoemd, omdat men dacht dat HBV zich alleen kon verspreiden via bloed of serum (het vloeibare deel van bloed) dat het virus bevatte. Het is nu bekend dat HBV zich kan verspreiden door seksueel contact, de overdracht van bloed of serum via gedeelde naalden bij drugsgebruikers, per ongeluk prikken met naalden die besmet zijn met geïnfecteerd bloed, bloedtransfusies, hemodialyse en door geïnfecteerde moeders aan hun pasgeborenen. De infectie kan ook worden verspreid door tatoeages, piercings en het delen van scheermessen en tandenborstels (als er besmetting is met geïnfecteerd bloed). Ongeveer 5% tot 10% van de patiënten met HBV-hepatitis ontwikkelt een chronische HBV-infectie (infectie die minstens zes maanden en vaak jaren tot decennia aanhoudt) en kan anderen besmetten zolang ze geïnfecteerd blijven. Patiënten met chronische HBV-infectie lopen ook het risico cirrose, leverfalen en leverkanker te ontwikkelen. Naar schatting zijn er 2,2 miljoen mensen in de VS en 2 miljard mensen wereldwijd die lijden aan chronische HBV-infecties.
De CDC meldde dat er in 2016 2.967 nieuwe gevallen van hepatitis C waren gemeld. De CDC meldt dat het werkelijke aantal acute gevallen wordt geschat op 13,9 keer het aantal gemelde gevallen in enig jaar. 41.200 acute hepatitis C-gevallen in 2016. HCV-hepatitis werd voorheen "niet-A, niet-B-hepatitis" genoemd omdat het veroorzakende virus niet was geïdentificeerd, maar het was bekend dat het noch HAV noch HBV was. HCV wordt meestal verspreid door gedeelde naalden onder drugsgebruikers, bloedtransfusie, hemodialyse en naaldprikken. Ongeveer 75%-90% van de met transfusie geassocieerde hepatitis wordt veroorzaakt door HCV. Overdracht van het virus door seksueel contact is gemeld, maar wordt als zeldzaam beschouwd. Naar schatting ontwikkelt 75% tot 85% van de patiënten met een acute HCV-infectie een chronische infectie. Patiënten met een chronische HCV-infectie kunnen anderen blijven besmetten. Patiënten met chronische HCV-infectie lopen risico op het ontwikkelen van cirrose, leverfalen en leverkanker. Naar schatting zijn er in de VS ongeveer 3,5 miljoen mensen met een chronische HCV-infectie.
Er zijn ook virale hepatitis-types D, E en G. De belangrijkste daarvan is momenteel het hepatitis D-virus (HDV), ook bekend als het delta-virus of agens. Het is een klein virus dat gelijktijdige infectie met HBV vereist om te overleven. HDV kan alleen niet overleven omdat het een eiwit nodig heeft dat het HBV maakt (het envelopeiwit, ook wel oppervlakteantigeen genoemd) om het mogelijk te maken om levercellen te infecteren. De manieren waarop HDV wordt verspreid, zijn door gedeelde naalden onder drugsgebruikers, besmet bloed en door seksueel contact; in wezen op dezelfde manier als HBV.
Personen die al een chronische HBV-infectie hebben, kunnen een HDV-infectie krijgen op hetzelfde moment als ze de HBV-infectie krijgen, of op een later tijdstip. Degenen met chronische hepatitis als gevolg van HBV en HDV ontwikkelen snel cirrose (ernstige leverlittekens). Bovendien is de combinatie van HDV- en HBV-virusinfectie erg moeilijk te behandelen.
Hepatitis E-virus (HEV) lijkt qua ziekte op HAV en komt vooral voor in Azië, waar het wordt overgedragen via besmet water.
Hepatitis G-virus (HGV, ook wel GBV-C genoemd) is onlangs ontdekt en lijkt op HCV, maar meer op de flavivirussen. Het virus en de effecten ervan worden onderzocht en de rol ervan bij het veroorzaken van ziekten bij mensen is onduidelijk.
Mensen die het meeste risico lopen op het ontwikkelen van virale hepatitis zijn:
 Reizigers naar landen met een hoog infectiepercentage en de inwoners van die landen lopen een groter risico om hepatitis A te ontwikkelen.
Reizigers naar landen met een hoog infectiepercentage en de inwoners van die landen lopen een groter risico om hepatitis A te ontwikkelen.
Bloedtransfusie, ooit een algemeen middel om virale hepatitis te verspreiden, is nu een zeldzame oorzaak van hepatitis. Over het algemeen wordt aangenomen dat virale hepatitis wel 10 keer vaker voorkomt bij lager sociaal-economische en laagopgeleide personen. Ongeveer een derde van alle gevallen van hepatitis is afkomstig van een onbekende of niet-identificeerbare bron. Dit betekent dat een persoon niet tot een risicogroep hoeft te behoren om besmet te raken met een hepatitisvirus. In landen met slechte sanitaire voorzieningen verhoogt voedsel- en waterverontreiniging met HAV het risico. Sommige kinderdagverblijven kunnen besmet raken met HAV, dus kinderen in dergelijke centra lopen een hoger risico op HAV-infecties.
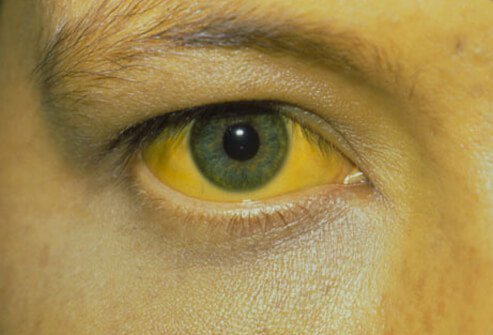 Als de infectie chronisch wordt, zoals het geval is bij hepatitis B en C, dat wil zeggen een infectie die langer dan maanden duurt , kunnen de symptomen en tekenen van chronische leverziekte beginnen.
Als de infectie chronisch wordt, zoals het geval is bij hepatitis B en C, dat wil zeggen een infectie die langer dan maanden duurt , kunnen de symptomen en tekenen van chronische leverziekte beginnen.
De periode tussen blootstelling aan hepatitis en het begin van de ziekte wordt de incubatietijd genoemd. De incubatietijd varieert afhankelijk van het specifieke hepatitisvirus. Hepatitis A-virus heeft een incubatietijd van ongeveer 15 tot 45 dagen; Hepatitis B-virus van 45 tot 160 dagen en Hepatitis C-virus van ongeveer 2 weken tot 6 maanden.
Veel patiënten die besmet zijn met HAV, HBV en HCV hebben weinig of geen ziektesymptomen. Voor degenen die symptomen van virale hepatitis ontwikkelen, zijn de meest voorkomende griepachtige symptomen, waaronder:
Minder vaak voorkomende symptomen zijn:
In zeldzame gevallen ontwikkelen personen met acute infecties met HAV en HBV ernstige ontstekingen en faalt de lever (acute fulminante hepatitis). Deze patiënten zijn extreem ziek met de symptomen van acute hepatitis die al zijn beschreven en de bijkomende problemen van verwardheid of coma (als gevolg van het falen van de lever om chemicaliën te ontgiften), evenals blauwe plekken of bloedingen (als gevolg van een gebrek aan bloedstollingsfactoren). In feite kan tot 80% van de mensen met acute fulminante hepatitis binnen enkele dagen tot weken overlijden; daarom is het een geluk dat acute fulminante hepatitis zeldzaam is. Zo zal minder dan 0,5% van de volwassenen met een acute infectie met HBV acute fulminante hepatitis ontwikkelen. Dit komt nog minder vaak voor bij HCV alleen, hoewel het vaker voorkomt wanneer zowel HBV als HCV samen aanwezig zijn.
 Chronische hepatitis kan na verloop van tijd leiden tot de ontwikkeling van uitgebreide leverlittekens (cirrose).
Chronische hepatitis kan na verloop van tijd leiden tot de ontwikkeling van uitgebreide leverlittekens (cirrose).
Patiënten die besmet zijn met HBV en HCV kunnen chronische hepatitis ontwikkelen. Artsen definiëren chronische hepatitis als hepatitis die langer dan 6 maanden aanhoudt. Bij chronische hepatitis leven en vermenigvuldigen de virussen zich jarenlang of decennia in de lever. Om onbekende redenen is het immuunsysteem van deze patiënten niet in staat de virussen uit te roeien, en de virussen veroorzaken chronische leverontsteking. Chronische hepatitis kan in de loop van de tijd leiden tot de ontwikkeling van uitgebreide leverlittekens (cirrose), leverfalen en leverkanker. Leverfalen door chronische hepatitis C-infectie is de meest voorkomende reden voor levertransplantatie in de VS Patiënten met chronische virale hepatitis kunnen de infectie op anderen overdragen met bloed of lichaamsvloeistoffen (bijvoorbeeld door naalden te delen, seksueel en soms door orgaandonatie) omdat evenals zelden door overdracht van moeder op pasgeboren.
 Indien vermoed kan virale hepatitis van alle soorten gemakkelijk worden gediagnosticeerd door middel van bloedonderzoek.
Indien vermoed kan virale hepatitis van alle soorten gemakkelijk worden gediagnosticeerd door middel van bloedonderzoek.
De diagnose van virale hepatitis is gebaseerd op symptomen en fysieke bevindingen, evenals bloedonderzoeken voor leverenzymen, virale antilichamen en virale genetische materialen.
Diagnose van acute virale hepatitis is vaak eenvoudig, maar de diagnose van chronische hepatitis kan moeilijk zijn. Wanneer een patiënt symptomen van vermoeidheid, misselijkheid, buikpijn, donker worden van de urine meldt en vervolgens geelzucht ontwikkelt, is de diagnose acute virale hepatitis waarschijnlijk en kan deze worden bevestigd door bloedonderzoek. Anderzijds hebben patiënten met chronische hepatitis als gevolg van HBV en HCV vaak geen symptomen of slechts milde niet-specifieke symptomen zoals chronische vermoeidheid. Meestal hebben deze patiënten geen geelzucht totdat de leverbeschadiging ver gevorderd is. Daarom kunnen deze patiënten jarenlang tot tientallen jaren ongediagnosticeerd blijven.
Er zijn drie soorten bloedonderzoeken om patiënten met hepatitis te evalueren:leverenzymen, antilichamen tegen de hepatitisvirussen en virale eiwitten of genetisch materiaal (viraal DNA of RNA).
Leverenzymen :Een van de meest gevoelige en meest gebruikte bloedtesten voor het evalueren van patiënten met hepatitis zijn leverenzymen, aminotransferasen genaamd. Ze omvatten aspartaataminotransferase (AST of SGOT) en alanineaminotransferase (ALT of SGPT). Deze enzymen bevinden zich normaal gesproken in levercellen. Als de lever beschadigd is (zoals bij virale hepatitis), brengen de levercellen de enzymen in het bloed, waardoor de enzymspiegels in het bloed stijgen en een signaal wordt gegeven dat de lever beschadigd is.
Het normale bereik van waarden voor AST is van 5 tot 40 eenheden per liter serum (het vloeibare deel van het bloed), terwijl het normale bereik van waarden voor ALT van 7 tot 56 eenheden per liter serum is. (Deze normale waarden kunnen enigszins variëren, afhankelijk van het laboratorium.) Patiënten met acute virale hepatitis (bijvoorbeeld als gevolg van HAV of HBV) kunnen zeer hoge AST- en ALT-waarden ontwikkelen, soms in de duizenden eenheden per liter. Deze hoge AST- en ALT-spiegels zullen binnen enkele weken of maanden normaal worden als de patiënten volledig herstellen van hun acute hepatitis. Daarentegen hebben patiënten met chronische HBV- en HCV-infectie doorgaans slechts licht verhoogde AST- en ALT-waarden, maar deze afwijkingen kunnen jaren of decennia aanhouden. Aangezien de meeste patiënten met chronische hepatitis asymptomatisch zijn (geen geelzucht of misselijkheid), worden hun licht afwijkende leverenzymen vaak onverwachts aangetroffen bij routinematige bloedscreeningtests tijdens jaarlijkse lichamelijke onderzoeken of verzekeringen.
Verhoogde bloedspiegels van AST en ALT betekent alleen dat de lever ontstoken is, en verhogingen kunnen worden veroorzaakt door veel andere middelen dan hepatitisvirussen, zoals medicijnen, alcohol, bacteriën, schimmels, enz. Om te bewijzen dat een hepatitisvirus verantwoordelijk is voor de verhogingen moet het bloed worden getest op antilichamen tegen elk van de hepatitisvirussen en op hun genetisch materiaal.
Virale antilichamen :Antilichamen zijn door witte bloedcellen geproduceerde eiwitten die indringers zoals bacteriën en virussen aanvallen. Antilichamen tegen de hepatitis A-, B- en C-virussen kunnen gewoonlijk binnen enkele weken na infectie in het bloed worden gedetecteerd, en de antilichamen blijven daarna tientallen jaren in het bloed detecteerbaar. Bloedonderzoek naar de antilichamen kan nuttig zijn bij het diagnosticeren van zowel acute als chronische virale hepatitis.
Bij acute virale hepatitis helpen antilichamen niet alleen om het virus uit te roeien, maar ze beschermen de patiënt ook tegen toekomstige infecties door hetzelfde virus, dat wil zeggen dat de patiënt immuniteit ontwikkelt. Bij chronische hepatitis zijn antilichamen en de rest van het immuunsysteem echter niet in staat het virus uit te roeien. De virussen blijven zich vermenigvuldigen en komen vanuit de levercellen in het bloed terecht waar hun aanwezigheid kan worden bepaald door meting van de virale eiwitten en genetisch materiaal. Daarom kunnen bij chronische hepatitis zowel antilichamen tegen de virussen als virale eiwitten en genetisch materiaal in het bloed worden gedetecteerd.
Voorbeelden van tests voor virale antilichamen zijn:
Virale eiwitten en genetisch materiaal :Voorbeelden van tests voor virale eiwitten en genetisch materiaal zijn:
Andere tests :Obstructie van de galwegen, door galstenen of kanker, kan soms acute virale hepatitis nabootsen. Echografie kan worden gebruikt om de mogelijkheid van galstenen of kanker uit te sluiten.
 Er is geen behandeling nodig voor hepatitis A, aangezien de infectie bijna altijd vanzelf verdwijnt. Misselijkheid komt vaak voor, hoewel van voorbijgaande aard, en het is belangrijk om gehydrateerd te blijven.
Er is geen behandeling nodig voor hepatitis A, aangezien de infectie bijna altijd vanzelf verdwijnt. Misselijkheid komt vaak voor, hoewel van voorbijgaande aard, en het is belangrijk om gehydrateerd te blijven.
Behandeling van acute virale hepatitis en chronische virale hepatitis zijn verschillend. Behandeling van acute virale hepatitis omvat rusten, symptomen verlichten en voldoende vocht innemen. Behandeling van chronische virale hepatitis omvat medicijnen om het virus uit te roeien en maatregelen te nemen om verdere leverschade te voorkomen.
Bij patiënten met acute virale hepatitis bestaat de eerste behandeling uit het verlichten van de symptomen van misselijkheid, braken en buikpijn (ondersteunende zorg). Er moet zorgvuldige aandacht worden besteed aan medicijnen of verbindingen die nadelige effecten kunnen hebben bij patiënten met een abnormale leverfunctie (bijvoorbeeld paracetamol [Tylenol en anderen], alcohol, enz.). Alleen die medicijnen die als noodzakelijk worden beschouwd, mogen worden toegediend, aangezien de aangetaste lever medicijnen niet normaal kan elimineren en medicijnen zich in het bloed kunnen ophopen en toxische niveaus kunnen bereiken. Bovendien worden sedativa en "kalmerende middelen" vermeden omdat ze de effecten van leverfalen op de hersenen kunnen versterken en lethargie en coma kunnen veroorzaken. De patiënt moet zich onthouden van het drinken van alcohol, aangezien alcohol giftig is voor de lever. Af en toe is het nodig om intraveneuze vloeistoffen toe te dienen om uitdroging veroorzaakt door braken te voorkomen. Patiënten met ernstige misselijkheid en/of braken moeten mogelijk in het ziekenhuis worden opgenomen voor behandeling en intraveneuze vloeistoffen.
Acute HBV wordt niet behandeld met antivirale middelen. Acute HCV - hoewel zelden gediagnosticeerd - kan worden behandeld met verschillende geneesmiddelen die worden gebruikt voor de behandeling van chronische HCV. Behandeling van HCV wordt in de eerste plaats aanbevolen voor de 80% van de patiënten die het virus niet vroegtijdig uitroeien. De behandeling leidt bij de meeste patiënten tot het verdwijnen van het virus.
Behandeling van chronische infectie met hepatitis B en hepatitis C omvat meestal medicatie of combinaties van medicijnen om het virus uit te roeien. Artsen zijn van mening dat succesvolle uitroeiing van de virussen bij goed geselecteerde patiënten de progressieve schade aan de lever kan stoppen en de ontwikkeling van cirrose, leverfalen en leverkanker kan voorkomen. Alcohol verergert leverschade bij chronische hepatitis en kan een snellere progressie tot cirrose veroorzaken. Daarom moeten patiënten met chronische hepatitis stoppen met het drinken van alcohol. Het roken van sigaretten kan ook de leverziekte verergeren en moet worden gestopt.
Medicijnen voor chronische hepatitis C-infectie zijn onder meer:
Medicijnen voor chronische hepatitis B-infectie zijn onder meer:
Vanwege het voortdurend lopende onderzoek en de ontwikkeling van nieuwe antivirale middelen, zal de huidige lijst van medicijnen voor chronische hepatitis B- en C-infecties waarschijnlijk elk jaar veranderen. Veel van de medicijnen die momenteel beschikbaar zijn, worden zelden gebruikt vanwege nieuwere, veiligere en effectievere alternatieven.
Beslissingen met betrekking tot de behandeling van chronische hepatitis kunnen complex zijn en moeten om verschillende redenen worden geleid door gastro-enterologen, hepatologen (artsen die speciaal zijn opgeleid in de behandeling van leveraandoeningen) of specialisten op het gebied van infectieziekten, waaronder:
Bovendien heeft recent onderzoek aangetoond dat een combinatie van bepaalde antivirale medicijnen leidt tot genezing (virale klaring) bij veel patiënten met chronische hepatitis C. Verdere studies en goedkeuring door de FDA is in afwachting van.
Behandeling van acute fulminante hepatitis moet worden uitgevoerd in centra die levertransplantatie kunnen uitvoeren, aangezien acute fulminante hepatitis een hoge mortaliteit heeft (ongeveer 80%) zonder levertransplantatie.
Preventie van hepatitis omvat maatregelen om blootstelling aan de virussen te voorkomen, het gebruik van immunoglobuline bij blootstelling en vaccins. Toediening van immunoglobuline wordt passieve bescherming genoemd omdat aan de patiënt antilichamen worden gegeven van patiënten die virale hepatitis hebben gehad. Vaccinatie wordt actieve bescherming genoemd omdat gedode virussen of niet-infectieuze componenten van virussen worden gegeven om het lichaam te stimuleren zijn eigen antilichamen aan te maken.
Preventie van virale hepatitis verdient, net als elke andere ziekte, de voorkeur boven het vertrouwen op behandeling. Voorzorgsmaatregelen nemen om blootstelling aan het bloed van iemand anders (blootstelling aan vuile naalden), sperma (onbeschermde seks) en andere lichaamsafscheidingen en afval (ontlasting, braaksel) te voorkomen, zal de verspreiding van al deze virussen helpen voorkomen.
Immuunserumglobuline (ISG) is humaan serum dat antilichamen tegen hepatitis A bevat. ISG kan worden toegediend om infectie te voorkomen bij personen die zijn blootgesteld aan hepatitis A. ISG werkt onmiddellijk na toediening en de beschermingsduur is enkele maanden. ISG wordt meestal gegeven aan reizigers naar regio's van de wereld waar veel hepatitis A-infecties voorkomen en aan nauwe of huishoudelijke contacten van patiënten met hepatitis A-infectie. ISG is veilig met weinig bijwerkingen.
Hepatitis B immune globulin or HBIG (BayHep B), is human serum that contains antibodies to hepatitis B. HBIG is made from plasma (a blood product) that is known to contain a high concentration of antibodies to the hepatitis B surface antigen. If given within 10 days of exposure to the virus, HBIG almost always is successful in preventing infection. Even if given a bit later, however, HBIG may lessen the severity of HBV infection. The protection against hepatitis B lasts for about three weeks after the HBIG is given. HBIG also is given at birth to infants born to mothers known to have hepatitis B infection. In addition, HBIG is given to individuals exposed to HBV because of sexual contact or to healthcare workers accidentally stuck by a needle known to be contaminated with blood from an infected person.
Two hepatitis A vaccines are available in the US, hepatitis A vaccine (Havrix, Vaqta). Both contain inactive (killed) hepatitis A virus. For adults, two doses of the vaccine are recommended. After the first dose, protective antibodies develop in 70% of vaccine recipients within 2 weeks, and almost 100% of recipients by 4 weeks. After two doses of the hepatitis A vaccine, immunity against hepatitis A infection is believed to last for many years.
Individuals at increased risk for acquiring hepatitis A and individuals with chronic liver disease (for example, cirrhosis or chronic hepatitis C) should be vaccinated. Although individuals with chronic liver disease are not at increased risk for acquiring hepatitis A, they can develop serious (sometimes fatal) liver failure if they become infected with hepatitis A and, thus, they should be vaccinated.
Individuals at increased risk of acquiring hepatitis A are:
Some local health authorities or private companies may require hepatitis A vaccination for food handlers.
Because protective antibodies take weeks to develop, travelers to countries where infection with hepatitis A is common should be vaccinated at least 4 weeks before departure. The Centers for Disease Control (CDC) recommends that immunoglobulin be given in addition to vaccination if departure is prior to 4 weeks. Immunoglobulin provides quicker protection than the vaccines, but the protection is short-lived.
For active vaccination, a harmless hepatitis B antigen is given to stimulate the body's immune system to produce protective antibodies against the surface antigen of hepatitis B. Vaccines that are currently available in the U.S. are made (synthesized) using recombinant DNA technology (joining DNA segments). These recombinant hepatitis B vaccines, hepatitis B vaccine (Energix-B and Recombivax-HB) are constructed to contain only that part of the surface antigen that is very potent in stimulating the immune system to produce antibodies. The vaccine contains no viral component other than the surface antigen, and therefore, cannot cause HBV infections. Hepatitis B vaccines should be given in three doses with the second dose 1 to 2 months after the first dose, and the third dose 4 to 6 months after the first dose. For the best results, the vaccinations should be given in the deltoid (shoulder) muscles and not in the buttocks.
Hepatitis B vaccines are 90% effective in healthy adults and 95% in infants, children, and adolescents. Five percent of vaccinated individuals will fail to develop the necessary antibodies for immunity after the three doses. Patients with weakened immunity (such as HIV infection), older patients, and patients undergoing kidney hemodialysis are more likely to fail to respond to the vaccines.
Hepatitis B vaccine is recommended for:
All pregnant women should have a blood test for the antibody to hepatitis B virus surface antigen. Women who test positive for hepatitis B virus (positive hepatitis B surface antigen) risk transmitting the virus to their infants during labor, and, therefore, infants born to mothers with hepatitis B infection should receive HBIG in addition to hepatitis B vaccine at birth. The reason for giving both immunoglobulin and vaccine is that even though hepatitis B vaccine can offer long lasting, active immunity, immunity takes weeks or months to develop. Until active immunity develops, the short-lived, passive antibodies from the HBIG protect the infant.
Unvaccinated individuals exposed to materials infected with hepatitis B (such as healthcare workers stuck by a contaminated needle) will need HBIG in addition to hepatitis B vaccine for the same reason as infants born to mothers with hepatitis B infection.
There is currently no vaccine for hepatitis C. Development of such a vaccine is difficult due to the six different forms (genotypes) of hepatitis C. No vaccine for hepatitis D is available. However, HBV vaccine can prevent an individual not infected with HBV from contracting hepatitis D because hepatitis D virus requires live HBV to replicate in the body.
The prognosis of viral hepatitis for most patients is good; however, this prognosis varies somewhat depending on the infecting virus. For example, those patients who develop chronic hepatitis have a worse prognosis because of the potential to develop cirrhosis, liver failure, liver cancer (hepatocellular carcinoma), and occasionally death. Symptoms of viral hepatitis such as fatigue, poor appetite, nausea, and jaundice usually subside in several weeks to months, without any specific treatment. In fact, virtually all patients with acute infection with HAV and most adults (greater than 95%) with acute HBV recover completely. Complete recovery from viral hepatitis means that:
Unfortunately, not all patients with viral hepatitis recover completely. Five to 10 percent of patients with acute HBV infection and about 75% to 80% of patients with acute HCV infection develop chronic hepatitis. Patients (about 0.5% to 1%) that develop fulminant hepatitis have about an 80% fatality rate. Chronic HCV infections are the leading cause for liver transplants.
Because the liver works to detoxify substances, this task is compromised during acute and chronic viral hepatitis infections. Consequently, avoiding items that may stress the compromised livers function (for example, alcohol, smoking, taking drugs that require liver processing) should be strongly considered by the patient to improve their prognosis.
 Waarom je misschien een oranje ontlasting hebt
Waarom je misschien een oranje ontlasting hebt
 4 valstrikken die ervoor zorgen dat we vals spelen met onze voeding (en hoe we ze kunnen verslaan)
4 valstrikken die ervoor zorgen dat we vals spelen met onze voeding (en hoe we ze kunnen verslaan)
 Een overzicht van achloorhydrie
Een overzicht van achloorhydrie
 Probiotica voor goede darmbacteriën
Probiotica voor goede darmbacteriën
 Doe LIVE mee op de Real Food Summit — Problemen met je dieet oplossen
Doe LIVE mee op de Real Food Summit — Problemen met je dieet oplossen
 Steve's SCD Diet Healing Journal:Week 24 – The Kale Chip Fail!
Steve's SCD Diet Healing Journal:Week 24 – The Kale Chip Fail!
 Beste GI-artsen in de VS/ Best beoordeelde gastro-enterologen – Dr. Vikram Tarugu
Als u klaar bent om meer te weten te komen over de beste gatro-enterologen in de VS die de meest effectieve behandelingen bieden, dan leest u de juiste gids. We hebben deze korte maar nauwkeurige gids
Beste GI-artsen in de VS/ Best beoordeelde gastro-enterologen – Dr. Vikram Tarugu
Als u klaar bent om meer te weten te komen over de beste gatro-enterologen in de VS die de meest effectieve behandelingen bieden, dan leest u de juiste gids. We hebben deze korte maar nauwkeurige gids
 Voeding en chronische constipatie:wat u moet weten
Het gevoel hebben vast te zitten ? Chronische constipatie treft 25 tot 30% van alle Canadezen, maar slechts een klein deel zoekt daadwerkelijk medische hulp. Bij Ignite Nutrition zijn onze diëtisten e
Voeding en chronische constipatie:wat u moet weten
Het gevoel hebben vast te zitten ? Chronische constipatie treft 25 tot 30% van alle Canadezen, maar slechts een klein deel zoekt daadwerkelijk medische hulp. Bij Ignite Nutrition zijn onze diëtisten e
 Wat te doen als u een rectale prolaps ervaart
Rectale prolaps is een aandoening waarbij het rectum via de anus uitsteekt. In dit artikel worden enkele basisvragen over de aandoening beantwoord. Wie zal waarschijnlijk een rectale prolaps krijge
Wat te doen als u een rectale prolaps ervaart
Rectale prolaps is een aandoening waarbij het rectum via de anus uitsteekt. In dit artikel worden enkele basisvragen over de aandoening beantwoord. Wie zal waarschijnlijk een rectale prolaps krijge