 Женщина сидит на унитазе и страдает от запора.
Женщина сидит на унитазе и страдает от запора. Запор определяется с медицинской точки зрения как менее трех стулов в неделю, а тяжелый запор - менее одного стула в неделю. Некоторые из симптомов запора включают дискомфорт внизу живота, ощущение неполной эвакуации (ощущение, что вам все еще нужно «пойти») после опорожнения кишечника, напряжение при опорожнении кишечника, твердый или мелкий стул, ректальное кровотечение и/или или анальные трещины, вызванные твердым стулом, физиологическим дистрессом и/или одержимостью дефекацией.
Запор обычно вызывается медленным продвижением содержимого через толстую кишку. Два расстройства, которые вызывают запор
Есть много причин и ассоциаций с запорами, например, лекарства; плохие привычки кишечника; диеты с низким содержанием клетчатки; возможно злоупотребление слабительными средствами; гормональные нарушения; заболевания в первую очередь других частей тела, которые также поражают толстую кишку; и высокий уровень эстрогена и прогестерона во время беременности.
Признаки и симптомы запора могут включать ректальное кровотечение и/или анальные трещины, вызванные твердым или мелким стулом, дискомфортом внизу живота и напряжением при опорожнении кишечника.
Позвоните своему врачу или другому медицинскому работнику для лечения запора, если у вас внезапно появились внезапно появившиеся симптомы, которые представляют собой сильную боль, которая ухудшается и связана с другими тревожными симптомами, такими как внезапная потеря веса или отсутствие реакции на простые, безопасное и эффективное лечение.
Какие обследования, анализы и процедуры вызывают запор?
Тесты для диагностики причины запора могут включать сбор анамнеза, физикальное обследование, анализы крови, рентгенографию брюшной полости, ирригационную клизму, исследования транзита толстой кишки, дефекографию, исследования аноректальной моторики и исследования моторики толстой кишки.
Каковы цели терапии запоров? Есть ли для него специальная диета? Как это лечится?
Целью терапии запоров является одно опорожнение кишечника каждые два-три дня без напряжения. Лечение может включать продукты с высоким содержанием клетчатки, нестимулирующие слабительные, стимулирующие слабительные, клизмы, суппозитории, обучение биологической обратной связи, отпускаемые по рецепту лекарства и хирургическое вмешательство. Стимулирующие слабительные средства, в том числе продукты растительного происхождения, следует использовать в крайнем случае, поскольку они могут повредить толстую кишку и усугубить запор.

К счастью, есть много продуктов, которые вы можете есть, чтобы облегчить запор, и продукты, которых следует избегать и которые могут усугубить запор. Вот список из 12 продуктов, которые помогут избавиться от запоров. При планировании здоровой диеты полезно включить в рацион множество продуктов с высоким содержанием клетчатки, которые помогут вам оставаться в форме.
 Инфографика, показывающая, что менее 50% взрослых совершают одно испражнение в день.
Инфографика, показывающая, что менее 50% взрослых совершают одно испражнение в день. Запор означает разные вещи для разных людей. Для многих людей это просто означает нечастый стул (фекалии). Однако для других это означает твердый стул, трудности с его прохождением (натуживание) или ощущение неполного опорожнения после дефекации. Причины каждого из этих симптомов запора различаются, поэтому подход к каждому из них должен быть адаптирован к каждому конкретному пациенту.
Запоры также могут чередоваться с диареей. Эта картина обычно возникает как часть синдрома раздраженного кишечника (СРК). На крайнем конце спектра для него находится фекальная закупорка, когда стул затвердевает в прямой кишке и препятствует прохождению (хотя иногда диарея может возникать даже при непроходимости из-за просачивания кишечной жидкости вокруг забитого стула).
Количество дефекаций обычно уменьшается с возрастом. Большинство взрослых имеют то, что считается нормальным, от трех до 21 раза в неделю. Наиболее частая картина — одно опорожнение кишечника в день, но такая картина наблюдается менее чем у половины людей. Более того, большинство из них нерегулярны и не имеют дефекации каждый день или одно и то же количество раз в день.
С медицинской точки зрения, запор обычно определяется как менее трех дефекаций в неделю. Тяжелый запор определяется как менее одного акта дефекации в неделю. Нет никаких медицинских причин для того, чтобы опорожнять кишечник один раз в день. Пребывание без него в течение двух-трех дней не вызывает физического дискомфорта, а только психическое расстройство (у некоторых людей). Вопреки распространенному мнению, нет никаких доказательств того, что при нечастых движениях накапливаются «токсины» или что запоры приводят к раку.
Важно отличать острый (недавно возникший) запор от хронического (длительного) запора. Острый запор требует срочной оценки, так как основной причиной может быть серьезное заболевание (например, опухоли толстой кишки). Он также требует немедленной оценки, если он сопровождается такими симптомами, как ректальное кровотечение, боль и спазмы в животе, тошнота и рвота и непроизвольная потеря веса. Оценка хронического запора может не быть срочной, особенно если простые меры приносят облегчение.
 Врач осматривает живот пациентки.
Врач осматривает живот пациентки. Признаки и симптомы запора включают
Если основная проблема заключается в натуживании, чтобы протолкнуть стул, хронический запор, вероятно, следует оценить на ранней стадии. Эта трудность может быть связана с дисфункцией тазового дна, и предпочтительным методом лечения является тренировка с биологической обратной связью, а не слабительные. Если он не реагирует на простые меры, описанные ранее, с добавлением гиперосмолярных продуктов или магнезиального молока, пришло время обратиться к врачу для оценки. Если лечащему врачу неудобно проводить оценку или он не уверен в проведении оценки, он или она должны направить пациента к гастроэнтерологу. Гастроэнтерологи часто оценивают запор и хорошо знакомы с диагностическим тестированием, описанным ранее.
Теоретически запор может быть вызван медленным прохождением перевариваемой пищи через любой отдел пищеварительной системы. Однако в большинстве случаев замедление происходит в толстой кишке
 Фармацевт объясняет пациенту побочные эффекты лекарств.
Фармацевт объясняет пациенту побочные эффекты лекарств. Лекарства часто упускают из виду как причину запоров. К распространенным лекарствам, вызывающим запор, относятся наркотические обезболивающие, например, кодеин (например, (Тайленол №3), оксикодон (например, Перкоцет) и гидроморфон (Дилаудид), антидепрессанты, такие как амитриптилин (Элавил, Эндеп) и имипрамин (Тофранил). ), противосудорожные препараты, например фенитоин (дилантин) и карбамазепин (тегретол), препараты железа, препараты, блокирующие кальциевые каналы (БКК), например, дилтиазем (кардизем) и нифедипин (прокардия).Алюминийсодержащие антациды, такие как суспензия гидроксида алюминия ( Amphojel) и карбонат алюминия (Basaljel)
Многие другие лекарства могут вызывать запор. Для лечения запоров можно использовать простые меры, например, увеличить количество клетчатки в рационе или принимать размягчители стула. Если запор вызван лекарствами, поговорите со своим врачом о прекращении приема лекарств, которые могут быть ненужными. Если простые меры не работают, можно заменить лекарство, вызывающее меньше запоров, например, нестероидным противовоспалительным препаратом (НПВП), например, ибупрофен (Адвил, Мотрин, Нуприн) и напроксен (Алив, Анапрокс, Naprelan и Naprosyn), или один из новых и менее вызывающих запоры антидепрессантов.
 Бегуны стоят в очереди, чтобы воспользоваться переносными туалетами.
Бегуны стоят в очереди, чтобы воспользоваться переносными туалетами. Привычка: Движения кишечника находятся под произвольным контролем. Это означает, что обычное желание, которое вы испытываете, когда вам нужно, может быть подавлено. Хотя иногда уместно подавлять позывы к дефекации (например, когда туалет недоступен), слишком частое выполнение этого действия может привести к исчезновению позывов и вызвать запор.
Диета: Клетчатка важна для поддержания мягкого, объемного стула. Поэтому употребление в пищу продуктов с низким содержанием клетчатки может вызвать запор. Лучшими природными источниками клетчатки являются фрукты, овощи и цельнозерновые продукты.
Слабительные: Одной из предполагаемых причин тяжелых запоров является чрезмерное употребление стимулирующих слабительных средств, например, сенны (сенокот), касторового масла и многих трав. Была показана связь между хроническим употреблением этих продуктов и повреждением нервов и мышц толстой кишки, что может привести к заболеванию. Однако неясно, причинили ли продукты ущерб или ущерб существовал до их использования. Тем не менее, из-за возможности того, что стимулирующие продукты могут повредить толстую кишку, большинство экспертов рекомендуют использовать их в качестве крайней меры после того, как нестимулирующие продукты потерпели неудачу.
Гормональные нарушения: Гормоны могут влиять на работу кишечника. Например, слишком мало гормона щитовидной железы (гипотиреоз) и слишком много гормона паращитовидной железы (за счет повышения уровня кальция в крови). Во время менструального цикла у женщины высокий уровень эстрогена и прогестерона. Однако это редко бывает длительным. Высокий уровень эстрогена и прогестерона во время беременности также вызывает запор.
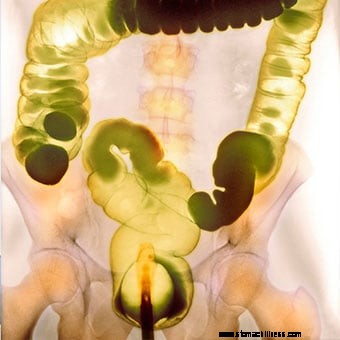 Рентгеновский снимок цветной контрастной бариевой клизмы.
Рентгеновский снимок цветной контрастной бариевой клизмы. Многие тесты могут диагностировать тяжелые запоры, и большинству людей требуется только несколько основных тестов. Сначала врач или медицинский работник изучит историю болезни и проведет медицинский осмотр, чтобы врач мог определить тип присутствующего запора; раскрывайте любые добавки или рецептурные продукты, которые вы принимаете; или болезни или другие проблемы со здоровьем, которые у вас есть. Это, в свою очередь, направляет диагностику и терапию. Например, если дефекация болезненна, врач знает, что нужно искать анальные проблемы, такие как сужение анального сфинктера или анальная трещина. Если проблемой является жидкий стул, причиной может быть употребление в пищу продуктов с низким содержанием клетчатки. Если пациент испытывает значительное напряжение, вероятна дисфункция тазового дна.
Тщательный анамнез питания, для которого может потребоваться ведение дневника питания в течение недели или двух, может выявить диету с низким содержанием клетчатки и может побудить врача порекомендовать диету с высоким содержанием клетчатки. Дневник питания также позволяет врачу оценить, насколько хорошо человек увеличивает потребление пищевых волокон во время лечения.
Другие тесты доступны для людей с тяжелым запором, который плохо поддается лечению.
Физикальное обследование может выявить заболевания (например, склеродермию), которые могут вызывать запор. Ректальное исследование пальцем может выявить напряженный анальный сфинктер, который может затруднять дефекацию, или может обнаружить, что мышцы тазового дна не расслабляются нормально. Если через брюшную стенку можно прощупать заполненную материалом толстую кишку, это означает, что она тяжелая. Стул в прямой кишке свидетельствует о проблемах с анальными, ректальными мышцами или мышцами тазового дна.
Анализы крови могут быть подходящими для оценки вашего состояния. В частности, могут быть полезны анализы крови на гормоны щитовидной железы (для выявления гипотиреоза) и на кальций (для выявления избытка паратиреоидного гормона).
Большие объемы материала в толстой кишке обычно можно визуализировать на простых рентгенограммах брюшной полости, и чем тяжелее запор, тем больше визуализируется на рентгенограмме.
Клизма с барием (серия нижних отделов желудочно-кишечного тракта [GI]) представляет собой рентгенологическое исследование, при котором жидкий барий вводится через задний проход для заполнения прямой и толстой кишки. Барий очерчивает толстую кишку на рентгеновских снимках и определяет нормальную или аномальную анатомию кишечника и прямой кишки. Опухоли и сужения (стриктуры) входят в число аномалий, которые можно обнаружить с помощью этого теста.
Исследования транзита толстой кишки (маркеры)
Исследования транзита толстой кишки — это простые рентгеновские исследования, которые определяют, сколько времени требуется пище для прохождения через кишечник. Для исследования транзита люди глотают капсулы в течение одного или нескольких дней. Внутри капсул много мелких кусочков пластика, которые можно увидеть на рентгене. Желатиновые капсулы растворяются и высвобождают пластиковые кусочки в тонкую кишку. Затем кусочки пластика перемещаются (как при переваривании пищи) через тонкую кишку в кишечник. Через 5 или 7 дней делают рентген брюшной полости и подсчитывают кусочки пластика в разных отделах кишечника. По этому подсчету можно определить, есть ли задержка в двоеточии и где.
У людей, не страдающих запорами, все кусочки пластика выводятся с калом и не остаются в толстой кишке. Когда кусочки распространяются по толстой кишке, это предполагает, что мышцы или нервы по всей толстой кишке не работают, что типично для инертности толстой кишки. Когда осколки скапливаются в прямой кишке, это свидетельствует о дисфункции тазового дна.
Дефекография является модификацией обследования с помощью бариевой клизмы. Для этой процедуры в прямую кишку пациента через задний проход вводят густую пасту бария. Затем делают рентгеновские снимки, пока пациент испражняется барием. Барий четко очерчивает прямую кишку и задний проход и демонстрирует изменения, происходящие в мышцах тазового дна во время дефекации. Таким образом, дефекография исследует процесс дефекации и дает информацию об анатомических аномалиях прямой кишки и мышц тазового дна во время дефекации.
Исследования аноректальной моторики, дополняющие дефекографию, позволяют оценить функцию мышц и нервов ануса и прямой кишки. Для исследования аноректальной моторики через анус в прямую кишку вводят гибкую трубку диаметром около одной восьмой дюйма. Датчики внутри трубки измеряют давление, создаваемое мышцами заднего прохода и прямой кишки. С установленной трубкой человек выполняет несколько простых маневров, например, произвольно напрягает анальные мышцы. Исследования аноректальной моторики могут помочь определить, нормально ли работают мышцы заднего прохода и прямой кишки. Когда функция этих мышц нарушена, поток вещества через желудочно-кишечный тракт затруднен, что вызывает состояние, похожее на дисфункцию тазового дна.
Новейшим тестом для оценки дефекации и ее нарушений является дефекография с помощью магнитно-резонансной томографии (МРТ), аналогичная дефекографии с барием. Однако МРТ используется вместо рентгеновских лучей для получения изображений прямой кишки во время дефекации. МРТ-дефекография кажется отличным способом изучения дефекации, но процедура дорогая и несколько громоздкая. В результате он используется только в нескольких учреждениях, которые проявляют особый интерес к запорам и нарушениям дефекации.
Исследования моторики толстой кишки во многих аспектах аналогичны исследованиям моторики аноректальной области. Очень длинная, узкая (одна восьмая дюйма в диаметре) гибкая трубка вводится через задний проход и проходит через часть или всю толстую кишку во время процедуры, называемой колоноскопией. Датчики внутри трубки измеряют давление, создаваемое сокращениями мышц толстой кишки. Эти сокращения являются результатом скоординированной деятельности нервов и мышц толстой кишки. Если активность нервов или мышц является ненормальной, характер давления в толстой кишке будет ненормальным. Исследования моторики толстой кишки наиболее полезны для определения инерции толстой кишки. Эти исследования считаются исследовательскими инструментами, но они могут помочь принять решение о лечении людей с тяжелыми запорами.
 Врач обсуждает лечение запоров с пациентом мужского пола.
Врач обсуждает лечение запоров с пациентом мужского пола. Существует несколько принципов подхода к оценке и лечению запоров. Первый принцип заключается в том, чтобы различать острые (недавно возникшие) и хронические (длительные) запоры. Таким образом, при остром запоре или запоре, который ухудшается, необходимо заранее установить причину, чтобы не упустить из виду серьезное заболевание, которое следует лечить в срочном порядке. 2) начать лечение запора на ранней стадии и использовать методы лечения, которые имеют наименьший потенциал вреда, что предотвратит ухудшение запора и предотвратит потенциальное повреждение толстой кишки, которое может быть вызвано частым использованием стимулирующих продуктов. 3) знать, когда пора оценить причину хронического запора. Необходимо провести оценку причины хронического запора, если нет ответа на простые методы лечения.
 Человек держит капсулы со слабительным.
Человек держит капсулы со слабительным. Не подавляйте позывы к дефекации. Когда появится желание, найдите туалет. С помощью своего врача и фармацевта определите, есть ли лекарства, которые вы принимаете, которые могут способствовать запорам. Узнайте, можно ли отменить или заменить препараты.
Увеличьте количество клетчатки в своем рационе, потребляя больше фруктов, овощей и цельнозерновых продуктов. (Есть и другие преимущества для здоровья от этой рекомендации.) Может быть трудно получить достаточное количество клетчатки в рационе для эффективного лечения запоров, поэтому не стесняйтесь при необходимости принимать добавки с клетчаткой (пшеничные отруби, подорожник и т. д.). Используйте увеличивающееся количество клетчатки и/или меняйте тип потребляемой клетчатки до тех пор, пока не будет достигнут удовлетворительный результат. Не ожидайте, что волокно будет работать в одночасье. Подождите несколько недель для адекватных испытаний.
Эти усилия не следует прекращать, а следует добавить другие меры. Если это происходит нечасто, т. е. каждые несколько недель (как это может быть в связи с менструальным циклом), вероятно, не имеет значения, какие дополнительные меры добавляются — смягчающие, солевые или гиперосмолярные слабительные, клизмы и суппозитории. Даже стимулирующие слабительные каждые четыре-шесть недель вряд ли повредят толстую кишку. К сожалению, при употреблении стимуляторов существует тенденция бессознательно увеличивать частоту их употребления. Прежде чем вы это узнаете, вы принимаете их каждую неделю или чаще, и есть опасения (хотя и нет доказательств), что это может привести к необратимому повреждению толстой кишки.
Если запор является постоянной, а не прерывистой проблемой, вероятно, наиболее безопасными продуктами для регулярного приема являются гиперосмолярные слабительные. Их применение должно контролироваться врачом. Как и в случае с клетчаткой, в течение нескольких недель следует пробовать увеличивать дозы различных гиперосмолярных препаратов, пока не будет найден подходящий тип и доза слабительного. Однако гиперосмолярные слабительные могут быть дорогими. Молоко магнезии — самое мягкое из солевых слабительных, недорогое и представляет собой хорошую альтернативу. Большинство пациентов могут отрегулировать дозу магнезиального молока для адекватного смягчения стула без развития диареи или подтекания стула.
Чернослив и сок чернослива уже много лет используются для лечения легких запоров. Нет никаких доказательств того, что мягкий стимулирующий эффект чернослива или сока чернослива повреждает толстую кишку.
Более сильные стимуляторы обычно рекомендуются только в крайнем случае после того, как нестимулирующие методы лечения оказались безуспешными. Многие люди принимают травы для лечения проблемы, потому что они чувствуют себя более комфортно, используя «натуральный» продукт. К сожалению, большинство этих травяных препаратов содержат стимулирующие продукты, и их длительное использование повышает вероятность того, что они также могут повредить толстую кишку.
 Ассортимент здоровых продуктов с клетчаткой.
Ассортимент здоровых продуктов с клетчаткой. Лучший способ добавить клетчатку в рацион — увеличить количество потребляемых фруктов и овощей. Это означает минимум пять порций фруктов или овощей каждый день. Однако для многих людей необходимое количество фруктов и овощей может быть неудобно большим или может не обеспечивать адекватного облегчения состояния. В этом случае могут быть полезны добавки с клетчаткой.
Клетчатка определяется как материал, произведенный растениями, который не переваривается желудочно-кишечным трактом человека. Это один из основных методов лечения. Многие типы клетчатки в кишечнике связываются с водой и удерживают воду в кишечнике. Она увеличивает объем стула, а вода смягчает его.
Существуют разные источники клетчатки, и тип варьируется от источника к источнику. Типы можно классифицировать несколькими способами, например по их источнику.
Наиболее распространенные источники включают фрукты и овощи, пшеничные или овсяные отруби, семена подорожника (например, Метамуцил, Консил), синтетическую метилцеллюлозу (например, Цитруцел) и поликарбофил (например, Эквалактин, Консил Файбер). Поликарбофил часто комбинируют с кальцием (например, Файберкон). Однако в некоторых исследованиях кальцийсодержащий поликарбофил был не так эффективен, как поликарбофил без кальция. Менее известным источником клетчатки является экстракт солода (например, мальцупекс). Однако этот экстракт может смягчить материал не только для увеличения количества клетчатки.
Повышенное газообразование (метеоризм) является распространенным симптомом и побочным эффектом диет с высоким содержанием клетчатки. Газ возникает из-за того, что бактерии, обычно присутствующие в толстой кишке, в небольшой степени способны переваривать клетчатку. Бактерии производят газ как побочный продукт их переваривания. Все волокна, независимо от их источника, могут вызывать метеоризм. Однако, поскольку бактерии различаются по своей способности переваривать различные типы клетчатки, разные ее источники могут производить различное количество газа. Ситуацию усложняет то, что способность бактерий переваривать один тип может варьироваться от человека к человеку. Эта изменчивость затрудняет выбор наилучшего типа волокна для каждого человека.
Различные источники клетчатки следует пробовать один за другим. Его следует начинать с низкой дозы и увеличивать ее каждые одну-две недели до тех пор, пока не будет достигнут желаемый эффект или не исчезнет неприятный метеоризм. Клетчатка не работает в одночасье, поэтому каждый продукт следует пробовать в течение нескольких недель, если это возможно. Если возникают симптомы метеоризма, дозу можно уменьшить на несколько недель, а затем снова попробовать более высокую дозу. Обычно говорят, что количество газа, выделяемого клетчаткой, уменьшается, когда она принимается внутрь в течение длительного периода времени, хотя это никогда не изучалось. Если метеоризм остается проблемой и не позволяет увеличить дозу клетчатки до уровня, удовлетворительно влияющего на стул, пришло время перейти к другому источнику клетчатки.
При использовании большего количества клетчатки рекомендуется потреблять большее количество воды (например, полный стакан с каждой дозой). Теоретически вода предотвращает «затвердевание» клетчатки и закупорку (непроходимость) кишечника. Казалось бы, простой и разумный совет. Тем не менее, никогда не было доказано, что потребление большего количества воды оказывает благотворное влияние на запоры, с добавлением клетчатки или без нее. В кишечнике уже много воды, и любая лишняя проглоченная вода будет абсорбирована и выведена с мочой. Тем не менее, разумно пить достаточное количество жидкости, чтобы предотвратить обезвоживание, которое может привести к уменьшению количества воды в кишечнике.
Есть причины не принимать клетчатку или принимать определенные ее виды. Из-за беспокойства по поводу непроходимости, если у людей сужена толстая кишка из-за стриктур или спаек (рубцовая ткань от предыдущей операции), им следует поговорить со своим врачом или другим медицинским работником, прежде чем вносить какие-либо изменения в диету. Некоторые продукты содержат сахар, поэтому людям с диабетом может потребоваться выбирать продукты без сахара. В некоторых случаях количество газа со временем уменьшается.
 Лоток с лецитиновыми слабительными капсулами.
Лоток с лецитиновыми слабительными капсулами. Смазочные слабительные содержат минеральное масло либо в виде простого масла, либо в виде эмульсии (в сочетании с водой) масла. Масло остается в кишечнике, покрывает частицы стула и предположительно препятствует удалению воды из материала. Эта задержка воды приводит к более мягкому стулу. Минеральное масло обычно используется только для краткосрочной обработки, поскольку его длительное использование имеет несколько потенциальных недостатков. Масло может поглощать жирорастворимые витамины из кишечника и при длительном употреблении может привести к дефициту этих витаминов. Это вызывает особую озабоченность во время беременности, во время которой для плода важно достаточное поступление витаминов. У очень молодых или очень пожилых людей, у которых механизм глотания ослаблен или нарушен в результате инсульта, небольшое количество проглоченного масла может попасть в легкие и вызвать разновидность пневмонии, называемую липидной пневмонией. Минеральное масло также может снижать всасывание некоторых лекарств, таких как варфарин (кумадин) и оральные контрацептивы, тем самым снижая их эффективность. Несмотря на эти потенциальные недостатки, минеральное масло может быть эффективным, когда необходимо кратковременное лечение.
Смягчающие слабительные обычно известны как размягчители стула. Они содержат соединение под названием докузат (например, Colace). Докузат представляет собой смачивающее вещество, которое улучшает способность воды в толстой кишке проникать и смешиваться с материалом в кишечнике. Это повышенное содержание воды в нем смягчает стул, хотя исследования не показали, что докузат постоянно эффективен в облегчении запоров. Эти смягчители часто используются для долгосрочного лечения состояния. Эффективность докузата может занять неделю или больше. Дозу следует увеличить через одну-две недели, если эффекта не наблюдается.
Хотя докузат в целом безопасен, он может увеличить всасывание минерального масла и некоторых лекарств из кишечника. Поглощенное минеральное масло накапливается в тканях организма, например, в лимфатических узлах и печени, где вызывает воспаление. Неясно, имеет ли это воспаление какие-либо важные последствия, но в целом считается, что нельзя допускать длительного всасывания минерального масла. Использование смягчающих средств не рекомендуется вместе с минеральным маслом или некоторыми лекарствами, отпускаемыми по рецепту. Смягчающие средства обычно используются, когда необходимо временно смягчить стул и облегчить дефекацию (например, после операций, родов или сердечных приступов). Они также используются для пациентов с геморроем или анальными трещинами.
Гиперосмолярные слабительные
Гиперосмолярные слабительные представляют собой неперевариваемые, неабсорбируемые соединения, которые остаются в толстой кишке и удерживают воду, которая уже находится в толстой кишке. Результат – размягчение. Наиболее распространенными гиперосмолярными препаратами являются лактулоза (например, Кристалоза), сорбитол и полиэтиленгликоль (например, Миралакс). Некоторые доступны только по рецепту. Эти продукты безопасны для длительного использования и имеют мало побочных эффектов.
Гиперосмолярные слабительные могут перевариваться кишечными бактериями и превращаться в газ, что может привести к нежелательному вздутию живота и метеоризму. Этот эффект зависит от дозы и меньше при применении полиэтиленгликоля. Следовательно, газообразование можно уменьшить, уменьшив дозу
 Пример свечи для стимуляции дефекации.
Пример свечи для стимуляции дефекации. Солевые слабительные содержат неабсорбируемые ионы, такие как магний, сульфат, фосфат и цитрат [например, цитрат магния (цитрома), гидроксид магния, фосфат натрия). Эти ионы остаются в толстой кишке и вызывают втягивание воды в толстую кишку. Опять же, эффект заключается в размягчении фекалий.
Магний также может оказывать мягкое стимулирующее действие на мышцы толстой кишки. Магний в магнийсодержащих продуктах частично всасывается из кишечника в организм. Магний выводится из организма почками. Таким образом, у пациентов с нарушением функции почек может развиться токсический уровень магния в результате хронического (длительного) употребления продуктов, содержащих магний.
Солевые слабительные действуют в течение нескольких часов. В целом сильнодействующие солевые продукты не следует использовать на регулярной основе. Если сильная диарея развивается при употреблении солевых продуктов и потерянная жидкость не восполняется потреблением жидкости, может возникнуть обезвоживание. Наиболее часто используемым и самым мягким из солевых продуктов является магнезиальное молоко. Английская соль — более сильнодействующее солевое слабительное, содержащее сульфат магния.
Стимулирующие слабительные заставляют мышцы тонкой и толстой кишки быстрее продвигать свое содержимое. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
 Помогает ли Sprite при диарее?
Помогает ли Sprite при диарее?
 Рекомендации по питанию детей младшего возраста
Рекомендации по питанию детей младшего возраста
 Употребление кофе может улучшить показатели выживания при раке толстой кишки
Употребление кофе может улучшить показатели выживания при раке толстой кишки
 Причины проблем с дыханием из-за кислотного рефлюкса и неприятного запаха изо рта из-за кислотного рефлюкса
Причины проблем с дыханием из-за кислотного рефлюкса и неприятного запаха изо рта из-за кислотного рефлюкса
 Как лечить склеродермию натуральными средствами
Как лечить склеродермию натуральными средствами
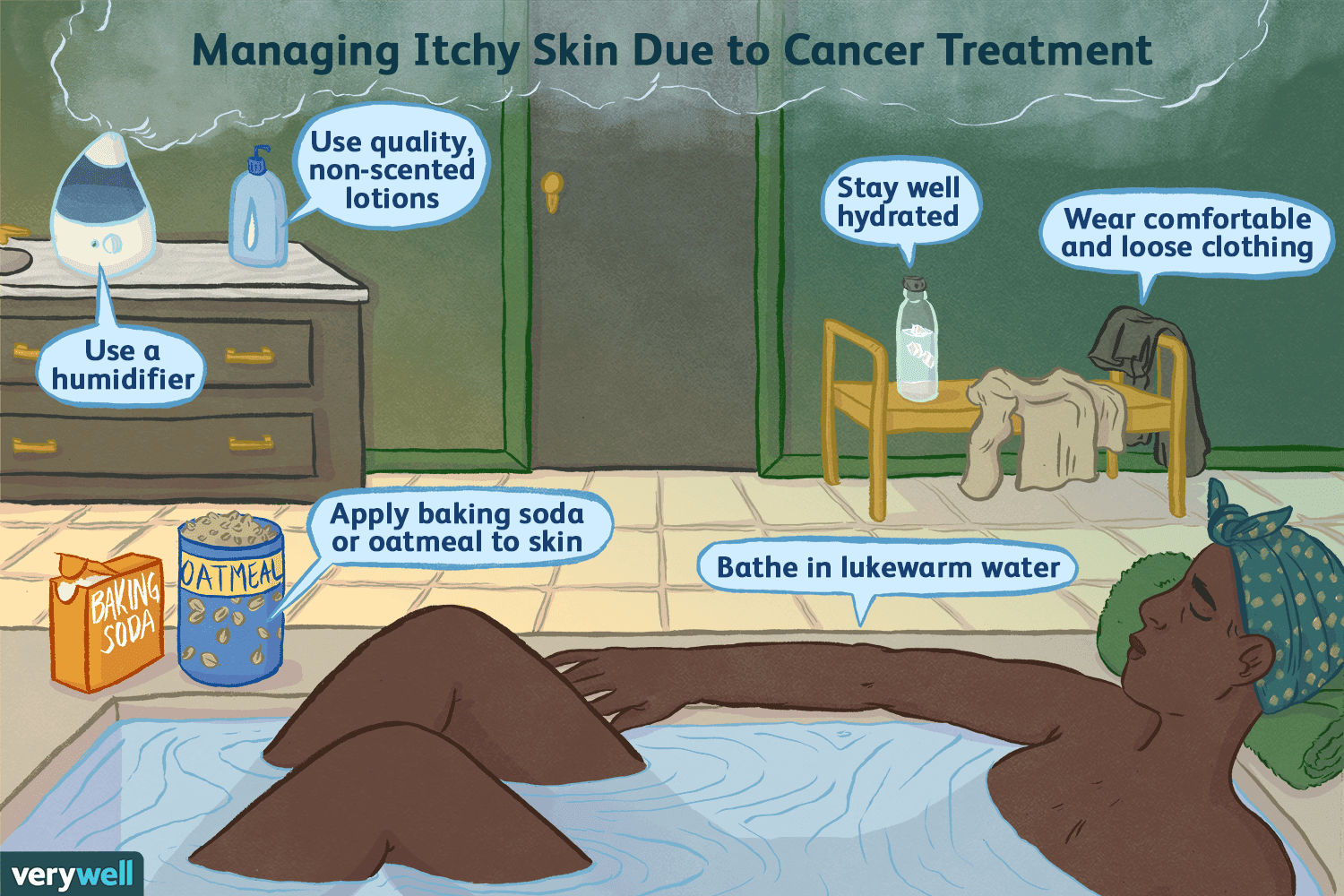 Когда кожный зуд является симптомом рака?
Когда кожный зуд является симптомом рака?
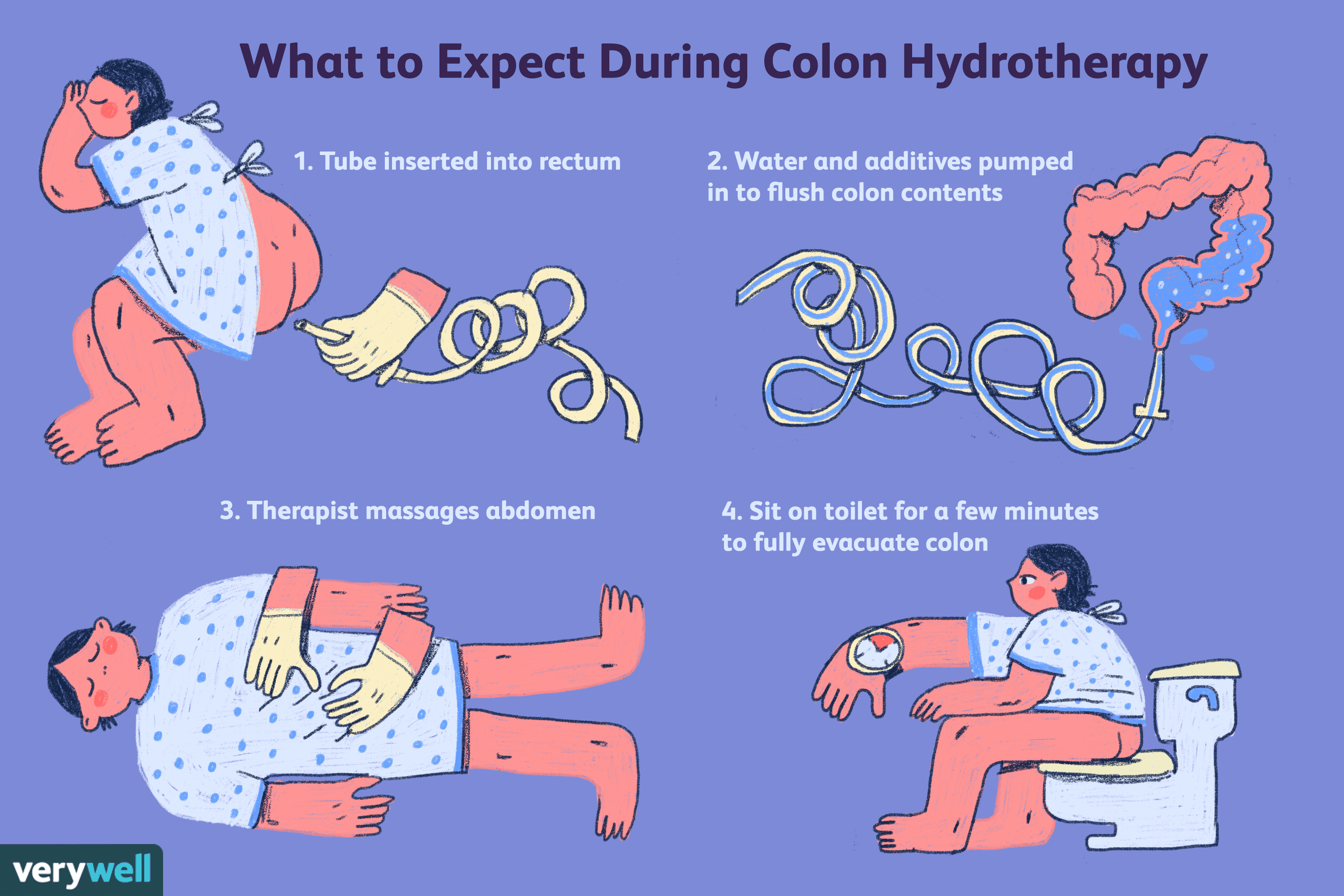 Безопасность толстокишечной и гидроколонотерапии
Перед прохождением гидроколонотерапии следует учитывать не только преимущества процедуры, но и ее риски. В последние годы Colonics снова стали популярными, несмотря на то, что их безопасность в целом
Безопасность толстокишечной и гидроколонотерапии
Перед прохождением гидроколонотерапии следует учитывать не только преимущества процедуры, но и ее риски. В последние годы Colonics снова стали популярными, несмотря на то, что их безопасность в целом
 Каковы предупреждающие признаки панкреатита?
Что такое панкреатит? Основным симптомом панкреатита является боль в верхней части живота, которая может распространяться на спину. Дополнительные симптомы могут включать лихорадку, тошноту, рвоту,
Каковы предупреждающие признаки панкреатита?
Что такое панкреатит? Основным симптомом панкреатита является боль в верхней части живота, которая может распространяться на спину. Дополнительные симптомы могут включать лихорадку, тошноту, рвоту,
 Что такое анализ крови на раково-эмбриональный антиген (СЕА)?
Карциноэмбриональный антиген (СЕА) — это онкомаркер в крови или других жидкостях организма, который можно использовать для мониторинга некоторых видов рака, таких как колоректальный рак. Когда уровни
Что такое анализ крови на раково-эмбриональный антиген (СЕА)?
Карциноэмбриональный антиген (СЕА) — это онкомаркер в крови или других жидкостях организма, который можно использовать для мониторинга некоторых видов рака, таких как колоректальный рак. Когда уровни