 Billede af Anus
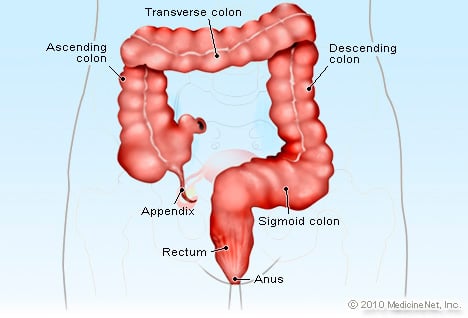
Billede af Anus En analfissur er et snit eller rift i anus (den åbning, hvorigennem afføringen passerer ud af kroppen), som strækker sig opad i analkanalen. Sprækker er en almindelig tilstand i anus og analkanalen og er ansvarlige for 6 % til 15 % af besøgene hos en tyktarms- og endetarmskirurg (kolorektal). De påvirker mænd og kvinder ligeligt og både unge og gamle. Sprækker forårsager normalt smerter under afføring, som ofte er alvorlige. Analfissur er den mest almindelige årsag til rektal blødning i spædbarnsalderen.
Analfissurer forekommer i det specialiserede væv, der beklæder anus og analkanalen, kaldet anoderm. Ved en linje lige inden for anus (omtalt som analkanten eller intersphincteric groove) ændres huden (dermis) på den indre balder til anoderm. I modsætning til hud har anoderm ingen hår, svedkirtler eller talgkirtler (olie) og indeholder et større antal sensoriske nerver, der fornemmer let berøring og smerte. (Den overflod af nerver forklarer, hvorfor analfissurer er så smertefulde.) Den hårløse, kirtelløse, ekstremt følsomme anoderm fortsætter i hele længden af analkanalen, indtil den møder afgrænsningslinjen for endetarmen, kaldet dentate linje. (Endetarmen er de distale 15 cm af tyktarmen, der ligger lige over analkanalen og lige under sigmoid colon.)
Analfissurer er primært forårsaget af traumer, men flere ikke-traumatiske sygdomme er forbundet med analfissurer og bør mistænkes, hvis der opstår fissurer på usædvanlige steder.
Analfissurer diagnosticeres og evalueres ved visuel inspektion af anus og analkanalen.
Analfissurer behandles indledningsvis konservativt med hjemmemedicin og håndkøbsprodukter, der omfatter tilføjelse af bulk til afføringen, blødgøring af afføringen, indtagelse af en kost med højt fiberindhold og brug af siddebade.
Receptpligtige lægemidler, der bruges til at behandle analfissurer, der ikke heler med mindre konservativ behandling, er salver, der indeholder bedøvelsesmidler, steroider, nitroglycerin og calciumkanalblokerende lægemidler (CCB'er).
Kirurgi ved lateral sphincterotomi er guldstandarden for helbredelse af analfissurer. På grund af komplikationer er det dog forbeholdt patienter, der er intolerante over for ikke-kirurgiske behandlinger, eller hvor ikke-kirurgiske behandlinger har vist sig at være ineffektive.
Rektale smerter er smerter eller ubehag i den nedre del af mave-tarmkanalen. Udtrykket bruges ofte i flæng med smerter i anus eller anal smerte.
Almindelige årsager til rektalsmerter kan skyldes tilstande, der også kan være ledsaget af blod i afføringen, omfatter:
Rektale eller anale smerter kan også forekomme med:
Mennesker med analfissurer oplever næsten altid analsmerter, der forværres ved afføring.
Som tidligere nævnt bløder analfissurer almindeligvis hos spædbørn.
Analfissurer er forårsaget af traumer i anus og analkanalen. Årsagen til traumet er normalt en afføring, og mange mennesker kan huske den nøjagtige afføring, hvor deres smerter begyndte. Fissuren kan være forårsaget af hård afføring eller gentagne episoder med diarré. Lejlighedsvis kan indsættelse af et rektaltermometer, lavementspids, endoskop eller ultralydssonde (til undersøgelse af prostatakirtlen) resultere i tilstrækkeligt traume til at producere en fissur. Under fødslen kan traumer i perineum (huden mellem den bageste vagina og anus) forårsage en rift, der strækker sig ind i anodermen.
Den mest almindelige placering for en analfissur hos både mænd og kvinder (90 % af alle fissurer) er midtlinjen bagtil i analkanalen, den del af anus, der er nærmest rygsøjlen. Fissurer er mere almindelige bagtil på grund af konfigurationen af den muskel, der omgiver anus. Dette muskelkompleks, der omtales som de ydre og indre analsfinktere, ligger til grund for og understøtter analkanalen. Ringmusklene er ovale og understøttes bedst på deres sider og svagest bagtil. Når der opstår tårer i anodermen, er de derfor mere tilbøjelige til at være posteriore. Hos kvinder er der også svag støtte til den forreste analkanal på grund af tilstedeværelsen af skeden foran anus. Af denne grund er 10 % af sprækkerne hos kvinder anteriore, mens kun 1 % er anteriore hos mænd. I den nederste ende af sprækker kan der dannes et mærke af hud, kaldet en vagtpostbunke.
Når fissurer opstår andre steder end midtlinjen bagtil eller anteriort, bør de rejse mistanke om, at et andet problem end traumer er årsagen. Andre årsager til sprækker er analkræft, Crohns sygdom, leukæmi samt mange infektionssygdomme, herunder tuberkulose, virusinfektioner (cytomegalovirus eller herpes), syfilis, gonoré, klamydia, chancroid (Hemophilus ducreyi ) og humant immundefektvirus (HIV). Blandt patienter med Crohns sygdom vil 4 % have en analfissur som den første manifestation af deres Crohns sygdom, og halvdelen af alle patienter med Crohns sygdom vil til sidst udvikle et analsår, der kan ligne en fissur.
Undersøgelser af analkanalen hos patienter med analfissurer viser konsekvent, at musklerne omkring analkanalen trækker sig for kraftigt sammen (de er i krampe), og derved genererer et tryk i kanalen, der er unormalt højt. De to muskler, der omgiver analkanalen, er den ydre analsfinkter og den indre analsfinkter (allerede diskuteret). Den ydre analsfinkter er en frivillig (stribet) muskel, det vil sige, den kan kontrolleres bevidst. Når vi skal have en afføring, kan vi således enten stramme den ydre lukkemuskel og forhindre afføringen, eller vi kan slappe af den og tillade afføringen. På den anden side er den indre analsfinkter en ufrivillig (glat) muskel, det vil sige en muskel vi ikke kan kontrollere. Den indre lukkemuskel trækkes konstant sammen og forhindrer normalt små mængder afføring i at lække fra endetarmen. Når en betydelig belastning af afføring når endetarmen, som den gør lige før en afføring, slapper den indre analsfinkter automatisk af for at lade afføringen passere (det vil sige, medmindre den ydre anale lukkemuskel bevidst strammes).
Når en analfissur er til stede, er den indre analsfinkter i spasmer. Derudover, efter at lukkemusklen endelig slapper af for at tillade en afføring at passere, i stedet for at gå tilbage til dens hvilende niveau af kontraktion og tryk, trækker den indre anale lukkemuskel sig endnu kraftigere sammen i et par sekunder, før den går tilbage til sin forhøjede hvile. niveau af sammentrækning. Det menes, at det høje hviletryk og den "overskydende" sammentrækning af den indre analsfinkter efter en afføring trækker kanterne af fissuren fra hinanden og forhindrer fissuren i at hele.
Tilførslen af blod til anus og analkanalen kan også spille en rolle i den dårlige heling af analfissurer. Anatomiske og mikroskopiske undersøgelser af analkanalen på kadavere viste, at hos 85% af individer, at den bageste del af analkanalen (hvor de fleste sprækker forekommer) har mindre blod, der flyder til sig end de andre dele af analkanalen. Desuden viste ultralydsundersøgelser, der måler blodgennemstrømningen, at den bageste analkanal havde mindre end halvdelen af blodgennemstrømningen i andre dele af kanalen. Denne relativt dårlige blodgennemstrømning kan være en faktor til at forhindre sprækker i at hele. Det er også muligt, at det øgede tryk i analkanalen på grund af spasmer i den indre anale lukkemuskel kan komprimere blodkarrene i analkanalen og yderligere reducere blodgennemstrømningen.
En omhyggelig historie antyder normalt, at der er en analfissur til stede, og forsigtig inspektion af anus kan bekræfte tilstedeværelsen af en fissur. Hvis forsigtig eversion (træk fra hinanden) kanterne af anus ved at adskille balderne ikke afslører en fissur, kan en mere kraftig undersøgelse efter påføring af et topisk bedøvelsesmiddel til anus og analkanalen være nødvendig. En vatpind kan indsættes i anus for forsigtigt at lokalisere kilden til smerten.
En akut analfissur ligner en lineær rift. En kronisk analfissur er ofte forbundet med en triade af fund, der inkluderer et mærke af huden ved kanten af anus (sentinel-bunken), fortykkede kanter af fissuren med muskelfibre i den indre lukkemuskel, der er synlige ved bunden af fissuren, og en forstørret analpapille i den øvre ende af fissuren i analkanalen.
Hvis rektal blødning er til stede, er en endoskopisk evaluering med et stift eller fleksibelt synsrør nødvendig for at udelukke muligheden for en mere alvorlig sygdom i anus og rektum. En sigmoidoskopi, der kun undersøger den distale del af tyktarmen, kan være rimelig hos patienter yngre end 50 år, som har en typisk analfissur. Hos patienter med en familiehistorie med tyktarmskræft eller alder over 50 år (og derfor har højere risiko for tyktarmskræft), anbefales en koloskopi, der undersøger hele tyktarmen. Atypiske sprækker, der tyder på tilstedeværelsen af andre sygdomme, som tidligere diskuteret, kræver andre diagnostiske undersøgelser, herunder koloskopi og røntgenstråler fra øvre gastrointestinale (UGI) og tyndtarm.
Målet med behandling af analfissurer er at bryde cyklussen af spasmer i analsfinkteren og dens gentagne rivning af anodermen. Ved akutte sprækker er medicinsk (ikke-operativ) terapi vellykket hos de fleste patienter. Af akutte sprækker vil 80% til 90% hele med konservative foranstaltninger sammenlignet med kroniske (tilbagevendende) sprækker, som kun viser en helingsrate på 40%. Den indledende behandling involverer at tilføje bulk til afføringen og blødgøre afføringen med psyllium- eller methylcellulosepræparater og en kost med højt fiberindhold.
Andre hjemmemedicin mod analfisurer inkluderer at undgå "skarpe" fødevarer, der måske ikke er godt fordøjet (dvs. nødder, popcorn, tortillachips); øge væskeindtaget, og til tider tage afføringsblødgøringsmidler (docusate eller mineraloliepræparater). Sitz-bade (i det væsentlige i blød i en balje med varmt vand). Sitzbade opfordres, især efter afføring, for at slappe af spasmen, for at øge blodgennemstrømningen til anus og for at rense anus uden at gnide den irriterede anoderm.
Forfatteren har fundet ud af, at når der er forstørrede indre hæmorider ud over en fissur, forbedres denne heling af fissuren, hvis hæmoriderne behandles med skleroterapi, der skrumper dem. Efter påføring af et topisk bedøvelsesmiddel, hvis en patient kan tåle en blid undersøgelse af endetarmen med en finger og et anoskop kan indsættes gennem anus, kan forstørrede hæmorider identificeres, og hvis de er til stede, behandles med skleroterapi. (Det er uklart, om forbedring af helingen er forårsaget af anal udvidelse med fingeren eller af krympning af hæmoriden.)
Lokalbedøvelsesmidler (f.eks. xylocain, lidocain, tetracain, pramoxin) anbefales især forud for en afføring for at reducere smerten ved afføring. Ofte kombineres en lille mængde af et steroid i bedøvelsescremen for at reducere betændelse. Brugen af steroider bør begrænses til to uger, fordi længere brug vil resultere i udtynding af anodermen (atrofi), hvilket gør den mere modtagelig for traumer. Oral medicin til at slappe af den glatte muskulatur i den indre lukkemuskel har ikke vist sig at hjælpe med helingen.
På grund af muligheden for, at krampe i den indre lukkemuskel og nedsat blodgennemstrømning til lukkemusklen spiller en rolle i dannelsen og helingen af analfissurer, er salver med det muskelafslappende middel, nitroglycerin (glyceryltrinitrat), blevet forsøgt og fundet at være effektive i helbredende analfissurer. Glycerintrinitrat (nitroglycerin) har vist sig at forårsage afslapning af den indre analsfinkter og reducere det anale hviletryk. Når salver indeholdende nitroglycerin påføres analkanalen, diffunderer nitroglycerinen hen over anodermen og afslapper den indre lukkemuskel og reducerer trykket i analkanalen. Dette lindrer spasmer i musklen og kan også øge blodgennemstrømningen, som begge fremmer heling af sprækker. I modsætning til Nitropaste, en koncentration på 2,0 % af nitroglycerin, der bruges på huden til patienter med hjertesygdomme og angina, indeholder nitroglycerinsalven, der bruges til behandling af analfissurer, en koncentration af nitroglycerin på kun 0,2 %. Et randomiseret, kontrolleret forsøg har vist heling af analfissurer hos 68 % af patienterne med nitroglycerin sammenlignet med 8 % af patienterne behandlet med placebo (inaktiv behandling). Andre undersøgelser har vist en 33% til 47% gentagelsesrate af sprækker efter behandling med nitroglycerin. Tilstedeværelsen af en sentinel-bunke er forbundet med en lavere helingshastighed med nitroglycerinbehandling.
Dosis af nitroglycerin er ofte begrænset af bivirkninger. De sædvanlige bivirkninger er hovedpine (på grund af udvidelse af blodkar i hovedet) eller svimmelhed (på grund af fald i blodtrykket). Denne forfatter anbefaler, at en lille mængde salve påføres en vatpind med vatpinden, hvorefter podepinden derefter indsættes i anus kun for dybden af den del af vatpinden. Salve, der kun er smurt rundt om ydersiden af anus, når ikke anodermen, hvor dens virkninger er vigtige, alligevel vil nitroglycerin absorberes og give bivirkninger.
Nitroglycerin absorberes hurtigere, hvis blodgennemstrømningen i anodermen er høj. Af denne grund anbefales det, at nitroglycerin ikke påføres inden for 30 minutter efter et bad, da det varme vand i badet forstørrer (udvider) blodkarrene i huden og anoderm og øger deres blodgennemstrømning. Derudover bør den første påføring af nitroglycerin være ved sengetid, mens patienten ligger ned for at forhindre fald på grund af svimmelhed.
Bivirkningerne af nitroglycerin er ofte selvbegrænsende, det vil sige, at de bliver mindre ved gentagen brug. Koffein kan hjælpe med at reducere eller forebygge hovedpine. Men hvis bivirkninger er udtalte, bør nitroglycerin seponeres. Lægemidler mod impotens (f.eks. sildenafil (Viagra), bør ikke bruges sammen med nitroglycerin, da de øger risikoen for at udvikle lavt blodtryk.
Som det er tilfældet med nitroglycerin, afslapper salver, der indeholder calciumkanalblokerende lægemidler (f.eks. nifedipin [Adalat] eller diltiazem [Cardizem]) musklerne i den indre lukkemuskel. De udvider også anodermens blodkar og øger blodgennemstrømningen. Nifedipin salve (2%) påføres på samme måde som nitroglycerin salve, men synes at give færre bivirkninger. Selvom heling af kroniske sprækker er blevet rapporteret hos op til 67 % af patienterne behandlet med calciumkanalblokkere, er de mest effektive med akutte sprækker.
Botulinumtoksin (Botox) afslapper (faktisk lammer) muskler ved at forhindre frigivelse af acetylcholin fra nerverne, der normalt får muskelceller til at trække sig sammen. Det er blevet brugt med succes til at behandle en række lidelser, hvor der er spasmer i muskler, herunder analfissurer. Toksinet sprøjtes ind i den ydre lukkemuskel, den indre lukkemuskel, den intersfinkteriske rille (en fordybning lige inden for anus, der afgrænser skillelinjen mellem ydre og indre lukkemuskel), eller i selve sprækken. Dosis er ikke standardiseret og har varieret fra 2,5 til 20 enheder toksin to steder (normalt på hver side af fissuren). Omkostningerne ved et hætteglas på 100 enheder med toksin er flere hundrede dollars, og ubrugt toksin kan ikke reddes. Udgiften til en enkelt injektion af toksin er således høj. Hos nogle serier af patienter, men ikke alle, er hyppigheden af heling af sprækker med botulinumtoksin høj. Når sprækker opstår igen efter behandling, heler de normalt igen med en anden injektion. En repræsentativ undersøgelse viste, at sprækker helede hos 87 % af patienterne seks måneder efter behandling med botulinumtoksin. Efter 12 måneder var helingsraten imidlertid faldet til 75 % og med 42 måneder til 60 %. Den primære bivirkning af botulinumtoksin er svaghed i lukkemusklene med varierende grader af inkontinens (lækage af afføring), som normalt er forbigående. Andre bivirkninger er ikke almindelige.
Der er stor variation i den medicinske litteratur med hensyn til effektiviteten af lægemidler og botulinumtoksin i helingen af analfissurer. Heling kan være midlertidig, og sprækker kan vende tilbage med en hård afføring. Tilbagevendende fissurer kræver ofte skift til en anden behandlingsform. Patienter skal balancere effektiviteten af behandlingen, kort- og langsigtede bivirkninger, bekvemmelighed og omkostninger ved valg af behandling. Når patienter er intolerante eller ikke reagerer på ikke-kirurgiske behandlinger, bliver operation nødvendig.
Standard Task Force fra American Society of Colon and Rectal Surgeons har anbefalet en kirurgisk procedure kaldet partiel lateral intern sphincterotomi som den foretrukne teknik til behandling af analfissurer. I denne procedure skæres den indre anale lukkemuskel, der starter ved dens mest distale ende ved analkanten og strækker sig ind i analkanalen i en afstand svarende til fissuren. Snittet kan strække sig til tandlinjen, men ikke længere. Ringmusklen kan opdeles på en lukket (perkutan) måde ved at tunnelere under anodermen eller på en åben måde ved at skære gennem anodermen. Snittet er lavet på venstre eller højre side af anus, deraf navnet "partiel lateral intern sphincterotomi." Den bageste midterlinje, hvor fissuren sædvanligvis er placeret, undgås af frygt for at fremhæve den bageste svaghed af den muskel, der omgiver analkanalen. (Yderligere svaghed bagtil kan føre til det, der kaldes en nøglehulsdeformitet, såkaldt fordi den resulterende analkanal ligner en gammeldags skeletnøgle. Denne deformitet fremmer tilsmudsning og lækage af afføring.)
Selvom mange kirurger afviser at skære selve fissuren ud under lateral sphincterotomi, føler denne forfatter, at denne modvilje mod at fjerne fissuren ikke altid er passende, og karakteristika ved selve fissuren bør tages i betragtning. Hvis fissuren er hård og uregelmæssig, hvilket tyder på analkræft, bør fissuren biopsieres. Hvis kanterne og bunden af fissuren er stærkt arrede, kan der være et problem efter operation med anal stenose, en tilstand, hvor yderligere ardannelse indsnævrer analkanalen og forstyrrer passagen af afføring. I dette tilfælde kan det være bedre at skære den arrede fissur ud, så der er en chance for, at såret heler med mindre ardannelse og chance for stenose. Endelig kan en tilhørende stor analpapille eller et stort hæmoridemærke forstyrre fysisk sårheling, og fjernelse af dem kan fremme helingen.
Efter operationen heler 93% til 97% af sprækkerne. I en repræsentativ undersøgelse forekom heling efter operation hos 98 % af patienterne efter to måneder. 42 måneder efter operationen var 94 % af patienterne stadig helbredt. Forekomsten af tilbagefald efter denne type operation er lav, 0% til 3%.
Manglende helbredelse efter operation tilskrives ofte modvilje hos kirurgen til tilstrækkeligt at opdele den indre analsfinkter; dog bør andre årsager til manglende helbredelse, såsom Crohns sygdom, også overvejes. Risikoen for inkontinens (lækage) af afføring efter operation er lav. Det er vigtigt at skelne mellem kort- og langtidsinkontinens. På kort sigt (under seks uger) er lukkemusklen svækket af operationen, så lækage af afføring er ikke uventet. Long-term incontinence should not occur after partial lateral internal sphincterotomy because the internal sphincter is less important than the external sphincter (which is not cut) in controlling the passage of stool. It is important to distinguish between incontinence to gas, a minimal amount of stool that, at most, stains the underwear (soiling), and loss of stool that requires an immediate change in underwear. In a large series of patients followed for a mean of five years after surgery, 6% were incontinent of gas, 8% had minor soiling, and 1% experienced loss of stool.
Several surgeons have described procedures that stretch and tear the anal sphincters for the treatment of anal fissures. Though anal stretching often is successful in alleviating pain and healing the fissure, it is a traumatic, uncontrolled disruption of the sphincter. Ultrasonograms of the anal sphincters following stretching demonstrate trauma that extends beyond the desired area. Because only 72% of fissures heal and there is a 20% incidence of incontinence of stool, stretching has fallen out of favor.
 Hvordan behandles velopharyngeal insufficiens?
Hvad er velopharyngeal insufficiens? Behandlingen af VPI omfatter taleterapi og kirurgi. Velopharyngeal insufficiens eller VPI er en medicinsk tilstand, hvor den bløde gane ikke lukker tæt mod
Hvordan behandles velopharyngeal insufficiens?
Hvad er velopharyngeal insufficiens? Behandlingen af VPI omfatter taleterapi og kirurgi. Velopharyngeal insufficiens eller VPI er en medicinsk tilstand, hvor den bløde gane ikke lukker tæt mod
 Læger på skadestuen er forsigtige, når de udskriver narkotiske smertestillende medicin:Undersøgelse
Seneste nyheder om kroniske smerter Astronauter med risiko for rumanæmi Kunne genterapi hjælpe med at helbrede seglcellesygdom? FDA godkender Virtual Reality-system for at lindre rygsmerter Genterapi
Læger på skadestuen er forsigtige, når de udskriver narkotiske smertestillende medicin:Undersøgelse
Seneste nyheder om kroniske smerter Astronauter med risiko for rumanæmi Kunne genterapi hjælpe med at helbrede seglcellesygdom? FDA godkender Virtual Reality-system for at lindre rygsmerter Genterapi
 Sådan finder du en betroet Functional Medicine Practitioner
Første gang jeg fyrede min læge, føltes det så underligt. Jeg stolede fuldstændig på dem med mit helbred... De arbejder trods alt FOR os. Så hvorfor føltes det så forkert? I alt undtagen mit helbred
Sådan finder du en betroet Functional Medicine Practitioner
Første gang jeg fyrede min læge, føltes det så underligt. Jeg stolede fuldstændig på dem med mit helbred... De arbejder trods alt FOR os. Så hvorfor føltes det så forkert? I alt undtagen mit helbred