Usporedba ukupno odnosu djelomičnog omentectomy za uznapredovali rak želuca u laparoskopske gastrektomije
apstraktne pregled pozadine
Minimalno invazivna kirurgija je polako uvodi u polju uznapredovali rak želuca (AGC) kirurgija. Međutim, odgovarajući opseg omentectomy tijekom laparoskopske gastrektomije za AGC je nepoznat.
Metode
Od srpnja 2004. do prosinca 2011. godine, 146 pacijenata s serosa-negativne uznapredovalim rakom želuca su bili podijeljeni u ukupnom omentectomy skupine (TO grupe, n = 80) i djelomično omentectomy skupina (PO skupina, n = 66). U kliničko karakteristike, kirurške ishoda, ponavljajućim i opstanak su analizirani pregled Rezultati
Nije bilo značajne razlike u kliničko značajki između dviju skupina, osim dubine invazije. još T3 (subserosal invazija) slučajeva (65%) su bile uključene u ukupnom omentectomy skupini (p = 0,011)
. Srednje vrijeme za PO bila je znatno kraći (35,1 ± 13,0 min) nego (50,9 ± 15,3 min) (P pregled% 0,001), a tu su dva omentectomy povezanih komplikacija u skupini: slezene i mesocolon ozljede. Ponavljanje se dogodila u 14 (17,5%) i 5 (7,6%) slučajeva u DO i PO skupinom, odnosno (P pregled = 0,054). preživljenja bez znakova bolesti bez (U odnosu PO: 81,5% u odnosu na 89,3%, P pregled = 0,420) i preživljenja bez znakova bolesti specifični (TO odnosu PO: 89% u odnosu na 94,7%) nisu bile značajno različite između dviju skupina. U slučaju podudaranja analizom pomoću sklonost rezultat podudaranja, nije bilo nikakve razlike u preživljavanju bez bolesti (TO odnosu PO: 83,3% u odnosu na 90,5%, P pregled = 0,442) pregled Zaključci
Djelomičan omentectomy moglo biti. oncologically siguran postupak tijekom laparoskopske gastrektomije za serosa-negativne uznapredovalim rakom želuca, slično ranim karcinomom želuca. pregled Ključne riječi pregled želuca neoplazme omentuma laparoskopiju Pozadina
laparoskopske gastrektomije za uznapredovali rak želuca (AGC) nije naširoko koristi, ali interes u postupku raste [1-3]. Dakle, u Koreji je Klass-02 suđenja (NCT01456598) započela je u 2012. godini za usporedbu laparoskopske i otvorene SUBTOTAL gastrektomije u lokalnoj AGC. U kirurški postupak za AGC, D2 disekcija ukupne omentectomy je obavezno i za laparoskopske gastrektomije i otvorenim gastrektomije. Iako D2 seciranje ima onkoloških korist u AGC, uloga ukupnog omentectomy je još uvijek upitna, posebno za serosa-negativne AGC [4, 5]. U stvari, disekcija kroz avaskular ravnini s pravilnom countertraction poprečnog debelog crijeva može dovesti do brze i zadovoljavajuće ukupne omentectomy tijekom operacija na otvorenom; Međutim, u laparoskopske gastrektomije, ukupna omentectomy je dugotrajan i predstavlja opasnost od ozljeda na susjedne organe, posebno slezene i debelog crijeva. Prema japanskim želučane smjernice za liječenje raka, djelomična omentectomy može se obavljati u slučajevima T1 i T2, te ukupno omentectomy je standardni postupak za T3 ili dublje tumora [6]. Glavna svrha obavljanja ukupno omentectomy je ukloniti sve potencijalne sjetvenih lezija u slučaju seroznog izlaganjem tumorskih stanica (T4A). Cilj ovog istraživanja bio je rasvijetliti izvedivost djelomičnog omentectomy, na temelju kirurških i onkoloških aspektima, u usporedbi s ukupnim omentectomy tijekom laparoskopske gastrektomije za serosa-negativne AGC.
Metode
pacijenata i varijable
podataka 530 pacijenata koji su bili podvrgnuti laparoscopic gastrektomije od srpnja 2004. do prosinca 2011. godine retroaktivno su pregledani. Među tih bolesnika, 146 s histološki potvrđenim serosa-negativne AGC su ocijenjeni. Pacijenti su bili podijeljeni u ukupnom omentectomy skupine (TO grupe, n = 80) i djelomična omentectomy skupina (PO skupina, n = 66) koji se temelji na kirurški zahvat da su prošla. Vrsta omentectomy određena je prema intraoperacijskih bruto nalazima u pogledu stanja izloženosti seroznog. Ukupna omentectomy je izvedena u slučaju sumnje na serozne tumora infiltracije i djelomična omentectomy je provedena u konačno serosa negativnih slučajeva. Vrijeme omentectomy se definira kao vrijeme od početne podjele omentuma do završetka obje strane gastroepiploic žila. Kliničko obilježja; postoperativni kirurške ishoda, uključujući vrijeme omentectomy; specifičan za bolest i bolesti bez opstanak; i uzorak recidiva su uspoređene između dviju skupina. Kako bi kompenzirao pristranosti odabira, slučaj podudara analize pomoću sklonost ocjena podudaranje dodatno je izvršena na temelju T-faze i N-fazi. Ova studija je odobren od strane institucionalni pregled odbor u katoličkoj Medical Center, Koreja. Pregled, kirurški zahvat pregled Svi pacijenti su bili smješteni u ležećem položaju i podvrgnut 15 do 20 ° obrnutim Trendelenburg položaju. Prvo, rutinski istraživanje trbušne šupljine i tumorskih lezija izvedena je isključiti peritonealnoj metastaze i određen serozne invazije.
Ukupni omentectomy provedena je istim postupkom kao u otvorenom gastrektomije. Asistent shvatio poprečno debelo crijevo s atraumatski hvatač kako bi osigurali sigurnu disekcije avion, a podjela većeg omentuma uz avaskular ravnine pomoću ultrazvučnog smicanje (Ethicon Endo-kirurgiju, Cincinnati, OH, SAD) je počeo od srednjeg dijela poprečno debelo crijevo i proširena do donjeg polom slezene. Lijevi gastroepiploic posude su podijeljeni za uklanjanje limfnih čvorova broj 4sb. Na desnoj strani od omentuma je bila podijeljena uzduž poprečnog debelog crijeva i jetre savitljivosti. Presjecanjem je nastavio prema donje granice gušterače glave i vrata, kao i pravo gastroepiploic posude su izloženi i podijeljeni na njihovo podrijetlo uz uklanjanje limfnih čvorova broj 6. U slučajevima djelomičnog omentectomy, podjela je započeo s većom omentuma na liniji od 4 do 5 cm od gastroepiploic arkada pomoću ultrazvučnog smicanje prema podrijetlu ostavili gastroepiploic plovila. Omental grana obično je identificiran i sačuvani kako bi se spriječilo moguće omental infarkt. Postupci na desnoj strani bili su isti kao i za ukupnu omentectomy.
Statistička analiza pregled kliničko značajke i kirurške rezultati analizirani su pomoću t-testa za kontinuirane varijable i hi-kvadrat test ili Fisherov egzaktni test za nominalne varijable , U univarijantne analizu preživljenja, korišteni su Kaplan-Meier i log-rank testovi. Sve statističke analize provedene su pomoću SPSS 17.0 (SPSS Inc., Chicago, IL, USA). AP pregled vrijednost% 0,05 smatrana je statistički značajna. Pregled Rezultati
kliničko značajke i kirurški ishod
Nije bilo značajne razlike između skupina, uključujući u vezi statusa limfnih čvorova i TNM, osim dubina invazije. Više predmeta T3 (65%) učinjena totalna omentectomy i više T2 slučajeva (56,1%) doživio djelomičnu omentectomy (P pregled = 0,011 Tablica 1). Dvije skupine nisu se značajno razlikuju u pogledu drugih kliničko- patološki nalaz, uključujući i spolu, dobi, vrsti resekcije, veličini tumora, histološki tip, reseciranih margine, a broj pozvanih i metastatskih limfnih čvorova. U kirurških rezultatima, prosječno vrijeme za djelomično omentectomy bio je znatno kraći (35,1 ± 13,0 min) nego za ukupni omentectomy (50,9 ± 15,3 min) (P pregled% 0,001). Postojale su dvije komplikacije omentectomy vezane u TO skupine, uključujući i slezene i mesocolon ozljeda, zahtijevaju istovremenu splenectomy i poprečne colectomy (Tablica 2) .table 1 kliničko- obilježja bolesnika s uznapredovalim rakom želuca serosa-negativnih (AGC) prema vrsti od omentectomy pregled promjenjiva
Ukupni omentectomy (n = 80)
Djelomična omentectomy (n = 66)
P
Dob (godine) a pregled 60,9 ± 11,2 pregled 62,2 ± 11,0 pregled 0,483 pregled Sex pregled Muški pregled 56 (70)
50 (75.8)
0,438 pregled Female pregled 24 (30)
16 (24,2)
opseg resekcije pregled Ukupan pregled 19 (23,8)
12 (18,2) pregled 0,413 pregled distalnog
61 (76,3)
54 (81,8) pregled Dubina invazije pregled PT2
28 (35)
37 (56.1)
0,011 pregled pT3
52 (65)
29 ( 43,9) pregled limfnih čvorova metastaze pregled 0 pregled 40 (50)
34 (51,5) pregled 0,419 pregled 1 pregled 14 (17,5) pregled, 8 (12,1)
2 pregled, 13 (16,3)
16 (24,2) pregled 3a pregled 6 (7,5) pregled, 6 (9,1) pregled, 3b pregled 7 (8.8) pregled 2 ( 3.0) pregled tumora fazi (UICC 7.) pregled lb
17 (21,3)
23 (34,8)
0.130 pregled Ha pregled 30 (37,5)
15 (22,7 ) pregled, IIb
9 (11,3)
11 (16,7) pregled IIIa
13 (16,3)
12 (18,2) pregled, IIIb pregled 11 (13,8)
5 (7.6) pregled, veličina tumora (cm) a pregled 4,8 ± 2,5 pregled, 4,4 ± 2,4 pregled, 0.366 pregled, histološki tip pregled diferenciranih pregled, 37 (46,3)
24 (36,4)
0,228 pregled nediferencirane
43 (53,8)
42 (63.6)
aproksimalnim margin (cm) drži pregled 4,0 ± 2,1 pregled, 3.7 ± 2.2 pregled 0,357 pregled distalni margin (cm) a pregled 5,3 ± 3,4 pregled, 6,4 ± 4,2 pregled, 0,083 pregled Limfna invazija pregled Odsutni pregled 27 (33,8)
30 (45,5)
0,149 pregled predstaviti pregled 53 (66,3)
36 (54,5) pregled perineuralnu invaziju pregled Odsutni pregled 39 (48,8) pregled, 40 (60,6)
0,152
prisutni pregled 42 (51,3)
26 (39,4) pregled aMean ± standardna devijacija; Nominalne varijable izražene kao broj (%).
Tablica 2 Kirurški ishoda kod pacijenata s uznapredovalim rakom želuca serosa-negativnih (AGC) prema vrsti omentectomy pregled promjenjiva
Ukupni omentectomy (n = 80)
Djelomična omentectomy (n = 66)
P
limfnih čvorova (LN) disekcija pregled D1 + β pregled 2 (2.5) pregled 6 (7,6)
0,153 pregled D2
78 (97,5)
61 (92,4) pregled broja spašenih LNsa
34.6 ± 14.7 pregled 39,8 ± 14,7 pregled 0.034
Broj metastatskog LNsa
4,3 ± 8,5 pregled, 2,9 ± 5,3 pregled, 0,228 pregled Omentectomy vrijeme (min) a pregled 50,9 ± 15,5 pregled 35,1 ± 13,0 pregled% 0.001
Omentectomy povezanih komplikacija pregled 2b
0 pregled 0,198 pregled recidiva
14 (17,5)
5 (7.6)
0,076 pregled aMean ± standardna devijacija; Nominalne varijable izražene kao broj (%).
b Komplikacije uključuju intra-operativna slezene i mesocolon ozljede, zahtijevaju istovremenu splenectomy i poprečno colectomy. pregled Ponavljanje i opstanak pregled Tijekom perioda praćenja, ukupno 19 recidivi su identificirani, uključujući i 14 (17,3%) u TO grupi i 5 (7,6%) u pO skupinom. Među T2 slučajevima, 2 recidivi dogodio se u 3. kategorije, limfnih čvorova i kosti u do skupine, i 2 recidivi dogodila u kosti, uz simultani 3.-tier limfnih čvorova metastaza i preostalog raka želuca u PO skupinom. Među T3 slučajevima, bilo je 13 recidivi u To skupini: 3 carcinomatoses, 3 udaljene metastaze u limfne čvorove, 3 preostala tumori u trbuhu, i 4 slučaja hematogenozni širenja (3 u jetri i 1 u kosti). Tri ponavljanje slučaja, uključujući 1 karcinomatoza, 1 jetre stranice, te 1 strani priključka, dogodio se u PO skupinom među T3 slučajeva (Tablica 3) .table 3 ponavljanja uzorka prema vrsti omentectomy i dubine invazije pregled Dubina ( n)
omentectomy (n)
ponavljanja (n)
stranice (n)
PT2 (65) pregled Ukupno omentectomy (28) pregled 2 pregled, 3.-tier limfni čvor (LN) (1)
kosti (1)
Djelomičan omentectomy (37) pregled 2 pregled, 3.-tier LN + kosti (1)
Ostatak želudac (1) pregled pT3 (81) pregled Ukupno omentectomy (52)
12 pregled karcinomatoza (3) pregled jetre (3)
kosti (1)
3.-tier limfnog čvora (2) pregled Ostatak želudac (3)
Djelomičan omentectomy (29) pregled 3 pregled karcinomatoza (1)
jetre (1)
Port stranice ( 1) pregled aProportion od karcinomatoza u ukupnoj omentectomy odnosu djelomične omentectomy:. 3/80 (3,8%) u odnosu na 1/66 (1,5%), P pregled = 0.410 (hi-kvadrat analiza)
nije bilo značajne razlike u preživljavanju kumulativno bez bolesti (da se u odnosu na PO: 81,5% u odnosu na 89,3%, P pregled = 0,420) ili preživljenja bez znakova bolesti specifični (TO odnosu PO: 89,0% u odnosu na 94,7%, P pregled = 0.624) između dvije grupe (slika 1). Osim toga, nije bilo razlike u razvoju recidiva u omentuma ili karcinomatoza (TO odnosu PO: 3/80 (3,8%) u odnosu na 1/66 (1,5%), P pregled = 0,410) (Tablica 3) , Kako prevladati pristranost selekcije zbog T-stage raskorak između dvije grupe, Cox proporcionalni analiza provedena je za recidiva sa sljedećim kovarijanata: vrsti omentectomy, dubina tumora i status limfnih čvorova (Tablica 4). Ova analiza je pokazala da je tip omentectomy nije bio faktor rizika za povratak. Slika 1 Survival analize. (A) bolesti bez opstanak nisu se razlikovale između ukupnog omentectomy (TO) i djelomična omentectomy (PO) skupina. (B) Bolesti specifične ukupno preživljenje nije se razlikovala između ukupnog omentectomy i parcijalnih omentectomy skupina. (C) bolesti bez opstanak nisu se razlikovale između jednake skupine. Pregled Tablica 4 Jednosmjerna i multivarijatne analize faktora rizika za recidiv
Variable
Jednosmjernom
više varijabli
pregled 5 god DFSa (%)
P
OR
P
Tip omentectomy pregled Ukupan pregled 81.5
0,42 pregled 1 pregled 0,766 pregled Djelomična pregled 89,3 pregled 0,85 (0,30-2,43) pregled Dubina invazije pregled PT2
92,5 pregled 0,015 pregled 1 pregled 0,082 pregled pT3
77,5
3,00 (0,87 do 10,39)
limfnog čvora metastaza
odsutni pregled 97,2 pregled% 0.001
1 pregled 0.003
Prisutan pregled 68,5
9,98 (2,06 do 39.14) pregled aDisease preživljenje bez. pregled Case podudaranja analiza pregled Sklonost rezultat podudaranja dala 51 pacijenata u svakoj grupi. Tablica 5 pokazuje iste proporcije T-faze i N-faza u dvije jednake skupine. Usporedba preživljavanja bez bolesti između dvije jednake skupine također su pokazali da nema razlike (da se u odnosu na po: 83,3% u odnosu na 90,5%, P pregled = 0,442) (slika 1C) .table 5 proporcije T-faze i N-fazi u jednake skupine
Variable
Ukupni omentectomy (n = 51)
Djelomična omentectomy (n = 51)
P
Dubina invazije
PT2
22 (43,1)
22 (43,1)
1,000 pregled pT3
29 (56,9)
29 (43,9)
limfnog čvora metastaza pregled 0
28 (54,9)
28 (54,9)
1.000
1
8 (15.7) pregled, 8 (15,7) pregled 2 pregled, 11 (21,6)
11 (21,6) pregled 3a pregled 2 (3.9) pregled 2 (3.9) pregled, 3b pregled 2 (3.9) pregled 2 (3.9) pregled Rasprava pregled Laparoskopska gastrektomije za rano rak želuca (EGC) je naširoko izvedena, i njegove prednosti u odnosu na otvorenom gastrektomije su provjerene u mnogim randomiziranim kliničkim ispitivanjima [7-11]. Nedavno je laparoskopska gastrektomije za AGC je sve obavlja, a neki izvještaji su navedene izvodljivosti, od tehničkih i onkoloških perspektive [1-3]. U laparoskopske gastrektomije za AGC, D2 disekcija i ukupno omentectomy su primarni uznemiruje pitanja za mnoge laparoskopske kirurga.
Iako je veći omentuma je poznato da igraju ulogu u peritonealnoj obrane pridržavanje mjesta upale i upija bakterije i druge štetne tvari , to je uobičajeni položaj oba recidiva bolesti i primarnog sijanja u gastrointestinalnim malignih bolesti [12]. Osim toga, nekoliko eksperimentalnih studija pokazalo da su stanice raka oplodili u peritonealnoj šupljini prvenstveno rastu na omentuma [12, 13]. Iz tog razloga, ukupna omentectomy je standardna operativni zahvat u otvorenom gastrektomije, bez obzira na dubinu tumora. Međutim, ako ne postoji izloženost serozne, stanica raka prolijevanje ili širiti kroz omentuma nije teoretski moguće. Dakle, pretpostavili smo da je djelomična omentectomy je dovoljno za T2 i T3 još slučajeva. Najvažnija vrsta recidiva relevantan za omentectomy može biti karcinomatoza. Kim i sur. Pregled i Ha i sur. Pregled, izvijestio da nema razlike preživljavanja između TO i PO u EGC [14, 15]. Kim i sur.
[16] izvijestio da nema razlike u obrascima recidiva između TO i PO u AGC bez izlaganja seroznog tijekom otvorenog gastrektomije. Istraživači su također otkrivene nikakve razlike u stopi od peritonejsku metastaza među svim recidiva (35% i 25% u TO i PO, respektivno). U našoj seriji, iako još recidivi su zabilježeni u da se u skupini nego u PO skupinom, nije bilo nikakve razlike u preživljavanju između dviju skupina. Osim toga, nije bilo razlike u nastanku karcinomatoza između dvije grupe. Zanimljivo je da je otprilike polovica slučajeva T3 (25 slučajeva) u TO skupini su odnosi i definitivno serozne invaziju (T4A) intra-operativno, ali na kraju su se pokazale obuhvatiti subserosal invaziju (T3) histološki. Usprkos paucity izloženosti seroznog u patoloških nalaza, neki istraživači smatraju da je peritoneum se formira novu površinu izloženih iznad stanica raka u klinički T4A lezije. Koji dr. Pregled, izvijestio je da je širina subserosal invazije je neovisan čimbenik rizika za opstanak u histološki potvrđenim T3 rak želuca [17]. Vjerujemo da klinička izloženost serozne u histološki potvrđenim T3 slučajeva uključuje veći širinu subserosal invazije ili čak žarišne penetracije seroznog, koji može biti razlog zašto je broj recidiva bio mnogo veći u grupi. Netlogu tiče visoke stope preostali želuca rak, nismo bili u mogućnosti utvrditi točan razlog zbog svih predmeta imali negativne marže za maligne bolesti i zbog toga što preostala oštećenja probavnog raka nisu bili uključeni u anastomoza liniji. Japanski želučani smjernice za liječenje raka (2010; verzija 3) preporučuju ostavljajući bliži marginu od najmanje 3 cm, u prisustvu ekspanzivna obrazac rasta i 5 cm u prisustvu infiltrativnom obrazac rasta ili ocjenjivanje smrznute dijelove kad ti čimbenici ne mogu promatrati [6]. S obzirom da je interval između početne operacije i završetak gastrektomije bio je relativno kratak (1 godina 2 bolesnika i 2 godine za drugi), može biti neotkriven lezije raka u Ostatka želucu, unatoč preoperativne gastrofiberscopy.
Moriguchi dr.
[18] su izvijestili da serozne invazija i Borrmann tip 4 karcinom su neovisni čimbenici rizika za razvoj karcinomatoza. Iako nema randomiziranih kontroliranih ispitivanja su provedena, Fugita i sur.
[19] također je pokazala da je tip omentectomy nije bio faktor rizika za recidiv u serosa-negativne AGC u retrospektivnoj studiji, a oni uključuju nekoliko slučajeva izloženosti serozne (T4A). Istraživači su također pokazali da je razvoj karcinomatoza nema veze s vrstom omentectomy. Najvažniji faktor za koji opravdavaju odabir djelomičnog omentectomy je dubina tumor. Točnost preoperativnoj procjeni endoskopski ultrazvuk (EUS) je izvijestila da se 85,7%, a Kim i sur. Pregled, izvijestio je da je točnost makroskopskih nalaza u određivanju je li tumor je napao serosa je 87% [16]. Stoga, ako se odabrati tip operacije konzervativno, s obzirom na preoperativna evaluacija, možemo izbjeći obavljanje djelomične omentectomy u T4A slučajevima.
U prethodnim izvješćima Uspoređujući ukupne omentectomy i djelomične omentectomy u EGC, djelomični omentectomy pokazao nekoliko prednosti u odnosu na ukupnu omentectomy , uključujući i vrijeme rada, Perioperacijska komplikacija i postoperativnom razine albumina [14, 15]. Ukupno omentectomy u otvorenom gastrektomije nije teže nego djelomične omentectomy. Uz vuču poprečno debelo crijevo od strane pomoćnika, presjecanjem veće omentuma može se lako izvesti kroz avaskular ravnini. Inače, u laparoskopske gastrektomije, ukupno omentectomy može biti više izazovan postupak zbog održavanja disekcije liniju kroz avaskular ravnini i dijeljenjem omental tkivo iz mesocolon nije lako, osobito u bolesnika s visokim indeksom tjelesne mase. U ovom istraživanju, pokazali PO nekoliko prednosti u odnosu na kirurški ishoda. Vrijeme omentectomy bio kraći, a omentectomy povezanih komplikacija nije dogodio u PO skupinom. Međutim, omental miokarda mogu se javiti tijekom PO i mogu se pojaviti kao karcinomatoza ili omental recidiva u radiološkim nalazima [3]. Važno je razlikovati između različitih radioloških nalaza i omental infarkta [20], te u neposrednoj blizini praćenje potrebno je kad je razlikovanje teško, osobito u neposrednoj postoperativnom tijeku.
Budući da je ova studija retrospektivno je dizajniran, ima određena ograničenja , Iako nije bilo značajne razlike u raspodjeli faze između dviju skupina, TO skupina sadržavala više naprednih slučajeva. Te razlike u stupnjevanje tumora mogu utjecati na stopu recidiva. Međutim, omentectomy nije bio faktor rizika za recidiv u multivarijatne analize. Unatoč ovim ograničenjima, ova studija je vrijedna jer su prethodna izvješća na temelju otvorenog gastrektomije, tako da je ovo prvo izvješće evaluirati ulogu vrsti omentectomy u laparoskopske gastrektomije za serosa-negativne AGC. Pregled Zaključci
In zaključak, djelomični omentectomy može biti korisna alternativa metoda za obavljanje laparoscopic gastrektomije za serosa-negativne AGC. Međutim, kako bi se utvrdilo dugoročne tehničke i onkoloških sigurnosti, budući randomizirana kontrolirana je potreban pregled Kratice pregled
AGC. Pregled, uznapredovali rak želuca
BMI: indeks tjelesne mase pregled
EGC: pregled, rano rak želuca
EUS: pregled, endoskopski ultrazvuk LN, limfa čvor
PO: pregled djelomična omentectomy
TO. pregled ukupnog omentectomy
Deklaracije pregled autora originalne dostavljeni datoteke za slike
Ispod su linkovi na autora originalnih dostavljenih datoteka za slike. 12957_2013_1574_MOESM1_ESM.jpg autora izvorna datoteka za Slika 1 suprotstavljenih interesa
Svi autori izjavljuju da nemaju konkurentne interese.
Autora doprinosa
WK obavljao operacije i organizirao cijeli studij. DJK izrađen i napisao ovaj rukopis. JHL sudjelovao u dizajnu studija i revidirani rukopis. Svi autori pročitali i odobrili konačnu rukopis. Pregled
 Najzdravije crijevne bakterije uz biljnu ili mediteransku prehranu
Najzdravije crijevne bakterije uz biljnu ili mediteransku prehranu
 Propuštena crijeva i let u svemir - otkrio je mehanizam
Propuštena crijeva i let u svemir - otkrio je mehanizam
 Zemlje sa starijom populacijom imaju veće infekcije i smrtnost od SARS-CoV-2,
Zemlje sa starijom populacijom imaju veće infekcije i smrtnost od SARS-CoV-2,
 Infliximab može ometati učinkovitost nekih cjepiva protiv COVID-19
Infliximab može ometati učinkovitost nekih cjepiva protiv COVID-19
 Studija baca svjetlo na uzroke iscrpljujuće boli u crijevima
Studija baca svjetlo na uzroke iscrpljujuće boli u crijevima
 PENTAX Medical prikuplja 125 USD,
PENTAX Medical prikuplja 125 USD,
 Mlada krv starijima vraća vitalnost
Drakula Brama Stokera preživjela je od krvi mladih djevojaka. Sada su istraživači otkrili da je u ovoj bizarnoj teoriji možda bilo istine! Prema riječima genetičarke sa Sveučilišta u Londonu Dame Li
Mlada krv starijima vraća vitalnost
Drakula Brama Stokera preživjela je od krvi mladih djevojaka. Sada su istraživači otkrili da je u ovoj bizarnoj teoriji možda bilo istine! Prema riječima genetičarke sa Sveučilišta u Londonu Dame Li
 Model novorođenog miša daje naznake uzroka razorne bolesti crijeva kod anemičnih nasljednika
Liječnici već dugo sumnjaju da ih transfuzija crvenih krvnih stanica koja se daje nedonoščadi s anemijom može dovesti u opasnost od razvoja nekrotizirajućeg enterokolitisa, ili NEC, potencijalno smrto
Model novorođenog miša daje naznake uzroka razorne bolesti crijeva kod anemičnih nasljednika
Liječnici već dugo sumnjaju da ih transfuzija crvenih krvnih stanica koja se daje nedonoščadi s anemijom može dovesti u opasnost od razvoja nekrotizirajućeg enterokolitisa, ili NEC, potencijalno smrto
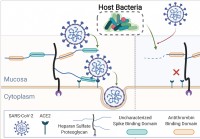 Ljudski mikrobiom smanjuje glikane sluznice,
utjecati na infekciju SARS-CoV-2 Međunarodni tim istraživača proveo je studiju koja pokazuje da razlike u ljudskom mikrobiomu mogu utjecati na sposobnost teškog akutnog respiratornog sindroma koronavi
Ljudski mikrobiom smanjuje glikane sluznice,
utjecati na infekciju SARS-CoV-2 Međunarodni tim istraživača proveo je studiju koja pokazuje da razlike u ljudskom mikrobiomu mogu utjecati na sposobnost teškog akutnog respiratornog sindroma koronavi