De ziekte van Crohn is een chronische inflammatoire darmaandoening die symptomen zoals buikpijn veroorzaakt.
De ziekte van Crohn (ook wel de ziekte van Crohn genoemd) is een chronische ontstekingsziekte van de darmen. Het veroorzaakt voornamelijk zweren (breuken in het slijmvlies) van de dunne en dikke darm, maar kan het spijsverteringsstelsel overal aantasten, van de mond tot de anus.
De ziekte van Crohn wordt ook wel granulomateuze enteritis of colitis, regionale enteritis, ileïtis of terminale ileitis genoemd.
Verwante voorwaarden
De ziekte van Crohn is nauw verwant aan een andere chronische inflammatoire aandoening waarbij alleen de dikke darm is betrokken die colitis ulcerosa wordt genoemd. Samen worden de ziekte van Crohn en colitis ulcerosa aangeduid als inflammatoire darmziekte (IBD). Colitis ulcerosa en de ziekte van Crohn hebben geen medische genezing. Zodra de ziekten beginnen, hebben ze de neiging om te schommelen tussen perioden van inactiviteit (remissie) en activiteit (terugval).
Wie krijgt het?
- Mannen en vrouwen worden in gelijke mate getroffen door inflammatoire darmaandoeningen.
- Amerikanen van Joodse Europese afkomst hebben meer kans om IBD te ontwikkelen dan de algemene bevolking. IBD werd van oudsher beschouwd als voornamelijk een ziekte van blanken, maar er is een toename van de gemelde gevallen bij Afro-Amerikanen. De prevalentie lijkt lager te zijn onder Latijns-Amerikaanse en Aziatische populaties.
- IBD begint meestal tijdens de adolescentie en vroege volwassenheid (meestal tussen de 15 en 35 jaar). Er is een kleine tweede piek van nieuw gediagnosticeerde gevallen na de leeftijd van 50 jaar.
- Het aantal nieuwe gevallen (incidentie) en aantal gevallen (prevalentie) van de ziekte van Crohn in de Verenigde Staten nemen toe, hoewel de reden hiervoor niet helemaal duidelijk is.
- De ziekte van Crohn komt vaker voor bij familieleden van patiënten met de ziekte van Crohn. Als een persoon een familielid heeft met de ziekte, wordt zijn/haar risico om de ziekte te krijgen geschat op minstens 10 keer dat van de algemene bevolking en 30 keer groter als het familielid met de ziekte van Crohn een broer of zus is. Het komt ook vaker voor bij familieleden van patiënten met colitis ulcerosa.
Is de ziekte van Crohn besmettelijk?
De ziekte van Crohn is niet besmettelijk. Het is een chronische ontstekingsziekte van de darmen, waarbij vooral de dunne en dikke darm betrokken zijn. Onderzoekers en artsen weten niet wat de oorzaak van de ziekte van Crohn is, maar ze vermoeden dat er genetische, immunologische, omgevings-, voedings-, vasculaire, microbiële en zelfs psychosociale factoren zijn die een rol spelen bij het veroorzaken of verergeren van de ziekte van Crohn.
Klik voor meer informatie over hoe u de ziekte van Crohn krijgt »
Wat zijn de soorten en symptomen van de ziekte van Crohn?
Veel voorkomende symptomen van de ziekte van Crohn zijn onder meer
- buikpijn,
- diarree, en
- gewichtsverlies.
Minder voorkomende symptomen zijn onder meer
- slechte eetlust,
- koorts,
- nachtelijk zweten,
- rectale pijn, en
- soms rectale bloeding.
Symptomen voor elk type Crohn
De symptomen van de ziekte van Crohn zijn afhankelijk van de plaats, de omvang en de ernst van de ontsteking. De verschillende subtypes van de ziekte van Crohn en hun symptomen zijn:
- Crohn's colitis is een ontsteking die zich beperkt tot de dikke darm. Buikpijn en bloederige diarree zijn de meest voorkomende symptomen. Anale fistels en perirectale abcessen kunnen ook voorkomen.
- Enteritis van Crohn verwijst naar een ontsteking beperkt tot de dunne darm (het tweede deel, het jejunum of het derde deel, het ileum genoemd). Betrokkenheid van alleen het ileum wordt ileitis van Crohn genoemd. Buikpijn en diarree zijn de meest voorkomende symptomen. Obstructie van de dunne darm kan ook optreden.
- Terminale ileitis van Crohn is een ontsteking die alleen het uiteinde van de dunne darm (terminale ileum) aantast, het deel van de dunne darm dat zich het dichtst bij de dikke darm bevindt. Buikpijn en diarree zijn de meest voorkomende symptomen. Dunne darmobstructie kan ook optreden.
- Crohn's enterocolitis en ileocolitis zijn termen om ontstekingen te beschrijven waarbij zowel de dunne darm als de dikke darm betrokken zijn. Bloederige diarree en buikpijn zijn de meest voorkomende symptomen. Dunne darmobstructie kan ook optreden.
- Terminale ileïtis en ileocolitis van Crohn zijn de meest voorkomende vormen van de ziekte van Crohn . (Colitis ulcerosa heeft vaak alleen betrekking op het rectum of het rectum en de sigmoïde colon aan het distale uiteinde van de dikke darm. Deze worden respectievelijk ulceratieve proctitis en procto-sigmoiditis genoemd.)
Andere symptomen
Tot een derde van de patiënten met de ziekte van Crohn kan een of meer van deze aandoeningen, symptomen en tekenen hebben die betrekking hebben op het aangetaste anale gebied.
- Zwelling van het weefsel van de anale sluitspier, de spier aan het einde van de dikke darm die de ontlasting regelt.
- Ontwikkeling van zweren en kloven (lange zweren) in de anale sluitspier. Deze zweren en kloven kunnen bloedingen en pijn veroorzaken bij ontlasting.
- Ontwikkeling van anale fistels (abnormale tunnels) tussen de anus of het rectum en de huid rond de anus). Slijm en pus kunnen uit de openingen van de fistels op de huid wegvloeien.
- Ontwikkeling van perirectale abcessen (ophopingen van pus in het anale en rectale gebied). Peri-rectale abcessen kunnen koorts, pijn en gevoeligheid rond de anus veroorzaken.
Wat veroorzaakt de ziekte van Crohn?
De oorzaak van de ziekte van Crohn is onbekend. Sommige wetenschappers vermoeden dat infectie door bepaalde bacteriën, zoals stammen van mycobacterium, de oorzaak kan zijn van de ziekte van Crohn. De ziekte van Crohn is niet besmettelijk. Dieet kan de symptomen van de ziekte van Crohn beïnvloeden; het is echter onwaarschijnlijk dat voeding verantwoordelijk is voor het veroorzaken van de ziekte.
Immuunsysteem
- Activering van het immuunsysteem in de darmen blijkt belangrijk te zijn bij IBD. Bij personen met IBD wordt het immuunsysteem abnormaal en chronisch geactiveerd in afwezigheid van een bekende indringer. Dit resulteert in chronische ontstekingen en ulceraties.
Genetica
- De gevoeligheid voor abnormale activering van het immuunsysteem is genetisch geërfd. Zo hebben eerstegraads familieleden (broers, zussen, kinderen en ouders) van mensen met IBD meer kans om deze ziekten te ontwikkelen. Onlangs is een gen genaamd NOD2 geïdentificeerd als geassocieerd met de ziekte van Crohn. Dit gen is belangrijk om te bepalen hoe het lichaam reageert op sommige bacteriële producten. Personen met mutaties in dit gen zijn vatbaarder voor het ontwikkelen van de ziekte van Crohn.
- Er worden nog steeds andere genen ontdekt en bestudeerd die belangrijk zijn voor het begrijpen van de pathogenese van de ziekte van Crohn, waaronder autofagie-gerelateerd 16-achtig 1-gen (ATG 16L1) en IRGM, die beide bijdragen aan macrofaagdefecten en zijn geïdentificeerd met het genoom- Brede associatiestudie.
Bacteriën
- Er zijn ook onderzoeken geweest die aantonen dat er in de darmen van mensen met de ziekte van Crohn hogere niveaus zijn van een bepaald type bacterie, E. coli , die mogelijk een rol spelen bij de ziekte. Een gepostuleerd mechanisme waardoor dit zou kunnen gebeuren, is via een genetisch bepaalde
defect in de eliminatie van de E. coli , door intestinale mucosale macrofagen. De exacte rol die deze verschillende factoren spelen bij de ontwikkeling van deze ziekte blijft onduidelijk.
Wat zijn de verschillen tussen de ziekte van Crohn en colitis ulcerosa (UC)?
- Terwijl colitis ulcerosa alleen ontstekingen in de dikke darm (colitis) en/of het rectum (proctitis) veroorzaakt, kan de ziekte van Crohn ontstekingen veroorzaken in de dikke darm, het rectum, de dunne darm (jejunum en ileum) en soms zelfs de maag , mond en slokdarm.
- De patronen van ontsteking bij de ziekte van Crohn verschillen van colitis ulcerosa. Behalve in de meest ernstige gevallen, heeft de ontsteking van colitis ulcerosa de neiging om de oppervlakkige lagen van de binnenwand van de darm te betrekken. De ontsteking is ook vaak diffuus en uniform (alle bekleding in het aangetaste deel van de darm is ontstoken).
- In tegenstelling tot colitis ulcerosa is de ontsteking van de ziekte van Crohn in sommige gebieden meer geconcentreerd dan in andere, en omvat het lagen van de darm die dieper zijn dan de oppervlakkige binnenlagen. Het (de) aangetaste segment(en) van de darm bij de ziekte van Crohn is vaak bezaaid met diepere zweren met een normale bekleding tussen deze zweren.
Hoe beïnvloedt de ziekte van Crohn de darmen?
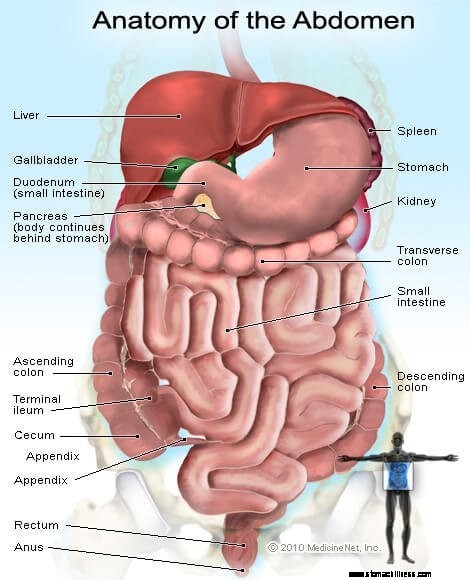
De ziekte van Crohn is een chronische ontstekingsziekte die voornamelijk de dunne en dikke darm aantast, maar die ook andere delen van de ook het spijsverteringsstelsel. Buikpijn, diarree, braken, koorts en gewichtsverlies zijn veelvoorkomende symptomen.
Vroege stadia van de ziekte van Crohn
In de vroege stadia veroorzaakt de ziekte van Crohn kleine, verspreide, ondiepe, kraterachtige ulceraties (erosies) op het binnenoppervlak van de darm.
- Deze erosies worden aften genoemd.
- Na verloop van tijd worden de erosies dieper en groter, en worden uiteindelijk echte zweren (die dieper zijn dan erosies), en veroorzaken littekens en stijfheid van de darm.
- Naarmate de ziekte vordert, wordt de darm steeds nauwer en kan deze uiteindelijk verstopt raken.
- Diepe zweren kunnen gaatjes of perforaties in de darmwand veroorzaken, en bacteriën vanuit de darm kunnen zich verspreiden om aangrenzende organen en de omliggende buikholte te infecteren.
Obstructies in de darmen
Wanneer de ziekte van Crohn de dunne darm vernauwt tot het punt van obstructie, stopt de stroom van de inhoud door de darm.
- Soms kan de obstructie plotseling worden veroorzaakt door slecht verteerbaar fruit of plantaardig materiaal dat het toch al vernauwde deel van de darm verstoppen.
- Als de darm verstopt is, kunnen voedsel, vocht en gas uit de maag en de dunne darm niet in de dikke darm terechtkomen. De symptomen van obstructie van de dunne darm verschijnen dan, waaronder ernstige buikkrampen, misselijkheid, braken en opgezette buik.
- Obstructie van de dunne darm is veel waarschijnlijker omdat de dunne darm veel smaller is dan de dikke darm.
Maagzweren in de dikke darm en dunne darm
Diepe zweren kan gaatjes of perforaties in de wanden van de dunne darm en de dikke darm veroorzaken, en een tunnel creëren tussen de darm en aangrenzende organen. Als de ulcustunnel een aangrenzende lege ruimte in de buikholte bereikt, wordt een verzameling geïnfecteerde pus (een buikabces) gevormd. Personen met abdominale abcessen kunnen gevoelige buikmassa's, hoge koorts en buikpijn ontwikkelen.
- Als de zweer in een aangrenzend orgaan tunnelt, ontstaat er een kanaal (fistel .) ) wordt gevormd.
- De vorming van een fistel tussen de darm en de blaas (enterisch-vesiculaire fistel ) kan frequente urineweginfecties en de passage van gas en ontlasting tijdens het plassen veroorzaken.
- Als zich een fistel ontwikkelt tussen de darm en de huid (enterisch-cutane fistel ), pus en slijm komen uit een kleine pijnlijke opening op de huid van de buik.
- De ontwikkeling van een fistel tussen de dikke darm en de vagina (colon-vaginale fistel ) zorgt ervoor dat gas en ontlasting via de vagina naar buiten komen.
- De aanwezigheid van een fistel van de darmen naar de anus (anale fistel ) leidt tot een afscheiding van slijm en pus uit de opening van de fistel rond de anus.
Hoe wordt de diagnose ziekte van Crohn gesteld? Is er een toets?
Er is geen specifieke diagnostische test voor de ziekte van Crohn. De diagnose van de ziekte van Crohn wordt vermoed bij patiënten met koorts, buikpijn en gevoeligheid, diarree met of zonder bloeding en anale aandoeningen, zoals zweren of kloven.
- Laboratorium bloedonderzoek kan verhoogde aantallen witte bloedcellen en sedimentatiesnelheden vertonen, die beide wijzen op infectie of ontsteking. Andere bloedonderzoeken kunnen een laag aantal rode bloedcellen (bloedarmoede), lage bloedeiwitten en lage lichaamsmineralen aantonen, wat wijst op het verlies van deze mineralen als gevolg van chronische diarree.
- Barium-röntgenonderzoeken kan worden gebruikt om de verspreiding, aard en ernst van de ziekte te definiëren. Barium is een kalkachtig materiaal dat zichtbaar is met röntgenstralen en wit lijkt op röntgenfilms. Wanneer barium oraal wordt ingenomen (bovenste GI-reeks), vult het de darm en kunnen er foto's (röntgenfoto's) worden gemaakt van de maag en de dunne darm. Wanneer barium via het rectum wordt toegediend (bariumklysma), kunnen foto's van de dikke darm en het terminale ileum worden verkregen. Barium-röntgenfoto's kunnen zweren, vernauwing en soms fistels van de darm vertonen.
- Directe visualisatie van het rectum en de dikke darm kan worden bereikt met flexibele kijkbuizen (colonoscopen). Colonoscopie is nauwkeuriger dan bariumröntgenstralen bij het opsporen van kleine zweren of kleine ontstekingsgebieden van de dikke darm en het terminale ileum. Met colonoscopie kunnen ook kleine weefselmonsters (biopten) worden genomen en voor onderzoek onder de microscoop worden verzonden om de diagnose van de ziekte van Crohn te bevestigen. Colonoscopie is ook nauwkeuriger dan bariumröntgenstralen bij het beoordelen van de mate (activiteit) van ontsteking.
- Geautomatiseerde axiale tomografie (CAT of CT) s inblikken is een computergestuurde röntgentechniek die beeldvorming van de gehele buik en het bekken mogelijk maakt. Het kan vooral nuttig zijn bij het opsporen van abcessen. CT- en MRI-enterografie zijn beeldvormende technieken waarbij gebruik wordt gemaakt van orale contrastmiddelen bestaande uit waterige oplossingen met of zonder lage concentraties barium om een adequatere luminale distensie te verkrijgen, en waarvan is gemeld dat ze superieur zijn bij de evaluatie van dunnedarmpathologie bij patiënten met de ziekte van Crohn.
- Videocapsule-endoscopie (VCE) is ook toegevoegd aan de lijst met tests voor het diagnosticeren van de ziekte van Crohn. Voor videocapsule-endoscopie wordt een capsule met een miniatuurvideocamera ingeslikt. Terwijl de capsule door de dunne darm reist, stuurt deze videobeelden van het slijmvlies van de dunne darm naar een ontvanger die aan een riem in de taille wordt gedragen. De beelden worden gedownload en vervolgens bekeken op een computer. De waarde van videocapsule-endoscopie is dat het de vroege, milde afwijkingen van de ziekte van Crohn kan identificeren. Videocapsule-endoscopie kan met name nuttig zijn wanneer er een sterk vermoeden bestaat van de ziekte van Crohn, maar de bariumröntgenfoto's zijn normaal. (Barium-röntgenfoto's zijn niet zo goed in het identificeren van vroege, milde ziekte van Crohn.) In een prospectieve geblindeerde evaluatie werd aangetoond dat videocapsule-endoscopie superieur was in zijn vermogen om pathologie van de dunne darm te detecteren die werd gemist op radiografische onderzoeken van de dunne darm en CT-onderzoeken.
- Videocapsule-endoscopie mag niet worden uitgevoerd bij patiënten met een obstructie van de dunne darm. De capsule kan vast komen te zitten op de plaats van de obstructie en de obstructie verergeren. Artsen zijn om dezelfde reden meestal ook terughoudend in het uitvoeren van videocapsule-endoscopie bij patiënten van wie ze vermoeden dat ze dunne darmvernauwingen hebben (vernauwde segmenten van de dunne darm die het gevolg kunnen zijn van eerdere operaties, eerdere bestraling of chronische ulceratie, bijvoorbeeld van de ziekte van Crohn). ziekte). Er is ook een theoretische zorg voor elektrische interferentie tussen de capsule en geïmplanteerde pacemakers en defibrillators; tot dusver waren er echter geen problemen bij een klein tot matig aantal patiënten met pacemakers of defibrillatoren die videocapsule-endoscopie hebben ondergaan.
Wat is het dieet voor de ziekte van Crohn?
Dieetveranderingen en supplementen die kunnen helpen de ziekte van Crohn onder controle te houden
- Omdat vezels slecht verteerbaar zijn, kan het de symptomen van darmobstructie verergeren. Een vezelarm dieet voor de ziekte van Crohn kan worden aanbevolen, vooral bij patiënten met een ziekte van de dunne darm.
- Een vloeibaar dieet kan nuttig zijn als de symptomen ernstiger zijn.
- Intraveneuze voeding of TPN (totale parenterale voeding) kan worden gebruikt wanneer men vindt dat de darm moet "rusten".
- Aanvulling van calcium, foliumzuur en vitamine B12 is nuttig wanneer malabsorptie van deze voedingsstoffen duidelijk is.
- Het gebruik van middelen tegen diarree (difenoxylaat en atropine [Lomotil], loperamide [Imodium]) en krampstillers kunnen ook de symptomen van krampen en diarree helpen verlichten.
Wat is de behandeling van de ziekte van Crohn?
Er is geen medicijn dat de ziekte van Crohn kan genezen.
- Patiënten met de ziekte van Crohn zullen doorgaans opflakkeringen of perioden van terugval (verergering van ontsteking) ervaren, gevolgd door perioden van remissie (vermindering van ontsteking) die maanden tot jaren aanhouden.
- Tijdens een terugval verergeren de symptomen van buikpijn, diarree en rectale bloedingen.
- Tijdens remissies verbeteren deze symptomen. Remissies treden meestal op als gevolg van behandeling met medicijnen of een operatie, maar soms treden ze spontaan op zonder enige behandeling.
- Omdat er geen genezing is voor de ziekte van Crohn, zijn de doelen van de behandeling 1) remissies teweeg te brengen, 2) remissies te behouden, 3) de bijwerkingen van de behandeling te minimaliseren en 4) de kwaliteit van leven te verbeteren. Behandeling van de ziekte van Crohn en colitis ulcerosa met medicijnen is vergelijkbaar, maar niet altijd identiek.
- Ontstekingsremmende middelen zoals 5-ASA-verbindingen en corticosteroïden, lokale antibiotica, immunomodulatoren en biosimilars zijn medicijnen die worden gebruikt om de ziekte van Crohn te behandelen.
- Selectie van behandelingsschema's hangt af van de ernst van de ziekte, de locatie van de ziekte en de met de ziekte samenhangende complicaties.
- Verschillende behandelrichtlijnen bevelen aan dat de benaderingen sequentieel zijn - in eerste instantie om klinische remissie te induceren en vervolgens om remissies te behouden. De eerste tekenen van verbetering dienen binnen 2 tot 4 weken te worden waargenomen en maximale verbetering dient binnen 12 tot 16 weken te worden waargenomen. De klassieke benadering van therapie bij de ziekte van Crohn was een "step-up"-benadering, beginnend met de minst giftige middelen voor milde ziekte, en een steeds agressievere behandeling voor ernstigere ziekten, of patiënten die niet hebben gereageerd op minder giftige middelen.
- De behandeling evolueert in de richting van een "top-down"-benadering (vroege agressieve behandeling) die de blootstelling aan ontstekingsremmende middelen zou kunnen verminderen en de blootstelling aan middelen die de genezing van het slijmvlies bevorderen, zou kunnen verhogen en toekomstige complicaties zou kunnen voorkomen.
Is er een operatie om de ziekte van Crohn te behandelen?
Er is geen chirurgische remedie voor de ziekte van Crohn. Zelfs wanneer alle zieke delen van de darmen zijn verwijderd, komt de ontsteking vaak maanden tot jaren na de operatie terug in voorheen gezonde darmen. Chirurgie bij de ziekte van Crohn wordt voornamelijk gebruikt voor:
- Verwijdering van een ziek segment van de dunne darm dat obstructie veroorzaakt.
- Afvoer van pus uit buik- en perirectale abcessen.
- Behandeling van ernstige anale fistels die niet op medicijnen reageren.
- Resectie van interne fistels (zoals een fistel tussen de dikke darm en de blaas) die infecties veroorzaken.
Wat gebeurt er na de operatie
- Meestal, nadat de zieke delen van de darm operatief zijn verwijderd, kunnen patiënten enige tijd, vaak jaren, vrij zijn van ziekte en symptomen. Indien succesvol uitgevoerd, kan een operatie leiden tot een duidelijke verbetering van de kwaliteit van leven van een patiënt. Bij veel patiënten keert de ziekte van Crohn uiteindelijk terug, met gevolgen voor voorheen gezonde darmen.
- De terugkerende ziekte bevindt zich meestal op of nabij de operatieplaats. In feite kan de helft van de patiënten verwachten dat de symptomen binnen vier jaar na de operatie terugkeren. Geneesmiddelen zoals Pentasa of 6-MP zijn bij sommige patiënten nuttig geweest om de kans op terugval van de ziekte van Crohn na een operatie te verminderen.
- Er is steeds meer bewijs voor postoperatieve therapie om herhaling van de ziekte van Crohn uit te stellen. Er lijkt enig voordeel te zijn van mesalamine bij het verminderen van het risico op recidief na een operatie tot 3 jaar. Een onderzoek heeft aangetoond dat infliximab effectief is bij het voorkomen van postoperatief recidief na ileocecale resectie, hoewel een terugval kan optreden wanneer de therapie wordt stopgezet.
- Behandelingsstrategieën op ernst en locatie van de ziekte (Gebaseerd op de tweede Europese, op bewijs gebaseerde consensus over de diagnose en behandeling van de ziekte van Crohn.)
Milde tot matige actieve ziekte
- Vaak behandeld met oraal mesalamine 3,2-4 g per dag of sulfasalazine voor ileocolon of colonziekte als 3-6 g per dag in verdeelde doses (meer recentelijk is gemeld dat deze benadering niet erg effectief is).
- Budesonide (9 mg/dag) is effectief voor ziekte die beperkt is tot het ileum en/of de rechter colon.
- Protonpompremmers kunnen helpen bij symptomatische verbetering bij patiënten met de ziekte van Crohn in het bovenste deel van het maagdarmkanaal.
Gemiddelde tot ernstige ziekte
- Prednison 40-60 mg/dag totdat de symptomen verdwijnen.
- Gepaste antibiotische therapie voor infectie of abces.
- Azathioprine en 6-MP zijn effectief voor het handhaven van een door steroïden geïnduceerde remissie.
- Methotrexaat 25 mg/wk is effectief voor de steroïde-afhankelijke en steroïde-refractaire ziekte van Crohn.
- Infliximab, adalimumab en certolizumab pegol zijn effectief bij de behandeling van matige tot ernstige actieve ziekte bij patiënten die niet hebben gereageerd op adequate therapie met een steroïde of een immunosuppressivum.
- Natalizumab is effectief bij de behandeling van patiënten met matige tot ernstige actieve CD die onvoldoende hebben gereageerd of die conventionele therapie voor de ziekte van Crohn en anti-TNF-antilichaamtherapie niet kunnen verdragen.
Perianale of fistuliserende ziekte
- Chirurgische drainage voor abces
- Anders medisch behandeld met antibiotica (metronidazol), immunosuppressiva of infliximab.
Welke vaccinaties worden aanbevolen voor de ziekte van Crohn?
Aanbevelingen voor vaccinatie voor personen met de ziekte van Crohn
- Volwassenen met inflammatoire darmaandoeningen moeten over het algemeen dezelfde vaccinatieschema's volgen als de algemene bevolking.
- Ze moeten een enkele dosis Tdap krijgen en vervolgens elke 10 jaar een Td-booster.
- Vrouwen tussen de 9 en 26 jaar moeten 3 doses HPV-vaccin krijgen (en oudere patiënten die HPV-negatief zijn op een uitstrijkje moeten in overweging worden genomen). Mannen in dezelfde leeftijdscategorie moeten ook overwegen zich te laten vaccineren, gezien het verhoogde risico op HPV met immunosuppressie.
- Het griepvaccin (griepvaccin) moet jaarlijks aan alle patiënten worden gegeven (hoewel het levende intranasale vaccin gecontra-indiceerd is bij patiënten die immunosuppressieve therapie ondergaan).
- Eén dosis pneumokokkenvaccin moet worden gegeven tussen 19-26 jaar en daarna hervaccinatie na 5 jaar.
- Als ze niet eerder zijn gevaccineerd, moeten alle volwassenen 2 doses hepatitis A-vaccin en 3 doses hepatitis B krijgen.
- Vaccin tegen meningokokken wordt alleen aanbevolen voor patiënten met anatomische of functionele asplenie, terminale complementdeficiënties of anderen met een hoger risico (studenten, militaire rekruten, enz.).
- Bof/mazelen/rubella-, varicella- en zostervaccins zijn gecontra-indiceerd voor patiënten die biologische therapie ondergaan, aangezien het allemaal levende vaccins zijn.
- COVID-19:Mensen met IBD of de ziekte van Crohn lopen geen verhoogd risico op een ernstige ziekte door COVID-19. De meeste mensen met IBD reageren goed op het COVID-19-vaccin en lopen volgens de Crohn's and Colitis Foundation geen verhoogd risico op infectie of ziekenhuisopname.
Andere factoren die de ziekte van Crohn kunnen beïnvloeden
- Uit een onderzoek bleek dat roken een risicofactor is voor de ziekte van Crohn, en passief roken kan ook bijdragen aan een slechtere prognose. Stoppen met roken moet worden geadviseerd aan patiënten met de ziekte van Crohn.
- Osteoporose met duidelijk verminderde botmineraaldichtheid wordt ook steeds meer erkend als een significant gezondheidsprobleem bij patiënten met inflammatoire darmaandoeningen. Screening met een botdichtheidsonderzoek wordt aanbevolen bij postmenopauzale vrouwen, mannen ouder dan 50 jaar, patiënten met langdurig gebruik van corticosteroïden (meer dan 3 opeenvolgende maanden of terugkerende kuren), patiënten met een persoonlijke voorgeschiedenis van traumatische fracturen met minimaal trauma en patiënten met hypogonadisme.
- De meeste patiënten met inflammatoire darmaandoeningen zouden calcium- en vitamine D-supplementen moeten nemen.
Wat zijn de complicaties van de ziekte van Crohn, is het dodelijk??
Complicaties van de ziekte van Crohn kunnen al dan niet gerelateerd zijn aan de ontsteking in de darm.
Intestinale complicaties van de ziekte van Crohn zijn onder meer:
- obstructie en perforatie van de dunne darm,
- abcessen (pusophopingen),,
- fistels, en
- darmbloeding.
Massale uitzetting of dilatatie van de dikke darm (megacolon) en ruptuur (perforatie) van de darm zijn potentieel fatale complicaties. Beide vereisen over het algemeen een operatie, maar gelukkig zijn deze twee complicaties zeldzaam. Recente gegevens suggereren dat er een verhoogd risico is op kanker van de dunne en dikke darm bij patiënten met een langdurige ziekte van Crohn.
Extra-intestinale complicaties omvatten de huid, gewrichten, ruggengraat, ogen, lever en galwegen.
Betrokkenheid van de huid omvat pijnlijke rode verheven vlekken op de benen (erythema nodosum) en een ulcererende huidaandoening die gewoonlijk rond de enkels wordt aangetroffen, pyoderma gangrenosum genaamd.
Pijnlijke oogaandoeningen (uveïtis, episcleritis) kan visuele problemen veroorzaken.
Artritis kan pijn, zwelling en stijfheid van de gewrichten van de ledematen veroorzaken.
Ontsteking van de lage rug (sacro-iliacale gewrichtsartritis) en van de wervelkolom (spondylitis ankylopoetica) kan pijn en stijfheid van de wervelkolom veroorzaken.
Ontsteking van de lever (hepatitis) of galwegen (primaire scleroserende cholangitis) kunnen ook voorkomen. Scleroserende cholangitis veroorzaakt vernauwing en obstructie van de galwegen die de lever afvoeren en kan leiden tot een gele huid (geelzucht), terugkerende bacteriële infecties en levercirrose met leverfalen. Scleroserende cholangitis met leverfalen is een van de redenen voor het uitvoeren van levertransplantatie. Het wordt ook vaak gecompliceerd door de ontwikkeling van kanker van de galwegen. Patiënten met de ziekte van Crohn kunnen ook last hebben van een verhoogde neiging om bloedstolsels te vormen (hypercoagulabiliteit).
Kan de ziekte van Crohn worden genezen, wat is de prognose?
- Er is geen remedie voor de ziekte van Crohn, alleen behandelingen voor pijn en andere symptomen.
- De ziekte van Crohn is een chronische ontstekingsziekte waarbij voornamelijk de dunne darm en het colon betrokken zijn. De symptomen en de activiteit van de ziekte kunnen komen en gaan. Hoewel er veel effectieve medicijnen beschikbaar zijn om de activiteit van de ziekte onder controle te houden, is er nog geen remedie voor de ziekte van Crohn.
- Chirurgie kan de kwaliteit van leven van geselecteerde personen aanzienlijk verbeteren, maar herhaling van de ziekte na een operatie komt vaak voor.
- De ziekte van Crohn kan complicaties hebben, zowel binnen als buiten de darm.
- Nieuwere behandelingen worden actief geëvalueerd.
- Een beter begrip van de rol van genetica en omgevingsfactoren bij de oorzaak van de ziekte van Crohn kan leiden tot betere behandelingen en preventie van de ziekte.
 De ziekte van Crohn is een chronische inflammatoire darmaandoening die symptomen zoals buikpijn veroorzaakt.
De ziekte van Crohn is een chronische inflammatoire darmaandoening die symptomen zoals buikpijn veroorzaakt.  De ziekte van Crohn is een chronische ontstekingsziekte die voornamelijk de dunne en dikke darm aantast, maar die ook andere delen van de ook het spijsverteringsstelsel. Buikpijn, diarree, braken, koorts en gewichtsverlies zijn veelvoorkomende symptomen.
De ziekte van Crohn is een chronische ontstekingsziekte die voornamelijk de dunne en dikke darm aantast, maar die ook andere delen van de ook het spijsverteringsstelsel. Buikpijn, diarree, braken, koorts en gewichtsverlies zijn veelvoorkomende symptomen.  Constipatie bij kinderen
Feiten die u moet weten over constipatie bij kinderen Sommige medicijnen kunnen ervoor zorgen dat kinderen meer kans hebben op constipatie. Constipatie beschrijft de onregelmatige passage van ontlast
Constipatie bij kinderen
Feiten die u moet weten over constipatie bij kinderen Sommige medicijnen kunnen ervoor zorgen dat kinderen meer kans hebben op constipatie. Constipatie beschrijft de onregelmatige passage van ontlast
 Ik denk dat ik coeliakie heb. Wat nu?
Gluten is vaak een hoofdbestanddeel van ieders dieet en is aanwezig in veel van de voedingsmiddelen en granen waar we dagelijks van genieten. Voor patiënten met coeliakie kan het eten van voedsel met
Ik denk dat ik coeliakie heb. Wat nu?
Gluten is vaak een hoofdbestanddeel van ieders dieet en is aanwezig in veel van de voedingsmiddelen en granen waar we dagelijks van genieten. Voor patiënten met coeliakie kan het eten van voedsel met
 VS Preventative Task Force adviseert colonkankerscreening op 45-jarige leeftijd
Volwassen vrouw In overleg met vrouwelijke arts zittend op onderzoeksbank in kantoor Sinds 2018 dringt de American Cancer Society er bij de bevolking op aan om op 45-jarige leeftijd gescreend te worde
VS Preventative Task Force adviseert colonkankerscreening op 45-jarige leeftijd
Volwassen vrouw In overleg met vrouwelijke arts zittend op onderzoeksbank in kantoor Sinds 2018 dringt de American Cancer Society er bij de bevolking op aan om op 45-jarige leeftijd gescreend te worde