Diabetische Gastroparese wird definiert als Mangel an Motilität des Magens aufgrund fehlender sensorischer oder effektorischer Funktionen des Nervensystems, das den Magen innerviert.
Die normale gastrointestinale Motorik beinhaltet eine komplexe Koordination und eine Reihe von Ereignissen, die das autonome Nervensystem (Sympathikus (SNS) und Parasympathikus), Neuronen und Schrittmacherzellen (auch sogenannte interstitielle Zellen von Cajal), die sich im Magen und sogar im Darm befinden, glatte Muskelzellen des Magen-Darm-Trakts.
Jede Abweichung von der Reihe geordneter und koordinierter Prozesse kann zu einer Verzögerung der Magenentleerung führen.

Inhaltsverzeichnis
Dies ist auf einen langjährigen Diabetes mellitus zurückzuführen, insbesondere mit einer seit mehr als 10 Jahren schlechten Zuckerkontrolle. Der Mangel an Zuckerkontrolle führt zu Neuropathie und daher können Magen und Darm die Dehnung durch die Nahrung nicht wahrnehmen. (Nervenversorgung des Darms ist gestört)
Wie bereits erwähnt, führt dies normalerweise zu einer Dehnung und Aufblähung von Darm und Magen, was zu Motilität führt. Gastroparese führt zu einer autonomen Neuropathie, die aufgrund der Unfähigkeit, eine Dehnung zu spüren, zu einer Dysmotilität führt, daher keine normale Motilität.
Gefäßschäden an den Nerven des Verdauungstrakts beeinträchtigen die Fähigkeit einer Person, die Dehnung und Ausdehnung des Magens bei der Nahrungsaufnahme zu erkennen.
Die Ursache der Gastroparese kann idiopathisch sein. Die häufigste Ursache für Gastroparese ist jedoch eine schlechte diabetische Zuckerkontrolle über mehr als 10 Jahre, die normalerweise ein Risikofaktor für die Entwicklung einer Gastroparese sind.
Postoperativ, insbesondere nach Nissen-Fundoplikatio, Weitere Risikofaktoren sind infiltrative Erkrankungen (Amyloidose, Sklerodermie), Multiple Sklerose (MS) und Medikamente:TCA, Kalziumkanalblocker (CCB), Dopamin Agonist, Muscarin-Antagonist, Octreotid, GLP-1-Agonist.
Blähungen, aufgeblähter Bauch, Verstopfung und Durchfall sind häufige Symptome. Übelkeit, Erbrechen, frühes Sättigungsgefühl können ebenfalls vorhanden sein. Bei der körperlichen Untersuchung wird Material, das sich> 3 Stunden im Magen befindet, ein Spritzgeräusch erzeugen – was anzeigt, dass es mit Flüssigkeit gefüllt ist.
Gastroparese sollte vermutet werden, wenn ein Patient Übelkeit, Erbrechen, postprandiales Völlegefühl und frühes Sättigungsgefühl zeigt. Darüber hinaus können häufig Bauchschmerzen oder Blähungen auftreten. Bildgebende Verfahren werden normalerweise verwendet, um eine mechanische Obstruktion mit CT oder MRT oder oberer Endoskopie auszuschließen. Das Vorhandensein einer verzögerten Magenentleerung in der Szintigraphie begründet die Diagnose einer Gastroparese. Eine klinische Diagnose erfolgt normalerweise, kann aber verwendet werden (Kernmagenentleerungs-Szintigraphie, die als die genaueste Studie gilt, aber selten benötigt wird)
Die anfängliche Behandlung der Gastroparese besteht aus einer Ernährungsumstellung und einer Optimierung der glykämischen Kontrolle. Bei anhaltenden Symptomen kann eine medizinische Behandlung eingeleitet werden.
Sie können die Medikation mit Prokinetika wie Metoclopramid bei allen (leichte, mittelschwere, schwere Gastroparese) und Antiemetika wie Benadryl beginnen.
Andere Medikamente umfassen Motilin, Domperidon, Erythromycin.
Bei Patienten mit refraktären Symptomen trotz Ernährungsumstellung, Prokinetika und Antiemetika kann ein invasiverer Ansatz in Erwägung gezogen werden. Platzierung einer Jejunostomie und Entlüftungsgastrostomiesonde zur enteralen Ernährung bzw. Dekompression.
Parenterale Ernährung nur bei denen, die enterale Ernährung trotz begleitender medikamentöser Therapie nicht vertragen.
Magen-Elektrostimulation nur bei Patienten mit Gastroparese mit hartnäckiger Übelkeit und Erbrechen trotz medikamentöser Therapie für mindestens ein Jahr.
 Was ist der Unterschied zwischen Odynophagie und Dysphagie?
Was ist der Unterschied zwischen Odynophagie und Dysphagie?
 Hepatitis C:Lassen Sie sich testen. Lassen Sie sich behandeln.
Hepatitis C:Lassen Sie sich testen. Lassen Sie sich behandeln.
 Verdauungsstörungen:Was Sie essen (oder nicht) sollten, wenn Ihr Magen wehtut
Verdauungsstörungen:Was Sie essen (oder nicht) sollten, wenn Ihr Magen wehtut
 Wie das Magen-MALZ-Lymphom behandelt wird
Wie das Magen-MALZ-Lymphom behandelt wird
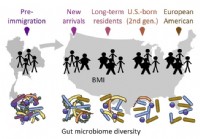 Die Migration beeinflusst die Darmmikrobiota, was sich wiederum auf die Gesundheit auswirkt, finden Forscher
Die Migration beeinflusst die Darmmikrobiota, was sich wiederum auf die Gesundheit auswirkt, finden Forscher
 Was Sie über primäre biliäre Cholangitis wissen sollten
Was Sie über primäre biliäre Cholangitis wissen sollten
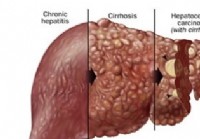 Hepatozelluläres Karzinom (HCC)
Hepatozelluläres Karzinom ( HCC) ist der häufigste primäre bösartige Lebertumor, der in Asien, insbesondere Japan, sehr häufig vorkommt. Andere Orte wie Taiwan Penghu, Shanghai (China) haben eine hohe
Hepatozelluläres Karzinom (HCC)
Hepatozelluläres Karzinom ( HCC) ist der häufigste primäre bösartige Lebertumor, der in Asien, insbesondere Japan, sehr häufig vorkommt. Andere Orte wie Taiwan Penghu, Shanghai (China) haben eine hohe
 9 Ursachen für Verstopfung und Ursachen für langfristige Verstopfung
Wenn Sie unter längerer Verstopfung leiden, sagt Ihnen Ihr Bauch, dass sich etwas ändern muss. Entdecken Sie neun häufige Ursachen für Verstopfung und wann Sie einen Arzt fragen sollten. Inhaltsverze
9 Ursachen für Verstopfung und Ursachen für langfristige Verstopfung
Wenn Sie unter längerer Verstopfung leiden, sagt Ihnen Ihr Bauch, dass sich etwas ändern muss. Entdecken Sie neun häufige Ursachen für Verstopfung und wann Sie einen Arzt fragen sollten. Inhaltsverze
 Atypische Perforation eines perforierten Geschwürs - Diagnose eines akuten Abdomens
Unter diesem Namen kann man sehr selten integrieren Treffen (nach unseren Befunden, 3,7 % der Fälle) der Arten perforierten Magengeschwüren und des Zwölffingerdarmes. Atipitschnost dieser Geschwüre be
Atypische Perforation eines perforierten Geschwürs - Diagnose eines akuten Abdomens
Unter diesem Namen kann man sehr selten integrieren Treffen (nach unseren Befunden, 3,7 % der Fälle) der Arten perforierten Magengeschwüren und des Zwölffingerdarmes. Atipitschnost dieser Geschwüre be