 La diferencia entre odinofagia y disfagia es que la disfagia es dificultad para tragar y la odinofagia es dolor al tragar.
La diferencia entre odinofagia y disfagia es que la disfagia es dificultad para tragar y la odinofagia es dolor al tragar.
La disfagia es un término médico que describe la dificultad para tragar. Puede sentir como si tuviera algo atorado en la garganta o el pecho que le impide tragar correctamente.
Hay dos tipos de disfagia:
La odinofagia es un término médico que describe el dolor al tragar. Cuando traga, puede sentir dolor o una sensación de ardor en la garganta o el esternón. Puede presentarse como opresión o pesadez en el pecho.
Al discernir entre odinofagia y disfagia, debe saber que cualquiera de estas sensaciones puede ocurrir cuando la comida ingresa por primera vez a la garganta desde la boca, o cuando pasa más abajo en el tracto esofágico.
Dado que diferentes condiciones médicas pueden contribuir a cada una de estas sensaciones, sus síntomas variarán según la causa del trastorno. Si siente dolor o malestar al tragar que no desaparece, hable con su médico.
La dificultad para tragar puede ir acompañada de:
El dolor al tragar puede ir acompañado de:
Las causas de la disfagia pueden incluir:
Las causas de la odinofagia pueden incluir:
La disfagia tiene dos etapas:
Si bien la disfagia es una afección propia, la odinofagia se considera un síntoma de una afección más grave. Similar a la disfagia, puede ocurrir en la garganta donde comienza a tragar, o en el pecho cuando la comida se mueve hacia el estómago.
Primero, su médico le preguntará acerca de sus síntomas para determinar qué condición puede tener. Completarán un examen físico para buscar enrojecimiento e inflamación en la garganta y palpar si hay hinchazón.
Las pruebas adicionales pueden brindarle a su médico una mejor idea de la condición de su tracto digestivo:
Su médico puede sugerirle que haga ajustes en su dieta para aliviar los síntomas. Esto puede incluir bocados más pequeños de comida, evitar ciertos alimentos y bebidas, o masticar los alimentos por más tiempo antes de tragarlos.
Un fisioterapeuta puede trabajar con usted en ejercicios para fortalecer los músculos de la cara y el cuello, mejorando su capacidad para tragar. Esto se extiende a las técnicas en la forma de tragar. Por ejemplo, una “metida de barbilla” ayuda a mantener la comida fuera de la tráquea.
Si condiciones como el reflejo están afectando su capacidad para tragar, su médico puede recetarle un medicamento para limitar la cantidad de ácido estomacal que produce. Los medicamentos para el dolor también pueden ayudar con los síntomas de incomodidad, aunque aún debe abordar la afección que le está causando el dolor.
En algunos casos, es posible que su médico deba realizar una cirugía para reparar daños o deformidades en su tracto digestivo que afectan la deglución. Es posible que también necesiten extirpar tumores o cáncer que causan presión en el pecho y la garganta.
 El riesgo de cáncer de esófago podría reducirse con esomeprazol y aspirina en dosis bajas
El riesgo de cáncer de esófago podría reducirse con esomeprazol y aspirina en dosis bajas
 Bacterias intestinales relacionadas con cambios metabólicos y autismo en un nuevo estudio
Bacterias intestinales relacionadas con cambios metabólicos y autismo en un nuevo estudio
 Hemorroidectomía con grapas
Hemorroidectomía con grapas
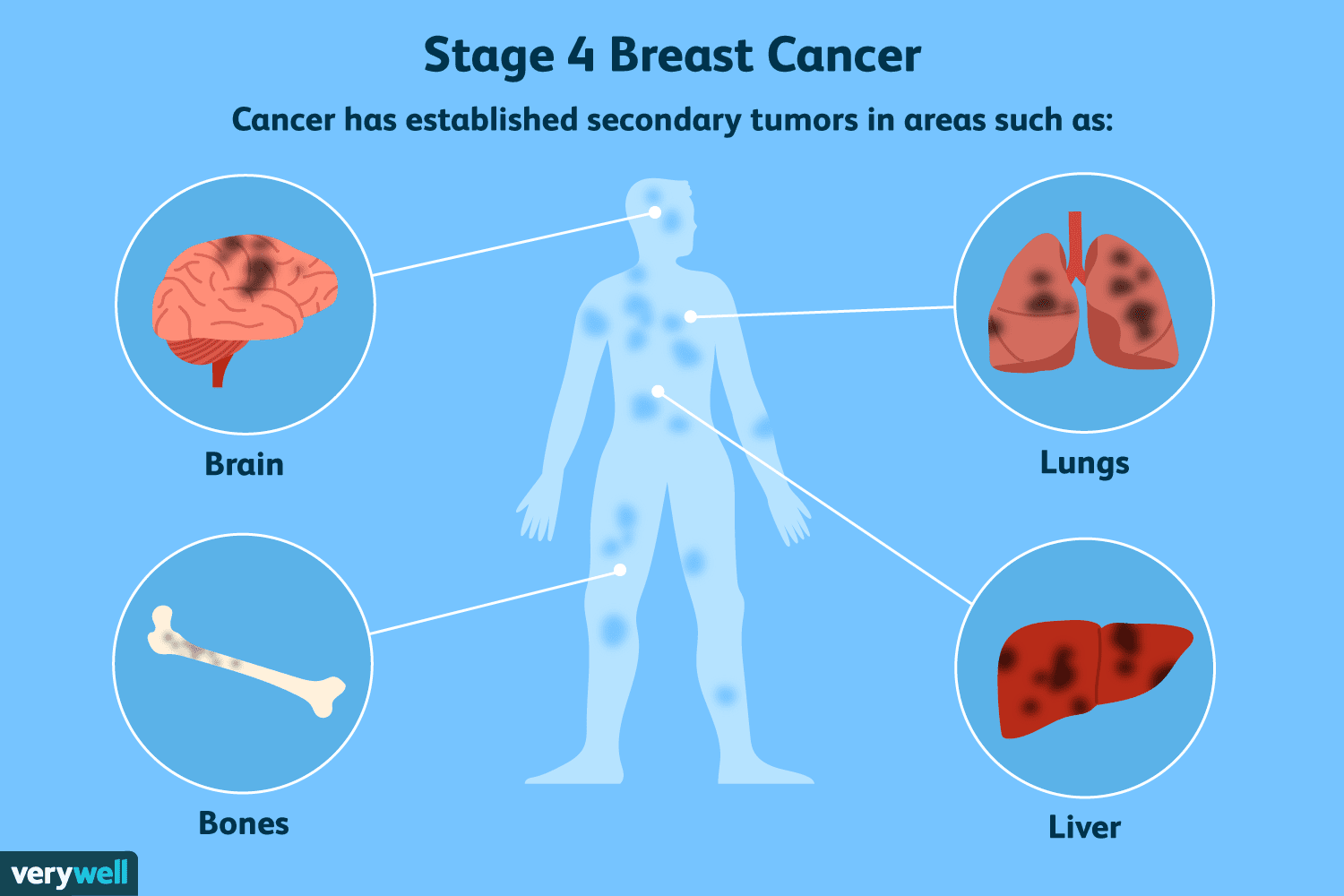 Una descripción general del cáncer de mama en etapa 4
Una descripción general del cáncer de mama en etapa 4
 ¿Qué pasa con la soya en la dieta baja en FODMAP?
¿Qué pasa con la soya en la dieta baja en FODMAP?
 La fea verdad sobre cómo revertir la enfermedad digestiva
La fea verdad sobre cómo revertir la enfermedad digestiva
 Psicoterapia para el Síndrome del Intestino Irritable (SII)
¿Alguna vez le han dicho que los síntomas del SII están todos en su cabeza? ¿Sientes que no tienes control sobre los síntomas? ¿Son sus síntomas angustiantes e impredecibles? Los síntomas del SII pue
Psicoterapia para el Síndrome del Intestino Irritable (SII)
¿Alguna vez le han dicho que los síntomas del SII están todos en su cabeza? ¿Sientes que no tienes control sobre los síntomas? ¿Son sus síntomas angustiantes e impredecibles? Los síntomas del SII pue
 Es seguro alimentar a las mascotas con alimentos crudos,
encuentra un nuevo estudio Un gran estudio multinacional muestra que los dueños de mascotas no creen que la alimentación con alimentos crudos aumente el riesgo de infección para los miembros del hogar
Es seguro alimentar a las mascotas con alimentos crudos,
encuentra un nuevo estudio Un gran estudio multinacional muestra que los dueños de mascotas no creen que la alimentación con alimentos crudos aumente el riesgo de infección para los miembros del hogar
 Beneficios y efectos secundarios de las antraquinonas
Las antraquinonas son compuestos orgánicos que se encuentran en algunas plantas. Químicamente se presentan en forma de antronas o biantronas simples. Las antraquinonas se utilizan para tintes, pigment
Beneficios y efectos secundarios de las antraquinonas
Las antraquinonas son compuestos orgánicos que se encuentran en algunas plantas. Químicamente se presentan en forma de antronas o biantronas simples. Las antraquinonas se utilizan para tintes, pigment