dopexamine y norepinefrina frente a la epinefrina sobre la perfusión gástrica en pacientes con shock séptico: un estudio aleatorizado [NCT00134212]
Resumen
Introducción
flujo sanguíneo en la microcirculación, y en particular destripar la perfusión, es importante en el desarrollo de insuficiencia multiorgánica en el shock séptico. Se han comparado los efectos de dopexamine y la norepinefrina (noradrenalina) con los de la epinefrina (adrenalina) en el flujo sanguíneo de la mucosa gástrica (GMBF) en pacientes con shock séptico. También se evaluaron los efectos de estos fármacos sobre el estrés oxidativo.
Métodos
Este fue un estudio prospectivo, aleatorizado, realizado en una unidad de cuidados intensivos quirúrgicos entre los adultos que cumplían los criterios habituales para el shock séptico. la hemodinámica sistémica y pulmonar, GMBF (láser-Doppler) y malondialdehído se evaluó justo antes de la infusión de catecolaminas (T
0), la presión arterial tan pronto como la media (MAP) alcanzó 70 a 80 mmHg (T 1), y 2 horas (T 2) y 6 horas (T 3) después de la T 1. Los fármacos se ajustó la dosis desde 0,2 mg kg -1 min -1 con 0,2 mg kg -1 min -1 Aumento cada 3 minutos para epinefrina y norepinefrina, y de 0,5 mg kg -1 min -1 con 0,5 mg kg -1 min -1 Aumento cada 3 minutos para dopexamine.
resultados
Veintidós pacientes fueron incluidos (10 reciben epinefrina, 12 receptora dopexamine-norepinefrina). No hubo diferencias significativas entre los grupos en el MAPA a T 0, T 1, T 2, y T 3. La frecuencia cardíaca y el gasto cardíaco aumentó significativamente más con epinefrina que con dopexamine-norepinefrina, mientras que. GMBF aumentó significativamente más con dopexamine-norepinefrina que con epinefrina entre T 1 y T 3 (mediana valores de 106, 137, 133, y 165 frente a 76, 91, 90, y 125 unidades de flujo relativo en T 0, T 1, T 2 y T 3, respectivamente). Malondialdehído aumentó de manera similar en ambos grupos entre T 1 y T 3.
Conclusión Hoteles en shock séptico, a dosis que inducen el mismo efecto sobre MAP, GMBF mejorada dopexamine-norepinefrina más de adrenalina hizo. No se observaron diferencias en el estrés oxidativo.
Introducción
En el shock séptico, cuando el volumen de reanimación no puede restaurar la presión arterial media (MAP), catecolaminas, como la dopamina, dobutamina, epinefrina (adrenalina), o norepinefrina (noradrenalina) son utilizado, ya sea solo o en combinación [1-3]. Su eficacia refleja principalmente su cardíaca y las acciones vasculares, pero su capacidad para modular la producción inducida por sepsis de especies reactivas del oxígeno también pueden participar [4]. Sin embargo, si por lo general permiten MAP normalización, pueden dejar algunos flujos de sangre regional deteriorada, la perfusión especialmente hepatosplanchnic, lo que contribuye a una insuficiencia orgánica múltiple [5, 6].
Dopexamina es un análogo estructural y sintético de la dopamina que ejerce vasodilatación sistémica a través de la estimulación de β 2 adrenérgicos y periférica DA 1 y DA 2 receptores, y propiedades inotrópicas débiles a través de la estimulación de β 1 adrenérgicos. Este perfil farmacológico podría hacer que el uso de dopexamine interesante en combinación con norepinefrina para mejorar tanto la hemodinámica sistémica y el flujo sanguíneo en la microcirculación, en particular gut perfusión. Además, en ratas, dopexamine se ha demostrado que ejercen un efecto protector contra las especies reactivas de oxígeno generadas por una administración intravenosa de la xantina por la xantina oxidasa seguido [7]. El principal objetivo de este estudio era comparar los efectos de la combinación de dopexamine y norepinefrina con las de epinefrina sola en el flujo sanguíneo de la mucosa gástrica (GMBF). También se evaluaron los efectos de estos fármacos sobre el estrés oxidativo.
Materiales y métodos
Protocolo y aprobación Francia El protocolo fue aprobado por la junta de revisión institucional para la investigación humana de nuestro hospital (del Comité Consultivo Internacional de protection des Personnes dans Investigaciones Biomédicas de Rennes) el 5 de septiembre º 2001 (Nº de referencia: 01 /34-355). El estudio fue prospectivo, aleatorio y de etiqueta abierta, y se realizó en dos grupos paralelos. Se llevó a cabo en una unidad de cuidados intensivos quirúrgicos 21-cama en un hospital universitario. El consentimiento informado se obtuvo de cada paciente o los familiares de los pacientes
Los criterios de inclusión
adultos mayores de 18 años se incluyeron si cumplían los siguientes:.. gratis (1) Evidencia de infección
(2) Al menos tres de los siguientes criterios: la temperatura más de 38,0 ° C o menos de 36,5 ° C, la frecuencia respiratoria más de 20 respiraciones por minuto o la presión arterial en CO 2 (PaCO 2) menos de 32 mmHg o la ventilación mecánica, la frecuencia cardíaca más de 90 latidos por minuto, recuento de glóbulos blancos en la sangre más de 12.000 por mm 3 o menos de 4.000 por mm 3. gratis (3) por lo menos dos de las siguientes criterios: lactato en plasma más de 2 mmol por litro o acidosis metabólica no explicada (pH < 7,3), hipoxemia se define por una presión arterial de oxígeno (PaO 2) menos de 70 mmHg en el aire ambiente o una relación de presión arterial de oxígeno 2 de fracción inspirada de oxígeno (FiO 2) menor de 280 mmHg (o menos de 200 mmHg si la neumonía fue la fuente de la sepsis) o una necesidad de ventilación mecánica, la producción de orina inferior a 30 ml por hora durante al menos 2 horas a pesar de una exposición a fluidos de al menos 500 ml, un recuento de plaquetas inferior a 100.000 por mm 3 o una disminución del 50% respecto al valor anterior o coagulopatía inexplicable (tiempo de protrombina inferior al 60% y niveles elevados de productos de degradación de fibrina más de 10 g por ml). gratis (4) la presión arterial sistólica menor de 90 mmHg a pesar de una carga óptima volumen definido por una presión de enclavamiento capilar pulmonar más de 14 mmHg.
criterios de no inclusión italiana para las mujeres embarazadas y los pacientes que tenían un historial de enfermedad esofágica o gástrica no se incluyeron; ni eran pacientes con antecedentes de cirugía gástrica o esofágica
recolección de información a la inclusión
Los siguientes datos fueron registrados a su inclusión:. características generales (edad, peso, altura y sexo); gravedad de la enfermedad evaluada por los signos vitales, simplificado aguda Puntuación Fisiología II (SAPS II), y la evaluación de la puntuación secuencial fallo (SOFA); y las intervenciones que incluyen fármacos administrados, volumen de infusión de líquidos durante las últimas 24 horas, y las condiciones de ventilación mecánica. Por otra parte, las muestras de sangre fueron extraídas de los análisis hematológicos y bioquímicos y cultivos de sangre y muestras desde el sitio de la infección se recogen de forma sistemática.
Variables investigadas
la hemodinámica sistémica y pulmonar MyBestPlay Todos los pacientes tenían un catéter arterial (Seldicath 4F 3874 13; Plastimed Laboratories, Saint-Leu-la-Forêt, Francia) y un catéter arterial pulmonar (ref 831F35;. Baxter Healthcare Corporation, Irvine, CA, EE.UU.), conectado a un monitor (7000 /SC 9000XL; Siemens-Elema AB , Solna, Suecia) que permite mediciones de la frecuencia cardíaca y la presión arterial (presión sistólica y diastólica arterial sistémica, la presión de la aurícula derecha, sistólica y presión arterial pulmonar diastólica y la presión capilar pulmonar). La calibración se realizó con referencia a la línea axilar suave. la presión de enclavamiento capilar pulmonar se midió al final de la espiración. El gasto cardíaco se midió por termodilución por triplicado con 10 ml de solución de dextrosa al 5% enfriado con hielo (de menos de 5,0 ° C) inyectados de forma asíncrona con el ciclo respiratorio. MAPA y la presión media arterial pulmonar, el volumen sistólico, y las resistencias vasculares sistémicas y pulmonares se calcularon a partir de las fórmulas estándar
gástrico flujo sanguíneo de la mucosa
GMBF se evaluó con un medidor de flujo láser Doppler (Periflux PF3;. Perimed, Estocolmo, Suecia ) como se describe anteriormente [8, 9]. En breve, la luz láser se lleva a cabo y se transmite al tejido por una fibra óptica (sonda 324). Dos señales están disponibles para la grabación externa. Una señal es proporcional a la cantidad y velocidad de los glóbulos rojos que se mueven en el volumen medido (alrededor de 1 mm 3) y el otro permite la determinación de si la sonda óptica está haciendo un contacto adecuado con la superficie del tejido. El valor del flujo se expresa en unidades de flujo relativa (unidades de perfusión). La calibración se lleva a cabo contra una solución de látex estándar antes del inicio de las mediciones, como se recomienda por el fabricante. A continuación, la sonda láser-Doppler fue empujado a través del nudo en el estómago, la posición que se comprueba con rayos-X. Todos los pacientes tenían simultáneamente una sonda nasogástrica aspiración a -60 mmHg. La señal de láser-Doppler se registran en una computadora. Se tuvo especial cuidado para asegurar el contacto permanente entre la sonda y la mucosa gástrica. Se calculó la relación entre GMBF y el gasto cardíaco.
gases de la sangre y de lactato arterial
arterial y gases de la sangre venosa mixta se determinaron a partir de muestras recogidas anaeróbicamente en jeringas de plástico heparinizados a través de la arterial y el puerto distal del catéter de la arteria pulmonar, respectivamente . Las muestras fueron analizadas en 15 minutos en un co-oxímetro (ABL 725, Radiometer, Copenhague, Dinamarca) para determinar la tensión arterial y venosa mixta de oxígeno y la saturación, así como la concentración de lactato arterial (dosificación enzimática). Arterial y el contenido de oxígeno venoso mixto, el suministro de oxígeno, y el consumo de oxígeno se calcularon a partir de fórmulas estándar.
El estrés oxidativo
El estrés oxidativo se evaluó respecto a los niveles de malondialdehído plasma, como un índice de la peroxidación lipídica inducida por la generación de radicales libres. concentraciones de malondialdehído se estimaron mediante un ensayo colorimétrico con tiobarbiturato [10]. Después de la precipitación de proteína con una mezcla de ácido fosfotúngstico y ácido sulfúrico, el sobrenadante se incubó con tiobarbiturato durante una hora a 90 ° C. sustancias tiobarbiturato reactiva fueron después se extrajo con n-butanol y la absorbancia se monitorizó a 535 nm. Las concentraciones se calcularon a partir de una curva de calibración obtenida por la hidrólisis ácida de una solución de 1,1,3,3-tetrametoxipropano, generando concentraciones estándar de malondialdehído. Los estándares se trataron a continuación con tiobarbiturato reactivo y se extrajo con n-butanol de la misma forma que las muestras desconocidas. El valor normal de malondialdehído en sujetos sanos fue de menos de 4 mmol por litro. Protocolo y tratamientos
Experimental
Tan pronto como criterios de inclusión habían sido revisadas y se habían obtenido el consentimiento informado, se realizaron mediciones de referencia, incluyendo sistémica y pulmonar hemodinámica y GMBF, y muestras de sangre fueron extraídas (T 0). los ajustes del ventilador se adaptaron para cada paciente con el fin de alcanzar la saturación arterial de oxígeno por encima del 90% y una presión meseta inferior a 30 cm de H 2O. Los pacientes fueron aleatorizados para recibir epinefrina sola o una combinación de dopexamine y norepinefrina. La imprevisibilidad de la aleatorización fue garantizada por dos procedimientos específicos: la lista de asignación al azar, generados con un ordenador, se equilibró usando bloques de tamaño desigual y la aleatorización de un paciente se llevó a cabo por un farmacéutico independiente. tratamientos del estudio fueron administradas con una jeringa automática a través del puerto intermedio del catéter en la arteria pulmonar. Los fármacos se ajustó la dosis desde 0,5 mg kg -1 min -1 con 0,5 mg kg -1 min -1 incrementos cada 3 minutos para dopexamine y de 0,2 mg kg -1 min -1 con 0,2 mg kg -1 min -1 incrementos cada 3 minutos para norepinefrina y epinefrina, hasta que llegaron MAPA de 70 a 80 mmHg. Si las dosis necesarias, dopexamine y norepinefrina se ajustaron mediante el uso de gasto cardíaco de acuerdo con el algoritmo en la figura 1. Cuando MAP estaba por encima de 80 mmHg, la dosis de norepinefrina o epinefrina se ajustó a dejar disminución MAP a entre 70 y 80 mmHg. Una vez que se ha obtenido el mapa de destino, el tratamiento se mantuvo en las mismas dosis, y las mismas medidas que al inicio del estudio se llevaron a cabo (T 1). No se permitió el ajuste de la infusión de fluidos o la ventilación mecánica durante este primer período de estudio (es decir, entre T 0 y T 1). Las mismas variables se midieron dos horas (T 2) y seis horas (T 3) más tarde. Durante este segundo periodo de estudio (es decir, entre T 1 y T 3), la carga de líquidos y dosis de catecolaminas se ajustaron para mantener una presión de enclavamiento capilar pulmonar de más de 14 mmHg y MAP entre 70 y 80 mmHg , respectivamente. Figura 1 Algoritmo de dosis adaptación en los dos grupos. MAPA, presión arterial media
. Tamaño de la muestra
estimación del tamaño de la muestra se basó en datos GMBF de nuestro estudio anterior, en el que la desviación estándar de GMBF fue de 160 unidades a la inclusión [9]. En el protocolo actual, se han previsto 20 pacientes para ser incluidos con el fin de detectar una diferencia entre los dos grupos de 240 unidades con un error de tipo I de 5% y una potencia de 95%. El análisis estadístico El análisis estadístico
se realizó con el software estadístico SAS V8.02 (SAS Institute, Cary, NC, EE.UU.). Los datos se presentan como medias ± SD para las variables distribuidas normalmente y como medianas (25º - 75º percentiles) para las variables no normales. La homogeneidad de tratamiento previo (T 0) de los valores medios entre los grupos fue probada con la t de Student
o la prueba de suma de rangos de Wilcoxon cuando sea necesario. Las comparaciones de los valores medios del tratamiento entre los grupos durante el segundo periodo de estudio (es decir, entre T 1 y T 3) se realizaron con una de dos vías (tiempo, tratamiento) análisis de covarianza (modelo mixto), el análisis de proceso de ajuste en los valores basales. En el caso de una interacción significativa-tiempo de tratamiento, el efecto del tratamiento se evaluó el tiempo por el tiempo por un análisis de una vía de la covarianza ajustado de manera similar en los valores de línea de base. Para las variables no distribuidas normalmente un no paramétrico de análisis de medidas repetidas, también ajustado en los valores basales (modelo mixto), se llevó a cabo en los datos clasificados. Para todos los análisis, p Hotel < 0,05 se consideró significativo.
Resultados
Un total de 22 pacientes fueron asignados al azar (10 recibieron epinefrina, y 12 recibieron dopexamine-norepinefrina) entre 25 de marzo de 2002, y 17 de marzo de 2004. dos pacientes (uno en cada grupo) fueron excluidos del análisis en el punto final principal debido a la ubicación inadecuada de la sonda láser-Doppler, y dos pacientes (uno en cada grupo) no podían ser investigadas en T 3 a causa de la necesidad de un manejo quirúrgico precoz para controlar la fuente de la sepsis.
características generales de los pacientes del estudio a la inclusión de
no hubo diferencias significativas entre los grupos en cuanto a edad, peso, altura, proporción de sexos, SAPS II, SOFA, el volumen de la infusión de líquidos durante las últimas 24 horas, y las condiciones de ventilación mecánica (Tabla 1). El origen de la sepsis fue esencialmente peritonitis (seis pacientes en el grupo de epinefrina y nueve pacientes en el grupo dopexamine-norepinefrina). La infección no se microbiológicamente documentada en un paciente en el grupo de epinefrina y en dos pacientes en el grupo dopexamine-norepinefrina. Las tasas de mortalidad en días 28 y 90 fueron 3/10 (30%) y 4/10 (40%), respectivamente, en el grupo de epinefrina, y 2/12 (17%) y 3/12 (25%), respectivamente, en los 1 características generales dopexamine-norepinefrina group.Table de los pacientes del estudio a la inclusión
Parámetro
epinefrina (n = 10
)
dopexamine norepinefrina (n = 12
) guía empresas p
Edad, años
67 ± 13 65 ± 10
0,797
Peso, kg
79 ± 15 77 ± 14
0,735
Altura, cm
169 ± 9
168 ± 9
0.855
La proporción de sexos, M /F
8/2 9/3
1.00
SAPS II
56 ± 17 52 ± 15
0,567
puntuación SOFA
10 ± 4
10 ± 3
0,919
infusiona de fluidos,
ml 2.430 ± 980
2,521 ± 1,218 0,973
PaO2 /FiO2,
% 268 ± 103
191 ± 104
0,097
PEEPb, cmH2O página 6 página 7 ± 2
aEsta corresponde a la cantidad de líquido infundido durante las últimas 24 horas; BEste aplica una y cuatro pacientes en los grupos de epinefrina y norepinefrina dopexamine, respectivamente.
datos son la media ± SD o número de pacientes. FIO2, fracción de oxígeno inspirado; PaO2, la presión arterial en oxígeno; PEEP, presión positiva al final de la espiración; SAPS II, Simplified Acute Physiology Score II; SOFA, evaluación secuencial fallo Francia El mediano. (25 - 75º percentiles) de retardo entre la aleatorización y la estabilización de la MAP en el nivel objetivo fue de 60 minutos (50 - 80 minutos) y 70 minutos (60 - 140 minutos) en la epinefrina y grupos dopexamine-norepinefrina, respectivamente (p = 0,078
). La mediana de dosis de catecolaminas (kg g -1 min -1) en los tres momentos de la investigación fueron 0,17 (0,14 a la 0,19) a T 1, 0,19 (0,14 a la 0,24) a T 2 y 0,19 (0,18 a la 0,21) a T 3 para la epinefrina, 0,51 (0,48 a la 0,53) a T 1, 0,51 (0,49 a la 0,53) a T 2 y 0,51 (0,50 a la 0,55) a T 3 para dopexamine, y 0,20 (0,11 a la 0,60) a T 1, 0,20 (0,12 a la 0,69) a T 2 y 0,18 (0,11 a la 0,74) a T 3 para la norepinefrina.
Efectos de los tratamientos sobre los parámetros hemodinámicos y la oxigenación sistémica y pulmonar
Al inicio del estudio, no hubo diferencia significativa entre los dos grupos lo que se consideró la variable (Tabla 2). Tampoco hubo diferencias significativas en la PAM entre los dos grupos a los T 1, T 2, y T 3. La frecuencia cardíaca y el gasto cardíaco aumentó significativamente más con epinefrina que con dopexamine-noradrenalina entre T 1 y T 3 (+ 5%, p = 0,023
el efecto del tratamiento, y + 13%, p
= 0,039, respectivamente). Del mismo modo, el aporte de oxígeno y el consumo de oxígeno aumentaron significativamente más con epinefrina que con dopexamine-noradrenalina entre T 1 y T 3 (+ 17%, p = 0,009
el efecto del tratamiento, y + 34%, p
= 0,001, respectivamente) .table 2 Efectos de la epinefrina y la norepinefrina dopexamine sobre la hemodinámica, los parámetros de oxigenación de la mucosa gástrica y el flujo sanguíneo
Parameter
Group
T0
T1
T2
T3
p
(Efecto del tiempo) guía empresas p gratis (efecto del tratamiento) guía empresas p
(interacción) guía empresas MAP, mmHg
E
52 ± 7
81 ± 5 78 ± 4
87 ± 13
0,225
0,232 0,224
D-N
56 ± 8
79 ± 8
80 ± 9
80 ± 13
RAP, mmHg
E página 11 ± 3 13 ± 3
página 12 ± 3 10 ± 3
0,028
0,597 0,987
D-N página 12 ± 3 13 ± 5
página 12 ± 3 10 ± 4
PMAP, mmHg
E
23 ± 3 29 ± 6
29 ± 4 27 ± 5
0,289
0,141 0,453
D-N
27 ± 6 31 ± 8
28 ± 6
27 ± 7
PCWP, mmHg
E página 14 ± 4 15 ± 3
15 ± 4 14 ± 3
0,201
0,268 0,342
D-N
15 ± 4 16 ± 6
página 14 ± 4 12 ± 4
HR, latidos /min
E
94 ± 18 114 ± 24
113 ± 12 115 ± 14
0.991
0,023 0,699
D-N
102 ± 17
108 ± 21 109 ± 19
109 ± 18
SV,
ml E
68 ± 30 92 ± 39
87 ± 36 81 ± 33
0,032
0,531 0,334
D-N
67 ± 21 81 ± 26
81 ± 18 78 ± 21
&Co, l /min
E
6.2 ± 2.4 10.1 ± 3.8
9.8 ± 4.1 9.2 ± 3.4
0,115 0,039
0.454
D-N
6.8 ± 2.2 8.6 ± 2.7
8,8 ± 2,1 8,4 ± 2,6
SVR, dyne.s /CM5
E
588 ± 188 635 ± 335
666 ± 400 803 ± 438
0,006 0,743
0,141
D-N
621 ± 412 722 ± 417
672 ± 275 746 ± 353
PVR, dyne.s /CM5
E
142 ± 84 122 ± 78
145 ± 103 143 ± 111
0,126
0,419 0,295
D-N
198 ± 207 175 ± 166
128 ± 40 164 ± 77
DO2, ml /min
E
624 ± 246
1.142 ± 442
1.160 ± 518
1.163 ± 415
0.500
0,009 0,918
D-N
701 ± 220 967 ± 306
1.021 ± 275 968 ± 318
VO2, ml /min
E
180 ± 46 275 ± 89
286 ± 53 250 ± 81
0,533
0,001 0,527
D-N
204 ± 60 178 ± 78
206 ± 95 219 ± 108
GMBF, pu
E
76 (61-107)
91 (62-136)
90 (72-133)
125 (90-160)
0,084 0,048
0.913
D-N
106 (93-157)
137 (99-198)
133 (114-158)
165 (124-190)
GMBF /CO, pu l-1 min-1
E
18 (9-20) página 11 (7-17)
15 (6-17)
15 (11-18)
0,128 0,015
0.686
D-N
15 (10-20)
17 (11-25)
15 (10-23) ¿Cuáles son presentó 18 (11-39)
datos como media ± desviación estándar para las variables con distribución normal y como mediana (percentiles 25 y 75) para las variables no distribuidas normalmente. p ¿Cuáles son los valores de los dados por una de dos vías (tiempo, el tratamiento) análisis de covarianza, el análisis proceso de ajuste en los valores basales (modelo mixto) para las variables de distribución normal o un no paramétrico de análisis de medidas repetidas, y también ajustó en los valores de referencia (modelo mixto), realizado en los datos clasificados, para variables no normales. CO, el gasto cardíaco; D, dopexamine; DO2, el aporte de oxígeno; E, epinefrina; GMBF, gástrico flujo sanguíneo de la mucosa; HR, ritmo cardíaco; MAP, la presión arterial media; PAPm: presión arterial pulmonar; N, norepinefrina; PCWP, la presión capilar pulmonar; pu, unidades de perfusión; PVR, las resistencias vasculares pulmonares; RAP, la presión de la aurícula derecha; SV, el volumen sistólico; RVS, las resistencias vasculares sistémicas; VO2, el consumo de oxígeno.
Efectos de los tratamientos sobre GMBF y de la relación entre GMBF y el gasto cardíaco
Al inicio del estudio no hubo diferencia significativa en GMBF o en la relación entre GMBF y el gasto cardíaco entre los dos grupos (Tabla 2 ). GMBF aumentó significativamente más con dopexamine-norepinefrina que con epinefrina (medianas 106, 137, 133, y 165 en comparación con 76, 91, 90, y 125 unidades de flujo relativo en T 0, T 1, T 2, y T 3, respectivamente; p = 0,048
para el efecto del tratamiento; la Figura 2, arriba). La relación entre GMBF y el gasto cardíaco disminuye con epinefrina, mientras que no cambia con dopexamine-noradrenalina entre T 1 y T 3 (p = 0,015
el efecto del tratamiento; la Figura 2, abajo). Figura 2 Evolución del flujo de sangre de la mucosa gástrica (GMBF) y la relación entre GMBF y el gasto cardíaco. T0, justo antes de la infusión de catecolaminas; T1, la presión arterial tan pronto como la media alcanza 70 a 80 mmHg; T2, 2 horas después de T1; T3, 6 horas después de T1. Los datos se presentan como diagramas de caja. CO, el gasto cardíaco.
Efectos de los tratamientos sobre la concentración de lactato arterial y el estrés oxidativo
Al inicio del estudio, no hubo diferencia significativa en el lactato arterial y las concentraciones de malondialdehído entre los dos grupos. lactato arterial aumenta con epinefrina, mientras que no cambia con dopexamine-noradrenalina entre T 1 y T 3 (p Hotel < 0,001 para el efecto del tratamiento; la Figura 3, arriba). Malondialdehído aumentó de manera similar en los dos grupos entre T 1 y T 3 (p = 0,048
para el efecto del tiempo; p = 0,542
para el efecto del tratamiento; la Figura 3, parte inferior). Figura 3 Evolución de las concentraciones de lactato arterial y malondialdehído. T0, justo antes de la infusión de catecolaminas; T1, la presión arterial tan pronto como la media alcanza 70 a 80 mmHg; T2, 2 horas después de T1; T3, 6 horas después de T1. Los datos se presentan como diagramas de caja.
Discusión Francia El hallazgo clave de nuestro estudio fue que en los pacientes con shock séptico, en el mismo nivel de MAP, dopexamine-norepinefrina mejora GMBF más de epinefrina no. Vaya con respecto a hemodinámica sistémica, una mayor tasa de epinefrina inducida cardíaca, gasto cardíaco, de suministro de oxígeno, y el consumo de oxígeno que la combinación de dopexamine y norepinefrina. Estos efectos expresan la β fuerte conocido estimulación 1-adrenérgico inducida por la epinefrina [2] y los efectos cardiacos y vasculares más equilibradas inducidos por la combinación de dopexamine y norepinefrina. La epinefrina también indujo un aumento significativo en el lactato arterial, como ya se ha demostrado en pacientes con shock séptico [9, 11, 12]. Este efecto puede ser el resultado de la hipoxia esplácnico [12, 13]. Sin embargo, la epinefrina también podría aumentar el lactato arterial independientemente de un defecto de la oxigenación celular por la estimulación de la célula del músculo esquelético Na +, K + - ATPasa, que acelera la glicolisis aerobia y en consecuencia la producción de lactato [14].
el efecto de las catecolaminas en la perfusión hepatosplanchnic de pacientes sépticos sigue siendo controvertido, dependiendo del método utilizado para evaluar la perfusión, la región estudiada (extendido frente a área limitada) y la gravedad de los pacientes (sepsis, sepsis severa, choque séptico o) . De hecho, la infusión dopexamine durante la sepsis y el shock séptico aumento del flujo sanguíneo esplácnico, pero disminuyó la contribución fraccional del flujo sanguíneo regional a la salida cardiaca o se mantuvo sin cambios [15, 16]. En los pacientes con choque séptico, dopexamine solo o en combinación con otro catecolamina o bien no cambiar la mucosa gástrica pH [16, 17] o el aumento de que [18], pero no modificar el pCO mucosa gástrica-arterial 2 gradiente [17] . Cuando se utiliza un método original para evaluar la perfusión de la mucosa gastrointestinal (reflectancia espectrofotometría), la infusión dopexamine ha demostrado que mejora notablemente la saturación de oxígeno de la hemoglobina de la mucosa gástrica [17]. Sin embargo, los resultados fueron observados en estudios no controlados. Cuando los pacientes con shock séptico tratados previamente por la noradrenalina fueron asignados al azar para recibir ya sea dopexamine o dobutamina, la mucosa gástrica-arterial de PCO 2 gradiente se mejoró de manera similar en los dos grupos [19]. resultados contradictorios similares existen en los efectos de la epinefrina sobre la perfusión intestinal en la sepsis. Se encontró infusión de epinefrina para disminuir el flujo sanguíneo esplácnico, disminuir el pH de la mucosa gástrica, y aumentar la mucosa gástrica-arterial de PCO 2 gradiente [15]. Sin embargo, dos estudios encontraron que GMBF, evaluó como en nuestro estudio de la flujometría Doppler láser, aumentó durante la infusión de epinefrina en pacientes con shock séptico [8, 9].
En el presente estudio, tanto la epinefrina y la combinación de dopexamine y norepinefrina duradera aumentó GMBF, pero este efecto fue más pronunciado con la combinación de dopexamine y norepinefrina. La relación entre GMBF y el gasto cardíaco disminuye durante la infusión de epinefrina, mientras que no cambia durante la infusión dopexamine-norepinefrina. De hecho, en comparación con dopexamine-norepinefrina, el aumento del gasto cardíaco permitido por la epinefrina se no se distribuye totalmente a la mucosa gástrica, como se muestra por un aumento marcado en prevista la resistencia de la mucosa gástrica (MAP sobre relación GMBF = + 41% entre T 0 y T 1). En el grupo dopexamine-norepinefrina, que se calcula la resistencia de la mucosa gástrica aumentó sólo ligeramente (+ 9% entre T 0 y T 1), apoyando la hipótesis de una vasodilatación inducida por dopexamine que contrarresta la vasoconstricción inducida por norepinefrina. Estos resultados están de acuerdo con los de estudios experimentales realizados en ratas sépticas que demuestran, por videomicroscopy, una mejora en el flujo sanguíneo de la mucosa intestinal durante la infusión dopexamine [20, 21]. Nuestros resultados deben ser interpretados a la luz de la limitación de la técnica láser-Doppler. De hecho, esta técnica no tiene en cuenta la heterogeneidad de flujo sanguíneo microvascular (una característica importante de trastornos de la microcirculación sepsis inducida), ya que esta técnica mide la velocidad media de todos los buques comprendidos en el volumen de investigación [22, 23]. Sin embargo, nuestros resultados sugieren que esta técnica está adaptado para evaluar las variaciones de flujo en el territorio investigado en diversas intervenciones farmacológicas.
La producción excesiva de especies reactivas de oxígeno durante la sepsis puede estar implicado en el daño celular [24, 25]. Un reciente estudio realizado en pacientes críticamente enfermos mostró un aumento significativo en el estrés oxidativo, según la evaluación de las concentraciones plasmáticas de sustancias reactivas de ácido tiobarbitúrico, tanto en pacientes con síndrome de respuesta inflamatoria sistémica e insuficiencia orgánica múltiple y en los no sobrevivientes [26]. En ratas, las especies reactivas de oxígeno generadas por una administración intravenosa de la xantina por la xantina oxidasa seguido indujeron una insuficiencia circulatoria con una tasa de supervivencia de 20% [5]. Cuando los animales se trataron previamente mediante el aumento de dosis de dopexamine, la supervivencia se mejoró a 70%. En nuestro estudio, la producción de malondialdehído se incrementó de manera similar en ambos grupos y no encontramos ninguna influencia de dopexamine en la producción de especies reactivas del oxígeno.
Conclusión Hoteles en shock séptico, a dosis que inducen el mismo efecto sobre MAP , dopexamine-norepinefrina GMBF mejorada más de adrenalina hizo. No se observaron diferencias en el estrés oxidativo. Nuestros hallazgos sugieren que la combinación de dopexamine y noradrenalina podría ser una alternativa interesante en el tratamiento de las alteraciones hemodinámicas observadas en el shock séptico.
Mensajes clave
En el shock séptico, a dosis que inducen el mismo efecto en presión arterial media, el aumento de flujo sanguíneo de la mucosa gástrica dopexamine-norepinefrina más de adrenalina hizo.
la combinación de dopexamine y noradrenalina podría ser una alternativa interesante en el tratamiento de las alteraciones hemodinámicas observadas en el shock séptico.
abreviaciones
GMBF:
GMBF = flujo sanguíneo de la mucosa gástrica
MAPA:
MAP = presión arterial media
 Las 25 mejores recetas de Pascua con chocolate SIBO
Las 25 mejores recetas de Pascua con chocolate SIBO
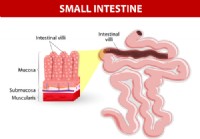 Todo lo que necesita saber sobre SIBO (sobrecrecimiento bacteriano del intestino delgado)
Todo lo que necesita saber sobre SIBO (sobrecrecimiento bacteriano del intestino delgado)
 ¿Qué es una apendicectomía abierta?
¿Qué es una apendicectomía abierta?
 Comprender y administrar el evento IBS Calgary
Comprender y administrar el evento IBS Calgary
 Presentación de la nueva edición del libro de estilo de vida de SCD, además de nuevas y dulces bonificaciones
Presentación de la nueva edición del libro de estilo de vida de SCD, además de nuevas y dulces bonificaciones
 Síndrome de intestino irritable de tipo mixto (SII-M)
Síndrome de intestino irritable de tipo mixto (SII-M)
 Amigos destacados de la dieta de carbohidratos específicos:Kat del blog de comida de Kat
Nuestra prioridad es resaltar las personalidades de SCD de todo Internet. Nos encanta escuchar historias de éxito y queremos difundir el conocimiento de aquellos lo suficientemente valientes como para
Amigos destacados de la dieta de carbohidratos específicos:Kat del blog de comida de Kat
Nuestra prioridad es resaltar las personalidades de SCD de todo Internet. Nos encanta escuchar historias de éxito y queremos difundir el conocimiento de aquellos lo suficientemente valientes como para
 Camarón a la parrilla bajo en FODMAP
Ir a Receta Imprimir Receta ¡Finalmente es esa época del año en la que podemos desempolvar la vieja barbacoa y sacar las sillas del patio! ¡Ha llegado el verano y es hora de tomar todo el sol que po
Camarón a la parrilla bajo en FODMAP
Ir a Receta Imprimir Receta ¡Finalmente es esa época del año en la que podemos desempolvar la vieja barbacoa y sacar las sillas del patio! ¡Ha llegado el verano y es hora de tomar todo el sol que po
 La ciencia de la sidra de fuego y los oximeles para mejorar la salud
“Fire Cider es como un gran oso en una fría noche de invierno:¡un gran oso que ataca lo que te aflige! – Hierbas de la ciudad de Shire Fue justo después de Navidad... y empecé a sentirme mal. Ya sa
La ciencia de la sidra de fuego y los oximeles para mejorar la salud
“Fire Cider es como un gran oso en una fría noche de invierno:¡un gran oso que ataca lo que te aflige! – Hierbas de la ciudad de Shire Fue justo después de Navidad... y empecé a sentirme mal. Ya sa