 Immagine dell'anatomia del colon e fonti di sanguinamento rettale
Immagine dell'anatomia del colon e fonti di sanguinamento rettaleIl sangue nelle feci o l'emorragia rettale è un sintomo di una malattia o condizione.
Il colore del sangue nelle feci può essere:
Le cause del sangue nelle feci variano da condizioni innocue e fastidiose del tratto gastrointestinale come emorroidi o ragadi anali, a condizioni gravi come il cancro.
Maggiori informazioni sui sintomi di sanguinamento rettale »
Il sanguinamento rettale (conosciuto in medicina come ematochezia) si riferisce al passaggio di sangue rosso dall'ano, spesso mescolato a feci e/o coaguli di sangue. Si chiama sanguinamento rettale perché il retto si trova immediatamente sopra l'ano, ma il sangue rosso nelle feci può provenire dal retto, come discusso più avanti, ma può anche provenire da altre parti del tratto gastrointestinale.) La gravità del retto l'emorragia (cioè la quantità di sangue che viene espulsa) varia ampiamente. La maggior parte degli episodi di sanguinamento rettale sono lievi e si arrestano da soli. Molti pazienti riferiscono di aver osservato solo poche gocce di sangue fresco che fanno diventare rosa l'acqua del gabinetto o di osservare macchie di sangue sulla carta velina dopo che si sono asciugate. Altri possono riferire un breve passaggio di un cucchiaio o due di sangue. In genere, il sanguinamento rettale lieve può essere valutato e trattato nello studio del medico senza ricovero o necessità di diagnosi e cure urgenti.
Anche il sanguinamento può essere moderato o grave. I pazienti con sanguinamento moderato passeranno ripetutamente quantità maggiori di sangue brillante o rosso scuro (colore marrone rossiccio) spesso mescolato con feci e/o coaguli di sangue. I pazienti con emorragia grave possono evacuare diversi movimenti intestinali o un singolo movimento intestinale contenente una grande quantità di sangue. Un sanguinamento rettale moderato o grave può esaurire rapidamente il sangue nel corpo del paziente, portando a sintomi di debolezza, vertigini, quasi svenimento o svenimento, segni di pressione sanguigna bassa o ipotensione ortostatica (un calo della pressione sanguigna quando si passa dalla posizione seduta o sdraiata in posizione eretta). Raramente, l'emorragia può essere così grave da causare shock per la perdita di sangue. Il sanguinamento rettale moderato o grave di solito viene valutato e trattato in ospedale. I pazienti con segni e sintomi di un ridotto volume di sangue richiedono spesso il ricovero in ospedale d'urgenza e la trasfusione di sangue.
Il sangue nelle feci proviene principalmente dal tratto gastrointestinale superiore (stomaco e duodeno, sebbene occasionalmente dall'esofago) o dal tratto gastrointestinale inferiore (colon, retto e ano). Sebbene anche l'intestino tenue possa essere la fonte di sangue nelle feci, rispetto alle parti superiore e inferiore del tratto gastrointestinale, l'intestino tenue è raramente la fonte. La maggior parte delle persone pensa che il sangue nelle feci significhi che le feci contengono sangue rosso, ma questo non è sempre vero. Come discusso in precedenza, le feci sanguinolente possono essere di colore marrone o nero.
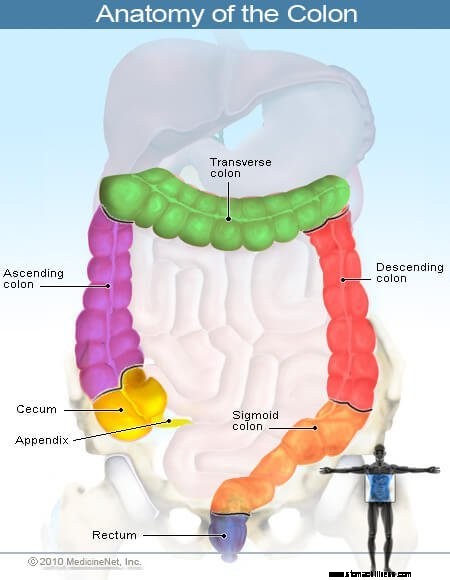
Il colon è la parte del tratto gastrointestinale attraverso la quale passa il cibo non digerito dopo che la parte digeribile del cibo è stata digerita e assorbita nell'intestino tenue. Il colon è il principale responsabile della rimozione dell'acqua dal cibo non digerito e della conservazione del cibo non digerito fino a quando non viene eliminato dal corpo sotto forma di feci. Il retto è gli ultimi 15 cm (6 pollici) del colon. Il canale anale, lungo circa un pollice, collega il retto con l'apertura dell'ano attraverso la quale passano le feci quando vengono eliminate dal corpo. Insieme, il colon, il retto, il canale anale e l'ano formano un lungo tubo muscolare (di diversi piedi di lunghezza), noto anche come intestino crasso, intestino crasso o tratto gastrointestinale inferiore.
Il colon può essere ulteriormente suddiviso in tre regioni; il colon destro, il colon trasverso e il colon sinistro. Il colon destro, noto anche come colon ascendente, è la parte del colon in cui viene depositato per la prima volta il cibo non digerito dall'intestino tenue. È il più lontano dal retto, dal canale anale e dall'ano. Il colon trasverso forma un ponte tra il colon destro e quello sinistro. Il colon sinistro è formato dal colon discendente e dal colon sigmoideo. Il colon sigmoideo collega il colon discendente al retto.
Il colore del sangue nelle feci spesso dipende principalmente dalla posizione dell'emorragia nel tratto gastrointestinale. In genere, più il sito di sanguinamento è vicino all'ano, più rosso sarà il sangue. Pertanto, il sanguinamento dall'ano, dal retto e dal colon sigmoideo tende ad essere rosso vivo, mentre il sanguinamento dal colon trasverso e dal colon destro tende ad essere di colore rosso scuro o marrone rossiccio. Con l'emorragia dal tratto gastrointestinale superiore ea seconda di quanto tempo il sangue rimane nello stomaco e nell'intestino tenue, il colore delle feci cambierà da rosso brillante, a marrone, a nero. Il sangue nelle feci che è rosso o marrone è più comunemente indicato come sanguinamento rettale.
Il sanguinamento che si verifica spesso dallo stomaco e dal duodeno è nero, "caramoso" (appiccicoso) e maleodorante. Lo sgabello nero, puzzolente e catramoso si chiama melena. Melena si verifica principalmente quando l'emorragia è nello stomaco dove il sangue è esposto all'acido o si trova nell'intestino tenue per un periodo di tempo prolungato; tuttavia, la melena può verificarsi anche con sanguinamento dal colon se il transito del sangue attraverso il colon è lento e c'è abbastanza tempo perché i batteri intestinali scompongano il sangue in sostanze chimiche (ematina) che sono nere.
Il sangue dal colon sigmoideo, dal retto e dall'ano di solito non rimane nel colon abbastanza a lungo da permettere ai batteri di farlo diventare nero. Raramente, un'emorragia massiccia dal colon destro, dall'intestino tenue o da ulcere dello stomaco o del duodeno può causare un rapido transito del sangue attraverso il tratto gastrointestinale e provocare un'emorragia rettale di colore rosso vivo. In queste situazioni, il sangue si muove attraverso il colon così rapidamente che non c'è abbastanza tempo perché i batteri diventino il sangue più scuro o nero.
Un altro "tipo" di sangue nelle feci è il sangue occulto. Il sanguinamento gastrointestinale occulto si riferisce a una lenta perdita di sangue nel tratto gastrointestinale superiore o inferiore che non cambia il colore delle feci o determina la presenza di sangue rosso vivo visibile. Il sangue nelle feci viene rilevato solo testando il sangue nelle feci (analisi del sangue occulto nelle feci) in laboratorio. Il sangue occulto nelle feci ha molte delle stesse cause del sanguinamento rettale e può essere associato agli stessi sintomi di un sanguinamento più attivo. Ad esempio, un lento sanguinamento da ulcere, polipi del colon o tumori può causare la miscelazione di piccole quantità di sangue e la loro perdita all'interno delle feci. Il sanguinamento occulto cronico è spesso associato ad anemia dovuta alla perdita di ferro insieme al sangue (anemia da carenza di ferro).


Il tuo sistema immunitario e le
complicazioni UC
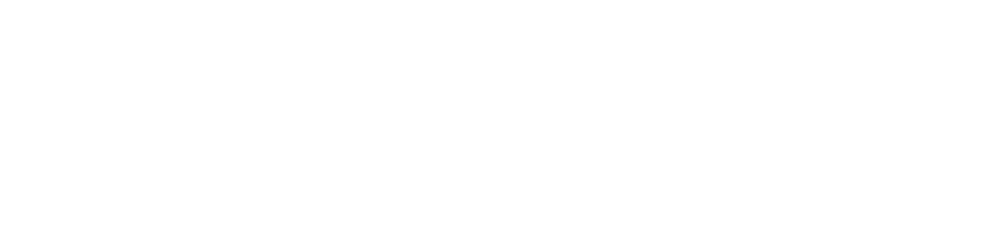
Molte malattie e condizioni possono causare sanguinamento rettale. Le cause comuni includono:
Come discusso in precedenza, è anche possibile che il "sanguinamento rettale" provenga dallo stomaco e dal duodeno, principalmente da ulcere, tumori e angiodisplasie.
Una ragade anale è una condizione abbastanza comune e dolorosa in cui il rivestimento del canale anale è strappato. Una ragade anale di solito è causata da un trauma fisico dovuto a costipazione o un movimento intestinale forzato attraverso un muscolo anale stretto o anche un trauma fisico possono essere fattori che contribuiscono. Una volta che la pelle è strappata, ogni successivo movimento intestinale può essere doloroso e il dolore spesso è grave. La quantità di sanguinamento che si verifica con una ragade anale è piccola e di solito si nota nella tazza del gabinetto o sulla carta igienica come di colore rosso brillante. I sintomi di una ragade anale vengono comunemente scambiati per emorroidi, ma le emorroidi generalmente non causano dolore con i movimenti intestinali.
Le emorroidi sono masse o grumi ("cuscini") di tessuto all'interno del canale anale che contengono vasi sanguigni. Sebbene la maggior parte delle persone pensi che le emorroidi siano anormali, sono presenti in tutti. È solo quando i cuscinetti emorroidali si allargano che le emorroidi diventano suscettibili al trauma dovuto al passaggio delle feci e causano problemi (come sanguinamento o disagio anale) e sono considerate anormali o una malattia. Come le ragadi anali, il sanguinamento dalle emorroidi di solito è lieve e non causa anemia o bassa pressione sanguigna. Raramente, una persona può sviluppare anemia da carenza di ferro a seguito di emorragie emorroidarie ripetute per diversi mesi o anni, soprattutto se l'assunzione di ferro nella dieta è bassa.
 Immagine della formazione delle emorroidi
Immagine della formazione delle emorroidi
I tumori del colon e del retto sono escrescenze (masse) derivanti dalla parete dell'intestino crasso. I tumori benigni dell'intestino crasso di solito sono chiamati polipi a causa della loro forma. I tumori maligni dell'intestino crasso sono tumori e si ritiene che la maggior parte si sia sviluppata da polipi. Il sanguinamento da polipi e tumori del colon tende ad essere lieve (la quantità di perdita di sangue è piccola), intermittente e di solito non provoca ipotensione o shock.
Tumori e polipi del colon e del retto possono causare sanguinamento rettale rosso vivo, feci di colore marrone rossiccio e talvolta melena. I tumori del colon e i polipi situati vicino al retto e al colon sigmoideo hanno maggiori probabilità di causare un lieve sanguinamento rettale intermittente rosso vivo, mentre i tumori del colon situati nel colon destro hanno maggiori probabilità di causare sanguinamento occulto che nel tempo può portare a ferro moderato o grave anemia da carenza.
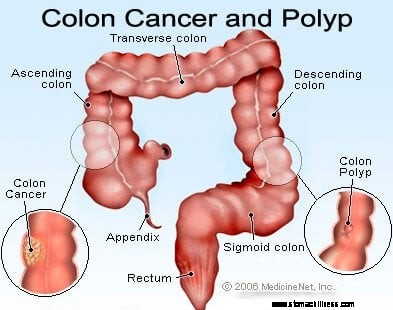 Immagine del colon con cancro al colon e polipi del colon
Immagine del colon con cancro al colon e polipi del colon
La diverticolosi è una condizione in cui il colon contiene outpouchings (piccoli sacchi). I diverticoli sono presenti nella maggior parte delle persone che raggiungono l'età di 50-60 anni. La causa dei diverticoli del colon non è del tutto nota, ma può essere contribuito da anni di alta pressione all'interno del colon o da una debolezza nella parete del colon. I diverticoli sono permanenti e nessuna dieta li farà scomparire. L'unico modo per liberare una persona dai diverticoli è rimuovere chirurgicamente la parte del colon che contiene i diverticoli. Una persona con diverticolosi ha tipicamente molti diverticoli sparsi nel colon, ma i diverticoli sono più comuni nel colon sigmoideo e discendente.
La maggior parte delle persone con diverticolosi ha pochi o nessun sintomo. La diverticolosi non è un problema a meno che un diverticolo non si rompa e si manifesti un'infezione (ascesso), una condizione chiamata diverticolite. La diverticolite provoca dolore addominale, febbre e dolorabilità di solito nell'addome inferiore sinistro. Raramente, l'emorragia può verificarsi da un diverticolo quando un vaso sanguigno all'interno del diverticolo è indebolito dall'infezione e si rompe.
Il sanguinamento da diverticolosi (emorragia diverticolare) senza la presenza di diverticolite è indolore. Il sanguinamento da diverticolosi è generalmente più grave e più rapido rispetto al sanguinamento da ragadi anali, emorroidi e tumori del colon. Il sanguinamento diverticolare è la causa più comune di sanguinamento rettale da moderato a grave che richiede ricovero in ospedale e trasfusioni di sangue tra la popolazione anziana nel mondo occidentale.
Quando si verifica un'emorragia in un diverticolo situato nel colon sigmoideo, l'emorragia tende ad essere di colore rosso vivo. Quando si verifica un'emorragia in un diverticolo situato nel colon destro o ascendente, l'emorragia può anche essere di colore rosso vivo se l'emorragia è rapida e il transito attraverso il colon è rapido; tuttavia, è più probabile che il colore sia rosso scuro, bordeaux o, a volte, anche nero (melena).
Il sanguinamento da diverticolosi è generalmente breve (si ferma da solo). Tuttavia, il sanguinamento diverticolare tende a ripresentarsi. Ad esempio, un paziente può sperimentare diversi episodi di sanguinamento rettale da diverticoli durante lo stesso ricovero. Anche dopo la dimissione dall'ospedale, alcuni pazienti che non hanno rimosso chirurgicamente la parte del colon contenente diverticoli sperimenteranno un altro episodio di sanguinamento diverticolare entro 4-5 anni.
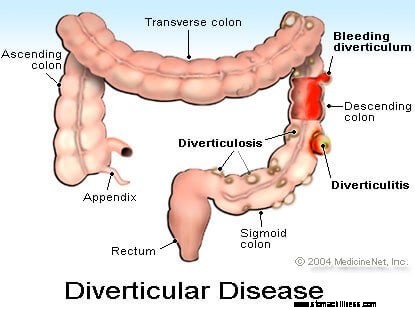 Immagine della malattia diverticolare (diverticolite)
Immagine della malattia diverticolare (diverticolite)
Un diverticolo di Meckel è un out-pouching (sacco) che sporge dall'intestino tenue vicino alla giunzione dell'intestino tenue e del colon. È presente dalla nascita e si verifica in una piccola percentuale della popolazione. Alcuni diverticoli di Meckel possono secernere acido, come lo stomaco, e l'acido può causare ulcerazioni nel rivestimento interno del diverticolo o nei tessuti dell'intestino tenue adiacenti al diverticolo. Queste ulcere possono sanguinare. Il sanguinamento dal diverticolo di Meckel è la causa più comune di sanguinamento gastrointestinale nei bambini e nei giovani adulti. L'emorragia da un diverticolo di Meckel è indolore ma può essere rapida e può causare feci di colore rosso vivo, rosso scuro o marrone rossiccio.
Collezioni anormali di vasi sanguigni ingrossati si verificano frequentemente appena sotto il rivestimento interno del colon, dell'intestino tenue o dello stomaco. Questi vasi anormali sono chiamati angiodisplasie. Le angiodisplasie di solito possono essere viste facilmente durante l'endoscopia come lesioni rosso vivo, simili a ragni, appena sotto il rivestimento del colon. Sebbene le angiodisplasie possano verificarsi ovunque nel colon, sono più comuni nel colon destro o ascendente. La causa delle angiodisplasie è sconosciuta, ma si verificano con crescente frequenza man mano che le persone invecchiano. Il sanguinamento da angiodisplasie è indolore e può causare feci di colore rosso vivo, rosso scuro, marrone o nero. Le angiodisplasie possono anche causare sanguinamento occulto e anemia da carenza di ferro.
Colite significa infiammazione del colon. Proctite significa infiammazione del retto. Diverse malattie diverse possono causare colite e proctite. Questi includono infezioni batteriche o virali, colite o proctite ulcerosa, colite di Crohn, colite ischemica e colite o proctite da radiazioni.
Colite ulcerosa , proctite ulcerosa e colite di Crohn sono malattie infiammatorie croniche del colon dovute all'iperattività del sistema immunitario del corpo. Queste malattie possono causare dolore addominale, diarrea e diarrea sanguinolenta (diarrea mista a sangue). Occasionalmente possono verificarsi emorragie rettali moderate o gravi. L'emorragia ha origine da ulcerazioni nel colon.
Come la colite ulcerosa e la colite di Crohn , infezioni - batteriche e, meno comunemente, virali - possono infiammare il colon, causando dolore addominale, diarrea e persino diarrea sanguinolenta. Raramente, le infezioni possono causare sanguinamento rettale moderato o grave. Esempi di infezioni che causano sanguinamento rettale includono Salmonella , Sigella , Campylobacter , C. difficile , E. Coli O157:H7 e citomegalovirus (l'ultimo nei soggetti con infezione da HIV).
Colite ischemica è un'infiammazione del colon che si verifica quando l'apporto di sangue al colon si riduce improvvisamente. Ciò è più spesso dovuto a un coagulo di sangue che ostruisce una piccola arteria che fornisce sangue a una parte del colon. L'improvvisa riduzione del flusso sanguigno può portare all'ulcerazione del colon e causare l'insorgenza improvvisa di dolore addominale grave e crampi seguito da sanguinamento rettale. La parte più comune del colon colpita dalla colite ischemica è la flessura splenica (la parte del colon dove il colon trasverso si unisce al colon sinistro). La quantità di sangue persa durante un episodio di colite ischemica di solito è piccola. Il sanguinamento rettale e il dolore addominale della colite ischemica di solito scompaiono da soli dopo diversi giorni. Le ulcere del colon di solito guariscono dopo alcune settimane.
Radiazioni il trattamento per i tumori dell'addome può causare colite da radiazioni in modo acuto, ma possono verificarsi cambiamenti permanenti del rivestimento interno del colon e dei vasi sanguigni del colon, che possono provocare sanguinamento molti anni dopo il trattamento. Un esempio comune è la proctite da radiazioni che risulta dalla radiazione pelvica per il trattamento del cancro alla prostata. Il sanguinamento rettale da proctite da radiazioni di solito è lieve, ma occasionalmente può essere abbastanza cronico da causare anemia.
I polipi del colon trovati durante la colonscopia di solito vengono rimossi, un processo chiamato polipectomia. Il sanguinamento può verificarsi nel sito della polipectomia da giorni a settimane dopo la rimozione del polipo. Tale sanguinamento è chiamato sanguinamento ritardato post-polipectomia. I polipi più piccoli (2-3 mm di dimensione) possono essere rimossi con una pinza per biopsia. La quantità di perdita di sangue dall'uso di una pinza di solito è minima e non ci sarà un'emorragia ritardata. Tuttavia, i polipi più grandi (più grandi di 5-10 mm) di solito vengono rimossi con un'ansa elettrochirurgica. Queste trappole sono collegate a una macchina che genera una corrente elettrica. Il polipo viene avvolto in un rullante e la corrente elettrica viene fatta passare attraverso il rullante. La corrente elettrica interrompe il polipo e cauterizza ("sigilla il calore") il tessuto alla base dei polipi. La cauterizzazione previene il sanguinamento durante la polipectomia; tuttavia, il sito di cauterizzazione guarisce con la formazione di un'ulcera. Raramente, queste ulcere possono sanguinare da diversi giorni fino a 2-3 settimane dopo la polipectomia. Il sanguinamento post-polipectomia a volte può essere intenso e grave e può essere rosso vivo, rosso scuro, marrone o nero.
Raramente, un'emorragia rapida e grave dal tratto gastrointestinale superiore (ad esempio ulcere dello stomaco o del duodeno) può causare sanguinamento rettale rosso vivo. Altre cause rare includono la fuoriuscita di maggiori quantità di sangue nel tratto gastrointestinale quando un vaso sanguigno si rompe. Ciò può verificarsi quando un'ulcera del tratto gastrointestinale si erode in un'arteria vicina o quando un innesto arterioso, ad esempio un innesto aortico utilizzato per riparare un aneurisma aortico, si erode nel tratto gastrointestinale. Ancora più raro è il sanguinamento da un'ulcera rettale o da tumori dell'intestino tenue.
L'emorragia rettale di solito è gestita da un gastroenterologo, un chirurgo del colon e del retto o un proctologo.
L'eventuale presenza di sangue nelle feci non è normale e deve essere segnalato a un operatore sanitario. Tuttavia, ci sono alcune circostanze che potrebbero essere considerate un'emergenza e l'assistenza medica dovrebbe essere immediatamente accessibile. Queste situazioni includono:
Una diagnosi accurata della posizione e della causa dell'emorragia rettale è importante per un trattamento adeguato e per la prevenzione di ulteriori emorragie. La diagnosi si basa sull'anamnesi e sull'esame obiettivo, anoscopia, sigmoidoscopia flessibile, colonscopia, scansioni con radionuclidi, angiogrammi ed esami del sangue.
L'età del paziente può offrire un indizio importante sulla causa del sanguinamento rettale. Ad esempio, è più probabile che l'emorragia rettale da moderata a grave negli adolescenti e nei giovani adulti provenga da un diverticolo di Meckel. È più probabile che un sanguinamento rettale moderato o grave negli individui più anziani sia dovuto a diverticolosi o angiodisplasie. Un lieve sanguinamento rettale in un adulto sottoposto a una precedente radioterapia addominale può essere dovuto a proctite da radiazioni.
Anche la presenza o l'assenza di altri sintomi può fornire indizi importanti. Il sanguinamento da diverticolosi, angiodisplasie e diverticoli di Meckel di solito non è associato a dolore addominale o rettale. Il sanguinamento rettale da colite ischemica è spesso preceduto dall'insorgenza improvvisa di dolore addominale inferiore e crampi. Febbre, dolore addominale e diarrea si verificano spesso con la colite a causa di infezioni, colite ulcerosa o colite di Crohn. Un lieve sanguinamento accompagnato da dolore nella zona anale durante la defecazione (passaggio delle feci) suggerisce il sanguinamento da una ragade anale. Un recente cambiamento nelle abitudini intestinali come aumento della stitichezza o diarrea suggerisce la possibilità di cancro al colon.
L'ispezione dell'ano può rivelare sanguinamento da un'emorroide o da una ragade anale. Sfortunatamente, la maggior parte delle emorroidi e delle ragadi non sanguina attivamente nel momento in cui un paziente arriva nello studio del medico. Pertanto, anche se un medico trova un'emorroide o una ragade anale, non può essere certo che siano la causa dell'emorragia. Pertanto, sarà necessario eseguire una sigmoidoscopia flessibile o una colonscopia per escludere altre cause di sanguinamento potenzialmente più gravi.
Un anoscopio è un tubo cavo lungo tre pollici, affusolato, di metallo o plastica trasparente, con un diametro di circa un pollice all'estremità più larga. L'anoscopio viene lubrificato e l'estremità conica viene inserita nell'ano, attraverso il canale anale e nel retto. Quando l'anoscopio viene ritirato, l'area in cui si trovano le emorroidi interne e le ragadi anali è ben visibile. Lo sforzo del paziente, come se stesse avendo un movimento intestinale, può rendere le emorroidi più prominenti.
Indipendentemente dal fatto che si riscontrino o meno emorroidi e ragadi anali, se si è verificata un'emorragia rettale, è necessario esaminare il colon sopra il retto per escludere altre importanti cause di sanguinamento. L'esame sopra il retto può essere effettuato mediante sigmoidoscopia flessibile o colonscopia, procedure che consentono al medico di esaminare rispettivamente circa un terzo o l'intero colon.
La sigmoidoscopia flessibile utilizza un sigmoidoscopio flessibile, un tubo di osservazione in fibra ottica con una luce sulla punta. È una versione più breve di un colonscopio. Viene inserito attraverso l'ano e viene utilizzato dal medico per esaminare il retto, il colon sigmoideo e parte o tutto il colon discendente. È utile per rilevare diverticoli, polipi del colon e tumori localizzati nel retto, nel colon sigmoideo e nel colon discendente. La sigmoidoscopia flessibile può essere utilizzata anche per diagnosticare la colite ulcerosa, la proctite ulcerosa e talvolta la colite di Crohn e la colite ischemica.
Nonostante il suo valore, la sigmoidoscopia flessibile non è in grado di rilevare tumori, polipi o angiodisplasie nel colon trasverso e destro. La sigmoidoscopia flessibile inoltre non è in grado di diagnosticare la colite che è al di fuori della portata del sigmoidoscopio flessibile. A causa di queste limitazioni, può essere necessaria la colonscopia. Il vantaggio della sigmoidoscopia flessibile rispetto alla colonscopia è che può essere eseguita senza preparazione del colon o dopo solo uno o due clisteri.
La colonscopia è una procedura che consente a un esaminatore (di solito un gastroenterologo) di valutare l'interno dell'intero colon. Ciò si ottiene inserendo un tubo di osservazione flessibile (il colonscopio) nell'ano e quindi facendolo avanzare lentamente sotto la visione diretta attraverso il retto e l'intero colon. Il colonscopio può raggiungere frequentemente la parte dell'intestino tenue adiacente al colon destro.
La colonscopia è la procedura più utilizzata per valutare il sanguinamento rettale e il sanguinamento occulto. Può essere utilizzato per rilevare polipi, tumori, diverticolosi, colite ulcerosa, proctite ulcerosa, colite di Crohn, colite ischemica e angiodisplasie in tutto il colon e il retto.
Se esiste la possibilità che l'emorragia provenga da una posizione sopra il colon, è necessario eseguire anche l'esame endoscopico esofagogasatroduodenale (EGD) per identificare o escludere una fonte di sanguinamento del tratto gastrointestinale superiore.
Se non si trova né una fonte di sangue gastrointestinale superiore né inferiore nelle feci, l'intestino tenue diventa sospetto come fonte dell'emorragia. Ci sono due modi per esaminare l'intestino tenue. La prima è la capsula video, una grande pillola contenente una fotocamera in miniatura, una batteria e un trasmettitore che viene ingerita e trasmette le foto dell'intestino tenue in modalità wireless a un registratore posizionato sull'addome. Il secondo modo per esaminare l'intestino tenue è con un endoscopio specializzato simile agli endoscopi utilizzati per l'endoscopia e la colonscopia del tratto gastrointestinale superiore. Il vantaggio di questi endoscopi rispetto alla capsula video è che le lesioni sanguinanti possono essere sottoposte a biopsia e trattate, cosa che non può essere eseguita con la capsula. Sfortunatamente, l'enteroscopia dell'intestino tenue richiede tempo e generalmente non è disponibile. I pazienti spesso devono essere inviati in centri dove è disponibile l'enteroscopia del piccolo intestino.
Esistono due tipi di scansioni radionuclidiche utilizzate per determinare il sito di sanguinamento gastrointestinale; una scansione di Meckel e una scansione dei globuli rossi (RBC) con tag.
La scansione di Meckel è una scansione per rilevare un diverticolo di Meckel. Una sostanza chimica radioattiva viene iniettata nella vena del paziente e una telecamera nucleare (come un contatore Geiger) viene utilizzata per scansionare l'addome del paziente. La sostanza chimica radioattiva verrà raccolta e concentrata dal tessuto che secerne acido nel diverticolo di Meckel e apparirà come un'area "calda" nell'addome inferiore destro sulla scansione.
Le scansioni dei globuli rossi contrassegnati vengono utilizzate per determinare la posizione dell'emorragia gastrointestinale. Dopo aver prelevato il sangue dal paziente sanguinante, una sostanza chimica radioattiva viene attaccata ai globuli rossi del paziente e i globuli rossi "contrassegnati" vengono iniettati nuovamente nella vena del paziente. Se c'è un'emorragia gastrointestinale attiva, i globuli rossi radioattivi perdono nell'intestino dove si sta verificando l'emorragia e appariranno come un'area calda con una telecamera nucleare. Uno svantaggio della scansione RBC con tag è che il sanguinamento non verrà visualizzato come un'area calda se non vi è sanguinamento attivo al momento della scansione. Pertanto, può non riuscire a diagnosticare il sito di sanguinamento se il sanguinamento è intermittente e la scansione viene eseguita tra gli episodi di sanguinamento. Un altro inconveniente della scansione è che richiede una ragionevole quantità di sanguinamento per formare un'area calda. Pertanto, può non riuscire a diagnosticare il sito dell'emorragia se l'emorragia è troppo lenta. La scansione dei globuli rossi con tag è sicura e può essere eseguita rapidamente e senza disagi per il paziente.
Sfortunatamente, le scansioni dei globuli rossi contrassegnate non sono molto accurate nel definire l'esatta posizione dell'emorragia; spesso c'è una scarsa correlazione tra il punto in cui la scansione dei globuli rossi contrassegnata mostra l'emorragia e il sito effettivo di sanguinamento riscontrato al momento dell'intervento chirurgico. Pertanto, non è possibile fare affidamento sulle scansioni dei globuli rossi contrassegnati per aiutare i chirurghi a decidere quale area del tratto gastrointestinale rimuovere nel caso in cui l'emorragia sia grave o persistente e richieda un intervento chirurgico. Tuttavia, se la scansione mostra un'area calda, di solito significa che c'è un'emorragia attiva e il paziente potrebbe essere un candidato per un'angiografia viscerale per localizzare con maggiore precisione il sito dell'emorragia.
Un angiogramma viscerale è uno studio a raggi X dei vasi sanguigni del tratto gastrointestinale. Il medico (di solito un radiologo appositamente formato) inserirà un catetere lungo e sottile in un vaso sanguigno all'inguine e, sotto la guida dei raggi X, farà avanzare la punta del catetere in una delle arterie mesenteriche (arterie che forniscono sangue a il tratto gastrointestinale). Un colorante radio-opaco viene iniettato attraverso il catetere e nell'arteria mesenterica. If there is active bleeding, the dye can be seen leaking into the gastrointestinal tract on the X-ray film. Visceral angiograms are accurate in locating rapid bleeding in the gastrointestinal tract, but it is not useful if the bleeding is slow or has stopped at the time of the angiogram.
The visceral angiogram is not widely used because of its potential complications such as kidney damage from the dye, allergic reactions to the dye, and the formation of blood clots in the mesenteric arteries. It is reserved for patients who have severe and continuous bleeding and in whom colonoscopy cannot locate the site of the bleeding.
Magnetic resonance imaging (MRI) and CT scan can both be used in a manner similar to X-rays in visceral angiography, a diagnostic procedure that has been discussed previously. The use of MRI and CT angiography for diagnosis in gastrointestinal bleeding is a relatively recent development, and their value has not been clearly defined. They could be considered experimental.
If there is concern about bleeding coming from the stomach or duodenum, nasogastric tube aspiration can be done. A thin, flexible rubber or plastic tube is passed through the nose and into the stomach. The liquid contents of the stomach then are aspirated and examined for visible blood. (The contents also can be tested for occult blood.) If the bleeding is coming from the stomach, there may be visible blood in the aspirate. There also may be visible blood if the bleeding is coming from the duodenum if some of the blood leaks retrograde back into the stomach. The main difficulty in interpreting results of aspiration is that there may be no blood if the bleeding has stopped even temporarily. Therefore, the absence of blood in the aspirate cannot completely exclude the stomach as the source of the bleeding. Only esophagogastroduodenoscopy can exclude causes of upper gastrointestinal bleeding.
If there is major concern about bleeding coming from the esophagus, stomach or duodenum, an esophagogastricduodenoscopy (EGD) can be done using an endoscope similar to the endoscope used for colonoscopy.
Blood tests such as a complete blood count (CBC) and iron levels in the blood play no role in locating the site of gastrointestinal bleeding; however, the CBC and blood iron levels may help to determine whether bleeding is acute or chronic, since an anemia (low red blood cell count) associated with iron deficiency suggests chronic bleeding over many weeks or months. Colonic conditions commonly causing iron deficiency anemia include colon polyps, colon cancers, colon angiodysplasias, and chronic colitis.
When a patient loses a large amount of blood suddenly, as with moderate or severe acute rectal bleeding, the lost blood is replaced by fluid from the body's tissues. This influx of fluid dilutes the blood and leads to anemia (a reduced concentration of red blood cells). It takes time, however, for the tissue fluid to replace the lost blood within the blood vessels. Therefore, soon after a sudden episode of major bleeding, there may be no anemia. It takes many hours and even a day or more for the anemia to develop while tissue fluid slowly dilutes the blood. For this reason, a red blood cell count early after bleeding is not reliable for estimating the severity of the bleeding.
Treatment and management of rectal bleeding include
Moderate to severe rectal bleeding can cause the loss of enough blood to result in weakness, low blood pressure, dizziness, or fainting, and even shock. Patients with these symptoms usually are hospitalized. They need to be quickly treated with intravenous fluids and/or blood transfusions to replace the blood that has been lost so that diagnostic tests such as colonoscopies and angiograms can be performed safely to determine the cause and location of the bleeding.
Patients with severe iron deficiency anemia may need hospitalization for blood transfusions followed by prolonged treatment with oral iron supplements (tablets). Patients with iron deficiency anemia as a result of chronic gastrointestinal blood loss should undergo tests (such as colonoscopy) to determine the cause of the chronic blood loss.
Unless anemia is severe, patients with mild rectal bleeding from colon polyps, colon cancers, anal fissures, and hemorrhoids usually do not need hospitalization. Mild anemia can be treated with oral iron supplements while tests are performed to diagnose the cause of bleeding.
Colonoscopy is the most widely used procedure for the diagnosis and treatment of rectal bleeding. Most colonoscopies are performed after administration of oral laxatives to cleanse the bowel of stool, blood, and blood clots. However, in emergency situations such as when the bleeding is severe and continuous, a doctor may choose to perform an emergency colonoscopy without first cleansing the large bowel. In trained and experienced hands, the risk of either elective (delayed) or urgent colonoscopy is small. (Colon perforation, the most common complication, is rare). The benefits usually far outweigh the potential risks.
Colonoscopy is useful for both diagnosing the cause and determining the location of the bleeding. Locating the site of bleeding is especially important in diverticular bleeding. Even though most diverticular bleeding stops spontaneously without the need for surgery, patients with severe, recurrent, or continuous diverticular bleeding may need surgery to remove the bleeding diverticulum. Since a patient typically has numerous diverticula scattered throughout the colon, colonoscopy may be able to determine which diverticulum is bleeding prior to surgery. Without an accurate knowledge of the location of the bleeding diverticulum, the surgeon may have to perform an extensive colon resection (which is not as desirable as removing a small section of the colon) in order to make sure that the bleeding diverticulum is removed.
Nevertheless, colonoscopy has limitations. During colonoscopy doctors may not find active bleeding from a specific diverticulum. He/she may only find a colon filled with blood along with scattered diverticula. In such situations, the diagnosis of diverticular bleeding is assumed if no other cause for the bleeding such as colitis or colon cancer is found. In these situations, there is always some uncertainty about the location of the bleeding. Small, bleeding angiodysplasias also may be difficult to see and may be missed in a colon filled with blood. This is when radionuclide scans and visceral angiograms may be helpful. If the patient starts bleeding again, an urgent, tagged RBC scan followed by a visceral angiogram may demonstrate the location of the bleeding.
Colonoscopy also cannot positively diagnose bleeding from a Meckel's diverticulum because the colonoscope usually cannot reach the part of the small intestine in which the Meckel's diverticulum is located. But colonoscopy still can be helpful in establishing the diagnosis of a bleeding Meckel's diverticulum. Thus, in a young patient with rectal bleeding, a colonoscopy showing a blood filled colon without another source of bleeding, particularly if accompanied by an abnormal Meckel's scan, makes the diagnosis of Meckel's diverticulum bleeding highly likely. Surgical resection of the Meckel's diverticulum should result in permanent cure with no recurrence of bleeding.
Colonoscopy is more than just a diagnostic tool; it can also be used to stop bleeding by removing (snaring) bleeding polyps, by cauterizing (sealing with electrical current) bleeding angiodysplasias or postpolypectomy ulcers and, occasionally, by cauterizing actively bleeding blood vessels inside diverticula. Cauterization during colonoscopy is usually accomplished by inserting a long cauterizing probe through the colonoscope. Colonoscopy with cauterization has been used to stop bleeding in many patients with bleeding from diverticula or angiodysplasias, thereby decreasing their need for blood transfusions, shortening their hospital stays, and avoiding surgery.
When colonoscopy cannot identify the site of bleeding or is unable to stop recurrent or continuous bleeding, visceral angiograms may be helpful. When a bleeding site is identified by an angiogram, medications can be infused through the angiographic catheter to constrict the bleeding blood vessel and stop the bleeding, Microscopic coils also can be infused through the catheter to plug (embolize) the bleeding blood vessel, thereby stopping the bleeding.
If colonoscopy and visceral angiogram cannot stop continuous bleeding or prevent rebleeding, then surgery becomes necessary. Ideally, the site of bleeding has been identified by colonoscopy, nuclear scans, or visceral angiogram, so that the surgeon can target the site of bleeding for exploration and excision. For example, a surgeon can usually resect a colon cancer, a bleeding polyp, or a Meckel's diverticulum with precision. Sometimes, the exact site of bleeding cannot be established, and the surgeon will have to perform an extensive colon resection under the presumption that a diverticulum or angiodysplasia is the cause of the bleeding.
Mild rectal bleeding from anal fissures and hemorrhoids usually can be treated with local measures such as sitz baths, hemorrhoidal creams, and stool softeners. If these measures fail, several nonsurgical and surgical treatments are available.
Most diseases that cause rectal bleeding are likely preventable, but it often is not possible.
The prognosis depends upon the underlying cause of the bleeding. Fortunately, the cause of rectal bleeding often is benign, and due to hemorrhoids or an anal fissure.
It is important to never ignore blood in the stool or rectal bleeding. It may be a clue to a serious illness and the earlier a diagnosis can be made, the better the chance for a cure.
 C. diff (Clostridium difficile) è contagioso?
C. diff (Clostridium difficile) è contagioso?
 Il camice invisibile:5 miti sul marketing
Il camice invisibile:5 miti sul marketing
 Cosa sono i leganti le tossine? (E 5 motivi per cui potresti averne bisogno)
Cosa sono i leganti le tossine? (E 5 motivi per cui potresti averne bisogno)
 5 minuti di frittura di pesce paleo
5 minuti di frittura di pesce paleo
 Quali sono le cause del vomito? 7 motivi per cui e come semplificarlo
Quali sono le cause del vomito? 7 motivi per cui e come semplificarlo
 Bacon Pemmican – L'ultimo cibo da viaggio Paleo
Bacon Pemmican – L'ultimo cibo da viaggio Paleo
 Torsione delle cisti ovariche - Diagnosi di addome acuto
Le cisti sovraavvolte delle ovaie, come sappiamo, sono osservato spesso, e non solo in pratica di istituzioni mediche particolarmente ginecologiche, ma anche in ogni istituzione medica tutto-chirurgic
Torsione delle cisti ovariche - Diagnosi di addome acuto
Le cisti sovraavvolte delle ovaie, come sappiamo, sono osservato spesso, e non solo in pratica di istituzioni mediche particolarmente ginecologiche, ma anche in ogni istituzione medica tutto-chirurgic
 Torsione di un grosso epiploon - Diagnosi di addome acuto
La torsione di un grosso epiploon si verifica tra le malattie acute di un la cavità addominale abbastanza di rado sebbene sia possibile presumere che ai pazienti con una corrente subaffilata che non f
Torsione di un grosso epiploon - Diagnosi di addome acuto
La torsione di un grosso epiploon si verifica tra le malattie acute di un la cavità addominale abbastanza di rado sebbene sia possibile presumere che ai pazienti con una corrente subaffilata che non f
 Mese di sensibilizzazione al cancro colorettale di marzo
Il mese 2020 per la consapevolezza del cancro del colon-retto è qui. Ogni marzo la National Colorectal Cancer Alliance si concentra su questa terribile malattia. Il cancro del colon-retto causa 50.000
Mese di sensibilizzazione al cancro colorettale di marzo
Il mese 2020 per la consapevolezza del cancro del colon-retto è qui. Ogni marzo la National Colorectal Cancer Alliance si concentra su questa terribile malattia. Il cancro del colon-retto causa 50.000