De studie is de grootste tot nu toe van moedermelkmicrobiota bij moeders van premature baby's, en het is de eerste die die antibioticaklasse laat zien, timing en duur van blootstelling hebben bijzondere effecten op de meest voorkomende microben in moedermelk - waarvan vele de groei en immuniteit tegen ziekten bij pasgeborenen kunnen beïnvloeden.
Het was nogal een schok voor ons dat zelfs één dag antibiotica in verband werd gebracht met ingrijpende veranderingen in de microbiota van moedermelk. Ik denk dat het belangrijkste is dat, hoewel antibiotica vaak een essentiële behandeling zijn voor moeders van premature baby's, clinici en patiënten moeten oordeelkundig zijn in het gebruik ervan."
Deborah O'Connor, professor en voorzitter van voedingswetenschappen aan de U of T en senior associate scientist bij SickKids
De meeste antibioticabeheerprogramma's op de neonatale intensive care zijn gericht op het beperken van het gebruik bij pasgeborenen zelf. De huidige studie draagt bij aan groeiend bewijs dat deze programma's zich ook op moeders moeten richten, zegt O'Connor, hoofdonderzoeker van de studie die ook een wetenschapper is in het Joannah &Brian Lawson Center for Child Nutrition.
Het tijdschrift Cell Host and Microbe publiceerde de studie vandaag.
De onderzoekers keken naar 490 moedermelkmonsters van 86 moeders van wie de baby te vroeg werd geboren, gedurende de eerste acht weken na de bevalling. Ze ontdekten dat de body mass index en de wijze van levering van de moeder de microbiota van de moedermelk beïnvloedden, in overeenstemming met sommige andere onderzoeken.
Maar de effecten van antibiotica waren het meest uitgesproken, en in sommige gevallen duurden ze weken. Veel van de door antibiotica geïnduceerde veranderingen hadden invloed op belangrijke microben waarvan bekend is dat ze een rol spelen bij het bevorderen van ziekten, of in de darmgezondheid en metabolische processen die de groei en ontwikkeling van baby's bevorderen.
"Over het algemeen zagen we een afname van metabole routes, en toename van meer pathogene paden in bacteriën in de loop van de tijd, " zegt Michelle Asbury, een doctoraalstudent in O'Connor's lab en hoofdauteur van het papier. "Van bijzonder belang was een verband tussen antibiotica en een lid van de Proteobacteria-stam genaamd Pseudomonas. Wanneer verhoogd, Proteobacteriën in de darm van een premature baby kunnen voorafgaan aan necrotiserende enterocolitis."
Ongeveer zeven procent van de te vroeg geboren baby's ontwikkelt necrotiserende enterocolitis, een vaak dodelijke aandoening waarbij een deel van de darm afsterft. Een klasse antibiotica, cefalosporines genaamd, had ook een groot effect op de algehele diversiteit van de microbiota van moedermelk.
Asbury zegt dat het te vroeg is om te weten wat de bevindingen betekenen voor de gezondheid en resultaten van premature baby's. Zij en haar collega's gaan het komende jaar op die vragen in, omdat ze hun bevindingen vergelijken met ontlastingsmonsters van de premature baby's die bij het onderzoek betrokken waren. Dit zou moeten uitwijzen of veranderingen in het microbioom van de moedermelk daadwerkelijk het lef van de baby's zaaien om de gezondheid te bevorderen of het ziekterisico te vergroten.
In de tussentijd, ze zegt dat het belangrijk is dat moeders met premature baby's antibiotica blijven gebruiken voor sommige gevallen van mastitis, bloedinfecties en vroegtijdige breuk van de vliezen. Ongeveer 60 procent van de vrouwen in de huidige studie nam antibiotica - wat zowel de enorme behoefte aan deze medicijnen als het potentieel voor overmatig gebruik benadrukt.
Sharon Unger is co-auteur van de studie en hoogleraar kindergeneeskunde aan de U of T, evenals een wetenschapper en neonatoloog bij Sinai Health en SickKids. Ze zegt dat de voordelen van borstvoeding veel groter zijn dan het risico dat antibiotica het microbioom van de moedermelk kunnen verstoren, en dat moeders waar mogelijk hun eigen melk moeten blijven geven.
"Maar ik denk dat we kunnen proberen het spectrum van antibiotica dat we gebruiken te verkleinen en de duur waar mogelijk te verkorten, " zegt Unger. Ze voegt eraan toe dat technologische vooruitgang in de toekomst snellere diagnoses van infecties en een beter antibioticabeheer mogelijk kan maken.
Wat betreft het snel veranderende veld van microbioomonderzoek, Unger zegt dat het veelbelovend is voor premature baby's. "Het is duidelijk dat het microbioom belangrijk is voor hun metabolisme, groei en immuniteit. Maar opkomend bewijs over de darm-hersen-as en het potentieel om de neurologische ontwikkeling van deze baby's op de lange termijn verder te verbeteren, verwart mijn geest."
 Gastro-oesofageale reflux:wat veroorzaakt het?
Gastro-oesofageale reflux:wat veroorzaakt het?
 Cruiseship Norovirus-bug kan zich door de lucht verspreiden, blijkt uit onderzoek
Cruiseship Norovirus-bug kan zich door de lucht verspreiden, blijkt uit onderzoek
 Pinworms-symptomen, behandelingen en medicatie
Pinworms-symptomen, behandelingen en medicatie
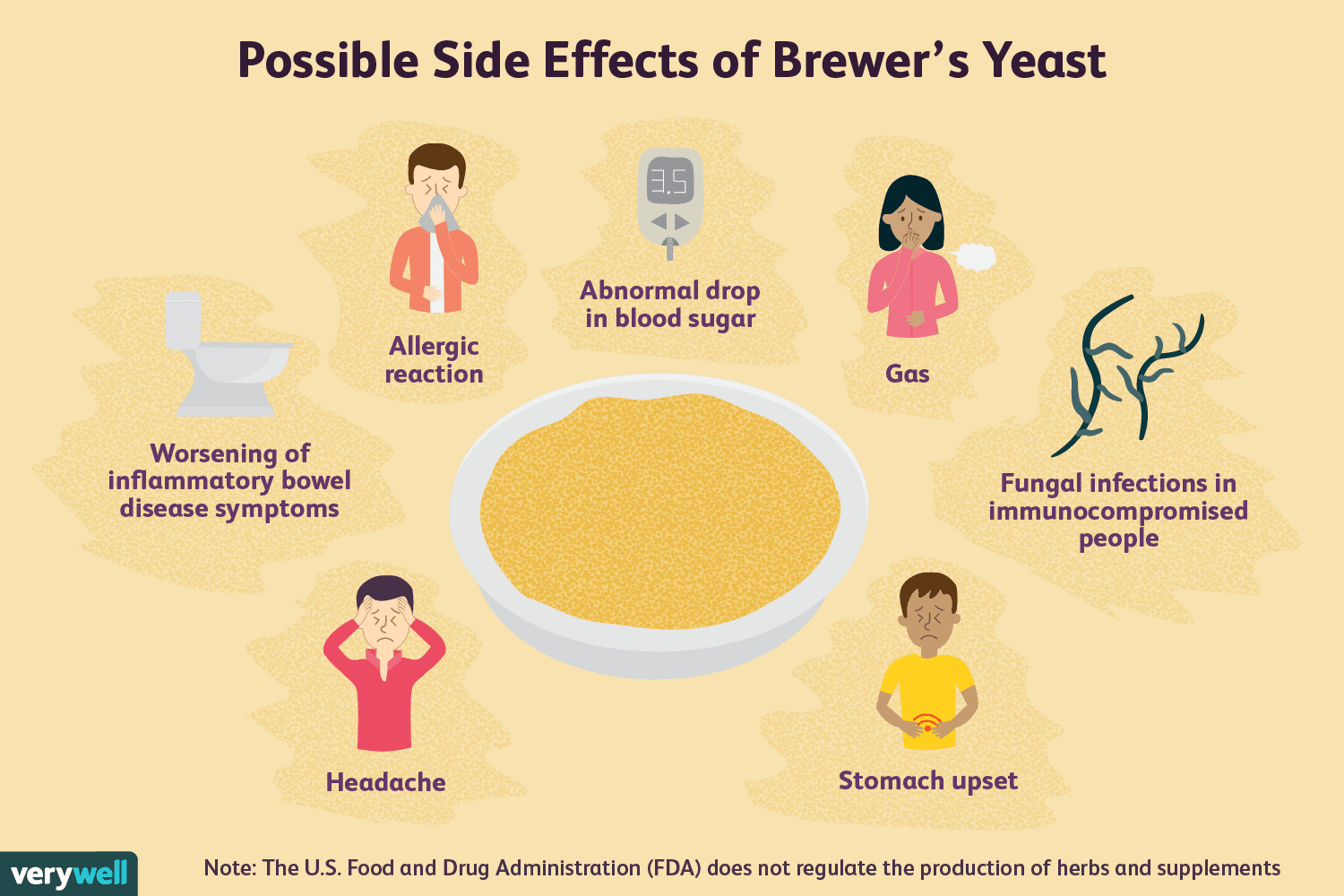 De gezondheidsvoordelen van biergist
De gezondheidsvoordelen van biergist
 Leaky Gut Syndroom:de ziekte die uw arts niet kan diagnosticeren?
Leaky Gut Syndroom:de ziekte die uw arts niet kan diagnosticeren?
 Wat is een open blindedarmoperatie?
Wat is een open blindedarmoperatie?
 Veelvoorkomende oorzaken van rode of zwarte ontlasting
Rode of zwarte ontlasting kan een schok zijn als je niet weet wat de oorzaak is. Het is echter niet altijd iets om je zorgen over te maken. De reden voor een verandering in de kleur van de ontlasting
Veelvoorkomende oorzaken van rode of zwarte ontlasting
Rode of zwarte ontlasting kan een schok zijn als je niet weet wat de oorzaak is. Het is echter niet altijd iets om je zorgen over te maken. De reden voor een verandering in de kleur van de ontlasting
 Omgaan met kleincellige longkanker
Omgaan met kleincellige longkanker gaat veel verder dan de fysieke aspecten van de ziekte en beïnvloedt alle aspecten van het leven:emotioneel, sociaal en praktisch welzijn. Als bij u of een geliefde
Omgaan met kleincellige longkanker
Omgaan met kleincellige longkanker gaat veel verder dan de fysieke aspecten van de ziekte en beïnvloedt alle aspecten van het leven:emotioneel, sociaal en praktisch welzijn. Als bij u of een geliefde
 Is niet-coeliakie glutengevoeligheid echt?
Laatste Allergieën Nieuws Regen of zonneschijn, allergieën zijn moeilijk. Laat astma en allergie uw resolutie beheersen Houd uw vakantie dit jaar allergievrij Het gewicht van vóór de zwangerschap van
Is niet-coeliakie glutengevoeligheid echt?
Laatste Allergieën Nieuws Regen of zonneschijn, allergieën zijn moeilijk. Laat astma en allergie uw resolutie beheersen Houd uw vakantie dit jaar allergievrij Het gewicht van vóór de zwangerschap van