Har D3 kirurgi tilby en bedre overlevelse utfall i forhold til D1 kirurgi for magekreft? Et resultat basert på et sykehus befolkning på to tiår som å ta D2 kirurgi for referanse
Abstract
Bakgrunn
Vi gjennomførte en retrospektiv studie i vårt sykehus, hvor vi sammenlignet D1 med D3 gjennom D2 lymphadenectomy for magekreft i form av sykelighet, postoperativ mortalitet, langsiktig overlevelse etter kirurgi.
Metoder
567 pasienter som ble utført kurativ hensikt mellom 1980 og 2003 ble registrert. 187 i D1-gruppen, 189 i D2-gruppen og 191 i D3-gruppen. Hver prosedyre ble verifisert ved patologiske analyser. De primære endepunktene var 5-års overlevelse.
Resultater
median oppfølging perioder var 36 måneder og 60 måneder for D1 gruppe og D3-gruppen. Totalt fem-års overlevelse var signifikant høyere hos pasienter gjennomgikk D3 kirurgi enn hos dem utført D1 kirurgi (37,4% vs 48,7%, log-rank p = 0,027). For de tilfeller fulgt opp til 120 måneder, 10-års total overlevelse rente var 29% (95% KI, 22,1% til 35,9%) for D1-gruppen og 33,7% (95% KI, 26,6% til 40,8%) for D3 gruppe (log-rank p = 0,005).
Konklusjoner
D1 kirurgi bør bare brukes for pasienter med Borrmann jeg sykdom. Som D3 gastrektomi er forbundet med lav dødelighet og tilstrekkelig overlevelses ganger når utført i utvalgte institusjoner som har hatt tilstrekkelig erfaring med drift og med postoperativ ledelse, anbefaler vi D3 lymphadenectomy for pasienter med helbredelig magekreft.
Bakgrunn
Magekreft er fortsatt den vanligste årsaken til kreftrelaterte dødsfall på verdensbasis, og et stort klinisk problem som ønsker å bli løst på grunn av dårlig prognose og lekkasjen av behandlingsmetoder. I dag er kirurgisk ledelse hoved behandlingsmetode for magekreft. Imidlertid er effekten av varierende omfang av knute disseksjon fortsatt under debatt. Det ble rapportert at forbedret prognose ble fikk hos pasienter med magekreft som gjennomgikk D3 lymphadenectomy (første utgave av japansk klassifisering av magekreft [1-3]. Videre var det noen randomiserte multi institusjonelle studier viser ingen overlevelse fordeler, men høy sykelighet og dødelighet etter D3 mage disseksjon sammenlignet med D1 disseksjon [4, 5]. å bli nevnt, var det mange som deltar kirurger med liten erfaring i D3 kirurgi i disse studiene, derfor er det vanskelig å kontrollere kvaliteten [4, 5].
mer utvidet operasjonen, jo større er risikoen for driftsrelatert sykelighet og dødelighet er, som tidligere rapportert at nodal disseksjon økt sykelighet [6]. det ble rapportert at den postoperative dødeligheten for gastrektomi kirurgi ofte overstiger 5% i West , blir enda nær 16% i enkelte artikler, [7-9] bare noen japanske studier har rapportert lavere enn 2% [10]. i tillegg til drift relatert sykelighet, det var også en rapport som viser at lymfeknute disseksjon gjorde ikke negativ innflytelse livskvalitet, [11] og operasjonen relatert sykelighet påvirket ikke overlevelse [12, 13].
Vi gjennomførte en enkeltinstitusjonsstudie og rapporterte de langsiktige overlevelsesdata for disse to kirurgiske grupper av D1 og D3 tar D2 gruppe som referanse. Til slutt viste vi at D3 kirurgi har total overlevelse fordel uten betydelige operative komplikasjoner og dødelighet.
Metoder
Pasienter
Vi valgte 567 pasienter som ble histologisk bekreftet magekreft og gjennomgikk en radikal operasjon på First Affiliated Hospital of Kina Medical University mellom 1980 og 2005. Alle av dem, 187 ble utført D1 disseksjon (D1 gruppe), 189 fikk D2 kirurgi (D2-gruppen) og 191 ble behandlet med D3 disseksjon (D3 gruppe). Inklusjonskriteriene var som følger: 1), histologisk påvist, potensielt curablengastric adenokarsinom, og hadde fysisk form egnet for elektiv drift av begge typer lymphadenectomy; 2), diagnostisert basert på femte UICC TNM klassifisering system; 3), ble kurativ D1, D2 eller D3 operasjoner utført; 4), en komplett pasientjournal var tilgjengelig; 5), pasienter i hver periode av diagnose og hver kirurg er omtrent like; og 6), fikk aldri neoadjunctive terapier og noen form for tilleggsbehandling. Eksklusjonskriterier var som følger: 1), som er eldre enn 75 år; 2), tidligere eller samtidig annen kreft; 3), tidligere eller samtidig gastrektomi for godartet sykdom; 4), tidligere kjemoterapi eller strålebehandling; 5), kliniske tegn på tidlig magekreft på laparotomi; 6), spiserørs engasjement; 7), makroskopisk forstørrede lymfeknuter rundt hepatoduodenal leddbånd eller para-aortic regioner; og 8), fjernt metastatisk sykdom.
Alle pasientene ble fulgt opp ved å poste brev eller telefonintervjuer. Den siste oppfølgings var desember 2008. Kliniske funn, kirurgiske funn, patologiske funn og hver oppfølging ble samlet og registrert i databasen. Alle fag ga skriftlig informert samtykke til å studere protokollen, som ble godkjent av etikkomiteen i Kina Medical University.
Kirurgiske prosedyrer og klassifiseringer av magekreft
Kirurgiske prosedyrer og patologisk vurdering henvist til den japanske klassifisering av magekreft [ ,,,0],1]. Alle pasientene i studien gikk standard total eller subtotal distal gastrektomi, avhengig av plasseringen og makroskopiske utseende av den primære tumor. Definisjonen av lymphadenectomy var basert på den japanske Klassifisering av magekarsinom [5]. D1 - disseksjon av alle gruppe 1 noder; D2 - disseksjon av alle gruppe 1 og gruppe 2 noder; D3 - disseksjon av alle gruppe 1, gruppe 2 og gruppe 3 noder. Gruppe 1 består av perigastric lymfeknuter, og gruppe 2 består av lymfeknuter langs venstre mage arterie, felles leverpulsåren, og miltarterien og rundt cøliaki aksen. Imidlertid, når svulsten ligger i den nedre tredjedel magen, blir lymfeknutene langs miltarterien klassifisert som gruppe 3. Gruppe 3 består også av lymfeknuter i hepatoduodenal ligament ved den bakre del av hodet i bukspyttkjertelen og ved roten av mesenteriet.
kirurger rutinemessig fjernet lymfeknuter fra skåret prøver som mer som mulig etter operasjonen, basert på den japanske Klassifisering av magekarsinom og sine erfaringer. De prøver og hentes lymfeknuter ble farget med hematoksylin og eosin og patologisk undersøkt i Gastric Laboratory of First Affiliated Hospital i Kina Medical University endepunkter.
Og oppfølging
Den primære endepunktene var 5-års overlevelse . Total overlevelse ble beregnet ut fra operasjonsdagen inntil døden eller det siste oppfølgingskontakt. Data for en pasient ble sensurert ved siste oppfølging når de var i live. Oppfølgings Vurderingene ble utført hver 6. måned for de første 5 årene etter operasjonen, og deretter hver 12. måned inntil døden.
Statistiske analyser
data fra alle kvalifiserte pasienter ble analysert for total overlevelse. Overlevelseskurver ble estimert av Kaplan-Meier metoden og behandling sammenligninger ble gjort av log-rank test.
Potensielle prognostiske faktorer ble inngått en Cox regresjonsmodell inkludert alder, kjønn, tumorstørrelse, stedet for svulst i magen, brutto utseende, tumor stadium, klinisk node status, nodal scenen, felles organ fjerning, gastrektomi, blodoverføring og blodtap. I multivariat analyse, den prognostiske faktoren påvist i univariat analyse og behandlingsgruppen var som kovariater inngår i Cox regresjonsmodellen.
Tosidige P-verdiene ble beregnet for alle tester og er rapportert her. P-verdier mindre enn 0,05 ble ansett for å indikere statistisk signifikans. Analyser ble utført med bruk av SPSS programvare, versjon 16.0. Search Results
D1 gruppe var med median alder av 55 år, D2 gruppen var med median alder av 55 år og D3 gruppen var med median alder av 54 (tabell 1). Alle pasientene ble fulgt opp i minst 5 år (inntil 19 desember 2008) .table 1 Kjennetegn på D1, D2, D3 befolkningen (n = 567)
Kjennetegn Book D1 kirurgi (n = 187)
D2 kirurgi (n = 189)
D3 kirurgi (n = 191)
p verdi <.no> Alder (år)
0,899
Median
55
55
54
Sex (%)
0,758
menn
136 (73 )
137 (73)
133 (70)
kvinner
51 (27)
52 (27)
58 (30)
Antall lymfeknuter fjernet
0,189
Mean
21
23
26
Antall involverte lymfeknuter
0,232
Mean
3
4
6
Tumor størrelse (%)
0,323
≤5 cm
125 (67)
121 (64)
113 (59)
5-7 cm
32 (17)
40 (21)
50 (26)
> 7 cm
30 (16)
28 (15)
28 (15)
Site of tumor (%)
0,984
Øvre mage
44 (24)
39 (21)
42 (22)
Middle magen
43 (23)
50 (27)
45 (24)
Nedre mage
88 (47)
87 (46)
90 (47)
Hele magen
12 (6)
13 (6 )
14 (7)
Patologisk tumorstadium (%)
0,979
T1
41 (22)
40 (21)
44 (23)
T2
44 (24)
45 (24)
42 (22)
T3
89 (48)
87 (46)
92 (48)
T4
13 (6)
17 (9)
13 (7)
klinisk node status (%)
0,729
Positive
182 (97)
186 ( 98)
186 (97)
Negativ
5 (3)
3 (2)
5 (3)
Patologisk nodal scenen (%) *
N0
69 (37)
60 (32)
69 (36)
0.500
N1
75 (40)
93 (49)
81 (42)
N2
30 (16)
26 (14)
24 (13)
N3
13 (7)
10 (5)
17 (9)
Gross type (%)
0,998
Borrmann jeg
58 (31)
56 (30)
54 (28)
Borrmann II
41 (22)
44 (23)
43 (23)
Borrmann III
73 (39)
74 (39)
77 (40)
Borrmann IV
15 (8)
15 (8)
17 (9)
Histologisk type (%)
0,867
Differensiert
99 (53)
88 (47)
82 (43 )
Udifferensiert
88 (47)
101 (53)
109 (57)
Kurativ reseksjon (%)
174 (93)
181 (96)
181 (95)
0,503
Type gastrektomi (%)
0,440
Total
22 (12)
21 (11)
29 (15)
delsum
165 (88)
168 (89)
162 (85)
Kombinert organ reseksjon
0,283
Pancreas eller milt
7 (4)
16 ( 9)
14 (7)
leveren eller galle
11 (6)
8 (4)
9 (5)
Tverrgående kolon
9 (5)
17 (9)
11 (6)
Blodoverføring overføring~~POS=HEADCOMP (%)
100 (54)
104 (55)
111 (58)
0,652 product: * N1 = 1-6 involverte noder; N2 = 7-15 involverte noder; N3, >. 15 involverte nodene
karakteristikk av de tre gruppene, som ble vist i tabell 1, var godt balansert. 125 pasienter hadde tidlig kreft (begrenset til submucosa eller slimhinner). 536 pasienter hadde kurativ reseksjon; 31 pasienter hadde palliativ reseksjon. 22 (12%) av pasientene i gruppe D1 ble utført total gastrektomi, 21 pasienter i gruppe D2 (11%) og i 29 pasienter som er tilordnet D3 kirurgi (15%). Forekomst av de fire store kirurgi relaterte komplikasjoner i D1-gruppen, D2 gruppe og D3 gruppe var 2% (4/187), 2% (4/189) og 2% (3/191), henholdsvis for anastomotic lekkasje; 4% (8/187), 4% (7/189) og 5% (9/191) for pankreatisk fistel; 4% (8/187), 5% (10/189) og 5% (10/191) for abdominal abscess, og 4% (7/187), 2% (3/189) og 1% (2/191 ) for lungebetennelse. Ingen av disse forskjellene var statistisk signifikante (alle P > 0,05). Sykehuset dødeligheten var 2% (tre dødsfall i D1 gruppe, en død i D2-gruppen og seks dødsfall i D3 gruppe).
Etter median oppfølging perioder på 36 måneder, 36 måneder og 60 måneder for D1 gruppe, D2 gruppe og D3 gruppe henholdsvis 150 pasienter i D1 gruppe, 157 pasienter i D2-gruppen og 137 i D3 gruppe døde. Verken ferdigheter i en individuell kirurg eller perioden med diagnosen påvirket overlevelse (p > 0,05, log-rank test). Figur 1 og figur 2 viser det samlede priser for alle inkluderte pasienter. Det var signifikant forskjell mellom D1 og D3-gruppen (p = 0,004), og mellom D2 og D3 (p = 0,002). Det var imidlertid ingen signifikant forskjell mellom D1 og D2 gruppe. Den 5-årige total overlevelse var 37,4% (95% KI, 30,5% til 44,3%) for D1-gruppen og 48,7% (95% KI, 41,6% til 55,8%) for D3 gruppen (log-rank p = 0,027) , og for de som har oppfølgingsperiodene var opp til 120 måneder, 10-års total overlevelse var 29% (95% KI, 22,1% til 35,9%) for D1-gruppen og 33,7% (95% KI, 26,6% til 40,8%) for D3 gruppen (log-rank p = 0,005). Figur 1 De samlede tallene for alle inkluderte pasienter. Det var signifikant forskjell mellom D1 og D3-gruppen (p = 0,004), og mellom D2 og D3 (p = 0,002). Men det var ingen signifikant forskjell mellom D1 og D2-gruppen.
Figur 2 Den 5-års overlevelse for alle inkluderte pasienter. Den 5-årige total overlevelse var 37,4% (95% KI, 30,5% til 44,3%) for D1-gruppen og 48,7% (95% KI, 41,6% til 55,8%) for D3 gruppen (log-rank p = 0,027) .
hasardratio for død var 0,708 (95% CI, 0,560 til 0,894; p = 0,004) i D3-gruppen (tabell 2, univariable analyser). Etter justering av tretten baseline variabler (alder, kjønn, svulst størrelse, svulst beliggenhet, Borrmann type, T scenen, klinisk node status, lymfe-node stadium, histologisk type, felles organ fjerning, gastrektomi, blodoverføring og blod tap) ved bruk av Cox regresjonsanalyse, hazard ratio var neppe uendret (hasardratio, 0,771 (95% CI, 0,599 til 0,992); P = 0,043) (tabell 2, multivariable analyser). Ventet, den multivariate analyser viste at > 7 cm i tumorstørrelse, den øvre tredje tumor og hele magen svulsten, Borrmann III typen, N3 sykdom, D1 og D2 disseksjon var signifikant assosiert med dårlig overlevelse (tabell 2) .table 2 HR for død i intention to treat populasjonen (n = 567) - univariable og multivariable analyser
Univariable analyser
Multivariable analyser
|
HR (95% CI)
p *
HR (95% CI)
p †
Alder (år)
0,033
0,335
≤55
1 (Ref)
1 (Ref)
> 55
1,231 (1.017- 1.490)
0.033
1,224 (0,982 til 1,524)
0,335
Sex
0,816
0.960
kvinner
1 (Ref)
1 (Ref)
menn
1,025 (0,833 til 1,261)
0,816
0,943 (0,748 til 1,188)
0.960
Tumor størrelse
0.000
0,111
≤5 cm
1 (Ref)
1 (Ref)
5-7 cm
1,527 (1,217 til 1,917)
0.000
1,266 (0,991 til 1,617)
0,059
> 7 cm
1,728 (1,338 til 2,233)
0.000
1,397 (1,005 til 1,943)
0,047
Tumor nettstedet
0,101
0,005
Øvre mage
1 (Ref)
1 (Ref)
Middle magen
0,624 (0,477 til 0,816)
0,001
0,585 (0,436 til 0,786)
0.000
Nedre mage
0,626 (0,495 til 0,792)
0.000
0,634 (0,482 til 0,833)
0,001
Hele magen
1,303 (0,889 til 1,910)
0,174
0,698 (0,422 til 1,154)
0,161
Gross utseende
0.000
0.000
Borrmann typer jeg
1 (Ref)
1 (Ref)
Borrmann typer II
1,080 (0,824 til 1,416 )
0,576
0,979 (0,740 til 1,294)
0.879
Borrmann typer III
1,723 (1,364 til 2,175)
0.000
1,601 (1,253 til 2,046)
0.000
Borrmann typer IV
2,141 (1,507 til 3,044)
0.000
1,282 (0,841 til 1,952)
0,248
Tumor scenen
0.000
0,651
T1
1 (Ref)
1 (Ref)
T2
0,855 (0,638 til 1,146)
0,295
0,799 (0,590 til 1,082)
0,146
T3
1,262 (0,956 til 1,615)
0,064
0,917 (0,698 til 1,205)
0,535
T4
1,867 (1,284 til 2,716)
0,001
1,005 (0,657 til 1,537)
0,983
klinisk node status
0,372
0,438
Negativ
1 (Ref)
1 (Ref)
Positive
1,376 (0,683 til 2,770)
0,372
1,652 (0,794 til 3,436)
0,438
lymph-node scenen
0.000
0.000
N0
1 (Ref)
1 (Ref)
N1
1,342 (1,082 til 1,666)
0,008
1,119 (0,863 til 1,450)
0,397
N2
1,480 (1,099 til 1,994)
0,010
1,238 ( 0,889 til 1,725)
0,206
N3
3,603 (2,497 til 5,199)
0.000
2,653 (1,684 til 4,179)
0.000
Histologisk type (%)
0,221
0,556
Differensiert
1 (Ref)
1 (Ref)
Undifferentiated
1,177 (0,591 til 1,529)
0,221
0,897 (0,624 til 1,289)
0,556
Joint organ fjerning
0.000
0.000
Ingen
1 (Ref)
1 (Ref)
Pancreas eller milt
1,964 (1,374 til 2,808)
0.000
1,364 (0,902 til 2,062)
0,141
leveren eller galle
1,380 (0,896 til 2,125)
0,144
1,291 (0,823 til 2,023)
0,266
Tverrgående kolon
1,882 (1,321 til 2,681)
0.000
1,446 (0,984 til 2,125)
0,060
Gastrectomy
0.000
0,001
Total
1 ( Ref)
1 (Ref)
Subtotal
0,549 (0,422 til 0,714)
0.000
0,833 (0,563 til 1,233)
0,001
Blodoverføring overføring~~POS=HEADCOMP
0,356
0,580
Ingen
1 (Ref)
1 (Ref)
Ja
1,094 (0,904 til 1,324)
0,356
1,003 (0,815 til 1,234)
0,580
Blood tap
0,789
0,199
≤200 ml
1 (Ref)
1 (Ref)
200-400 ml
0,901 (0,723 til 1,122)
0.350
0,900 (0,715 til 1,134)
0,373
> 400 ml
1,049 (0,816 til 1,347)
0,710
0,736 (0,552 til 0,980)
0,036
lymfeknutetoalett
0,004
0,045
D1
1 (Ref)
1 (Ref)
D2
1,019 (0,815 til 1,275)
0,869
1,024 (0,801 til 1,308)
0,851
D3
0,708 (0,560 til 0,894)
0,004
0,771 (0,599 til 0,992)
0,043
Ref = referansekategori.
* Basert på tester av HR for prognostiske faktorer i univariat modell justert for behandlingsgruppen i Cox proporsjonale-farer modell.
† Cox-regresjonsanalyse, kontrollerende for prognostiske faktorer som er oppført i tabellen.
Som vist i tabell 3 og 4, D1 gruppen fikk betydelig mer nytte enn D2 eller D3 gruppe bare for Borrmann jeg og N3 sykdom, de hazard ratio for død i D1 gruppen var 0,618 (95% CI, 0,399 til 0,958; P = 0,031) og 0,369 (95% CI, 0,162 til 0,841; p = 0,018), respectively.Table 3 Tester for heterogenitet behandlingseffekten Ifølge de Clinicopathological Kjennetegn på D1 og D3 Pasienter
undergruppe
D1 kirurgi
D3 kirurgi
HR (95% CI)
P
No. dødsfall /nei. av pasientene
|
|
Total
150/187
137/191
1,407 (1,113 til 1,779)
Alder (år)
≤55
49/66
70/107
1,384 (0,955 til 2,004)
0,086
> 55
101/121
67/84
1,242 (0,911 til 1,693)
0,170
Sex
kvinner
41/51
44/58
1,248 (0,815 til 1,912)
0,309
menn
109/136
93/133
1,463 (1,103 til 1,939)
0,008 *
Tumor størrelse
≤5
91/125
74/113
1,401 ( 1,028 til 1,910)
0,033 *
5-7
30/32
42/50
1,412 (0,875 til 2,279)
0,158
> 7
29 /30
21/28
1,917 (1,075 til 3,419)
0,027 *
Tumor nettstedet
Øvre mage
40/44
37/42
1.116 (0.707 -1,762)
0,638
Middle magen
35/43
29/45
1,641 (0,984 til 2,735)
0,058
Nedre mage
64/88
59/90
1,482 (1,038 til 2,117)
0,030 *
Hele magen
11/12
12/14
1,574 (0,685 til 3,618)
0,286
Brutto utseende
Borrmann typer jeg
37/58
35/54
1,100 (0,688 til 1,759)
0.691
Borrmann typer II
33/41
32 /43
1,781 (1,069 til 2,967)
0,027 *
Borrmann typer III
66/73
56/77
1,685 (1.175-2.416)
0,005 *
Borrmann typer IV
14/15
14/17
1,708 (0,810 til 3,600)
0.160
Tumor scenen
T1
29/41
24/44
1,723 (0,992 til 2,992)
0,054
T2
30/44
29/42
1,282 (0,754 til 2,178)
0,359
T3
79 /89
71/92
1,431 (1,037 til 1,977)
0,029 *
T4
12/13
13/13
1,071 (0,485 til 2,365)
0.866
klinisk node status
Negativ
4/5
2/5
3,070 (0,533 til 17,703)
0,209
Positive
146/182
135 /186
1,382 (1,091 til 1,752)
0,007 *
lymph-node scenen
N0
50/69
42/69
1,781 (1,168 til 2,718)
0,007 *
N1
64/75
60/81
1,504 (1,055 til 2,145)
0,024 *
N2
24/30
19/24
1,116 (0,609 til 2,044)
0,723
N3
12/13
16/17
0,369 (0,162 til 0,841) †
0,018 *
Histologisk typen
Differensiert
62/99
49/82
1,143 (0,761 til 1,563)
0,231
Undifferentiated
62/99 50/88
49/82 56/109
1,047 (0,773 til 1,732)
0,334
Joint fjerning organ
Ingen
127/160
104/157
1,703 (1,309 til 2,217)
0.000 *
Pancreas eller milt
6/7
14/14
0,754 (0,285 til 1,996)
0,569
leveren eller galle
9/11
9/9
0,532 (0,200 til 1,415)
0,206
tverrgående kolon
8/9
10/11
0,403 (0,144 til 1,133)
0,085
Gastrectomy
Total
20/22
26/29
1,259 (0,697 til 2,274)
0,444
Subtotal
130/165
111/162
1,495 (1,156 til 1,932)
0,002 *
Blodoverføring overføring~~POS=HEADCOMP
Ingen
63/87
52/80
1,316 (0,909 til 1,906)
0,146
Ja
87/100
85/111
1,485 (1,097 til 2,011)
0,011 *
Blood tap
≤200
41/54
41/49
0,858 (0,555 til 1,328)
0,493
200-400
68/88
56/83
1,623 (1,130 til 2,332)
0,009 *
> 400
41/45
40 /59
2,060 (1,327 til 3,198)
0,001 *
den P-verdiene er for hazard ratio for død i gruppen tildelt D1 lymphadenectomy og gruppen tildelt D3 lymphadenectomy, med 95% konfidensintervall.
operasjonen er bedre for D1 lymphadenectomy når HR er < 1; og er bedre for D3 lymphadenectomy når HR er >. 1
† Betydelig bedre for D1 lymphadenectomy product: * Regnes betydelige
Tabell 4 tester for heterogenitet behandlingseffekten Ifølge de Clinicopathological Kjennetegn på D1.. og D2 pasienter.
undergruppe
D1 kirurgi
D2 kirurgi
HR (95% KI )
p
|
No. dødsfall /nei. av pasientene
|
|
Total
150/187
157/189
0,982 (0,785 til 1,229)
Alder (år)
≤55
49/66
88/107
0,877 (0,618 til 1,244)
0,462
> 55
101/121
69/82
1,016 (0,748 til 1,380)
0,919
Sex
kvinner
41/51
40/52
1,308 (0,843 til 2,029)
0,231
menn
109/136
117/137
0,878 (0,676 til 1,140)
0,329
Tumor størrelse
≤5
91/125
97/121
0,921 (0,692 -1,227)
0,575
5-7
30/32
34/40
1,178 (0,714 til 1,941)
0,522
> 7
29/30
26/28
1,143 (0,672 til 1,945)
0,622
Tumor nettstedet
Øvre mage
40/44
32/39
1,205 (0,752 til 1,930)
0,438
Middle magen
35/43
41/50
1,086 (0,691 til 1,706)
0,721
Nedre mage
64/88
72 /87
0,806 (0,575 til 1,130)
0,212
Hele magen
11/12
12/13
1,062 (0,464 til 2,429)
0,887
Gross utseende
Borrmann typer jeg
37/58
45/55
0,618 (0,399 til 0,958) †
0,031 *
Borrmann typer II
33/41
31/44
1,189 (0,727 til 1,945)
0,490
Borrmann typer III
66/73
66/74
1,327 (0,938 til 1,878)
0.110
Borrmann typer IV
14/15
15/16
1,105 (0,528 til 2,312)
0,791
Tumor scenen
T1
29/41
35/40
0,755 (0,458 til 1,243)
0,269
T2
30/44
32/45
1,093 (0,661 til 1,808)
0,729
T3
79/89
75/87
1,073 (0,782 til 1,473)
0,662
T4
12/13
15/17
0,854 (0,383 til 1,906)
0,700
Clinical node status
Negativ
4/5
2/3
2,654 (0,458 til 15,362)
0,276
Positive
146/182
155/186
0,965 (0,770 til 1,210)
0,759
lymph-node scenen
N0
50/69
46/60
1,004 (0,672 til 1,500)
0,984
N1
64/75
80/93
1,040 (0,748 til 1,446)
0,814
N2
24/30
21/26
0,820 (0,455 til 1,477)
0,508
N3
12/13
10/10
0,376 (0,153 til 0,922) †
0,033 *
Histologisk typen
Differensiert
62/99
55/88
1,033 (0,921 til 1,783)
0,136
Undifferentiated
50/88
56/101
1,157 (0,833 til 1,947)
0,390
Felles organ fjerning
Ingen
127/160
124/148
0,960 (0,749 til 1,229)
0,745
Pancreas eller milt
6/7
13 /16
1,340 (0,502 til 3,575)
0,559
leveren eller galle
9/11
4/8
2,959 (0,796 til 10,992)
0,105
tverrgående tykktarmen
8/9
16/17
0,659 (0,277 til 1,566)
0,345
Gastrectomy
Total
20/22
20/21
1.089 ( 0,583 til 2,036)
0,788
Subtotal
130/165
137/168
0,970 (0,763 til 1,233)
0,802
Blodoverføring overføring~~POS=HEADCOMP
Ingen
63 /87
70/85
0,900 (0,640 til 1,265)
0,543
Ja
87/100
87/104
1,056 (0,785 til 1,422)
0,718
Blood tap
≤200
41/54
57/70
0,920 (0,616 til 1,375)
0,685
200-400
68/88
67/73
0,703 (0,501 til 0,986) †
0,041 *
> 400
41/45
33/46
1,870 (1,175 til 2,977)
0,008 * Bedrifter den P-verdiene er for hazard ratio for død i gruppen tildelt D1 lymphadenectomy og gruppen tildelt D2 lymphadenectomy, med 95% konfidensintervall
kirurgi er bedre for D1 lymphadenectomy når HR er. < 1; og er bedre for D2 lymphadenectomy når HR er >. 1
† Betydelig bedre for D1 lymphadenectomy product: * Regnes betydelig
D3 konsernet har betydelig mer nytte enn D1 og D2 kirurgi i undergrupper av tilfellene.. med ≤5 cm og > 7 cm svulster, jo lavere tredje svulst, Borrmann II og III typer, T3 scenen, positiv klinisk node, N0 og N1 sykdom, ingen felles organ fjerning, delsummen gastrektomi, blodoverføring og 200-400 ml blodtap.
| |  Gjør pasienter i stand til å forbedre tarmhelsen:råd fra dietister
Gjør pasienter i stand til å forbedre tarmhelsen:råd fra dietister
 Hvor lang tid tar det for et barn å komme seg etter en blindtarmsoperasjon?
Hvor lang tid tar det for et barn å komme seg etter en blindtarmsoperasjon?
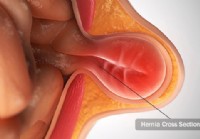 Brokk:årsaker, typer og behandlinger
Brokk:årsaker, typer og behandlinger
 Esophageal Cancer Awareness with Dr. Jaganmohan
Esophageal Cancer Awareness with Dr. Jaganmohan
 Begrenset tarmbetennelse ved COVID-19
Begrenset tarmbetennelse ved COVID-19
 Hvor lang tid tar det før en saltvannsspyling virker?
Hvor lang tid tar det før en saltvannsspyling virker?
 Hvilke rettsmidler dreper halsbrann? 15 rettsmidler
Halsbrann kan forårsake en ubehagelig brennende følelse i brystet. Her er 15 naturlige rettsmidler for å lindre halsbrann og lindre symptomer Halsbrann kan utløses av maten du spiser, eller det kan v
Hvilke rettsmidler dreper halsbrann? 15 rettsmidler
Halsbrann kan forårsake en ubehagelig brennende følelse i brystet. Her er 15 naturlige rettsmidler for å lindre halsbrann og lindre symptomer Halsbrann kan utløses av maten du spiser, eller det kan v
 A Crohns and Colitis Disease Patient Story:Meet Erin Bush
Erin Bush forstår viktigheten av «Making the Invisible Visible», temaet for årets verdens IBD-dag. Siden fødselen var det alltid visse matvarer som plaget Erins mage, så moren hennes endret naturlig
A Crohns and Colitis Disease Patient Story:Meet Erin Bush
Erin Bush forstår viktigheten av «Making the Invisible Visible», temaet for årets verdens IBD-dag. Siden fødselen var det alltid visse matvarer som plaget Erins mage, så moren hennes endret naturlig
 Er jeg laktoseintolerant?
Får morgen latte plutselig magen til å snurre seg? Opplever du gastrointestinale plager hver gang du nyter en osteaktig pizzabit? Enhver gastroenterolog vet at dette kan være nedslående; Heldigvis kan
Er jeg laktoseintolerant?
Får morgen latte plutselig magen til å snurre seg? Opplever du gastrointestinale plager hver gang du nyter en osteaktig pizzabit? Enhver gastroenterolog vet at dette kan være nedslående; Heldigvis kan