 Гепатит, или воспаление печени, чаще всего вызывают вирусы гепатита А, В и С.
Гепатит, или воспаление печени, чаще всего вызывают вирусы гепатита А, В и С.
Гепатит означает воспаление печени. Многие болезни и состояния могут вызвать воспаление печени, например, наркотики, алкоголь, химические вещества и аутоиммунные заболевания. Многие вирусы, например, вирус, вызывающий мононуклеоз, и цитомегаловирус, могут вызывать воспаление печени. Однако большинство вирусов не поражают прежде всего печень; печень является лишь одним из нескольких органов, на которые воздействуют вирусы. Когда большинство врачей говорят о вирусном гепатите, они используют определение, которое означает гепатит, вызванный несколькими специфическими вирусами, которые в первую очередь поражают печень и являются причиной примерно половины всех случаев гепатита у человека. Существует несколько вирусов гепатита; они были названы типами A, B, C, D, E, F (не подтверждено) и G. По мере роста наших знаний о вирусах гепатита этот алфавитный список, вероятно, станет длиннее. Наиболее распространенными вирусами гепатита являются вирусы гепатита А, В и С. Упоминание вирусов гепатита часто встречается в сокращенной форме (например, ВГА, ВГВ, ВГС обозначают вирусы гепатита А, В и С соответственно). эта статья посвящена этим вирусам, вызывающим большинство вирусных гепатитов человека.
Вирусы гепатита реплицируются (размножаются) преимущественно в клетках печени. Это может привести к тому, что печень не сможет выполнять свои функции. Ниже приведен список основных функций печени:
Когда печень воспалена, она плохо выполняет эти функции, что вызывает многие симптомы, признаки и проблемы, связанные с любым типом гепатита. Для каждого типа вируса гепатита (A-F) есть как статьи, так и книги, описывающие подробности заражения этим конкретным вирусом. Эта статья предназначена для того, чтобы дать читателю обзор основных вирусов, вызывающих вирусный гепатит, их симптомы, диагностику и методы лечения, а также помочь читателю выбрать предмет(ы) для получения более подробной информации.

CDC делит прививки для путешественников на три категории:1) плановые, 2) рекомендуемые и 3) обязательные. Единственная вакцина, классифицируемая как «обязательная» в соответствии с Международными медико-санитарными правилами, — это прививка от желтой лихорадки для поездок в определенные страны Африки к югу от Сахары и тропические районы Южной Америки.
«Обычные» прививки — это те, которые обычно делают в США, обычно в детстве. К ним относятся иммунизации против:
 Существует несколько типов вирусного гепатита, наиболее распространенными из которых являются гепатиты A, B и C.
Существует несколько типов вирусного гепатита, наиболее распространенными из которых являются гепатиты A, B и C.
Хотя наиболее распространенными типами вирусного гепатита являются HAV, HBV и HCV, некоторые клиницисты ранее рассматривали острую и хроническую фазы печеночных инфекций как «типы» вирусного гепатита. ВГА считался острым вирусным гепатитом, поскольку инфекции ВГА редко вызывали стойкое поражение печени, приводящее к печеночной (печеночной) недостаточности. HBV и HCV вызывают хронический вирусный гепатит. Однако эти термины устарели и в настоящее время используются не так часто, поскольку все вирусы, вызывающие гепатит, могут иметь симптомы острой фазы (см. симптомы ниже). Методы профилактики и вакцинация заметно снизили нынешнюю заболеваемость распространенным вирусным гепатитом; однако, по данным CDC, в США остается от 1 до 2 миллионов человек с хроническим ВГВ и около 3,5 миллионов с хроническим ВГС. Статистика неполна для определения количества новых инфекций, возникающих каждый год; Центры по контролю и профилактике заболеваний задокументировали инфекции, но затем перешли к оценке фактических цифр, дополнительно оценив количество незарегистрированных инфекций (см. следующие разделы и ссылку 1).
В 2016 г. в CDC было зарегистрировано 2007 новых случаев ВГА. Гепатит, вызванный ВГА, представляет собой острое заболевание (острый вирусный гепатит), которое никогда не переходит в хроническую форму. В свое время гепатит А называли «инфекционным гепатитом», потому что он мог легко передаваться от человека к человеку, как и другие вирусные инфекции. Заражение вирусом гепатита А может передаваться через пищу или воду, особенно в тех случаях, когда антисанитарные условия позволяют воде или пище загрязняться человеческими испражнениями, содержащими вирус гепатита А (фекально-оральный путь передачи). Гепатит А обычно распространяется среди членов домохозяйства и близких контактов через выделения из ротовой полости (интимные поцелуи) или стула (плохое мытье рук). Также распространено распространение инфекции среди посетителей ресторанов и среди детей и работников детских садов, если не соблюдаются мытье рук и санитарные меры предосторожности.
По оценкам CDC, в 2016 году было зарегистрировано 3218 новых случаев инфицирования ВГВ, и более 1698 человек умерли из-за последствий хронической инфекции гепатита В в Соединенных Штатах, по данным CDC. Гепатит ВГВ одно время называли «сывороточным гепатитом», поскольку считалось, что единственный путь передачи ВГВ — через кровь или сыворотку (жидкую часть крови), содержащую вирус. В настоящее время известно, что ВГВ может распространяться половым путем, путем передачи крови или сыворотки через общие иглы у наркоманов, случайных уколов иглами, загрязненными инфицированной кровью, при переливании крови, гемодиализе, а также от инфицированных матерей своим новорожденным. Инфекция также может передаваться при нанесении татуировок, пирсинге и совместном использовании бритв и зубных щеток (при наличии заражения инфицированной кровью). Примерно у 5-10% пациентов с гепатитом ВГВ развивается хроническая инфекция ВГВ (инфекция длится не менее шести месяцев, а часто и лет до десятилетий), и они могут заражать других, пока остаются инфицированными. Пациенты с хронической инфекцией ВГВ также подвержены риску развития цирроза печени, печеночной недостаточности и рака печени. По оценкам, 2,2 миллиона человек в США и 2 миллиарда человек во всем мире страдают от хронической инфекции ВГВ.
CDC сообщил, что в 2016 г. было зарегистрировано 2 967 новых случаев гепатита C. CDC сообщает, что фактическое число острых случаев оценивается в 13,9 раза больше числа зарегистрированных случаев в любой год, таким образом, по оценкам, на самом деле было 41 200 случаев острого гепатита С, зарегистрированных в 2016 г. Гепатит ВГС ранее назывался «гепатитом ни А, ни В», поскольку возбудитель вируса не был идентифицирован, но было известно, что он не является ни ВГА, ни ВГВ. ВГС обычно распространяется через общие иглы среди наркоманов, переливание крови, гемодиализ и уколы иглами. Приблизительно 75-90% гепатитов, связанных с переливанием крови, вызваны ВГС. Сообщалось о передаче вируса половым путем, но это считается редкостью. По оценкам, у 75-85% пациентов с острой инфекцией ВГС развивается хроническая инфекция. Пациенты с хронической инфекцией ВГС могут продолжать заражать других. Пациенты с хронической инфекцией ВГС подвержены риску развития цирроза печени, печеночной недостаточности и рака печени. По оценкам, в США насчитывается около 3,5 миллионов человек с хронической инфекцией ВГС.
Существуют также вирусные гепатиты типов D, E и G. Наиболее важным из них в настоящее время является вирус гепатита D (HDV), также известный как дельта-вирус или агент. Это небольшой вирус, которому для выживания требуется сопутствующая инфекция HBV. HDV не может выжить сам по себе, потому что ему требуется белок, который вырабатывает HBV (белок оболочки, также называемый поверхностным антигеном), чтобы он мог инфицировать клетки печени. Способы передачи ВГД:общие иглы среди наркоманов, зараженная кровь и половые контакты; по существу так же, как HBV.
Лица, уже имеющие хроническую инфекцию ВГВ, могут заразиться ВГD одновременно с инфицированием ВГВ или позднее. У лиц с хроническим гепатитом, вызванным HBV и HDV, быстро развивается цирроз (тяжелое рубцевание печени). Более того, сочетание вирусной инфекции HDV и HBV очень трудно поддается лечению.
Вирус гепатита Е (HEV) похож на HAV с точки зрения заболевания и в основном встречается в Азии, где он передается через зараженную воду.
Вирус гепатита G (HGV, также называемый GBV-C) был обнаружен недавно и напоминает HCV, но более близко к флавивирусам. Вирус и его последствия изучаются, и его роль в возникновении заболеваний у людей неясна.
Люди, которые наиболее подвержены риску развития вирусного гепатита:
 Путешественники в страны с высоким уровнем инфицирования и жители этих стран подвергаются более высокому риску развития гепатита А.
Путешественники в страны с высоким уровнем инфицирования и жители этих стран подвергаются более высокому риску развития гепатита А.
Переливание крови, когда-то распространенное средство распространения вирусного гепатита, теперь является редкой причиной гепатита. Обычно считается, что вирусный гепатит в 10 раз чаще встречается среди людей с низким социально-экономическим статусом и малообразованных людей. Около одной трети всех случаев гепатита происходит из неизвестного или неустановленного источника. Это означает, что человек не обязательно должен находиться в группе высокого риска, чтобы заразиться вирусом гепатита. В странах с плохими санитарными условиями загрязнение ВГА пищевых продуктов и воды увеличивает риск. Некоторые детские сады могут быть заражены ВГА, поэтому дети в таких центрах подвержены более высокому риску заражения ВГА.
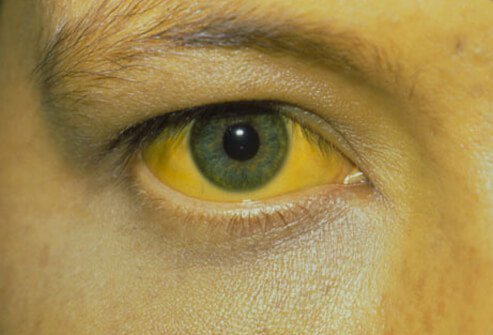 Если инфекция становится хронической, как в случае с гепатитами B и C, то есть инфекция длится более месяцев , могут начаться симптомы и признаки хронического заболевания печени.
Если инфекция становится хронической, как в случае с гепатитами B и C, то есть инфекция длится более месяцев , могут начаться симптомы и признаки хронического заболевания печени.
Период времени между воздействием гепатита и началом заболевания называется инкубационным периодом. Инкубационный период зависит от конкретного вируса гепатита. Вирус гепатита А имеет инкубационный период от 15 до 45 дней; Вирус гепатита В от 45 до 160 дней и вирус гепатита С примерно от 2 недель до 6 месяцев.
Многие пациенты, инфицированные HAV, HBV и HCV, имеют незначительные симптомы болезни или вообще не имеют их. Для тех, у кого действительно развиваются симптомы вирусного гепатита, наиболее распространенными являются гриппоподобные симптомы, в том числе:
Менее распространенные симптомы включают:
В редких случаях у лиц с острыми инфекциями HAV и HBV развивается тяжелое воспаление и происходит отказ печени (острый молниеносный гепатит). Эти пациенты чрезвычайно больны с уже описанными симптомами острого гепатита и дополнительными проблемами спутанности сознания или комы (из-за неспособности печени детоксицировать химические вещества), а также синяками или кровотечениями (из-за недостатка факторов свертывания крови). Фактически до 80% людей с острым молниеносным гепатитом могут умереть в течение нескольких дней или недель; поэтому хорошо, что острый фульминантный гепатит встречается редко. Например, менее чем у 0,5% взрослых с острой инфекцией ВГВ развивается острый фульминантный гепатит. Это еще менее характерно для одного ВГС, хотя становится более частым, когда одновременно присутствуют и ВГВ, и ВГС.
 Хронический гепатит может со временем привести к развитию обширного рубцевания печени (цирроза).
Хронический гепатит может со временем привести к развитию обширного рубцевания печени (цирроза).
У пациентов, инфицированных HBV и HCV, может развиться хронический гепатит. Врачи определяют хронический гепатит как гепатит, который длится более 6 месяцев. При хроническом гепатите вирусы живут и размножаются в печени годами или десятилетиями. По неизвестным причинам иммунная система этих пациентов не может уничтожить вирусы, и вирусы вызывают хроническое воспаление печени. Хронический гепатит может со временем привести к развитию обширного рубцевания печени (цирроза), печеночной недостаточности и рака печени. Печеночная недостаточность вследствие хронического гепатита С является наиболее распространенной причиной трансплантации печени в США. Пациенты с хроническим вирусным гепатитом могут передавать инфекцию другим людям с кровью или биологическими жидкостями (например, через общие иглы, половым путем и нечасто при донорстве органов). а также нечасто путем передачи от матери к новорожденному.
 При подозрении на вирусный гепатит всех типов можно легко диагностировать с помощью анализа крови.
При подозрении на вирусный гепатит всех типов можно легко диагностировать с помощью анализа крови.
Диагноз вирусного гепатита ставится на основании симптомов и физикальных данных, а также анализов крови на ферменты печени, вирусные антитела и вирусные генетические материалы.
Диагноз острого вирусного гепатита часто прост, но диагностика хронического гепатита может быть затруднена. Когда пациент сообщает о симптомах усталости, тошноты, боли в животе, потемнении мочи, а затем развивается желтуха, вероятен диагноз острого вирусного гепатита, который может быть подтвержден анализами крови. С другой стороны, пациенты с хроническим гепатитом, вызванным HBV и HCV, часто не имеют симптомов или имеют только легкие неспецифические симптомы, такие как хроническая усталость. Как правило, у этих пациентов желтуха не возникает до тех пор, пока поражение печени не станет далеко зашедшим. Таким образом, эти пациенты могут оставаться недиагностированными в течение многих лет или десятилетий.
Существует три типа анализов крови для оценки пациентов с гепатитом:ферменты печени, антитела к вирусам гепатита и вирусные белки или генетический материал (вирусная ДНК или РНК).
Ферменты печени :среди наиболее чувствительных и широко используемых анализов крови для оценки пациентов с гепатитом являются ферменты печени, называемые аминотрансферазами. К ним относятся аспартатаминотрансфераза (AST или SGOT) и аланинаминотрансфераза (ALT или SGPT). Эти ферменты обычно содержатся в клетках печени. Если печень повреждена (как при вирусном гепатите), клетки печени выбрасывают ферменты в кровь, повышая уровень ферментов в крови и сигнализируя о повреждении печени.
Нормальный диапазон значений АСТ составляет от 5 до 40 единиц на литр сыворотки (жидкая часть крови), тогда как нормальный диапазон значений АЛТ составляет от 7 до 56 единиц на литр сыворотки. (Эти нормальные уровни могут немного различаться в зависимости от лаборатории.) У пациентов с острым вирусным гепатитом (например, вызванным HAV или HBV) могут развиваться очень высокие уровни АСТ и АЛТ, иногда исчисляемые тысячами единиц на литр. Эти высокие уровни АСТ и АЛТ станут нормальными через несколько недель или месяцев, когда пациенты полностью выздоровеют от острого гепатита. Напротив, у пациентов с хронической инфекцией HBV и HCV, как правило, наблюдаются только слегка повышенные уровни АСТ и АЛТ, но эти отклонения могут сохраняться годами или десятилетиями. Поскольку у большинства пациентов с хроническим гепатитом симптомы отсутствуют (нет желтухи или тошноты), их слегка аномальные ферменты печени часто неожиданно обнаруживаются при рутинных скрининговых анализах крови во время ежегодных медицинских осмотров или страховых медосмотров.
Повышенные уровни АСТ и АЛТ в крови означают только то, что печень воспалена, и повышение может быть вызвано многими агентами, отличными от вирусов гепатита, такими как лекарства, алкоголь, бактерии, грибки и т. д. Чтобы доказать, что вирус гепатита ответственен за при повышенном уровне необходимо исследовать кровь на антитела к каждому из вирусов гепатита, а также на их генетический материал.
Вирусные антитела :Антитела — это белки, вырабатываемые лейкоцитами, которые атакуют захватчиков, таких как бактерии и вирусы. Антитела против вирусов гепатита А, В и С обычно обнаруживаются в крови в течение нескольких недель после заражения, и антитела остаются определяемыми в крови в течение десятилетий после этого. Анализы крови на антитела могут помочь в диагностике как острого, так и хронического вирусного гепатита.
При остром вирусном гепатите антитела не только способствуют эрадикации вируса, но и защищают больного от будущих заражений тем же вирусом, то есть у больного вырабатывается иммунитет. Однако при хроническом гепатите антитела и остальная часть иммунной системы не могут уничтожить вирус. Вирусы продолжают размножаться и высвобождаются из клеток печени в кровь, где их присутствие можно определить путем измерения вирусных белков и генетического материала. Поэтому при хроническом гепатите в крови могут обнаруживаться как антитела к вирусам, так и вирусные белки и генетический материал.
Примеры тестов на вирусные антитела:
Вирусные белки и генетический материал :Примеры тестов на вирусные белки и генетический материал:
Другие тесты :закупорка желчных протоков из-за камней в желчном пузыре или рака иногда может имитировать острый вирусный гепатит. Ультразвуковое исследование может быть использовано для исключения возможности образования камней в желчном пузыре или рака.
 Гепатит А не требует лечения, так как инфекция почти всегда проходит сама по себе. Тошнота является обычным явлением, хотя и преходящим, и важно избегать обезвоживания.
Гепатит А не требует лечения, так как инфекция почти всегда проходит сама по себе. Тошнота является обычным явлением, хотя и преходящим, и важно избегать обезвоживания.
Лечение острого вирусного гепатита и хронического вирусного гепатита различается. Лечение острого вирусного гепатита включает отдых, облегчение симптомов и поддержание адекватного потребления жидкости. Лечение хронического вирусного гепатита включает прием лекарств для уничтожения вируса и принятие мер для предотвращения дальнейшего повреждения печени.
У пациентов с острым вирусным гепатитом начальное лечение заключается в облегчении симптомов тошноты, рвоты и болей в животе (поддерживающая терапия). Особое внимание следует уделять лекарствам или соединениям, которые могут оказывать неблагоприятное воздействие на пациентов с нарушением функции печени (например, ацетаминофен [Тайленол и др.], алкоголь и т. д.). Следует назначать только те лекарства, которые считаются необходимыми, поскольку пораженная печень не способна нормально выводить лекарства, и лекарства могут накапливаться в крови и достигать токсического уровня. Кроме того, избегают седативных средств и «транквилизаторов», поскольку они могут усилить влияние печеночной недостаточности на головной мозг и вызвать вялость и кому. Пациент должен воздерживаться от употребления алкоголя, так как алкоголь токсичен для печени. Иногда необходимо вводить жидкости внутривенно, чтобы предотвратить обезвоживание, вызванное рвотой. Пациентам с сильной тошнотой и/или рвотой может потребоваться госпитализация для лечения и внутривенного введения жидкости.
Острый ВГВ не лечится противовирусными препаратами. Острый ВГС, хотя и редко диагностируемый, можно лечить несколькими препаратами, используемыми для лечения хронического ВГС. Лечение ВГС рекомендуется, прежде всего, для 80% пациентов, у которых не происходит ранняя эрадикация вируса. Лечение приводит к исчезновению вируса у большинства пациентов.
Лечение хронической инфекции гепатита В и гепатита С обычно включает медикаментозное лечение или комбинацию лекарств для эрадикации вируса. Врачи считают, что у правильно отобранных пациентов успешная эрадикация вирусов может остановить прогрессирующее поражение печени и предотвратить развитие цирроза, печеночной недостаточности и рака печени. Алкоголь усугубляет повреждение печени при хроническом гепатите и может привести к более быстрому прогрессированию цирроза. Поэтому больным хроническим гепатитом следует отказаться от употребления алкоголя. Курение сигарет также может усугубить заболевание печени, и его следует прекратить.
Лекарства от хронического гепатита С включают:
Лекарства от хронического гепатита В включают:
Из-за постоянно продолжающихся исследований и разработки новых противовирусных препаратов текущий список лекарств для лечения хронического гепатита В и С, вероятно, будет меняться каждый год. Многие из тех лекарств, которые доступны в настоящее время, редко используются из-за более новых, безопасных и эффективных альтернатив.
Решения относительно лечения хронического гепатита могут быть сложными и должны приниматься гастроэнтерологами, гепатологами (врачами, специально обученными лечению заболеваний печени) или специалистами по инфекционным заболеваниям по нескольким причинам, в том числе:
Кроме того, недавние исследования показали, что комбинация некоторых противовирусных препаратов приводит к излечению (излечению от вируса) многих пациентов с хроническим гепатитом С. Ожидаются дальнейшие исследования и одобрение FDA.
Лечение острого фульминантного гепатита следует проводить в центрах, которые могут выполнять трансплантацию печени, поскольку острый фульминантный гепатит имеет высокую смертность (около 80%) без трансплантации печени.
Профилактика гепатита включает меры по предотвращению контакта с вирусами, использование иммуноглобулина в случае контакта и вакцины. Введение иммуноглобулина называют пассивной защитой, поскольку больному вводят антитела от больных вирусным гепатитом. Вакцинация называется активной защитой, потому что убитые вирусы или неинфекционные компоненты вирусов вводятся для стимуляции организма к выработке собственных антител.
Профилактика вирусного гепатита, как и любой другой болезни, предпочтительнее, чем полагаться на лечение. Принятие мер предосторожности для предотвращения контакта с кровью другого человека (контакт с грязными иглами), спермой (незащищенный секс) и другими телесными выделениями и отходами (фекалии, рвота) поможет предотвратить распространение всех этих вирусов.
Иммунный сывороточный глобулин (ИСГ) представляет собой человеческую сыворотку, содержащую антитела к гепатиту А. ИСГ можно вводить для предотвращения инфекции у лиц, подвергшихся воздействию гепатита А. ИСГ действует сразу после введения, а продолжительность защиты составляет несколько месяцев. ISG обычно назначают лицам, совершающим поездки в регионы мира с высоким уровнем инфицирования гепатитом А, а также близким или бытовым контактам пациентов с инфекцией гепатитом А. ISG is safe with few side effects.
Hepatitis B immune globulin or HBIG (BayHep B), is human serum that contains antibodies to hepatitis B. HBIG is made from plasma (a blood product) that is known to contain a high concentration of antibodies to the hepatitis B surface antigen. If given within 10 days of exposure to the virus, HBIG almost always is successful in preventing infection. Even if given a bit later, however, HBIG may lessen the severity of HBV infection. The protection against hepatitis B lasts for about three weeks after the HBIG is given. HBIG also is given at birth to infants born to mothers known to have hepatitis B infection. In addition, HBIG is given to individuals exposed to HBV because of sexual contact or to healthcare workers accidentally stuck by a needle known to be contaminated with blood from an infected person.
Two hepatitis A vaccines are available in the US, hepatitis A vaccine (Havrix, Vaqta). Both contain inactive (killed) hepatitis A virus. For adults, two doses of the vaccine are recommended. After the first dose, protective antibodies develop in 70% of vaccine recipients within 2 weeks, and almost 100% of recipients by 4 weeks. After two doses of the hepatitis A vaccine, immunity against hepatitis A infection is believed to last for many years.
Individuals at increased risk for acquiring hepatitis A and individuals with chronic liver disease (for example, cirrhosis or chronic hepatitis C) should be vaccinated. Although individuals with chronic liver disease are not at increased risk for acquiring hepatitis A, they can develop serious (sometimes fatal) liver failure if they become infected with hepatitis A and, thus, they should be vaccinated.
Individuals at increased risk of acquiring hepatitis A are:
Some local health authorities or private companies may require hepatitis A vaccination for food handlers.
Because protective antibodies take weeks to develop, travelers to countries where infection with hepatitis A is common should be vaccinated at least 4 weeks before departure. The Centers for Disease Control (CDC) recommends that immunoglobulin be given in addition to vaccination if departure is prior to 4 weeks. Immunoglobulin provides quicker protection than the vaccines, but the protection is short-lived.
For active vaccination, a harmless hepatitis B antigen is given to stimulate the body's immune system to produce protective antibodies against the surface antigen of hepatitis B. Vaccines that are currently available in the U.S. are made (synthesized) using recombinant DNA technology (joining DNA segments). These recombinant hepatitis B vaccines, hepatitis B vaccine (Energix-B and Recombivax-HB) are constructed to contain only that part of the surface antigen that is very potent in stimulating the immune system to produce antibodies. The vaccine contains no viral component other than the surface antigen, and therefore, cannot cause HBV infections. Hepatitis B vaccines should be given in three doses with the second dose 1 to 2 months after the first dose, and the third dose 4 to 6 months after the first dose. For the best results, the vaccinations should be given in the deltoid (shoulder) muscles and not in the buttocks.
Hepatitis B vaccines are 90% effective in healthy adults and 95% in infants, children, and adolescents. Five percent of vaccinated individuals will fail to develop the necessary antibodies for immunity after the three doses. Patients with weakened immunity (such as HIV infection), older patients, and patients undergoing kidney hemodialysis are more likely to fail to respond to the vaccines.
Hepatitis B vaccine is recommended for:
All pregnant women should have a blood test for the antibody to hepatitis B virus surface antigen. Women who test positive for hepatitis B virus (positive hepatitis B surface antigen) risk transmitting the virus to their infants during labor, and, therefore, infants born to mothers with hepatitis B infection should receive HBIG in addition to hepatitis B vaccine at birth. The reason for giving both immunoglobulin and vaccine is that even though hepatitis B vaccine can offer long lasting, active immunity, immunity takes weeks or months to develop. Until active immunity develops, the short-lived, passive antibodies from the HBIG protect the infant.
Unvaccinated individuals exposed to materials infected with hepatitis B (such as healthcare workers stuck by a contaminated needle) will need HBIG in addition to hepatitis B vaccine for the same reason as infants born to mothers with hepatitis B infection.
There is currently no vaccine for hepatitis C. Development of such a vaccine is difficult due to the six different forms (genotypes) of hepatitis C. No vaccine for hepatitis D is available. However, HBV vaccine can prevent an individual not infected with HBV from contracting hepatitis D because hepatitis D virus requires live HBV to replicate in the body.
The prognosis of viral hepatitis for most patients is good; however, this prognosis varies somewhat depending on the infecting virus. For example, those patients who develop chronic hepatitis have a worse prognosis because of the potential to develop cirrhosis, liver failure, liver cancer (hepatocellular carcinoma), and occasionally death. Symptoms of viral hepatitis such as fatigue, poor appetite, nausea, and jaundice usually subside in several weeks to months, without any specific treatment. In fact, virtually all patients with acute infection with HAV and most adults (greater than 95%) with acute HBV recover completely. Complete recovery from viral hepatitis means that:
Unfortunately, not all patients with viral hepatitis recover completely. Five to 10 percent of patients with acute HBV infection and about 75% to 80% of patients with acute HCV infection develop chronic hepatitis. Patients (about 0.5% to 1%) that develop fulminant hepatitis have about an 80% fatality rate. Chronic HCV infections are the leading cause for liver transplants.
Because the liver works to detoxify substances, this task is compromised during acute and chronic viral hepatitis infections. Consequently, avoiding items that may stress the compromised livers function (for example, alcohol, smoking, taking drugs that require liver processing) should be strongly considered by the patient to improve their prognosis.
 Посетите экскурсию:Центр передового опыта в области колоноскопии
Посетите экскурсию:Центр передового опыта в области колоноскопии
 Лекарства для лечения рака, распространившегося на кости
Лекарства для лечения рака, распространившегося на кости
 Ярко-красная кровь в стуле — это серьезно?
Ярко-красная кровь в стуле — это серьезно?
 Есть ли связь между СРК и бесплодием?
Есть ли связь между СРК и бесплодием?
 Инфекции мочевыводящих путей (ИМП) у детей
Инфекции мочевыводящих путей (ИМП) у детей
 Рукавная резекция желудка:чего ожидать в день операции
Рукавная резекция желудка:чего ожидать в день операции
 Заинтересованные регистрации в программе коучинга SIBO
Открыта регистрация интересующей вас программы коучинга SIBO На прошлой неделе я упоминал, что хочу поделиться с вами интересными новостями. Я рад сообщить, что скоро запускаю свою новую коучинговую
Заинтересованные регистрации в программе коучинга SIBO
Открыта регистрация интересующей вас программы коучинга SIBO На прошлой неделе я упоминал, что хочу поделиться с вами интересными новостями. Я рад сообщить, что скоро запускаю свою новую коучинговую
 10 вкусных рецептов рождественского завтрака при SIBO
10 вкусных рецептов рождественского завтрака при SIBO Начните рождественское утро с восхитительных рецептов рождественского завтрака от SIBO. Они достаточно особенные, чтобы быть достойными вашего пр
10 вкусных рецептов рождественского завтрака при SIBO
10 вкусных рецептов рождественского завтрака при SIBO Начните рождественское утро с восхитительных рецептов рождественского завтрака от SIBO. Они достаточно особенные, чтобы быть достойными вашего пр
 Обзор пробиотической добавки GoodBelly
Капсулы GoodBelly Probiotic Supplement — это новейший продукт от GoodBelly, компании, которая продает сокосодержащие напитки с пробиотиками. Капсулы содержат тот же штамм, что и их соки:Lactobacillus
Обзор пробиотической добавки GoodBelly
Капсулы GoodBelly Probiotic Supplement — это новейший продукт от GoodBelly, компании, которая продает сокосодержащие напитки с пробиотиками. Капсулы содержат тот же штамм, что и их соки:Lactobacillus