 Ilustrácia kolonoskopu v hrubom čreve počas postupu kolonoskopie.
Ilustrácia kolonoskopu v hrubom čreve počas postupu kolonoskopie. Kolonoskopia je postup, ktorý umožňuje vyšetrovateľovi (zvyčajne gastroenterológovi) zhodnotiť vnútro hrubého čreva (hrubého čreva alebo hrubého čreva). Kolonoskop je štyri stopy dlhá ohybná trubica s hrúbkou prsta s kamerou a zdrojom svetla na jej špičke. Špička kolonoskopu sa zasunie do konečníka a potom sa pomaly posúva pod kontrolou zraku do konečníka a cez hrubé črevo zvyčajne až do slepého čreva, čo je prvá časť hrubého čreva. Zvyčajne je tiež možné vstúpiť a vyšetriť posledných pár palcov tenkého čreva (terminálne ileum).
O:Práve som absolvoval kolonoskopiu a našli mi dva nerakovinové polypy hrubého čreva a jeden nerakovinový lipóm (predtým žiadne polypy). Kedy by som mal absolvovať ďalšiu kolonoskopiu?
Odpoveď:Lipómy (benígne nádory pozostávajúce z tuku) sú benígne, to znamená, že nie sú rakovinové. Ak je patológ (lekár, ktorý vyšetruje polyp) presvedčený, že polyp je lipóm, nebudú potrebné žiadne ďalšie testy ani dohľad.
Kedy vykonať ďalšiu kolonoskopiu po odstránení dvoch nerakovinových, nelipomatóznych polypov závisí od niekoľkých problémov...
Prečítajte si zvyšok odpovede lekára » Zdraví ľudia s normálnym rizikom rakoviny hrubého čreva by mali podstúpiť kolonoskopiu vo veku 50 rokov a potom každých 10 rokov za účelom odstránenie polypov hrubého čreva skôr, ako sa stanú rakovinovými.
Zdraví ľudia s normálnym rizikom rakoviny hrubého čreva by mali podstúpiť kolonoskopiu vo veku 50 rokov a potom každých 10 rokov za účelom odstránenie polypov hrubého čreva skôr, ako sa stanú rakovinovými. Kolonoskopia môže byť vykonaná z rôznych dôvodov. Prevažná väčšina kolonoskopií sa vykonáva v rámci skríningových programov na diagnostiku rakoviny hrubého čreva. Ak sa to robí z iných dôvodov, najčastejšie sa to robí na vyšetrenie príčiny
Jednotlivcom s predchádzajúcou anamnézou polypov alebo rakoviny hrubého čreva a určitým jednotlivcom s rodinnou anamnézou niektorých typov rakoviny hrubého čreva alebo iných typov rakoviny hrubého čreva, ktoré môžu súvisieť s rakovinou hrubého čreva (ako sú polypy hrubého čreva), možno odporučiť pravidelné kolonoskopie, pretože ich riziká sú vyššie v prípade polypov alebo rakoviny hrubého čreva.
Ako často by ste mali absolvovať kolonoskopiu, závisí od stupňa rizika rakoviny a od abnormalít zistených pri predchádzajúcich kolonoskopiách. Jedným zo všeobecne akceptovaných odporúčaní bolo, že aj zdraví ľudia s normálnym rizikom rakoviny hrubého čreva by mali podstúpiť kolonoskopiu vo veku 50 rokov a potom každých 10 rokov s cieľom odstrániť polypy hrubého čreva skôr, ako sa stanú rakovinou.
 Pacienti dostanú podrobné pokyny o prípravku na čistenie. Vo všeobecnosti to pozostáva z vypitia veľkého objemu špeciálneho čistiaceho roztoku alebo niekoľkodňovej čistej tekutej stravy a laxatív alebo klystírov pred vyšetrením.
Pacienti dostanú podrobné pokyny o prípravku na čistenie. Vo všeobecnosti to pozostáva z vypitia veľkého objemu špeciálneho čistiaceho roztoku alebo niekoľkodňovej čistej tekutej stravy a laxatív alebo klystírov pred vyšetrením. Ak má byť postup úplný a presný, hrubé črevo musí byť úplne vyčistené a existuje niekoľko rôznych príprav na kolonoskopiu. Pacienti dostanú podrobné pokyny o prípravku na čistenie. Vo všeobecnosti to pozostáva z vypitia veľkého objemu špeciálneho čistiaceho roztoku alebo niekoľkodňovej čistej tekutej stravy a laxatív alebo klystírov pred vyšetrením. Tieto pokyny by sa mali dodržiavať presne tak, ako je to predpísané, inak môže byť postup neuspokojivý (vizualizácia sliznice hrubého čreva môže byť zakrytá zvyškovou stolicou) a môže sa musieť zopakovať, alebo sa namiesto neho musí vykonať menej presný alternatívny test .
Môžete tiež dostať pokyny, aby ste sa niekoľko dní pred zákrokom vyhýbali určitým jedlám, ako sú napríklad vláknité jedlá, jedlá so semenami alebo červené želé.
 Najlepšie je, ak je kolonoskop informovaný o všetkých aktuálnych predpisovaných a voľnopredajných liekoch. Produkty aspirínu, riedidlá krvi, ako je warfarín (Coumadin), lieky na artritídu, inzulín a prípravky železa sú príkladmi liekov, ktoré môžu vyžadovať špeciálne pokyny.
Najlepšie je, ak je kolonoskop informovaný o všetkých aktuálnych predpisovaných a voľnopredajných liekoch. Produkty aspirínu, riedidlá krvi, ako je warfarín (Coumadin), lieky na artritídu, inzulín a prípravky železa sú príkladmi liekov, ktoré môžu vyžadovať špeciálne pokyny. Väčšina liekov by mala pokračovať ako zvyčajne, ale niektoré môžu interferovať s vyšetrením. Najlepšie je, ak je kolonoskop informovaný o všetkých aktuálnych liekoch na predpis a voľnopredajných. Produkty aspirínu, riedidlá krvi, ako je warfarín (Coumadin), lieky na artritídu, inzulín a prípravky železa sú príkladmi liekov, ktoré môžu vyžadovať špeciálne pokyny. Kolonoskopista bude tiež chcieť vedieť o alergiách pacienta a akýchkoľvek iných závažných ochoreniach. Kolonoskopista by mal byť upozornený, ak v minulosti pacienti potrebovali antibiotiká pred chirurgickým alebo stomatologickým zákrokom na prevenciu infekcií.
 Sestra pripravuje pacienta pred kolonoskopickým postupom.
Sestra pripravuje pacienta pred kolonoskopickým postupom. Pred kolonoskopiou sa začnú podávať tekutiny do žily a pacient je umiestnený na monitore na nepretržité sledovanie srdcového rytmu a krvného tlaku, ako aj kyslíka v krvi. Lieky (sedatíva) sa zvyčajne podávajú intravenóznou linkou, aby sa pacient stal ospalým a uvoľneným a aby sa znížila bolesť. V prípade potreby môže pacient počas procedúry dostať ďalšie dávky liekov. Kolonoskopia často vyvoláva pocit tlaku, kŕčov a nadúvania v bruchu; s pomocou liekov je však vo všeobecnosti dobre tolerovaný a zriedkavo spôsobuje silnú bolesť.
Pacienti budú ležať na ľavom boku alebo chrbte, keď sa kolonoskop pomaly posúva. Akonáhle sa dosiahne špička hrubého čreva (cékum) alebo posledná časť tenkého čreva (terminálne ileum), kolonoskop sa pomaly vytiahne a výstelka hrubého čreva sa dôkladne vyšetrí. Kolonoskopia zvyčajne trvá 15 až 60 minút. Ak z nejakého dôvodu nie je možné zobraziť celé hrubé črevo, lekár sa môže rozhodnúť neskôr znova skúsiť kolonoskopiu s inou prípravou čreva alebo bez nej alebo sa môže rozhodnúť nariadiť röntgenové vyšetrenie alebo CT hrubého čreva.
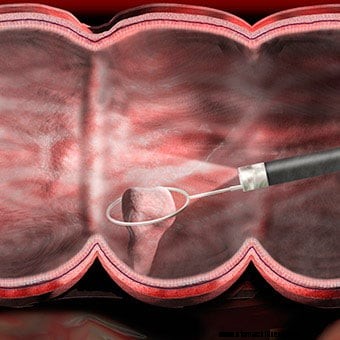 Obrázok ukazuje odstránenie polypu počas kolonoskopie.
Obrázok ukazuje odstránenie polypu počas kolonoskopie. Ak je potrebné lepšie vyhodnotiť abnormálnu oblasť, môžete cez kanál v kolonoskope prejsť bioptickou kliešťou a získať biopsiu (vzorku tkaniva). Biopsia sa odovzdá patologickému laboratóriu na vyšetrenie pod mikroskopom patológom. Pri podozrení na infekciu je možné získať biopsiu na kultiváciu baktérií (a príležitostne vírusov alebo húb) alebo vyšetrenie pod mikroskopom na parazity. Ak sa kolonoskopia vykonáva z dôvodu krvácania, je možné identifikovať miesto krvácania, získať vzorky tkaniva (ak je to potrebné) a krvácanie kontrolovať niekoľkými spôsobmi. Mali by tam byť polypy (benígne výrastky, ktoré sa môžu stať rakovinovými), takmer vždy sa dajú odstrániť kolonoskopom? Odstránenie týchto polypov je dôležitou metódou prevencie rakoviny hrubého čreva a konečníka, hoci veľká väčšina polypov je benígna a nestanú sa rakovinovými. Žiadny z týchto dodatočných postupov zvyčajne nespôsobuje bolesť. Biopsie sa odoberajú z mnohých dôvodov a nemusia nevyhnutne znamenať podozrenie na rakovinu.
 Lekár, ktorý s pacientom skúma výsledky kolonoskopie.
Lekár, ktorý s pacientom skúma výsledky kolonoskopie. Pacienti budú držaní v pozorovacej oblasti hodinu alebo dve po kolonoskopii, kým účinky liekov, ktoré im boli podané, nevymiznú. Ak pacienti pred alebo počas kolonoskopie dostali sedatíva, nemusia šoférovať, aj keď sa cítia byť ostražití. Niekto iný ich musí odviezť domov, pretože ich reflexy a úsudok môžu byť po zvyšok dňa narušené, takže nie je bezpečné viesť vozidlo, obsluhovať stroje alebo robiť dôležité rozhodnutia. Ak majú pacienti nejaké kŕče alebo nadúvanie, môže sa to rýchlo zmierniť prechodom plynov a po návrate domov by mali byť schopní jesť. Po odstránení polypov alebo určitých iných manipuláciách môže byť strava alebo aktivity pacientov na krátky čas obmedzené.
Pred odchodom pacienta z koloskopického oddelenia je možné nálezy s pacientom prediskutovať. Niekedy však môže byť na konečnú diagnózu potrebné počkať na mikroskopickú analýzu bioptických vzoriek, ktorá zvyčajne trvá niekoľko dní.
 Kolonoskopia je najlepšou dostupnou metódou na detekciu, diagnostiku a liečbu abnormalít v hrubom čreve.
Kolonoskopia je najlepšou dostupnou metódou na detekciu, diagnostiku a liečbu abnormalít v hrubom čreve. Komplikácie kolonoskopie sú zriedkavé a zvyčajne menšie, ak ich vykonávajú lekári, ktorí boli špeciálne vyškolení a majú skúsenosti s kolonoskopiou.
Krvácanie sa môže vyskytnúť v mieste biopsie alebo odstránenia polypov, ale krvácanie je zvyčajne malé a samovoľne obmedzené alebo môže byť kontrolované kolonoskopom. Je celkom nezvyčajné vyžadovať transfúzie alebo chirurgický zákrok na postkolonoskopické krvácanie. Ešte menej častou komplikáciou je perforácia alebo pretrhnutie steny hrubého čreva, ale ani tieto perforácie nemusia vyžadovať chirurgický zákrok.
Ďalšími potenciálnymi komplikáciami sú reakcie na použité sedatíva, lokalizované podráždenie žily, do ktorej boli injekčne podané lieky (zanechanie citlivej hrčky trvajúcej deň alebo dva), alebo komplikácie z existujúceho ochorenia srdca alebo pľúc. Výskyt všetkých týchto komplikácií je spolu menej ako 1 %.
Aj keď sú tieto komplikácie zriedkavé, je dôležité, aby pacienti rozpoznali včasné príznaky komplikácií, aby sa mohli vrátiť k svojmu lekárovi alebo na pohotovosť. Kolonoskopista, ktorý kolonoskopiu vykonal, by mal byť kontaktovaný, ak pacient spozoruje silnú bolesť brucha, rektálne krvácanie viac ako pol šálky alebo horúčku a zimnicu.
Kolonoskopia je najlepšou dostupnou metódou na detekciu, diagnostiku a liečbu abnormalít v hrubom čreve. Alternatívy ku kolonoskopii sú dosť obmedzené. Báriový klystír je menej presný test, ktorý sa vykonáva pomocou röntgenových lúčov. Abnormality vynecháva častejšie ako kolonoskopia a ak sa zistí abnormalita, stále môže byť potrebná kolonoskopia na biopsiu alebo odstránenie abnormality. Niekedy je abnormalita alebo lézia zistená báriovým klystírom vlastne stolicou alebo zvyškom potravy v nedostatočne vyčistenom hrubom čreve. Potom môže byť potrebná kolonoskopia na objasnenie povahy lézie. Flexibilná sigmoidoskopia je obmedzené vyšetrenie, ktoré využíva kratší kolonoskop a vyšetruje len poslednú tretinu hrubého čreva.
 Z dôvodu obmedzení virtuálna kolonoskopia nenahradila kolonoskopiu ako primárny skríningový nástroj pre jedincov so zvýšeným rizikom polypov alebo rakoviny hrubého čreva.
Z dôvodu obmedzení virtuálna kolonoskopia nenahradila kolonoskopiu ako primárny skríningový nástroj pre jedincov so zvýšeným rizikom polypov alebo rakoviny hrubého čreva. Alternatívou ku kolonoskopii je virtuálna kolonoskopia. Virtuálna kolonoskopia je technika, ktorá využíva CT skenovanie na získanie obrázkov hrubého čreva, ktoré sú podobné zobrazeniam hrubého čreva získaným priamym pozorovaním prostredníctvom kolonoskopie. Obrázky sú vytvorené pomocou CT obrázkov, takže nereprezentujú skutočné obrázky. Sú to virtuálne obrázky.
V rámci prípravy na virtuálnu kolonoskopiu sa deň pred vyšetrením vyčistí hrubé črevo pomocou laxatív. Počas vyšetrenia sa do konečníka zavedie hadička, ktorá sa používa na vstreknutie vzduchu do hrubého čreva. CT skeny sa potom uskutočnia s nafúknutým hrubým črevom a skeny sa analyzujú a manipulujú tak, aby vytvorili virtuálny obraz hrubého čreva. Pri správnom vykonávaní môže byť virtuálna kolonoskopia účinná. Dokáže dokonca nájsť polypy, ktoré sa „skrývajú“ za záhybmi, ktoré občas kolonoskopia vynechá.
Napriek tomu má virtuálna kolonoskopia niekoľko obmedzení.
Kvôli týmto obmedzeniam virtuálna kolonoskopia nenahradila kolonoskopiu ako primárny skríningový nástroj pre jednotlivcov so zvýšeným rizikom polypov alebo rakoviny hrubého čreva. V súčasnosti je to možnosť pre jedincov s normálnym rizikom polypov a rakoviny hrubého čreva, ktorí nemôžu alebo nechcú podstúpiť kolonoskopiu.
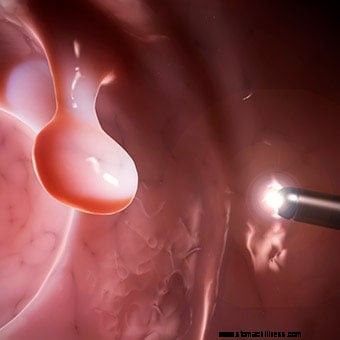 Obrázky s vysokým rozlíšením, ktoré umožňujú lepšiu detekciu plochých lézií, sa stali štandardom na väčšine kolonoskopov. Zväčšenie obrázkov môže tiež zlepšiť detekciu lézií.
Obrázky s vysokým rozlíšením, ktoré umožňujú lepšiu detekciu plochých lézií, sa stali štandardom na väčšine kolonoskopov. Zväčšenie obrázkov môže tiež zlepšiť detekciu lézií. V kolonoskopii existuje niekoľko noviniek. Väčšina z nich sa zameriava na zlepšenie detekcie ťažko viditeľných lézií - malých (napríklad malých polypov) a plochých - ako aj na schopnosť určiť v čase kolonoskopie, či polypy a lézie potrebujú na biopsiu alebo odstránenie, pretože môžu obsahovať premalígne alebo malígne tkanivo. Je to dôležité, pretože mnohé z týchto lézií nie sú premalígne alebo malígne a ich odstraňovanie a posielanie na mikroskopické vyšetrenie sa vynakladá zbytočne veľa času a peňazí.
Snímky s vysokým rozlíšením, ktoré umožňujú lepšiu detekciu plochých lézií, sa stali štandardom väčšiny kolonoskopov. Zväčšenie obrázkov môže tiež zlepšiť detekciu lézií.
Úzkopásmové zobrazovanie využíva špeciálnu vlnovú dĺžku svetla, ktorá zvýrazňuje vzor drobných krvných ciev, ktoré ležia tesne pod výstelkou hrubého čreva. Vzor týchto ciev je odlišný v normálnom, premalígnom a malígnom tkanive. Určenie vzoru umožňuje ľahšiu identifikáciu lézií, najmä premalígnych a malígnych plochých lézií, a tiež umožňuje rozhodnúť, či sa lézia má alebo nemá vykonať biopsiu alebo odstrániť v čase kolonoskopie bez čakania na výsledky mikroskopické vyšetrenie.
Chromoendoskopia využíva farbivá (škvrny), ktoré sa nastriekajú na výstelku hrubého čreva, aby odlíšili normálnu výstelku od neoplastických (benígnych, premalígnych a malígnych) tkanív a určili, ktoré lézie by sa mali odstrániť alebo vykonať biopsiu.
Fluorescenčná endoskopia využíva chemikálie označené fluoresceínom buď nastriekané na výstelku hrubého čreva alebo injikované intravenózne. Chemikálie sú absorbované abnormálnymi bunkami (premalígnymi a malígnymi) výstelky hrubého čreva viac ako normálne bunky a špeciálne osvetlenie robí oblasti abnormálnych buniek jasnejšie, aby ich bolo možné odobrať alebo úplne odstrániť. Konfokálna laserová endoskopia využíva určitú vlnovú dĺžku svetla, ktorá preniká výstelkou fluoresceínom zafarbeného hrubého čreva na niekoľko milimetrov. Abnormálne bunky môžu byť identifikované jasnejšie ako pri farbení samotným fluoresceínom.
Existujú dokonca aj kolonoskopy a príslušenstvo, ktoré umožňuje okrem antegrádneho pohľadu z hrotu kolonoskopu aj retrográdny pohľad na hrubé črevo. Snímky sa teda získavajú v dvoch, 180-stupňových opačných smeroch, aby sa identifikovali lézie, ktoré by sa mohli skrývať za záhybmi vo výstelke hrubého čreva, ktoré by štandardný kolonoskop s predným pohľadom prehliadol. Existujú dokonca pokusy o vývoj samoposuvného kolonoskopu.
Väčšina týchto novších kolonoskopických techník, s výnimkou zobrazovania s vysokým rozlíšením, nie je štandardná. Ktoré z nich sa nakoniec ukážu ako cenný doplnok kolonoskopie, sa ešte musí určiť.
Nakoniec, magnetická rezonancia (MRI) sa môže použiť na vyšetrenie hrubého čreva podobným spôsobom ako virtuálna kolonoskopia CT. Hlavnou výhodou MRI je, že nie je vystavená žiareniu; inak sú obmedzenia podobné ako pri virtuálnej kolonoskopii CT.
 Vedci dúfajú, že krvný test, ktorý presne diagnostikuje fibromyalgiu, bude k dispozícii do piatich rokov
Vedci zo Štátnej univerzity v Ohiu majú dôkaz, že vzorky krvi môžu spoľahlivo odhaliť fibromyalgiu, choroba, ktorá je často nesprávne diagnostikovaná kvôli svojim všeobecným symptómom, ktoré charakter
Vedci dúfajú, že krvný test, ktorý presne diagnostikuje fibromyalgiu, bude k dispozícii do piatich rokov
Vedci zo Štátnej univerzity v Ohiu majú dôkaz, že vzorky krvi môžu spoľahlivo odhaliť fibromyalgiu, choroba, ktorá je často nesprávne diagnostikovaná kvôli svojim všeobecným symptómom, ktoré charakter
 Západná strava môže zvýšiť riziko „smrteľnej sepsy“,
varujú odborníci Nový výskum uskutočnený na Štátnej univerzite v Portlande naznačuje, že západná strava môže zvýšiť riziko závažnej sepsy a úmrtnosti na infekciu. hurricanehank | Shutterst
Západná strava môže zvýšiť riziko „smrteľnej sepsy“,
varujú odborníci Nový výskum uskutočnený na Štátnej univerzite v Portlande naznačuje, že západná strava môže zvýšiť riziko závažnej sepsy a úmrtnosti na infekciu. hurricanehank | Shutterst
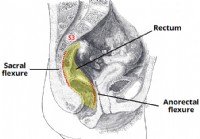 Rectum
1 Anatomická štruktúra 2 anatomické vzťahy 2.1 Predná 2.2 Zadné 3 Neurovaskulárne zásobovanie 4 Lymfatická drenáž 5 Klinická relevancia – Digitálne rektálne vyšetrenie rektum je najvzdialenejším s
Rectum
1 Anatomická štruktúra 2 anatomické vzťahy 2.1 Predná 2.2 Zadné 3 Neurovaskulárne zásobovanie 4 Lymfatická drenáž 5 Klinická relevancia – Digitálne rektálne vyšetrenie rektum je najvzdialenejším s