retrospectiva de recuperación mejorada después de la cirugía en cirugía gástrica: un estudio retrospectivo
Resumen Antecedentes
mejorada de recuperación después de los programas de cirugía (ERAS) han informado de que se viable y útil para mantener la función fisiológica y facilitar la recuperación después de la cirugía colorrectal. La viabilidad de este tipo de programas en la cirugía gástrica sigue sin estar clara. Este estudio evaluó si un programa ERAS es factible en pacientes que se someten a cirugía gástrica.
Métodos
Los sujetos fueron pacientes que se sometieron a cirugía gástrica entre junio de 2009 y febrero de 2011 en el Departamento de Cirugía Gastrointestinal, Kanagawa Centro de Cáncer. Recibieron tratamiento perioperatorio de acuerdo con un programa de ERAS. Todos los datos fueron recuperados de forma retrospectiva. El criterio de valoración principal fue la incidencia de complicaciones postoperatorias. El criterio de valoración secundario fue la evolución postoperatoria.
Resultados
Se estudiaron un total de 203 pacientes. De acuerdo con la clasificación de Clavien-Dindo, la incidencia de ≥ grado 2 complicaciones postoperatorias fue del 10,8% y la de grado ≥ 3 complicaciones fue del 3,9%. Casi todos los pacientes no requieren de retardo de la harina de step-up (95,1%). Sólo 6 pacientes (3,0%) fueron sometidos a reintervención. La estancia postoperatoria media fue de 9 días. Sólo 4 pacientes (2,0%) requirieron readmisión. No hubo mortalidad.
Conclusiones
Nuestros resultados sugieren que nuestro programa ERAS es factible en pacientes que se someten a cirugía gástrica.
Palabras clave
recuperación mejorada después de la gastrectomía El cáncer gástrico cirugía de viabilidad postoperatorio complicaciones del fondo gástrico
el cáncer es la segunda causa principal de muerte relacionada con el cáncer en todo el mundo [1]. La resección quirúrgica completa desempeña el papel más importante en la cura del cáncer gástrico; Sin embargo, la cirugía para el cáncer gástrico sigue siendo un procedimiento de alto riesgo con el estrés clínicamente significativa postoperatoria, complicaciones y secuelas. La morbilidad y la mortalidad de la gama gastrectomía radical de 9.1-46.0% y 0-13%, respectivamente [2-7].
Recuperación mejorada después de que se han propuesto programas de cirugía (ERAS) para mantener la función fisiológica y facilitar la recuperación postoperatoria [8] . En los siguientes estudios, se consideró ERAS para reducir las tasas de morbilidad, acortar la estancia hospitalaria [9-11]. ERAS programas tienen muchos elementos, incluyendo la educación preoperatoria, la carga de carbohidratos preoperatoria, la omisión de la preparación intestinal, la analgesia epidural y sin opioides, la alimentación enteral postoperatoria temprana, la movilización precoz de los pacientes, y la profilaxis de trombosis. En la cirugía colorrectal, varios estudios han informado de que los programas de ERAS son factibles y útiles [9-11].
Previamente demostrado que un protocolo ERAS es útil en pacientes que se someten a una gastrectomía radical electiva [12]. Otros estudios han informado de que los programas de épocas o cirugía de la vía rápida en la cirugía gástrica pueden acelerar la rehabilitación postoperatoria [13-18]. Sin embargo, el número de pacientes evaluados en estos estudios era pequeño. Además, algunos estudios encontraron que la incidencia de algunas complicaciones postoperatorias, especialmente náuseas, vómitos e íleo postoperatorio, tendió a ser mayor en el grupo ERAS que en el grupo convencional, lo que sugiere que los programas de ERAS podría aumentar el riesgo de algunas complicaciones después gástrica cirugía. Debido a estos resultados controvertidos, es necesario confirmar la viabilidad de los programas de épocas de la cirugía gástrica. México La presente estudio fue evaluar si un programa ERAS era factible en más de 200 pacientes que se sometieron a cirugía gástrica. Se hizo hincapié en las complicaciones gastrointestinales postoperatorias.
Métodos Los pacientes
Entre junio de 2009 y febrero de 2011, un total de 256 pacientes con cáncer gástrico se sometieron a cirugía en el Departamento de Cirugía Gastrointestinal, Kanagawa Centro de Cáncer. Los criterios de inclusión para este estudio fueron: (1) una confirmación histológica de diagnóstico de adenocarcinoma de estómago y (2) la recepción de la gastrectomía distal electiva o gastrectomía total con linfadenectomía. Se excluyeron los pacientes que recibieron antes de la operación de cualquier quimioterapia o radioterapia. También se excluyeron los pacientes que fueron sometidos a una gastrectomía proximal o asistida por laparoscopia gastrectomía total debido a que estos procedimientos no son estándar en Japón y se utilizan principalmente en los pacientes incluidos en los ensayos clínicos. Estas mismas cirugías no han sido confirmadas seguro y factible todavía. MyBestPlay Todos los pacientes recibieron tratamiento perioperatorio de acuerdo con nuestro programa ERAS. Las operaciones fueron realizadas por el mismo equipo de cirujanos (tres y cuatro especialistas capacitados). En principio, los pacientes con un diagnóstico preoperatorio de enfermedad en estadio I recibieron la cirugía laparoscópica con disección D1 +, y los otros recibieron la cirugía abierta con la disección D2 [19].
Programa ERAS
En su revisión Cochrane, Spanjersberg et al
. respecto ERAS protocolos como programas que incluyen 7 o más de 17 artículos ERAS [10]. Nuestro programa ERAS incluye 13 artículos.
Preoperatoria
asesoramiento preoperatorio se llevó a cabo en la consulta externa antes de la hospitalización y en la sala después de la admisión. Los pacientes podían comer una dieta normal hasta la cena del día antes de la cirugía. El óxido de magnesio y un Nuevo Lecicarbon
® supositorio (Zeria Pharmaceutical Co., Ltd., Tokio, Japón) fueron administrados en el día antes de la cirugía (Tabla 1) .Tabla 1 Hora tabla del programa ERAS modificado día
Operativo
-1
0 1
2 3
4 5
6 7
asesoramiento preoperatorio
asesoramiento preoperatorio se llevó a cabo en la consulta externa antes de la hospitalización y en la sala después de la admisión.
pre-medicación
pacientes no reciben ninguna sedación.
la ingesta oral
dieta normal hasta la medianoche
solución de hidratación oral (OS-1®) 3 h antes de la cirugía
Beba agua y la nutrición suplemento oral (Soportar Liquid)
dieta líquida (3 escalones para llegar a una dieta blanda cada 2 días)
preparación intestinal
1 g de óxido de magnesio y un supositorio Nueva Lecicarbon®
anestesia y analgésicos
Combinación de la analgesia epidural (TH7-11) y la anestesia general durante una operación
infusión epidural torácica continua de analgésicos después de la cirugía
→
Extracción catéter epidural
no esteroide antiinflamatorio por vía intravenosa después de la cirugía dos veces al día
→
el paracetamol tres veces al día por vía oral
→
→ →
Escurrir y NGT
Sin desagüe en gastrectomía distal, uno o dos desagües de gastrectomía total
Extracción de drenaje (s): perfil del NGT fue eliminado inmediatamente después de la cirugía
catéter urinario
Extracción
ADL
animar a sentarse fuera de la cama durante más de 6 horas de
animar a caminar la longitud de la sala
→
→ →
→ →
Antithromboprophylaxis
Ninguno
inyección subcutánea de agente antitrombótico (enoxaparina sódica o fondaparinux)
→ →
Ninguno
→ →
de rayos X y exámenes de sangre.
○
○ ○
(Marque creiteria de descarga): perfil del NGT: Sonda nasogástrica, ADL:. la actividad de la vida diaria
perioperatoria
pacientes, con exclusión de los que tenían obstrucción gástrica con una producción disminuida, podría tomar dos 500- botellas de plástico ml de OS-1 ® (2,5% de hidratos de carbono, Otsuka Pharmaceutical, Tokushima, Japón) 3 h antes de la cirugía. La premedicación no se administró. Anestesia consistía en una combinación de analgesia epidural (Th 7-11) y la anestesia general. En principio, no se utilizó ningún desagüe en gastrectomía distal, y una o dos desagües se utilizaron en gastrectomía total. La sonda nasogástrica se retira inmediatamente después de la cirugía (Tabla 1): perfil del postoperatorio
día de la cirugía:. Se dio una infusión epidural torácica continua de analgésicos durante 2 días después de la cirugía. Para prevenir el dolor postoperatorio, un fármaco anti-inflamatorio no esteroide (50 mg cefuroxima flurbiprofeno), se administró por vía intravenosa dos veces al día después de la cirugía hasta la reanudación de la ingesta oral. día del postoperatorio (POD) 1: se alentó a los pacientes para sentarse fuera de la cama durante más de 6 horas. POD 2: La ingesta oral se inició con agua y una lata de suplemento de la nutrición por vía oral (250 ml Asegúrese de líquido ®, Abbott Japan Co., Ltd., Tokio, Japón). Después de la reanudación de la ingesta oral, se administró 300 mg de paracetamol por vía oral tres veces al día. Los pacientes se les anima a caminar a lo largo de la sala. Se inyectó un agente antitrombótico (enoxaparina sódica 2 000 UI dos veces al día o fondaparinux 2,5 mg al día) durante 2 días 6 h después de la retirada del catéter epidural. POD 3: Los pacientes comenzó a comer alimentos blandos y se acercó a una alimentación regular cada 2 días (3 pasos). Los criterios de alta fueron los siguientes:. Alivio adecuado del dolor, la ingesta de dieta blanda, volver al nivel de la movilidad preoperatoria, y los datos de laboratorio normales en el POD 7 (Tabla 1): perfil del ERAS El programa evaluado en el presente estudio fue desarrollado por un equipo de cirujanos y anestesiólogos que trabajan en estrecha colaboración con un comité de control de seguridad de datos (CMSD). La auditoría viabilidad y la seguridad se completó por la CMSD en septiembre de 2009, cuando 50 pacientes habían sido tratados de acuerdo con el programa de ERAS. Nuestro programa ERAS en la práctica fue aprobado tanto por el comité de vía clínica institucional y el CMSD. Este estudio, un análisis retrospectivo, se han realizado con la aprobación de la junta de revisión institucional del Centro de Cáncer de Kanagawa. El consentimiento informado para el programa ERAS y el uso de la fecha clínico sin información de identificación personal se tomaron antes (puntos finales) de la cirugía.
La recolección de datos
Todos los datos fueron recuperados retrospectivamente a partir de la base de datos de los pacientes y las historias clínicas. El criterio de valoración principal fue la incidencia de complicaciones postoperatorias. Las complicaciones se definieron como ≥ grado 2 según la clasificación complicaciones Clavien-Dindo dentro de los 30 días después de la cirugía [20]. Las variables secundarias fueron los resultados postoperatorios como el inicio de la marcha, el inicio de la ingesta oral, el inicio de flatos, el inicio de la defecación, el retraso de la harina de step-up, reoperación, la estancia hospitalaria postoperatoria, la readmisión, y la mortalidad. Nos retrasamos comida elevador si el paciente comió 40 por ciento o menos de las comidas durante 2 días.
Hallazgos patológicos se clasificaron de acuerdo con el 7 ª edición de la UICC-TNM [21]. Los datos continuos se expresan como mediana (rango).
Resultados
Un total de 203 pacientes fueron estudiados.
características de los pacientes
Había 133 hombres y 70 mujeres. Diez de los pacientes diagnosticados de adenocarcinoma de no tener otro tipo de cáncer o de forma simultánea, dieciséis pacientes recibieron quimioterapia preoperatoria, Veintidós pacientes sometidos a una gastrectomía total asistida por laparoscopia, se excluyeron cuatro pacientes sometidos a una gastrectomía total remanente, y un paciente sometido a la gastrectomía proximal. La mediana de edad fue de 67 años (32-84). Grado de actividad era buena en la mayoría de los pacientes. La media del índice de masa corporal (IMC) fue de 22,2 (16.2-31.4) (Tabla 2) 2 .table características clinicopatológicas
Los pacientes (N = 203)
Edad (años) *
67 (32-84)
Sexo Masculino
133
(65,5%)
Mujer
70 gratis (34,5%)
IMC (kg /m2) *
22,2 (16,2-31,4)
ECOG-PS 0
177 gratis (87,2%)
1 | 26 gratis (12,8%)
2 0
gratis (0,0%)
ASA-PS
I
99 gratis (48,8%)
II
103 gratis (50,7%)
III
1 | (0,5%)
Procedimiento
Abra gastrectomía distal
67 gratis (33,0%)
gastrectomía distal asistida por laparoscopia
76
(37,4%)
Abra gastrectomía total
60 gratis (29,6%)
disección de ganglios linfáticos
D1, D1 +
120 gratis (59,1%)
D2
83 gratis (40,9%) Reconstrucción
Billroth I
116 gratis (57,1%)
Billroth II
4 de (2,0%)
Roux- en Y
83 gratis (40,9%)
la resección de órganos combinado
sí
34 gratis (16,7%)
sin
169 gratis (83,3%)
El tiempo de funcionamiento (min.) *
179 (80-577)
Sangrado (ml) *
110 (0-1620)
T
categorías T1
121
(59,6%)
T2
27 gratis (13,3%)
T3 página 19 gratis (9,4%)
T4
36 gratis (17,7%)
categorías N
N0
131 gratis (64,5%)
N1
22 gratis (10,8%)
N2 página 19 gratis (9,4%)
N3
31 gratis (15,3%)
Etapa (UICC TNM 7º)
I
128
(63,1%) guía II
35
(17,2%)
III
31 gratis (15,3%)
IV página 9 gratis (4,4%)
IMC; índice de masa corporal, ECOG-PS; estado del Eastern Cooperative Oncology Group rendimiento, ASA-PS; American Society of Anesthesiologists estado físico, * mediana (rango).
procedimientos quirúrgicos
La cirugía laparoscópica se realizó en 76 pacientes (37,4%), y la gastrectomía total en 60 pacientes (29,6%). 83 pacientes (40,9%) fueron sometidos a disección de ganglios linfáticos D2. Combinado de resección de órganos se realizó en 34 pacientes, entre los cuales 29 (85,3%) fueron sometidos a esplenectomía, además, (incluyendo pancreático-esplenectomía en 1 paciente). Billroth I reconstrucción se realizó en 116 (57,1%) pacientes, y la reconstrucción de Roux-en-Y se hizo en 83 (40,9%). El tiempo de operación promedio fue de 179 (80-577) minutos. La pérdida de sangre media estimada fue de 110 se confirmó (0-1620) ml (Tabla 2).
Características patológicas
temprana del cáncer gástrico (T1) en 121 pacientes (59,6%). 131 pacientes (64,5%) tenían ninguna evidencia de metástasis en los ganglios linfáticos. etapa final de la enfermedad fue la etapa I en 128 pacientes (63,1%), etapa II en 35 (17,2%), fase III en 31 (15,3%), y la etapa IV en 9 (4,4%) (Tabla 2).
Complicaciones y la evolución postoperatoria del tour 2 o superior complicaciones desarrollaron en 23 (11,3%) pacientes, y grado 3 o más complicaciones desarrolladas en 8 (3,9%). dehiscencia de la anastomosis ocurrió en 3 pacientes (1,5%), íleo en 2 pacientes (1,0%), y la estenosis de la anastomosis en 2 pacientes (1,0%). La incidencia de ≥ grado 2 complicaciones en los pacientes que se sometieron a gastrectmy distal abierto, gastrectomía distal asistida por laparoscopia o abierta gastrectomía total fueron 1,9%, 3,4% o 5,4%, respectivamente (p = 0,069). La incidencia de ≥ grado 2 complicaciones en los pacientes que se sometieron a D1 o D1 + disección fue del 5,8%, en comparación con un 18,1% en los pacientes que se sometieron a la disección D2 (p = 0,010). Los inicios de la mediana de la ingesta oral, el flato, y la defecación eran POD 2 (1-5), 2 (0-5), y 4 (2-9), respectivamente. El horario de paso para las comidas se retrasó en 10 (4,9%) pacientes. Cinco de estos pacientes (2,4%) tenían oral inadecuada de calorías o la ingesta de líquidos debido a las náuseas o vómitos. La reintervención se realizó en 6 (3,0%) pacientes. Las razones de reoperación fueron fuga del muñón duodenal en 2 pacientes, la fuga de la anastomosis gastroduodenal en 1, obstrucción intestinal en 1, estenosis anastomótica en 1, y en piotórax 1. La estancia postoperatoria media fue de 9 (7-53) días . 4 (2,0%) pacientes fueron readmitidos dentro de los 30 días después de la cirugía. Las razones para la readmisión fueron ascitis, fiebre, falta de ingesta oral y la infección del sitio quirúrgico en 1 paciente cada uno. No hubo mortalidad. Ningún paciente tuvo neumonía postoperatoria o sustitución requerida de una sonda nasogástrica, con excepción de 3 pacientes con íleo postoperatorio (Tablas 3 y 4) .table 3 Complicaciones
clasificación Clavien-Dindo
≥grade 2 n (%) guía empresas ≥grade 3 n (%) guía empresas páncreas fístula página 7 (3,4%) página 2 (1,0%)
fuga anastomótica página 3 (1,5%) Estrellas: 3 (1,5%)
íleo página 2 (1,0%)
0 (0%)
estenosis anastomótica página 2 (1,0%)
1 (0,5%)
del sitio quirúrgico infection
2(1.0%)
0(0%)
Obstruction
1(0.5%)
1(0.5%)
Pyothorax
1(0.5%)
1(0.5%)
Bleeding
1(0.5%)
0(0%)
Pleural effusion
1(0.5%)
0(0%)
Cholangitis
1(0.5%)
0(0%)
Ascites
1(0.5%)
0(0%)
Toxicoderma
1(0.5%)
0(0%)
Total
23(11.3%)
8(3.9%)
Table 4 resultados postoperatorios
El inicio de la caminata (POD *) página 2 (1-4)
El inicio de la ingesta oral (POD *) página 2 (1-5)
El inicio de flatos (POD *): perfil 2 (0-5)
El inicio de la defecación (POD *) página 4 (2-9)
retardo de la harina de intensificar (n (%)): perfil 10 (4.9 %)
complicación CD ≥ grado 2 (n (%)): perfil 23 (11,3%)
Reintervención (n (%)) página 6 (3,0%)
estancia hospitalaria postoperatoria (días) * página 9 (7-53)
readmisión (n (%)) página 4 (2,0%)
mortalidad (n (%))
0 (0%)
POD; Publica día operativo, CD; Clavien-Dindo clasificación, * mediana (rango).
Discusión
Este es el primer estudio a gran escala para evaluar la viabilidad de un programa integral de ERAS en la cirugía gástrica. En nuestro estudio, la incidencia global de morbilidad (es decir, 2 ≥grade complicaciones) fue del 10,8%, y la incidencia de eventos clínicamente significativos (3 ≥grade complicaciones) fue sólo del 3,9%. Estos resultados obtenidos con nuestro programa ERAS son buenos en comparación con las tasas de complicaciones perioperatorias de grupo de atención convencional en nuestro informe anterior (12,0%), así como otros índices de complicaciones reportadas sin programa ERAS (10,5-46,0%) [2-7, 12] . Aunque los tumores T1 y la disección D1 eran dominantes en nuestro estudio, la tasa de morbilidad en el grupo D2 (18,1%) fue comparable a la de un ensayo controlado aleatorio grande realizado en Japón (estudio JOCG9501, 20,9%) [5].
entre los muchos elementos de los programas Eras, uno de los máximos preocupaciones para los cirujanos es que la alimentación postoperatorio temprano puede inducir íleo postoperatorio o fuga de anastomosis. Debido a estas preocupaciones, la ingesta oral de alimentos fue anteriormente no permitió durante varios días después de la gastrectomía en Japón [22]. En algunos países europeos, la comida también es retenido durante varios días del postoperatorio [23], pero esta práctica no es apoyada por la evidencia adecuada. De hecho, en nuestro estudio la incidencia de íleo postoperatorio y fuga anastomótica eran muy bajos (1,0% y 1,5%, respectivamente), en comparación con estudios previos (0-12,5% y 0 a 4,2%, respectivamente) [2-7] . Las incidencias de los de atención prieoperative convencional de nuestro hospital (0% y 2%, respectivamente) fueron similares con estos resultados [12]. Por otra parte, la harina de step-up no tuvo que ser retrasado en casi todos los pacientes (95,1%), y esto también es similar con previo reportó nuestro control interno (96,0%) [12]. Varios estudios también han demostrado que la alimentación oral precoz es factible y beneficioso en la cirugía gástrica [13-18, 24, 25], pero este punto sigue siendo controvertido. Heslin et al
. informó de que la alimentación enteral temprana no fue beneficioso después de la cirugía de tumores malignos del tracto gastrointestinal superior [26]. Por otra parte, Lewis et al
. que se encuentra en su meta-análisis que tratamiento "nada por boca" para los pacientes es sin el beneficio; por el contrario, se sugirió la alimentación enteral temprana para reducir la mortalidad [27]. Había seis complicaciones que necesitan reoperación en el estudio actual. Entre ellos, la posibilidad de relación entre la fuga de la anastomosis gastroduodenal y el programa ERAS no se puede negar. Pero otros parecen ser poco probable. Nuestros resultados y las conclusiones de estudios anteriores sugieren que la alimentación oral o enteral temprana es al menos posible y no aumenta el riesgo de íleo postoperatorio o dehiscencia de la anastomosis.
Nuestro estudio tiene varias limitaciones. 1) Se llevó a cabo de forma retroactiva de un solo hospital, y los análisis y los puntos finales no fueron planificada de antemano. 2) La mayoría de los pacientes tenían un buen estado funcional. Los pacientes con un estado de actividad (por ejemplo, el Grupo de Oncología Cooperativa del Este estado funcional ≥3, demencia severa y dificultad para tragar) no podían ser tratados en nuestro hospital, porque nos hemos especializado en el tratamiento del cáncer. Estos podrían ser el sesgo de selección. 3) Más de la mitad de los pacientes tenían enfermedad T1 y se sometieron a la disección de los ganglios linfáticos limitada (D1 +), whichmight cuenta de los buenos resultados de nuestro estudio. En particular, D2 o más ganglios radical disección de los ganglios se ha informado repetidamente para aumentar el riesgo de complicaciones relacionadas con la cirugía [2-5]. En concordancia con los hallazgos anteriores, la incidencia de complicaciones fue mayor después de la disección D2 D1 que después de la disección en nuestro estudio. Por último, 4) nuestro programa ERAS no incluía la gestión de fluidos, que es uno de los elementos clave de los programas épocas. No había evidencia robusta de gestión de fluidos perioperatorio en la cirugía gástrica en el momento introdujimos ERAS.
Conclusiones
En conclusión, nuestros resultados sugieren que nuestro programa ERAS es factible en al menos temprano por etapas y los pacientes relativamente jóvenes sometidos electiva cirugía gástrica. Otros estudios, para lo cual el programa ERAS población se pueden aplicar y si los programas ERAS tienen beneficios potenciales, son necesarios
abreviaciones
ERAS:.
recuperación mejorada después de la cirugía
POD:
día postoperatorio
CMSD:
comité de vigilancia de la seguridad de datos
IMC: masa Corporal
índice.
Declaraciones
Reconocimiento
Este estudio fue apoyado en parte por una subvención-en-Ayudas de la Fundación Salud Kanagawa.
Conflicto de intereses
los autores declaran que no tienen intereses en competencia. 'contribuciones
TY, TH, TA, JS, HF, HC, TY, HT, RF, y AT concebido y coordinado el estudio, los pacientes recogidos
autores de datos y participaron en la estadística análisis. RY, MM, y AT participaron en la preparación y redacción del manuscrito. Todos los autores leído y aprobado el manuscrito final.
 Es seguro alimentar a las mascotas con alimentos crudos,
Es seguro alimentar a las mascotas con alimentos crudos,
 La genética puede influir en la composición del microbioma más que los factores ambientales
La genética puede influir en la composición del microbioma más que los factores ambientales
 ¿Por qué necesito una colonoscopia?
¿Por qué necesito una colonoscopia?
 La investigación muestra cómo los microbios intestinales afectan la gripe estomacal
La investigación muestra cómo los microbios intestinales afectan la gripe estomacal
 Glóbulos blancos y su papel en el cerebro.
Glóbulos blancos y su papel en el cerebro.
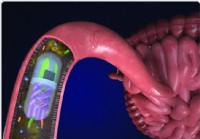 Los científicos desarrollan una píldora impresa en 3D que toma muestras de las bacterias que se encuentran en el intestino
Los científicos desarrollan una píldora impresa en 3D que toma muestras de las bacterias que se encuentran en el intestino
 El microbioma intestinal también es una realidad en la vida fetal
Un estudio publicado en el Revista de investigación clínica muestra que tanto en ratones como en humanos, el intestino fetal tiene su propio microbioma, que probablemente se deriva directamente del
El microbioma intestinal también es una realidad en la vida fetal
Un estudio publicado en el Revista de investigación clínica muestra que tanto en ratones como en humanos, el intestino fetal tiene su propio microbioma, que probablemente se deriva directamente del
 La codificación de metabarras de ADN podría mejorar el análisis de la dieta humana
Un nuevo estudio ha demostrado que la codificación de metabarras de ADN sirve como una nueva herramienta poderosa para monitorear la ingesta de plantas por parte de los humanos, lo que podría ayudar a
La codificación de metabarras de ADN podría mejorar el análisis de la dieta humana
Un nuevo estudio ha demostrado que la codificación de metabarras de ADN sirve como una nueva herramienta poderosa para monitorear la ingesta de plantas por parte de los humanos, lo que podría ayudar a
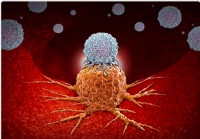 Los pacientes que reciben inmunoterapias deben consumir más fibra,
menos probióticos Un nuevo estudio ha descubierto que la ingesta de probióticos podría reducir drásticamente la respuesta de los pacientes con cáncer a la inmunoterapia. Los probióticos están disponi
Los pacientes que reciben inmunoterapias deben consumir más fibra,
menos probióticos Un nuevo estudio ha descubierto que la ingesta de probióticos podría reducir drásticamente la respuesta de los pacientes con cáncer a la inmunoterapia. Los probióticos están disponi