Rentgeno tyrimas nėra labai svarbus atpažįstant ūminį apendicitą. Atliekant tyrimus nenaudojant kontrastinių medžiagų, paprastai nustatomas padidėjęs dujų kaupimasis aklojoje žarnoje ir kylančioje storosios žarnos dalyje. Nepaisant tokio padidėjusio dujų kiekio, pneumoperitoneumo išsivystymo, perforacinio apendicito atveju jis pastebimas labai retai. S. V. Ivanova-Podobed duomenimis, iš 280 pneumoperitoneumo atvejų priežastis buvo tik 3 perforacinis apendicitas.
O. D e N ir EA Pchelina ežerai už 3 metų darbą Greitosios medicinos pagalbos institute (Leningrade) 1 pneumoperitoneumo atvejis dėl kirmėlio formos ūglio perforacijos.
Labai dažnai po ūminio apendicito atsiranda kvėpavimas dešiniuoju diafragmos kupolu.
Kontrastinis tyrimas labai vertingas panašiais atvejais, esant ūminiam apendicitui, draudžiama.
DIFERENCINĖ ŪMINIO APENDICITO DIAGNOSTIKA
Perforuotos skrandžio opos ir dvylikapirštės žarnos visos fazės gali būti sumaišytos su apendicitu. Pradinių perforuotos opos reiškinių fazėje skirtumas pirmiausia priklauso nuo skausmo pobūdžio ir intensyvumo. Sergant apendicitu, nėra to žiauraus pilvo skausmo, nuo kurio prasideda perforuota opa. Esant perforuotai opai, skausmui būdingas jos atsiradimo momentiškumas ir, be to, tai, kad šis skausmas yra stipriausias tik perforacijos metu, o po to palaipsniui pereina į skausmą silpnėjantį. Pradinio skausmo lokalizavimas prie opos ir apendicito leidžia diferencijuoti apendicitą ir perforuotą opą, nes esant abiems ligoms jis gali būti šiek tiek jaučiamas toje pačioje vietoje - smegenyse. Diagnostinę reikšmę turi galutinio skausmo lokalizacija - perforuotoje opoje nachrevijoje arba dešinėje hipochondrijoje ir esant apendicitui klubinėje žarnoje. Tą patį reikėtų pasakyti ir apie palpatorinį skausmą bei hiperestezijos zonas.
Atliekant diferencinę diagnozę pilvo sienos įtempimas yra lemiamas. Esant apendicitui, jis pasiekia didelę jėgą, tada dažniausiai išlieka lokalizuotas (dešinysis apatinis kvadrantas), esant perforuotai opai, ji pasireiškia ryškiausiu laipsniu (kaip ir bet kuri kita liga), be to, iš karto nuo skausmo atsiradimo momento. siena. Perforuotai opai, bet ne apendicitui, kvėpuojant būdingas absoliučiai nejudrus skrandis, smarkiai skausmingas palpuojant visur. Opos anamnezė, dujos subfreninėje erdvėje, randamos rentgeno spinduliais (nušvitimas pjautuvo pavidalu) arba perkutorno (kepenų nuobodulio išnykimas), padidėjusios temperatūros stoka, tai veikiau sumažėjusios buvimas - pagaliau įtikinama diagnozė. perforuota opa, bet ne apendicitas.
Antroje fazėje apendicitą nuo perforuotos opos atskirti daug sunkiau. Pacientas jau išgyveno šoką, jai nėra buvusių žiaurių pilvo skausmų, šiek tiek sumažėjo pilvo sienelės įtempimas, galbūt, sumažėjo, pilvo apčiuopa tapo ne tokia skausminga. Tačiau šie reiškiniai atsirado ten, kur anksčiau nebuvo – dešiniajame klubinės žarnos poliuje. Skrandžio ar žarnyno turinys, toliau dešiniuoju šoniniu kanalu patekęs į pilvo ertmę, pasiekia klubinį polių ir čia sukelia pilvaplėvės reakciją, kuri imituoja apendicitą.
Diagnozė yra klaidinga ir tai, kad šiuo metu ligoniui, turinčiam perforuotą opą, gali pasireikšti temperatūra, pagreitėti pulsas, atsirasti leukocitozė, ty reiškiniai, kuriais apendicitas skiriasi nuo perforuotos opos pirmoje fazėje. Čia, be duomenų apie pradinį ligos vaizdą, pirmiausia reikia vadovautis pilvo sienos raumenų įtampa. Nors jis jau išsiplėtė ir iki apatinės skrandžio pusės, dėmesingas tyrimas juk parodys, kad čia jis išreikštas daug silpniau nei viršutiniame kvadrante (dešinėje). Tas pats pastebimas ir sergant palpatoriniu bei pilvo refleksais. Raumenų įtampos skirtumai įvairiuose pilvo sienos skyriuose taip pat gali išlaikyti peritonito fazę nuo perforuotos opos, o vėliau yra diferencinė ir diagnostinė priemonė nustatant uždegiminio proceso pradinį pilvo ertmėje tašką.
30 metų pacientas atvyko į chirurgijos kliniką, diagnozavęs ūminį žarnyno nepraeinamumą. Dieną prieš tai buvo pilvo skausmai ir vėmimas. Opos anamnezės nėra. Diagnozė – ūminis apendicitas peritonito fazėje. Atkreipė dėmesį, kad dešinėje hipochondrijoje pilvo sienelės įtempimas buvo didesnis nei apačioje. Privertė įtarti, ar neperforuota tai opa. Asistento operacijos metu buvo pašalintas pluoštinių nuosėdų infiltruotas ūglis. Tačiau skrandžio auditas nebuvo atliktas. Mirtis per 36 valandas. Skyrius parodė, kad peritonitas atsirado dėl perforuojančios dvylikapirštės žarnos opos.
Nepakankamas pilvo sienos didesnio įtempimo požymio įvertinimas pagal ligos šaltinio vietą lėmė mirtiną ydą.
Ūminis žarnyno nepraeinamumas gali imituoti staiga atsiradusius pilvo skausmus, po kurių seka vėmimas. apendicitas, ypač jei yra tam tikras dujų vėlavimas. Diferencinė diagnozė grindžiama tuo, kad esant skausmo nepraeinamumui, visada yra didesnė jėga ir, be to, čia skhvatkoobrazny, bet ne konstantos, kaip apendicito atveju. Ilheusui būdingas progresuojantis pilvo pūtimas (be peritonito reiškinių), kuris arba tolygiai užima visą skrandį arba tik tam tikrą jo skyrių, pagal nepraeinamumo vietą. Šį pilvo pūtimą lengva atskirti nuo pasipriešinimo ir tuo labiau nuo pilvo sienelės įtempimo, būdingo apendicitui. Nurodys nepraeinamumą ir konturiruyushchiyesya per susprogdintų žarnų kilpos pilvo dangčius (skrandžio rentgeno analizė aptiks Kloyberio dubenis), matomą žarnyno peristaltiką, atsirandančią spontaniškai arba veikiant išsiliejimui ant pilvo sienos. Labai vertingas Ilheus diferencinės diagnostikos požymis yra progresuojantis vėmimas, kuris tampa išmatų pabaigoje. Pagaliau nepraeinamumas, priešingai nei apendicitas, praeina be temperatūros.
Tuo turėtų būti vadovaujamasi atliekant diferencinę diagnozę tarp ūminio apendicito ir ūminės ileocekalinės invaginacijos vaikams. Atliekant diferencinę apendicito diagnozę nuo tulžies dieglių, reikia vadovautis tuo, kad esant pilvo diegliams, pilvo skausmas yra ryškesnis nei apendicito ir, be to, skhvatkoobrazny, bet ne pastovus. Taip pat šio skausmo lokalizacija yra įvairi. Pirmosiomis valandomis ligos gali būti jaučiamos toje pačioje vietoje prie abiejų ligų – epigastriumuose, tačiau po kelių valandų skausmo lokalizacija (vienu atveju – dešinėje hipochondrijoje, kitu – klubinės žarnos poliuje) leidžia atskirti šias ligas nuo. vienas kitą. Skausmo apšvitinimas dešinės mentės srityje, čia hiperestezija (skausmingas Boas taškas) taip pat rodo pilvo dieglius, bet ne apendicitą. Taip pat vėmimo pobūdis yra įvairus. Vėmimo metu diegliai yra privalomas reiškinys, jie priklauso nuo skausmo pojūčio jėgos ir dažniausiai būna tokie dažni, kad ligos paveiksle išryškėja. Esant apendicitui, priešingai, vėmimas yra tarsi atsitiktinis, tik 1-2 kartus, nepriklauso nuo pilvo skausmo intensyvumo, dažniausiai išsivysto praėjus 2-3 valandoms nuo priepuolio pradžios. Atsparumo egzistavimas, bet ne pilvo sienelės įtempimas, jos lokalizacija viršutinėje skrandžio dalyje, sergamumas palpuojant dešinįjį hipochondriją, išbėrus ant šonkaulių lanko – visa tai rodo, kad patologinis centras yra viršutinėje, bet ne apatinėje skrandžio dalyje. Tulžies dieglių diagnozę patvirtina ir gelta, kuri išsivystė per 1-3 dienas nuo skausmų pradžios. Esant apendicitui, ji pasireiškia vėlai, kaip ligos komplikacija, o prieš arba lydi sunki bendra paciento būklė, protarpinis temperatūros padidėjimas, oznoba, prakaitavimas (pileflebitas, sepsis). Diegliais dažniau serga moterys, taip pat 50 metų vyresni vyrai.
Diagnozuojant apendicitą nuo cholecistito vadovaujasi tais pačiais simptomais. Kartais, be to, infiltratas dešinėje hipochondrijoje, bet ne klubinėje žarnoje, taip pat kalba apie cholecistitą. Apendicitą su kylančio ūglio išsidėstymu, ypač infiltrato stadijoje, sunku atskirti nuo pericholecistito. Tik tada, kai infiltratas pradeda išnykti, tampa aišku, kad yra jo pradžios taškas - ūglis ar tulžies pūslė. Inkstų ligos ir šlapimo takai skolinasi, pasak Yu. Yu. Dzhanelidze, trečia vieta tarp ligų, su kuriomis galima maišyti apendicitą. Labiausiai reikia atsižvelgti į dešinės pusės inkstų dieglių galimybę. Iš 450 pacientų, sergančių inkstų diegliais, V. A. Gorashas, būdamas 150 metų, rado nuotolinį šaudymą. Kadangi šie pacientai kreipėsi dėl tų pačių reiškinių, dėl kurių buvo pašalintas ūglis, reikia manyti, kad inkstų diegliai jiems buvo paimti dėl apendicito.
Atpažįstant reikia vadovautis pilvo skausmo pobūdžiu. , jo intensyvumas, lokalizacija.
Tai gerai pastebima žiūrint į sėdintį pacientą iš nugaros. Be to, esant infiltratui, matomas juosmens raukšlės (juosmens) išlyginimas. Kartais pastebimas vietinis temperatūros padidėjimas, audinių patinimas, paraudimas. Infiltrato stadijoje labai sunku atskirti apendicitą su didėjančiu ūgliu nuo vadinamojo priekinio paranefrito. Tik pradėjus tirpti infiltratui, galima nuspręsti, kur prasideda jo pradžios taškas.
Dešinės rankos ūminis pyelitas, vaikų pielonefritas, nėščiųjų pielitas gali duoti priežastį neteisingai diagnozuoti ūminį apendicitą. Skirtumas pirmiausia yra ligos pradžia. Pyelitas, pielonefritas prasideda smarkiau, aukštesnė temperatūra, sunkesnė ligonių bendra būklė dažnai būna iš karto karščiuojant, nei sergant apendicitu. Be to, skiriasi nuo apendicito:palpatorinio skausmo lokalizacija juosmens, bet ne klubinėje srityje, skausmo apšvitinimas šlapimtakio eigoje, raumenų įtampos nebuvimas dešiniajame klubinės žarnos poliuje ir, priešingai, jo buvimas už nugaros, juosmens srityje. Diferencinei diagnostikai esminę reikšmę turi dizurijos reiškinių ir šlapimo pokyčių buvimas ar nebuvimas. Sergant pielonefritu, šlapimas iš pradžių būna opalinis (bakteriurija), o vėliau tampa pūlingas (pyurija). Mikroskopinis tyrimas randa jame egzistavimą, išskyrus pūlingus kamuoliukus, dubens epitelį, inkstų elementus ir kartais net atskirus eritrocitus. Neseniai atidėto koloenterito anamnezėje bus nurodytas pyelito šaltinis.
Kartais su ūminiu apendicitu galima maišyti tuberkuliozinį peritonitą, eksudacinį ar adhezinį, susitinkantį brandžiame ir net vyresniame amžiuje. Paūmėjimo momentais pilvo skausmai, pakilusi temperatūra, pykinimas, vėmimas gali imituoti apendicitą. Diferencinė diagnozė paprastai yra lengva. Neproporcingai didelis pilvas, susidarantis dėl susikaupusio skysčio arba iš žarnų, kurias išpučia dujos, kūgio arba kiaušinio formos, su sustiprinta, šiek tiek patinusia, tarsi riebaline sienele (prie plono objekto), garsiakalbis nukreiptas į priekį bamba, gana būdinga. Paklausus galima sužinoti, kad pilvas pas ligonį kamuoja ilgą laiką, tačiau tai šiek tiek trikdė, tik kartais atsirasdavo skausmai ir sutrikimai nuo kėdės:spynos, kurias pakeičia viduriavimas ar šiek tiek paspartėjo. kėdė (2 - 3 kartus per dieną), be skausmų, be burzgimo žarnyne. Palpuojant skrandį nustatomas patinimas, vienodas visame skrandyje ir sergamumas. Perkusija, skrandis parodys būgninio garso kaitą su duslumu arba nuolatiniu duslumu, pirmiausia nuožulniose pilvo ertmės vietose; paciento padėties pakeitimas apima šio duslumo judėjimą, būgninio garso atsiradimą ten, kur anksčiau buvo užgulimas, ir atvirkščiai. Kai pilvo ertmėje yra pakankamai skysčio, jai pavyksta nustatyti svyravimus. Esant fibrozinei peritonito formai, palpuojant kalvotas mases, randamas žarnų konglomeratas.
Rečiau chirurgas turėtų atskirti tuos tuberkuliozės pilvaplėvės pažeidimus, kurie pastebimi pacientams, sergantiems plaučių tuberkulioze proceso generalizavimo metu, nuo ūminio apendicito. . Dažniausiai į šiuos pacientus chirurgas kviečiasi dėl staiga atsiradusių skausmų visame skrandyje ar tik dešinėje klubinėje srityje, skausmus, kuriuos lydi temperatūros pakilimas, pykinimas, vėmimas. Patoanatominis tai paaiškinama šviežiais tuberkuliozės kalvelių bėrimais arba visoje pilvaplėvėje arba tik ileocekalinio kampo srityje; kliniškai tai paveikia peritonito reiškinius arba peritonizmą, kuris yra plačiai paplitęs arba ribotas. Skrandis supučiamas, skausmingas palpuojant, skrandžio pasipriešinimas tolygiai išsiplečia. Išimtiniais atvejais, kai kalvelių bėrimas apsiriboja ileocekaline sritimi (apendikulinis sindromas), diferencinė tuberkuliozinio peritonito nuo apendicito diagnozė yra labai sunki. Reikia vadovautis tik tuo, kad pacientas serga plaučių tuberkulioze ir pilvaplėvės dirginimo reiškiniai šiuo atveju yra mažiau lokalizuoti nei sergant apendicitu. Ypač paprastai nepastebima apendicitui būdingo dešiniojo klubinio poliaus raumenų įtempimo.
Jau minėjome, kad moterų apendicitas yra tam tikrų priklausomybės požymių, daugiausia dėl to, kad joms iki tankumo pastebimas slieko formos ūglio dubens aprūpinimas. Kartais tai sukelia didelių sunkumų diferencijuojant šią ligą nuo lytinių organų ligų. Nurodėme tuos atskaitos taškus, nuo kurių būtina tęsti šią diagnozę. Tuo pačiu metu daugiausia turėjome omenyje ūminį priedų uždegimą, komplikuotą ar nekomplikuotą pelviperitonitą. Kalbant su Poe, sunku diagnozuoti ūminį apendicitą moteriai, jei ji gyvena seksualinį gyvenimą, yra sumažinta iki diferencinės diagnozės nuo šių ligų.
Teisinga diferencinė diagnozė kartais gali užkirsti kelią nereikalingai, o kartais ir žalingai operacijai.
Pacientė, 24 m., atvyko į 1936 m. 24/III chirurgijos kliniką su diagnoze ūminis apendicitas. Skaudėjo prieš 3 dienas. Iš karto atsirado aštrūs skausmai pilvo apačioje, dažni vėmimai. Temperatūra virš 38°. Tokie skausmai pasitaikydavo ir anksčiau, tik ne tokia jėga.
Objektyviai. Skrandis neintensyvus, bet palpuojant smarkiai skausmingas apatinėje dalyje; ypač aštrus skausmas jaučiamas giliai palpuojant virš gaktos ir dešinėje klubinės žarnos srityje. Iš anamnezės matyti, kad pas pacientą kas mėnesį būna chaotiški, nuolatiniai skausmai, pagreitėjęs šlapinimasis. Ginekologė, pakviesta konsultacijai, nustatė sergamumą apčiuopiant gimdą ir tinkamus priedus; paskutiniai smarkiai išaugo. Vėliau atsiradusios pūlingos išskyros iš makšties patvirtino, kad šiuo atveju buvo ūmus priedų uždegimas.
Sergant adnexitu, palpatorinio skausmo lokalizacija taip pat nenurodyta klubinės žarnos poliuje, o yra daug žemiau, kirkšnies srityje, virš pūslelinės, dažnai vienu metu ir dešinėje, ir kairėje, galbūt , o ne identiška jėga.
Patikimas diferencinis diagnostinis pobūdis, mūsų nuomone, yra sergamumo buvimas arba nebuvimas giliai apčiuopiant dubens ertmę spaudžiant gaktą. Sergant pelviperitonitu, kuris, kaip taisyklė, lydi adnexitą, dažniausiai yra prieinamas.
Diagnozei laboratorinių tyrimų duomenys turi tam tikrą reikšmę. Sergant ūminiu apendicitu, net septiniu, eritrocitų matmenų tyrimas (EDT) nesikeičia, o esant uždegiminėms ligoms, kylančioms iš lytinių organų, dažnai paspartėja. Akivaizdu, kad tai galima paaiškinti tuo, kad ūminis procesas prieduose dažniausiai yra paūmėjimas, kuris egzistuoja jau seniai, nes ROE, mūsų prižiūrint, rodo ne uždegiminio proceso ryškumą, o jo trukmę. Ne taip seniai L. K. Foy iš N. N. Samarin klinikos parodė, kad kaip gana patikimas diagnozės požymis tarp ūminio apendicito ir adnexito paciento kraujyje gali pasitarnauti likutinio azoto kiekis.
Dismenorėjos atvejai gali būti sudėtingi diagnozei nustatyti.
16 metų pacientas atvyko į kliniką su ūminio apendicito diagnoze. Skaudėjo prieš 1,5 dienos. Buvo ūmių pilvo skausmų, po kurių sekė vėmimas. Temperatūra iki 39 laipsnių. Tuo pačiu metu pacientui pasirodė ir išskyros iš makšties, tačiau greitai nutrūko. Tas pats išpuolis buvo prieš 1,5 mėnesio. Serga mergelė. Apčiuopiant skrandį aptinkamas tam tikras pilvo dugno įtempimas su dominavimu dešinėje, taip pat didelis palpatorinis sergamumas. Apžiūrint per tiesiąją žarną, pastebimas teigiamas Promptovo simptomas - sergamumas gimdos kaklelio judesiuose. Per 2 dienas pasirodydavo kas mėnesį, skausmai liovėsi.
Apie atvejus, panašius į pateiktus, būtina prisiminti diagnozuojant apendicitą mergaitėms, kurioms kas mėnesį pradeda diagnozuoti. Tačiau šiuo atveju skausmas palpuojant buvo labiau jaučiamas dešinėje, klubinėje klubo dalyje, dažniausiai pacientai jį skiria tiek dešinėje, tiek kairėje, be to, virš gaktos. Iš pateiktos ligos istorijos matyti, kad tokiais atvejais nebūtina susidurti su išreikšta ypač lokalizuota pilvo sienelės įtampa; paprastai yra tik pilvo pūtimas apatinėje jo dalyje, be vienodo. Paprastai taip pat nėra padidėjusios temperatūros. Promptovo simptomo buvimas turi mažėti iki lytinių organų ligos, bet ne ūglio. Pagrindinis apendicito nuo dismenorėjos diferencinės diagnostikos požymis yra vienu metu iš makšties atsirandančios išskyros, tuo pačiu skausmas labiau jaučiamas už, kryžkaulio, juosmens, bet ne priekyje; jis visada yra specifinis, besiskiriantis nuo skausmo, kuris buvo jaučiamas gerokai iki šios ligos pradžios ir pasireiškė tik priklausomai nuo apendicito.
Taip pat reikia vadovautis ir ištekėjusioms moterims diferencijuojant apendicitą nuo dismenorėjos, atsiradusios dėl lytinių organų hipoplazija, pirminė ar antrinė.
Nutrūkęs vamzdinis nėštumas, ypač dešinės rankos, lengvai susimaišo su ūminiu apendicitu. Atliekant diferencinę diagnozę, pirmiausia reikia vadovautis ligos pradžia. Nėštumo metu tai visada būna smarkiau nei esant apendicitui. Staigus pilvo skausmas greitai nuveda pacientą į didžiausią silpnumą, net iki sąmonės netekimo. Dėmesį patraukia ryškus paciento blyškumas, lūpų, nagų cianozė, mažas, dažnas pulsas (vidinis kraujavimas). Skrandžio tyrimai rodo, kad jis yra labiau išpūstas, nei intensyvus (spyruokliuojantis pilvas), tuo pačiu skausmingas, ypač giliai palpuojant, ir visi šie reiškiniai dažniausiai stebimi tik apatinėje jo pusėje. Spaudžiant skrandį nuožulniose vietose galima pastebėti nuobodulį. Apklausų metu nustatyta, kad pacientas turi keletą mėnesių (dažniausiai 2–3) arba visai nebuvo, arba jie buvo nereguliarūs, su nedideliu kraujo kiekiu ar ichoru.
Nutrūkusiam nėštumui būdingas pacientės teiginys, kad kelios dienos prieš artėjant dabartinei sunkiai būklei po kiek delsimo iš makšties išsiskyrė skausmai pilvo apačioje, kartais traukiantys kartais skhvatkoobrazny. . Atlikus ginekologinį pacientės tyrimą, bus nustatyti išpjauti lankai (hematocele retrouterina), skausmingi palpuojant, ypač iš tos pusės, kur plyšo vamzdis. Nugaros lanko punkcija dažniausiai būna per didelė, ligos vaizdas toks aiškus. Galima pridurti, kad negimdinis nėštumas dažniausiai stebimas moterims arba negimdžiusioms, pirmą kartą pastojančioms brandaus amžiaus, arba moterims, kurioms pakartotinis nėštumas įvyko vėliau, per ilgą laiką.
Paprastai tai būtina. apendicito ir kiaušidės apopleksijos diferencinės diagnostikos metu vadovautis tais pačiais duomenimis. Tačiau teisinga diagnozė prieš operaciją nustatoma labai retai, o pacientai dažniausiai operuoja su diagnoze – apendicitas.
Ūminį apendicitą lengva atskirti nuo sužalotos ootekomos. Aštrus skausmas iš pradžių visame skrandyje, vėliau tik pilvo apačioje, dažni vėmimai esant normaliai temperatūrai - visa tai nėra būdinga apendicitui. Diagnozė dažniausiai nustatoma remiantis pilvo ertmėje aptiktu lygiu, apvalios formos, elastingos konsistencijos augliu, kuris yra apatinėje skrandžio dalyje, virš gaktos, einantis iš viršaus į apačią, iki dubens ertmės. . Naviką pavyksta išstumti dažniausiai abiejose pusėse nuo vidutinės linijos, o ji pasislenka, jei pacientą deda į tą ar kitą pusę. Smūgiuojant į skrandį virš naviko, nustatomas nuobodulys, kuris apskritimo pavidalu skiriasi nuo būgnų nuo susprogdintų žarnų.
OPERACINĖ DIAGNOZĖ
Tik retais atvejais ūminio apendicito nepavyksta išskirti remiantis subjektyvaus ir objektyvaus paciento tyrimo duomenimis. Laparotomija apendicito atveju dažniausiai yra „paskutinė diagnostikos stadija“, nes kiekviena laparotomija apima tam tikrą diagnostinį momentą. Paskutiniųjų, sergančių ūminiu apendicitu, problema yra kliniškai nustatytos diagnozės operacijos patvirtinimas.
Akivaizdu, kad operacinė diagnostika prasideda nuo ūglio pilvo ertmėje diagnozavimo. Gana retai nepavyksta rasti ūglio ir net aklosios žarnos. Dažniausiai tai atsitinka sergant aklosios žarnos tuberkulioze, kai ileocekalinis kampas yra žarnyno kilpų rutulys, kurį gana sunku suprasti.
Dažniausiai ūglio nėra, jis yra ištrintas, pavirtęs dėl pasikartojančio uždegiminio proceso tyazh. kurį sunku atskirti iš kitų komisūrų, bet tam tikrais atvejais šaudyti gal, nebūti. Tai sukelia
ir nenustatyta, kad ūgliui būtų atlikta vadinamoji spontaninė tarpžarnyno sąnarių amputacija (be to, ji taip pat buvo sunaikinta). Dažniausiai ūglio nebuvimas paaiškinamas tuo, kad dėl to nerandama, ar jis laikosi kairėje pusėje ir yra vnebryushinno (gana retai), ar dėl to, kad jis yra įbrėžęs komisijas viename iš paratsekalnyje. poliai, išoriniame aklųjų ir kylančių žarnų krašte (žr. Retrocekalinis apendicitas). Praktiškai iš to išplaukia tokia išvada, kad jei atliekant laparotomiją ūglio nėra ten, kur jis turėtų būti, tada jo reikia ieškoti nurodytose vietose, tam pasitelkiant aklosios žarnos mobilizaciją – atkarpą jos apatiniame krašte. , į kylančiojo žarnyno mobilizaciją – pjūvis išoriniame jo krašte.
Operacijos metu dažniausiai nesunku diagnozuoti patoanatominę ūminio apendicito formą. Pūlinis katarinis apendicitas (ūglių empiema) diagnozuojamas jau vieno ūglio tipo. Tik po laparotomijos galima diagnozuoti ūglio sukimąsi, jo invaginaciją, cistą, karcinoidą – ligas, kurių klinikinis vaizdas negali skirtis nuo ūminio apendicito vaizdo. Aklosios žarnos sukimasis, ileocekalinė invaginacija, klubinės žarnos pažeidimas, mekkelevy divertikulas gali būti atskirtas nuo ūminio apendicito dažniausiai ir tik atidarius pilvo ertmę.
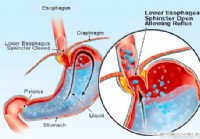 Baretso stemplė
Faktai apie Bareto stemplę 10 % pacientų, sergančių GERL, išsivysto Bareto stemplė – stemplės vėžio rizikos veiksnys. Bareto stemplė yra lėtinės (ilgalaikės) ir dažniausiai sunkios virškinimo tr
Baretso stemplė
Faktai apie Bareto stemplę 10 % pacientų, sergančių GERL, išsivysto Bareto stemplė – stemplės vėžio rizikos veiksnys. Bareto stemplė yra lėtinės (ilgalaikės) ir dažniausiai sunkios virškinimo tr
 Kas yra atvira ir laparoskopinė rezekcijos rektopeksija?
Rezekcinė rektopeksija, atvira ar laparoskopinė, yra operacija, skirta iškritusiai tiesiajai žarnai taisyti. Rezekcinė rektopeksija yra viena iš operacijų, kurios atstato tiesiosios žarnos prolapsą.
Kas yra atvira ir laparoskopinė rezekcijos rektopeksija?
Rezekcinė rektopeksija, atvira ar laparoskopinė, yra operacija, skirta iškritusiai tiesiajai žarnai taisyti. Rezekcinė rektopeksija yra viena iš operacijų, kurios atstato tiesiosios žarnos prolapsą.
 Kaip gydyti tiesiosios žarnos prolapsą vaikams?
Kas yra tiesiosios žarnos prolapsas? Vaikų tiesiosios žarnos prolapsas dažnai pagerėja savaime be gydymo ir geros savęs priežiūros. Jei tai nepagerėja, gali padėti vaistai, tokie kaip vidurius lai
Kaip gydyti tiesiosios žarnos prolapsą vaikams?
Kas yra tiesiosios žarnos prolapsas? Vaikų tiesiosios žarnos prolapsas dažnai pagerėja savaime be gydymo ir geros savęs priežiūros. Jei tai nepagerėja, gali padėti vaistai, tokie kaip vidurius lai