Bariatrickej chirurgie a mechanizmy zlepšenie T2DM: matematický model
abstraktné
pozadia
existuje zhoda, že niekoľko bariatrickej chirurgie postupy produkujú rýchle zlepšenie homeostázy glukózy u pacientov s diabetom, obezitou zlepšenie zrejme nekorelovanými so stupňom prípadné straty hmotnosti po operácii. Niekoľko hypotéz bolo navrhnuté k účtu pre tieto výsledky: medzi nimi, anti-inkretín sa ghrelin a nižšie črevné gové hypotézy boli diskutované v literatúre. Vzhľadom k tomu, žiadny jasný experimentálne výsledky sú zatiaľ k dispozícii potvrdiť či vyvrátiť niektoré z týchto hypotéz, v tejto práci matematický model glukózy a inzulínu inkretín systém bol postavený, schopné expresie týchto troch postulovaný mechanizmy. Model bol osídlené s kriticky vyhodnotených hodnôt parametrov z literatúry, a boli porovnané simulácie na základe troch scenárov.
Výsledky
výsledky modelovania naznačujú, že potlačenie uvoľňovania ghrelinu je nepravdepodobné, že by určiť zásadné zmeny v krátkodobé regulácia hladiny glukózy. Možno existencie anti-inkretinového hormónu by byť podporovaná v prípade, že experimentálne zvýšenie koncentrácie GIP boli viditeľné po operácii. Vzhľadom na to, že naopak, zhromaždené dôkazy naznačujú, že koncentrácia GIP znižujú pooperačné, nižšia-črevné dumping hypotéza sa zdá opísať mechanizmus s najväčšou pravdepodobnosťou vyrábať pozorovaný normalizáciu diabetes mellitus 2. typu (T2DM) po bariatrickej chirurgie.
Závery
navrhovaný model môže pomôcť rozlíšiť medzi konkurenčnými hypotéz v situácii, keď nie sú k dispozícii konečné údaje a mechanizmy sú stále ešte nie je jasné.
Kľúčové
bariatrickej chirurgie, Diabetes, matematický model, inkretíny pozadí
Ťažká obezita je jedným z hlavných problémov modernej spoločnosti, sú v spojení so širokým spektrom chorôb (napr kardiovaskulárne ochorenia, metabolický syndróm, diabetes typu 2, určitý druh nádorov [1-3] a zvýšenej úmrtnosti. Tento problém bol rozširujúce sa v posledných rokoch štvornásobne od roku 1968 do roku 2000, dosiahol už takmer 5% dospelej populácie. V súčasnej dobe je najúčinnejší a dlhotrvajúci riešenie pre klinicky ťažké obezity je bariatrickej chirurgie, ktorý vytvára úbytok hmotnosti medzi 50% a 75% z nadmernej telesnej hmotnosti. V porovnaní s inými metódami, v ktorých priberanie na váhe často opakuje, s bariatrickej chirurgie cieľ je typicky udržiavaných [4].
Jedným z hlavných chorôb spojených s obezitou je diabetes mellitus 2. typu (T2DM). Pod pojmom "diabezity" [5] v skutočnosti bol predstavený odkazovať na obezitu sprievode T2DM. V dôsledku toho, že nie je zriedkavé, že predmety podstupujúcich bariatrickej chirurgie sú ovplyvnené diabetes. V takýchto prípadoch sa pozorovala veľmi zaujímavý vedľajší efekt chirurgie od 70. rokov, to znamená, že T2DM odpustenie. Tento efekt je viditeľné už niekoľko dní po operácii, teda oveľa skôr, než na začiatku chudnutie.
Zlepšenie glykémie u pacientov po bariatrickej chirurgie, bola spojená s ranom zlepšenie inzulínovej rezistencie po chirurgickom zákroku [6, 7]. Na druhej strane, bolo tiež navrhnuté zlepšenie sekrécie inzulínu [8]. Ďalej, nie je úplne jasné, či zlepšenie inzulínovej rezistencie je bezprostredná [6] alebo oneskorené o niekoľko mesiacov, [9], a či by mohla tiež byť získaný veľmi presne diétneho režimu [10]. Tam boli v poslednom desaťročí dôsledná počet publikácií na túto tému.
Štúdiu Muscelli et al. ukázal inzulínu citlivosť zmiernenie úmerný úbytku hmotnosti po reštriktívne postupy, zatiaľ čo kompletné reverzia citlivosti na inzulín dlho predtým, než telesnej hmotnosti bola pozorovaná normalizácia s malabsorptive operácii [11]. V roku 2006 Guidon et al. zverejnila štúdiu o 10 pacientov, u ktorých diabetes úplne vymizli jeden týždeň po operácii a inzulínovej senzitivity je normalizované [12]. Možné mechanizmy zapojených do tohto javu, ako je inkretínov [13] alebo ghrelin [14] boli prerokované. Normalizácia citlivosti na inzulín po malabsorptive bariatrickej chirurgie by mohlo byť spojené so znížením vplyvu niektorých črevných faktorov v dôsledku črevnej bypass [15]. Diabetes remisia po bariatrickej chirurgie môže byť kľúčovým faktorom pri vývoji stratégií Liečba cukrovky, ale základný fyziológie, v súčasnej dobe je nedokonale známy [16, 17]
Preto mechanizmy inzulínovej rezistencie remisie stále nie sú jasné :. Viac boli navrhnuté hypotézy, ale žiadny z nich zatiaľ nebola potvrdená
Existuje niekoľko typov bariatrickej chirurgie postupy, zoskupené do troch hlavných tried :. obmedzujúce bariatrickej chirurgie, malabsorptive postupy a kombinácia oboch. Reštriktívny bariatrickej chirurgie spočíva v zmenšení veľkosti žalúdka, čím sa zvyšuje pocit sýtosti a zníženie príjmu potravy. Najbežnejším takýto postup laparoskopickej nastaviteľná bandáž žalúdka (GB). Malabsorptive postupy sú založené na obchádza časť čreva, čím sa trvalo znižuje vstrebávanie živín. Biliopankreatická diverzie (BPD) je klasickým príkladom malapsorptive postupu. Avšak, najbežnejší typ bariatrickej chirurgie je Roux-en-Y žalúdočnej bariatrickej postup (RYGB), kombinácia reštriktívnej a malabsorptive techniky. V tomto druhu operácie žalúdok je znížený na minimum proximálneho vaku, ktorý je potom anastomosed na jejune, zatiaľ čo zvyšok žalúdka a dvanástnika sa obísť, a znovu pripojiť do jejuna umožňuje vylučovanie gastrointestinálne a pankreatické šťavy.
Za účelom vysvetlenia mechanizmov, pričom sú účinné pri normalizácii glykémie žalúdočnej bypass postupy, to bolo predpokladal, že odstránenie črevnej sám môže mať hlavnú úlohu v remisii diabetes, tiež s ohľadom na skutočnosť, že dôležité hormóny sú tu vylučované. V roku 2009 Cummings hodnotilo hypotéz, ktoré boli doteraz považované za vysvetliť základné mechanizmy diabetes remisie [18]. Podľa tohto autora, hlavné hypotézy sú ghrelin hypotéza, horné črevnej hypotéza a dolné črevnej hypotéza.
Ghrelinu hypotézu [18] tvrdia, že regulácia ghrelin by mohla byť narušená po RYGB. Ghrelin je hormón vylučovaný žalúdka a proximálneho tenkého čreva, najmä pred jedlom, ktorých hlavné fyziologické účinky sú zvýšená chuť do jedla a prírastok hmotnosti tuku [19]. Na podporu hypotézy ghrelinu, niektoré štúdie ukázali, že hladiny ghrelinu po RYGB sú veľmi nízke. Zmenšená sekrécie ghrelin môže znižovať chuť do jedla a príjem potravy a jej ohrozená sekrécie môže mať určitú úlohu pri zvyšovaní tolerancie glukózy, ako ghrelin môže stimulovať obrannú regulačné hormóny [20].
Spodné črevnej hypotéza tvrdí, že črevné skratky, vytvorené bariatrickej chirurgia, urýchlenie dodávky prijímaných živín a zvyšujú glukagónu podobný peptid-1 (GLP-1) uvoľňovanie. GLP-1 je Inkretínové, peptid sekretován enteroendokrinních L-bunky, ktoré sa nachádzajú v celom tenkom čreve a vo vysokej hustote v ileu. GLP-1 sa zvyšuje sekréciu inzulínu, a to tiež bolo preukázané, že zvyšuje proliferáciu a znižovať apoptózu beta-buniek [21]. Ako RYGB a BPD vytvoriť gastrointestinálne skratky a bolo preukázané, že postprandiálna sekrécia GLP-1 je zvýšená po operácii [22, 23]. Zdá sa teda logické, že po operácii sekrécie GLP-1 môže byť zvýšený, čo vedie k zvýšenej sekrécii inzulínu. Tento mechanizmus by mohol snáď tiež vysvetliť nárast β-bunkovej hmoty, ktorý je myšlienka sprevádzať post-RYGB hyperinsulinemic hypoglykémiu [24].
Horná črevnej hypotéza tvrdí, že sa zabráni kontaktu živín s dvanástnika je nejakým spôsobom kľúčový proces prostredníctvom ktorý diabetes je zlepšená. Myšlienku na základe tejto hypotézy je, že nejaký druh neznámych faktorov alebo procesov z dvanástnika by ovplyvnila homeostázy glukózy [18]. Prvý podporu tejto hypotézy prišiel z Rubino a Marescaux [25], ktorý experimentoval variantu RYGB vytváranie črevnej bypass ale opúšťať žalúdok bez zmeny, a tým indukuje rovnaký tráviaci diskontinuitu bez reanastomosis. Tento chirurgický zákrok, tzv dvanástnikové-jejunálnu bypass (DJB), bol testovaný v niekoľkých štúdiách, ktoré vykazovali zlepšenie T2DM bez zníženia telesnej hmotnosti [20, 26-30]. Tieto štúdie naznačujú, že vylúčenie proximálnom čreva sebe
sa podieľa na diabetes remisie.
V tejto práci sme predstaviť matematický model, ktorý popisuje približne dynamiku systému glukóza-inzulín-inkretíny, čo umožňuje reprodukciu známych a predpokladaných účinkov bariatrickej chirurgie na sekréciu inzulínu. Tieto tri hypotézy vznesená Cummings [18] zodpovedajú tri konkrétne scenáre, ktoré možno získať priradením vhodných hodnôt parametrov modelu. Týmto spôsobom je možné teoreticky skúmať účinky predpokladal mechanizmov a overiť, či sú kompatibilné aspoň kvalitatívne, so známym fyziológiu v tejto triede pacientov.
Materiály a metódy
Fyziologické význam štátu premenných
glukózy v žalúdku, dvanástnika a Ileum Plasma (s, D, L, G)
Po požití glukózy ide do žalúdka, kde trávenie začína, a potom dosiahne tenké črevo, prechádzajúcej pyloru.
Tenké črevo je rozdelený do duodena, jejuna a ilea, ktoré môžu byť tiež rozdelené do odstavcov [31]. V navrhovanom modeli uvažujeme zjednodušené delenie na dvanástniku a ileum. Každá časť sa skladá z rôznych typov buniek, ktoré vylučujú rôznych peptidov v závislosti na priechode živín a glukózy sa vstrebáva do plazmy z každej sekcie, s rôznymi rýchlosťami absorpcie. V našom modeli je množstvo prítomného glukózy v každej sekcii je považovaný za stavu premenných, aby sa simuláciu vplyvu secernovaných peptidov a v neprítomnosti čreva časti po chirurgickom zákroku.
Plasma inzulín (I)
inzulín je hormón vylučovaný z pankreatických beta-buniek v odozve na rastúce úrovne koncentrácie glukózy v plazme. hlavnou funkciou Inzulín je stimulovať príjem glukózy periférnych tkanív a inhibuje produkciu glukózy pečeňou. Kedy je ohrozená funkcia inzulínu, a to v závislosti na chyby v pôsobení inzulínu v tkanivách, alebo na vady produkcie inzulínu samotného, glukóza je nedostatočne absorbované tkanivami, alebo je nadmerne produkovaný v pečeni
inkretíny :. GLP-1 (W) a GIP (U)
glukagónu podobný peptid 1 (GLP-1) je inkretín, stimuluje biosyntézu inzulínu a sekréciu inzulínu v závislosti od koncentrácie glukózy. Enteroendokrinní L-bunky distálneho ilea a hrubého čreva syntetizujú a vylučujú GLP-1 v závislosti na živnom požití. Tam by mohlo byť endokrinné a nervové signály účtovanie k rýchlemu zvýšeniu plazmatickej GLP-1 po jedle, čo sa deje pred trávené potravy sa po prejazde cez črevá a bol v blízkosti s L-buniek. GLP-1 je syntetizovaný ako neaktívna molekuly 37 aminokyselín; šesť z nich na N-konci sa potom štiepi za vzniku aktívnej formy. GLP-1 plazmatické koncentrácie sú nízke v stave nalačno, zvyšujú 5 až 15 minút po jedle. Cirkulačný polčas pre GLP-1, je len 1 až 2 minúty, pretože to je rýchlo degradovaný enzýmu dipeptidyl peptidázy IV (DPP4, pozri nižšie). Potom, čo v krvnom riečisku, GLP-1 dosiahne svoje cieľové bunky, ktoré sú pankreatické alfa a beta-buniek, ale aj bunky z iných tkanív (nervového systému, srdca, obličiek, pľúc, gastrointestinálneho traktu), [32]. uvoľňovanie inzulínu je vysoko koreluje s sekréciu GLP-1, ktorý je jedným z najsilnejších známych faktorov inzulínu stimulujúce [33].
glukóza inzulínotropná polypeptid (GIP) je ďalší Inkretínové, vylučovaný z K-buniek, ktoré sa nachádzajú v najvyššie hustota v duodene a jejune proximálnej, ale v skutočnosti boli nájdené v celej sliznici tenkého čreva [33]. Glukóza a vstrebávanie tukov sú hlavnými faktormi stimulujúce sekréciu GIP, ktorý sa vyrába ako aktívna 42 aminokyselín peptidu. Podobne ako v GLP-1, koncentrácia v plazme zvýšiť 5 až 15 minút po jedle, a polypeptid je potom štiepený DPP4. Cirkulácia GIP polčas je 5-7 minúty. Ak je GIP uvoľní z čreva do krvného obehu, dosahuje svoje špecifické receptory na pankreatických beta-buniek. Niektoré receptory GIP sa nachádzajú aj na tukové, kostné a mozgového tkaniva. V beta-bunky, GIP vyvoláva zvýšenie koncentrácie cAMP, čo spôsobuje prevýšenie na vápnik, takže vyvolávajú uvoľňovanie inzulínu granúl [32, 33].
Pôsobenie GLP-1 a GIP bol menovaný " inkretín efekt "[34]: to sa odkazuje na po jedle zvýšenie sekrécie inzulínu, v dôsledku týchto črevnej-vylučovaný hormónov. U zdravých jedincov je tento efekt predstavuje 50-70% z celkovej reakcie na inzulín [34]. U pacientov T2DM je "inkretín efekt" znížená, čo môže závisieť na defekt v GLP-1 a GIP sekrécia [35].
DPP4 (P)
dipeptidyl peptidázy IV (DPP4) je všadeprítomná serínová proteáza ktoré sa rýchlo degraduje GIP a GLP-1, rovnako ako mnoho iných peptidov. Jeho úloha v inaktiváciu biologicky aktívnych peptidov bol rozpoznaný vďaka svojej unikátnej schopnosť uvoľňovať XAA-Pro alebo XAA-Ala dipeptidov z N-konca regulačných peptidov. DPP4 má niekoľko funkcií a je silne exprimovaný na povrchu buniek rôznych druhov tkanív: gastrointestinálneho traktu, exokrinnú pankreas, obličky, žlčových ciest, lymfatické orgány, rôzne žľazy. To je tiež v telesných tekutinách ako je krvný plazme. DPP4 môže inaktivovať cicavčie veľa regulačných peptidov, ako sú neuropeptidy, cirkulujúce hormóny a chemokiny. Niektoré dôležité DPP4 substráty sú neuropeptid Y, endomorfin, peptid YY, rastový hormón uvoľňujúci hormón, GLP-1 a -2 a GIP [36].
Anti-inkretín (A)
hornej časti črevného hypotéza implikuje prítomnosť nejakého neznámeho "faktor", ktorá je ohrozená po vylúčení dvanástnika z gastrointestinálneho traktu. Tento faktor by bolo zníženie alebo antagonizované účinku inkretínov, takže vylúčenie dvanástnika a tým k znehodnoteniu anti-inkretínových by viedlo k zvýšeniu sekrécie inzulínu [37]. Aby bolo možné simulovať túto hypotézu sme zaradili v modeli variabilný pre "anti-inkretinového" plazmatické koncentrácie, za predpokladu, že "anti-inkretín" sa vylučuje z dvanástnika a inhibuje uvoľňovanie inkretínov.
Ghrelinu (H)
ghrelinu je 28 amino kyselín hormón vylučovaný v žalúdku a proximálneho tenkého čreva. Jeho hlavné fyziologické účinky sú orexigenia (zvýšená chuť do jedla) a tuku prírastok hmotnosti. Ghrelin je silný stimulátor rastového hormónu (GH) uvoľnenie, je prirodzený ligand receptora látky zvyšujúce sekréciu rastového hormónu. Avšak, bolo preukázané, že ghrelin má niekoľko rôznych činností (stimuláciu sekrécie lactotroph a corticotroph, kardiovaskulárne akcie, antiproliferatívny účinok na štítnej žľazy a nádory prsníka, žalúdka motility a regulácia sekrécie kyseliny cez predominanciou sprostredkovanie) [19]. Plazmové koncentrácie ghrelinu progresívne narastá pred jedlom, počas ktorej sa líši od dvoch až trojnásobne, dosahujúci minimálne o jednu hodinu po jedle: To naznačuje, že to môže hrať úlohu pri snímaní nízku hladinu glukózy v krvi. Okrem toho bolo preukázané, že ghrelin je produkovaný (pri nízkej rýchlosti) zo slinivky brušnej, ktoré môžu naznačovať nejaký vzťah k uvoľňovaniu inzulínu. Celkovo vzaté, tieto zistenia vedú k zapojeniu ghrelinu v glukózovej homeostázy a vo vývoji diabetu. V posledných rokoch sa rola ghrelinu bola široko skúmaná, a to aj v prípade, že mechanizmus pôsobenia nie sú ešte celkom jasné, bol dosiahnutý pokrok [38]. Rad štúdií in vitro a in vivo ukazujú, že ghrelin vyvoláva hyperglykémia a znižuje sekréciu inzulínu, ale niektoré výsledky sú kontroverzné a nie je jasné, či sa úbytok produkcie inzulínu je dôsledkom priameho účinku ghrelinu na pankreatických beta-buniek. Nedávna štúdia na ľuďoch in vivo Tong a kol. [39] ukazuje, že exogénny ghrelin má inhibičný účinok na glukózou stimulované uvoľňovanie inzulínu a glukózy zmiznutia
modelu
Navrhovaný model sa skladá z 10 obyčajných diferenciálnych rovníc :. Fyziologický význam každej premennej bolo popísané vyššie a na obrázku 1 je znázornené bloková schéma, predstavujúca vzor.
d
S
(
t
)
d
t
=
-
k
ds
S
(
t
)
-
K
ls
S
(
t
)
+
Σ
i
=
1
N
m
e
a
l
s
M
aj
δ
(
t
-
t
i
)
,
S
T
min
=
S
Tmin
(1) d
d
(
t
)
d
t
=
k
ds
S
(
t
)
-
k
ld
D
(
t
)
-
k
GD
D
(
t
)
,
D
T
min
=
d
Tmin
(2) d
L
(
t
)
d
t
=
k
ld d (
t
)
+
k
ls S
(
t
)
-
k
GL L
(
t
)
,
L
T
min
=
0
(3) d
G
(
t
)
d
t
=
-
k XG G (t)
-
k XGI I (t) G (t)
+
fk gd D (t)
+
k gl L (t)
V g +
kg pečeň ,
g
T
min
=
G
Tmin
(4) d
I
(
t
)
d
t
=
(
k
ig
G
(
t
)
+
k
IAG
G
(
t
)
W
(
t
)
e
-
λ
01
a a
(
t
)
+
k
IUG
G
(
t
)
U
(
t
)
e
-
 Šíri sa koronavírus výkalmi?
Šíri sa koronavírus výkalmi?
 Baktérie v pôrodných cestách sú spojené s nižším rizikom rakoviny vaječníkov
Baktérie v pôrodných cestách sú spojené s nižším rizikom rakoviny vaječníkov
 Podrobná mapa mikrobiómu ľudského jazyka
Podrobná mapa mikrobiómu ľudského jazyka
 Molekuly mikróbov proti koronavírusu by mohli byť kľúčom k novej liečbe
Molekuly mikróbov proti koronavírusu by mohli byť kľúčom k novej liečbe
 Vedci extrahujú kompletný ľudský genóm z tisíce rokov starých „žuvačiek“
Vedci extrahujú kompletný ľudský genóm z tisíce rokov starých „žuvačiek“
 Reakcie na potraviny sa riadia črevným mikrobiómom,
Reakcie na potraviny sa riadia črevným mikrobiómom,
 Domáce psy pravdepodobne neprenášajú SARS-CoV-2,
hovoria vedci Vedci v Španielsku a Nemecku vykonali štúdiu, ktorá ukazuje, že domáce psy pravdepodobne neprispejú k prenosu a komunitnému šíreniu závažného akútneho respiračného syndrómu coronavírusu
Domáce psy pravdepodobne neprenášajú SARS-CoV-2,
hovoria vedci Vedci v Španielsku a Nemecku vykonali štúdiu, ktorá ukazuje, že domáce psy pravdepodobne neprispejú k prenosu a komunitnému šíreniu závažného akútneho respiračného syndrómu coronavírusu
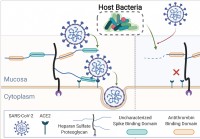 Ľudský mikrobióm redukuje slizničné glykány,
ovplyvnenie infekcie SARS-CoV-2 Medzinárodný tím vedcov uskutočnil štúdiu, ktorá ukazuje, že rozdiely v ľudskom mikrobióme môžu ovplyvniť schopnosť závažného akútneho respiračného syndrómu koronavírus
Ľudský mikrobióm redukuje slizničné glykány,
ovplyvnenie infekcie SARS-CoV-2 Medzinárodný tím vedcov uskutočnil štúdiu, ktorá ukazuje, že rozdiely v ľudskom mikrobióme môžu ovplyvniť schopnosť závažného akútneho respiračného syndrómu koronavírus
 Ako úsilie masového skríningu pomohlo identifikovať viac prípadov celiakie u detí
Nový program hromadného skríningu detí v školskom veku v Taliansku zistil, že celková prevalencia celiakie sa za posledných 25 rokov takmer zdvojnásobila. Infografika o celiakii. Obrazový
Ako úsilie masového skríningu pomohlo identifikovať viac prípadov celiakie u detí
Nový program hromadného skríningu detí v školskom veku v Taliansku zistil, že celková prevalencia celiakie sa za posledných 25 rokov takmer zdvojnásobila. Infografika o celiakii. Obrazový