
Eosinophile Ösophagitis ist eine entzündliche Erkrankung der Speiseröhre. Das Hauptsymptom bei Erwachsenen mit eosinophiler Ösophagitis ist Dysphagie (Schluckbeschwerden) bei fester Nahrung.
- Eosinophile Ösophagitis ist eine entzündliche Erkrankung, bei der sich die Wand der Speiseröhre mit einer großen Anzahl von Eosinophilen, einer Art weißer Blutkörperchen, füllt.
- Die Erkrankung betrifft sowohl Kinder als auch Erwachsene und Männer mehr als Frauen.
- Eine eosinophile Gastroenteritis kann auf eine Allergie gegen ein noch unbekanntes Lebensmittelallergen zurückzuführen sein.
- Das Hauptsymptom bei Erwachsenen mit eosinophiler Ösophagitis ist Dysphagie (Schluckbeschwerden) bei fester Nahrung.
- Eosinophile Ösophagitis versteift die Speiseröhre, so dass feste Nahrung Schwierigkeiten hat, durch die Speiseröhre und in den Magen zu gelangen. Die Ablagerung von Eosinophilen in der Speiseröhre kann in Form von Graten oder Ringen erfolgen, die den Durchgang von Nahrung behindern können.
- Andere häufige Ursachen für Dysphagie bei fester Nahrung sind Ösophagusstrikturen und Schatzki-Ringe.
- Die Diagnose einer eosinophilen Ösophagitis wird normalerweise während einer Endoskopie (EGD) gestellt, die zur Beurteilung einer Dysphagie durchgeführt wird. Die Diagnose wird durch eine Biopsie der Speiseröhre bestätigt.
- Die Behandlung der eosinophilen Ösophagitis erfolgt mit Protonenpumpenhemmern und geschlucktem Fluticasonpropionat oder Budesonid.
- Sanft Ösophagusdilatation wird verwendet, wenn Medikamente Dysphagie nicht lindern können.
Welche Ursachen eosinophile Ösophagitis?
Die Speiseröhre ist ein muskulöser Schlauch, der geschluckte Nahrung aus dem Mund in den Magen befördert. Ösophagitis bezieht sich auf eine Entzündung der Speiseröhre, die mehrere Ursachen hat.
- Die häufigste Ursache für Ösophagitis ist saurer Reflux, der am häufigsten zu Sodbrennen führt. Säurereflux kann auch Geschwüre in der inneren Auskleidung der Speiseröhre verursachen.
- Andere weniger häufige Ursachen für Ösophagitis sind Viren (wie Herpes simplex), Pilze (wie Candida ), Medikamente, die in der Speiseröhre stecken bleiben (z. B. das Antibiotikum Tetracyclin), und Strahlentherapie (z. B. während der Behandlung von Lungenkrebs).
Ärzte glauben, dass die eosinophile Ösophagitis aus zwei Gründen eine Form der Ösophagitis ist, die durch ein Allergen verursacht wird.
- Erstens sind Eosinophile bei anderen Krankheiten, die mit Allergien einhergehen, wie Asthma, Heuschnupfen, allergischer Rhinitis und atopischer Dermatitis, von herausragender Bedeutung.
- Zweitens leiden Menschen mit eosinophiler Ösophagitis eher an diesen anderen allergischen Erkrankungen.
Dennoch ist die genaue Substanz, die die allergische Reaktion bei der eosinophilen Ösophagitis auslöst, nicht bekannt. Das Kennzeichen der eosinophilen Ösophagitis ist das Vorhandensein einer großen Anzahl von Eosinophilen im Gewebe direkt unter der inneren Auskleidung der Speiseröhre.
Eosinophile sind weiße Blutkörperchen (Leukozyten), die im Knochenmark hergestellt werden und eine der vielen Zellarten sind, die Entzündungen aktiv fördern. Sie sind besonders aktiv bei Entzündungen, die durch allergische Reaktionen verursacht werden. Daher kann sich eine große Anzahl von Eosinophilen in Geweben wie der Speiseröhre, dem Magen, dem Dünndarm und manchmal auch im Blut ansammeln, wenn Personen einem Allergen ausgesetzt sind.
Wie bereits erwähnt, sind die Allergene, die eine eosinophile Ösophagitis verursachen, nicht bekannt. Es ist nicht einmal bekannt, ob das Allergen eingeatmet oder eingenommen wird.
Eosinophile Ösophagitis betrifft sowohl Kinder als auch Erwachsene. Aus unbekannten Gründen sind Männer häufiger betroffen als Frauen, und es tritt am häufigsten bei Jungen und Männern auf.
Dieser Artikel befasst sich hauptsächlich mit der Diagnose und Behandlung von Schluckbeschwerden (Dysphagie), der häufigsten Komplikation bei Erwachsenen mit eosinophiler Ösophagitis.
Was sind die Symptome einer eosinophilen Ösophagitis?
Das Hauptsymptom bei Erwachsenen mit eosinophiler Ösophagitis ist die Schwierigkeit, feste Nahrung zu schlucken (Dysphagie). Insbesondere bleibt die Nahrung nach dem Schlucken in der Speiseröhre stecken.
Weniger häufige Symptome sind Sodbrennen und Brustschmerzen.
Bei Kindern sind die häufigsten Symptome
- Bauchschmerzen,
- Übelkeit, Erbrechen,
- Husten und
- Gedeihstörung.
Wie verursacht eine eosinophile Ösophagitis Dysphagie?
- Eine eosinophile Ösophagitis verringert die Fähigkeit der Speiseröhre, sich zu dehnen und verschluckte Nahrung aufzunehmen, was wahrscheinlich auf das Vorhandensein so vieler Eosinophiler zurückzuführen ist, aber möglicherweise auch auf eine gewisse Narbenbildung in der Wand der Speiseröhre. Infolgedessen haben feste Nahrungsmittel (insbesondere festes Fleisch) Schwierigkeiten, die Speiseröhre zu passieren.
- Wenn feste Nahrung in der Speiseröhre stecken bleibt, verursacht dies ein unangenehmes Gefühl in der Brust. Das Steckenbleiben von Nahrung in der Speiseröhre wird als Dysphagie bezeichnet. Wenn die feste Nahrung dann in den Magen gelangt, lassen die Beschwerden nach und die Person kann wieder essen. Wenn die feste Nahrung nicht in den Magen gelangt, müssen Betroffene die Nahrung oft durch Erbrechen hervorrufen, bevor sie wieder essen können.
- Selten kommt es zu einer Beeinträchtigung der festen Nahrung, das heißt, sie kann weder in den Magen gelangen noch wieder hochgewürgt werden. Die betroffene feste Nahrung verursacht Schmerzen in der Brust, die einem Herzinfarkt ähneln können, und verursacht auch wiederholtes Ausspucken von Speichel, der aufgrund der Obstruktion in der Speiseröhre nicht geschluckt werden kann. Personen mit betroffenen Lebensmitteln können weder essen noch trinken. Um die Obstruktion zu beseitigen, muss ein Arzt normalerweise ein flexibles Endoskop durch den Mund und in die Speiseröhre einführen, um die betroffene Speise zu entfernen.
- Wie eine eosinophile Ösophagitis Symptome wie Bauchschmerzen, Erbrechen und Gedeihstörung bei Kindern verursacht, ist nicht klar.
Was sind die anderen Ursachen für Dysphagie bei fester Nahrung?
- Die häufigsten Ursachen für Dysphagie bei fester Nahrung sind Ösophagusstrikturen und Schatzki-Ringe (untere Ösophagus-Ringe).
- Ösophagusstrikturen sind Verengungen der Speiseröhre, die durch Entzündungen und Vernarbungen entstehen, am häufigsten durch chronischen Säurereflux. Strikturen befinden sich normalerweise in der unteren Speiseröhre in der Nähe des Eingangs der Speiseröhre in den Magen, wo der Säurereflux am stärksten ist.
- Schatzki-Ringe sind dünne Gewebegewebe unklarer Ursache, die das Lumen (Mitte) der Speiseröhre verengen können, durch das die Nahrung gelangt. Sie befinden sich auch in der unteren Speiseröhre.
- Eine weniger häufige Ursache für Dysphagie bei fester Nahrung ist Speiseröhrenkrebs, der das Lumen der Speiseröhre verengt. Eine noch seltenere Ursache für Dysphagie sind Erkrankungen der Speiseröhrenmuskulatur.
- Zum Beispiel Achalasie eine Erkrankung der Nerven und Muskeln der Speiseröhre, die verhindert, dass sich der Muskel am unteren Ende der Speiseröhre (der untere Ösophagussphinkter) entspannt und geschluckte Nahrung in den Magen gelangen lässt. Im Gegensatz zu den anderen Ursachen von Motilitätsstörungen führt Achalasie normalerweise zu Problemen beim Schlucken sowohl fester als auch flüssiger Nahrung.
Wie wird eine eosinophile Ösophagitis diagnostiziert?
- Die Diagnose einer eosinophilen Ösophagitis wird immer dann vermutet, wenn Dysphagie bei fester Nahrung auftritt, obwohl dies nicht zu den häufigsten Ursachen von Dysphagie gehört. Dysphagie wird fast immer durch Endoskopie (Ösophagogastroduodenoskopie oder EGD) beurteilt um die Ursache zu ermitteln.
- Während der EGD wird ein flexibler Beobachtungsschlauch oder ein Endoskop durch den Mund und in die Speiseröhre eingeführt. Dadurch kann der Arzt die innere Auskleidung der Speiseröhre (sowie Magen und Zwölffingerdarm) sehen. Krebs, Ösophagusstrikturen, Schatzki-Ringe und normalerweise Achalasie können zum Zeitpunkt der EGD alle visuell diagnostiziert werden.
- Der Arzt, der die EID durchführt, kann auch Anomalien feststellen, die auf eine eosinophile Ösophagitis hindeuten. Beispielsweise haben einige Patienten mit eosinophiler Ösophagitis eine Verengung des größten Teils der Speiseröhre. Andere haben eine Reihe von Ringen entlang der gesamten Länge der Speiseröhre. Wieder andere haben Furchen, die die Speiseröhre auf und ab laufen, und einige wenige haben kleine weiße Flecken auf der Speiseröhrenschleimhaut, die Eiter darstellen, der aus sterbenden Hügeln von Eosinophilen besteht.
- Die Diagnose einer eosinophilen Ösophagitis wird durch eine Biopsie der inneren Auskleidung der Speiseröhre gestellt. Die Biopsie wird durchgeführt, indem eine lange, dünne Biopsiezange durch einen Kanal im Endoskop eingeführt wird, der eine kleine Gewebeprobe von der inneren Auskleidung der Speiseröhre abklemmt. Ein Pathologe kann dann das biopsierte Gewebe unter dem Mikroskop untersuchen, um nach Eosinophilen zu suchen.
- Bei vielen Patienten mit eosinophiler Ösophagitis sieht die Speiseröhre jedoch normal aus oder zeigt nur geringfügige Anomalien. Wenn keine Biopsien einer normal erscheinenden Speiseröhre entnommen werden, kann die Diagnose einer eosinophilen Ösophagitis übersehen werden. In der Tat hat die Nichtentnahme von Biopsien dazu geführt, dass einige Patienten jahrelang an Dysphagie litten, bevor die Diagnose einer eosinophilen Ösophagitis gestellt wurde, und Ärzte führen jetzt eher Biopsien der Speiseröhre bei Personen mit Dysphagie durch, selbst bei denen mit einer normal aussehenden Speiseröhre. die keine eindeutige Ursache für ihre Dysphagie haben.
- Die Inzidenz der eosinophilen Ösophagitis nimmt in den USA zu. Dieser Anstieg der Inzidenz kann entweder ein erhöhtes Bewusstsein für die Krankheit unter den Ärzten, die Patienten mit Dysphagie behandeln, oder einen tatsächlichen Anstieg der Prävalenz dieser Krankheit widerspiegeln.
Was ist die Behandlung für eosinophile Ösophagitis?
Ösophagusdilatation
- Die Behandlung der eosinophilen Ösophagitis ist sanft Ösophagusdilatation und Medikamente. Das Ziel der Behandlung ist es, die Symptome der Dysphagie zu lindern.
- Seit Jahrzehnten behandeln Gastroenterologen Patienten mit Dysphagie aufgrund einer eosinophilen Ösophagitis genauso wie Patienten mit Dysphagie aufgrund von Ösophagusstrikturen und Schatzki-Ringen.
- Bei der Ösophagusdilatation werden die Strikturen physisch gedehnt oder die Strikturen gebrochen oder die Ringe gebrochen, wodurch feste Nahrung freier passieren kann. Das Dehnen oder Brechen der Strikturen oder Ringe kann mit Endoskopen, langen und flexiblen Dilatatoren mit unterschiedlichen Durchmessern, die durch den Mund eingeführt werden, oder mit Ballons, die durch einen Kanal im Endoskop in die Speiseröhre eingeführt werden, durchgeführt werden. Die Ballons werden auf Höhe der Striktur oder des Rings positioniert und dann aufgeblasen, um die Striktur oder den Ring zu durchbrechen.
- Während die Dilatation der Speiseröhre eine wirksame und normalerweise sichere Behandlung darstellt, haben Ärzte beobachtet, dass einige Patienten mit eosinophiler Ösophagitis Risse in der Speiseröhrenschleimhaut entwickeln, die nach der Dilatation zu starken Brustschmerzen führen können.
- Es wurde auch über seltene Fälle von Ösophagusperforationen (Einrisse durch die gesamte Speiseröhrenwand) berichtet. Ösophagusperforationen sind eine schwerwiegende Komplikation, die zu Infektionen im Brustkorb führen kann. Obwohl Ärzte die Dilatation zwar immer noch zur Behandlung von Dysphagie aufgrund einer eosinophilen Ösophagitis verwenden, verwenden sie jetzt eher kleinere Dilatatoren und weniger Kraft als bei der Behandlung von Ösophagusstrikturen und Ringen.
- Darüber hinaus verwenden Ärzte auch häufiger Medikamente zur Behandlung von Dysphagie bei eosinophiler Ösophagitis und verwenden eine Dilatation nur, wenn Medikamente versagen.
Medikamente
- Die hauptsächlich zur Behandlung der eosinophilen Ösophagitis eingesetzten Medikamente sind
- Fluticasonpropionat (Flovent),
- Budesonid-Suspension und
- Protonenpumpenhemmer (Protonix, Nexium, Aciphex, Prevacid, Prilosec, Dexilant und Zegarid).
Fluticasonpropionat (Flovent)
- Obwohl orale Steroide bei der Behandlung von eosinophiler Ösophagitis wirksam sind, schränken die Nebenwirkungen von oral verabreichten Steroiden ihre Verwendung ein.
- Ein neues orales Steroid, das getestet wird, ist Budesonid, ein oral verabreichtes Steroid, das vom Körper absorbiert, aber schnell zerstört wird, was zu weniger schwerwiegenden Nebenwirkungen führt.
- Die derzeitige Behandlung der eosinophilen Ösophagitis erfolgt mit geschlucktem (nicht inhaliertem) Fluticasonpropionat. Fluticasonpropionat ist ein synthetisches (künstliches) Steroid, das mit dem natürlich vorkommenden Steroidhormon Cortisol oder Hydrocortison verwandt ist, das von den Nebennieren produziert wird. Diese Steroide haben starke entzündungshemmende Wirkungen.
- Wenn es als Inhalator verwendet wird, reduziert Fluticasonpropionat Entzündungen in den Atemwegen von Patienten mit Asthma und lindert so Keuchen und Atembeschwerden. Wenn Fluticasonpropionat geschluckt wird, reduziert es nachweislich die Eosinophilen in der Speiseröhre und lindert Dysphagie bei Patienten mit eosinophiler Ösophagitis.
- Bei der Behandlung der eosinophilen Ösophagitis wird Fluticasonpropionat mit dem gleichen Inhalator wie bei Asthma verabreicht, jedoch ohne den üblichen Abstandshalter im Inhalator. Das Entfernen des Abstandshalters bewirkt, dass sich das Fluticasonpropionat im Mund ablagert, anstatt in die Lunge einzudringen. Das Fluticasonpropionat, das sich im Mund ablagert, wird dann mit etwas Wasser geschluckt, normalerweise zweimal täglich über mehrere Wochen.
- Die Patienten werden angewiesen, nach jeder Behandlung zwei Stunden lang nichts zu essen oder zu trinken. Die Besserung der Dysphagie tritt in der Regel schnell, innerhalb von Tagen oder Wochen, ein. Die meisten Patienten entwickeln nach Beendigung der Behandlung wiederkehrende Symptome, die eine Behandlung und/oder kontinuierliche Wiederbehandlung erfordern.
- Bei Anwendung in niedrigen Dosen wird wenig Fluticasonpropionat vom Körper aufgenommen und daher sind die Nebenwirkungen minimal. Eine mögliche Nebenwirkung ist Soor (Infektion des Mund- und Rachenraums durch einen Pilz, Candida ), die relativ einfach zu behandeln ist.
- Wenn höhere Dosen über einen längeren Zeitraum angewendet werden, kann genug Fluticasonpropionat absorbiert werden, um Nebenwirkungen im ganzen Körper zu verursachen. Die Nebenwirkungen von hohen Dosen von Fluticasonpropionat ähneln den Nebenwirkungen von oralen Steroiden wie Prednison und Kortison.
Protonenpumpenhemmer (PPI)
- Protonenpumpenhemmer, Pantoprazol (Protonix), Esomeprazol (Nexium), Rabeprazol (Aciphex), Lansoprazol (Prevacid), Dexlansoprazol (Dexilant) und Omeprazol (z. B. Prilosec, Zegarid) reduzieren die Magensäureproduktion. Sie sind eine sehr sichere und wirksame Behandlung für die Symptome von Sodbrennen und Ösophagitis.
- Da saurer Reflux bei einigen Patienten mit eosinophiler Ösophagitis eine Ösophagitis verschlimmern kann, verwenden Ärzte häufig Protonenpumpenhemmer zur Behandlung der eosinophilen Ösophagitis. Protonenpumpenhemmer behandeln die zugrunde liegende eosinophile Ösophagitis nicht; jedoch ist normalerweise auch eine Behandlung mit Fluticason oder einem anderen Steroid erforderlich.
Was ist mit Eliminationsdiäten zur Behandlung der eosinophilen Ösophagitis?
Die führende Theorie über die Ursache der eosinophilen Ösophagitis ist, dass sie eine Allergie gegen bestimmte Proteine in der Nahrung darstellt. Bei Kindern haben sich Hinweise darauf angesammelt, dass Diäten, die die allergieauslösende Nahrung eliminieren, zu einer Umkehrung der Ösophagitis und zum Verschwinden der Eosinophilen führen können. Ähnliche Beweise häufen sich jetzt bei erwachsenen Patienten. Ärzte haben Eliminationsdiäten verwendet, um zu definieren, was die allergieauslösenden Lebensmittel sein könnten.
Es gibt mehrere Möglichkeiten, Eliminationsdiäten zu versuchen.
- Die erste besteht darin, Haut- und Bluttests durchzuführen, um nach bestimmten Nahrungsmitteln zu suchen, die die Allergie auslösen könnten, und diese Nahrungsmittel dann aus der Ernährung zu streichen.
- Die zweite besteht darin, die Hauptgruppen von Nahrungsmitteln zu eliminieren, gegen die häufig Allergien auftreten, insbesondere Milcheiweiß, Soja, Erdnüsse/Baumnüsse, Eier, Weizen und Meeresfrüchte. Dies wird als SFED (Six Food Elimination Diet) bezeichnet.
- Schließlich können Personen auf eine elementare Flüssigdiät gesetzt werden (eine Diät aus verdauten Nahrungsmitteln, die keine Proteine mehr enthalten, die Allergien auslösen können), und dann können der Diät verschiedene Nahrungsmittel hinzugefügt werden, bis das allergieauslösende Nahrungsmittel gefunden wird.
Keine dieser Eliminationsdiäten ist für Ärzte oder Patienten, insbesondere Kinder, leicht durchzuführen, und jede hat ihre Vor- und Nachteile. Wenn jedoch ein oder zwei Lebensmittel gefunden werden, die für die Allergie verantwortlich sind, kann eine nahezu normale Ernährung wieder aufgenommen und die Notwendigkeit von Medikamenten eliminiert werden.
Wie sieht die Zukunft der eosinophilen Ösophagitis aus?
Eosinophile Ösophagitis bei Erwachsenen ist eine neu erkannte Krankheit. Daher ist das Verständnis der Ursache(n), des natürlichen Verlaufs, der Diagnose und des Managements begrenzt und wird sich in den kommenden Jahren weiterentwickeln.
Derzeit basieren die empfohlenen Behandlungen (z. B. mit oralem Fluticasonpropionat) auf einer begrenzten Anzahl kleiner Studien. Weitere Studien mit einer größeren Anzahl von Patienten, die über einen längeren Zeitraum beobachtet werden, sind erforderlich, um die langfristige Wirksamkeit und Sicherheit der Behandlung zu bestimmen.
- Montelukast (Singulair) ist ein oraler Leukotrien-Rezeptorantagonist, der zur Behandlung von Asthma und saisonaler allergischer Rhinitis (Heuschnupfen) eingesetzt wird. Leukotriene sind eine Gruppe natürlich im Körper vorkommender Chemikalien, die Entzündungen bei Asthma, saisonaler allergischer Rhinitis und anderen allergischen Erkrankungen fördern. Sie werden von Zellen gebildet, freigesetzt und dann an andere Zellen gebunden, die an der Entzündung beteiligt sind. Es ist die Bindung an diese anderen Zellen, die die Zellen stimuliert und Entzündungen fördert. Montelukast blockiert die Bindung einiger dieser Leukotriene und wurde erfolgreich bei der Behandlung einer kleinen Anzahl von Patienten mit eosinophiler Ösophagitis eingesetzt. Es verbessert die Symptome, reduziert jedoch nicht die Anzahl der Eosinophilen. Weitere Studien sind erforderlich.
- Cromolyn ist eine synthetische Verbindung, die verwendet wird, um allergische Reaktionen zu verhindern. Viele der Symptome und Anzeichen allergischer Reaktionen werden durch Chemikalien verursacht, z. B. Histamin, die von Mastzellen freigesetzt werden, einem Zelltyp, der im ganzen Körper sowie in Lunge, Nase und Augenlidern vorkommt. Cromolyn wirkt, indem es die Freisetzung dieser Chemikalien aus den Mastzellen verhindert. Cromolyn wird inhaliert, um Asthmaanfällen aufgrund einer Allergie vorzubeugen. Es wird auch als Naseninhalator zur Behandlung von saisonaler allergischer Rhinitis (aufgrund einer Entzündung der Nasenschleimhaut) und als ophthalmologische (Augen-) Lösung zur Behandlung von allergischer Konjunktivitis (aufgrund einer Entzündung der Augenlidschleimhaut) verwendet. Weitere Studien sind erforderlich, um festzustellen, ob Cromolyn bei der Behandlung von eosinophiler Ösophagitis wirksam ist.
 Eosinophile Ösophagitis ist eine entzündliche Erkrankung der Speiseröhre. Das Hauptsymptom bei Erwachsenen mit eosinophiler Ösophagitis ist Dysphagie (Schluckbeschwerden) bei fester Nahrung.
Eosinophile Ösophagitis ist eine entzündliche Erkrankung der Speiseröhre. Das Hauptsymptom bei Erwachsenen mit eosinophiler Ösophagitis ist Dysphagie (Schluckbeschwerden) bei fester Nahrung.  Kann ein Leberhämangiom von selbst verschwinden?
Kann ein Leberhämangiom von selbst verschwinden?
 Was Ihr Kot Ihnen sagt:5 Fragen, die Sie berücksichtigen sollten
Was Ihr Kot Ihnen sagt:5 Fragen, die Sie berücksichtigen sollten
 Verdauungskrankheiten:Morbus Crohn
Verdauungskrankheiten:Morbus Crohn
 Maßnahmen zur Verhinderung der Übertragung von SARS-CoV-2 durch Abwasser in armen Regionen
Maßnahmen zur Verhinderung der Übertragung von SARS-CoV-2 durch Abwasser in armen Regionen
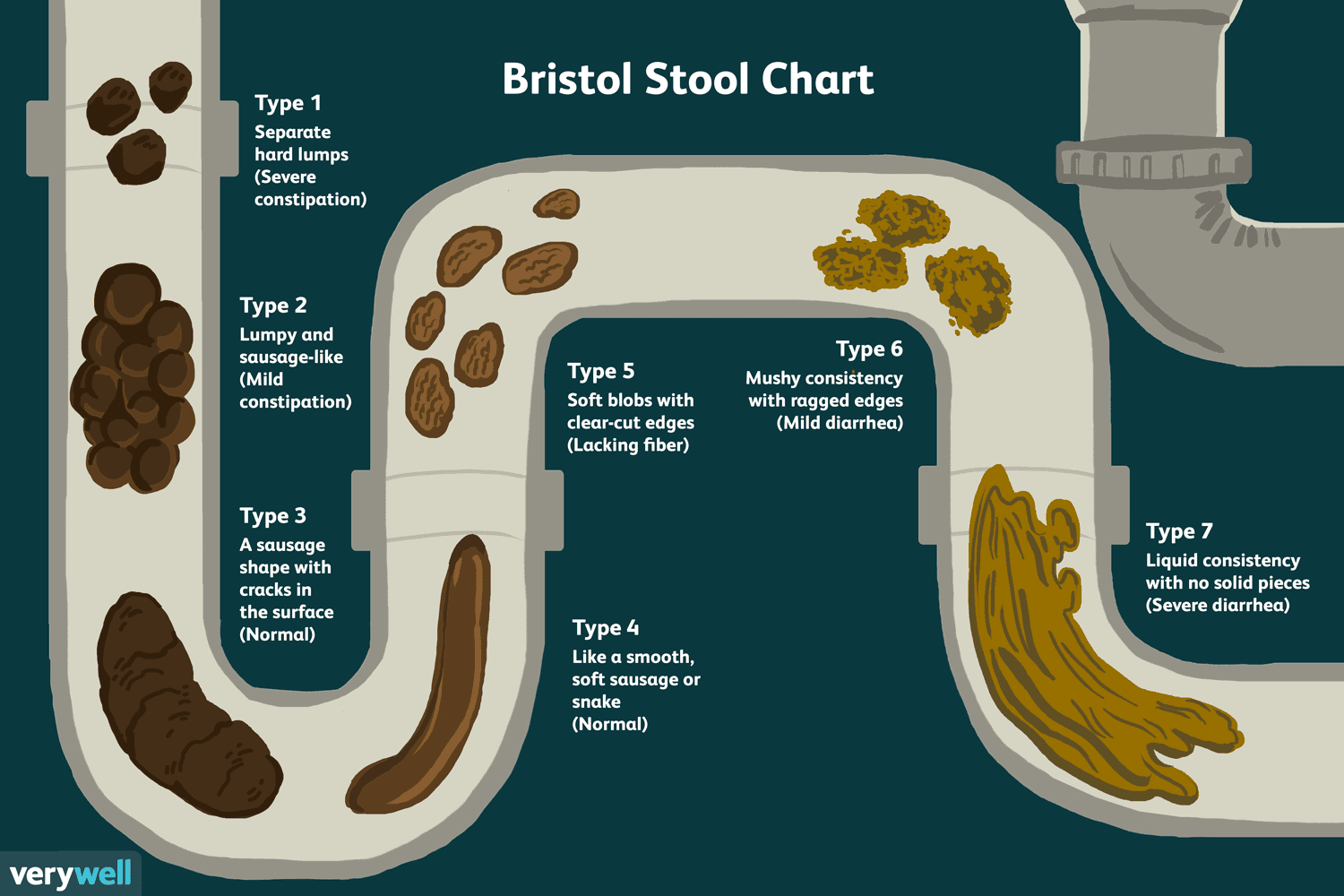 Ein Überblick über die Bristol Stool Chart
Ein Überblick über die Bristol Stool Chart
 CED- und Morbus-Crohn-Ausschlussdiät (enerale Ernährung)
CED- und Morbus-Crohn-Ausschlussdiät (enerale Ernährung)
 Was sind die Symptome der Zöliakie bei Erwachsenen?
Was ist Zöliakie bei Erwachsenen? Zöliakie kann aufgrund von Darmschäden zu verschiedenen Symptomen führen. Tatsächlich gibt es mehr als 200 bekannte Zöliakie-Symptome. Zöliakie ist eine Immunre
Was sind die Symptome der Zöliakie bei Erwachsenen?
Was ist Zöliakie bei Erwachsenen? Zöliakie kann aufgrund von Darmschäden zu verschiedenen Symptomen führen. Tatsächlich gibt es mehr als 200 bekannte Zöliakie-Symptome. Zöliakie ist eine Immunre
 Divertikulitis (Divertikulose)
Eine Frau mit Bauchschmerzen. Fakten, die Sie über Divertikulose und Divertikulitis wissen sollten Die meisten Menschen mit Divertikulose (Divertikelkrankheit) haben wenige oder keine Symptome, und d
Divertikulitis (Divertikulose)
Eine Frau mit Bauchschmerzen. Fakten, die Sie über Divertikulose und Divertikulitis wissen sollten Die meisten Menschen mit Divertikulose (Divertikelkrankheit) haben wenige oder keine Symptome, und d
 Gefüllte Muschelnudeln mit veganem Ricotta
Inspiriert von Simple Veganista VEGANE RICOTTA ZUTATEN 1 1/2 Tassen rohe Cashewnüsse, eingeweicht 1/2 Tasse Wasser Saft von 1 großen Zitrone oder 1 Esslöffel Apfelessig 1 – 2 Esslöffel Nähr
Gefüllte Muschelnudeln mit veganem Ricotta
Inspiriert von Simple Veganista VEGANE RICOTTA ZUTATEN 1 1/2 Tassen rohe Cashewnüsse, eingeweicht 1/2 Tasse Wasser Saft von 1 großen Zitrone oder 1 Esslöffel Apfelessig 1 – 2 Esslöffel Nähr