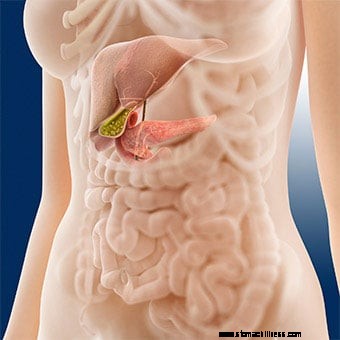
 La pancreatitis aguda por lo general se desarrolla repentinamente y suele ser una enfermedad a corto plazo (de unos pocos días a semanas) que típicamente se resuelve con el manejo médico apropiado. La pancreatitis crónica, que generalmente se desarrolla después de múltiples episodios de pancreatitis aguda, es una afección a largo plazo que puede durar meses o incluso varios años.
La pancreatitis aguda por lo general se desarrolla repentinamente y suele ser una enfermedad a corto plazo (de unos pocos días a semanas) que típicamente se resuelve con el manejo médico apropiado. La pancreatitis crónica, que generalmente se desarrolla después de múltiples episodios de pancreatitis aguda, es una afección a largo plazo que puede durar meses o incluso varios años. ¿Cuál es la definición médica de pancreatitis?
¿Cómo sé si tengo pancreatitis?
Cómo hacer una prueba de pancreatitis
Cómo tratar la pancreatitis
¿Cuáles son las complicaciones de la pancreatitis?
¿Cuál es el pronóstico de la pancreatitis?

Ciertos cambios persistentes en el color de las heces son característicos de condiciones específicas como:
 Una mujer sufre un ataque de páncreas.
Una mujer sufre un ataque de páncreas. 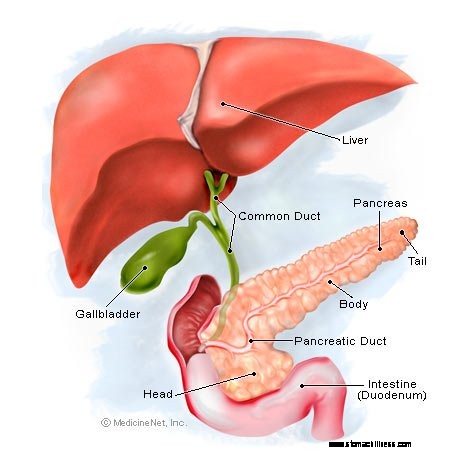 Ilustración del páncreas
Ilustración del páncreas La pancreatitis es una afección caracterizada por la inflamación del páncreas.
La pancreatitis se clasifica como aguda o crónica.
La pancreatitis es una afección que puede ser leve y autolimitada, aunque también puede provocar complicaciones graves que pueden poner en peligro la vida. La forma aguda de pancreatitis, en su forma más grave, puede tener efectos nocivos en muchos otros órganos del cuerpo, incluidos los pulmones y los riñones.
 Un paciente que describe síntomas abdominales dolorosos a su médico.
Un paciente que describe síntomas abdominales dolorosos a su médico. La pancreatitis causa dolor en la parte superior del abdomen que puede variar de leve a intenso.
El dolor puede aparecer de repente o puede desarrollarse gradualmente. A menudo, el dolor comenzará o empeorará después de comer, lo que también puede ocurrir con el dolor de la vesícula biliar o de la úlcera. El dolor abdominal tiende a ser el sello distintivo de la pancreatitis aguda. Las personas con pancreatitis aguda generalmente se sienten muy enfermas.
Los signos y síntomas de la pancreatitis aguda pueden incluir:
En la pancreatitis crónica, también puede haber dolor abdominal, pero a menudo no es tan intenso y es posible que algunas personas no sientan ningún dolor.
Los signos y síntomas de la pancreatitis crónica pueden incluir:
 Un médico señala un modelo del páncreas. El consumo de alcohol y los cálculos biliares representan más del 80 % de todos los casos de pancreatitis en los EE. UU.
Un médico señala un modelo del páncreas. El consumo de alcohol y los cálculos biliares representan más del 80 % de todos los casos de pancreatitis en los EE. UU. Normalmente, las enzimas digestivas liberadas por el páncreas no se activan para descomponer las grasas y las proteínas hasta que llegan al intestino delgado. Sin embargo, cuando estas enzimas digestivas se activan mientras aún están en el páncreas, se produce inflamación y daño local en el páncreas que conduce a la pancreatitis.
Las causas de la pancreatitis incluyen:
El consumo de alcohol y los cálculos biliares representan más del 80 % de todos los casos de pancreatitis en los EE. UU.
 Hay una serie de pruebas para diagnosticar la pancreatitis que incluyen análisis de sangre y estudios por imágenes.
Hay una serie de pruebas para diagnosticar la pancreatitis que incluyen análisis de sangre y estudios por imágenes. Hay una serie de pruebas que, solas o combinadas, ayudarán a establecer el diagnóstico de pancreatitis.
Los niveles de amilasa y/o lipasa suelen estar elevados en casos de pancreatitis aguda. Estos análisis de sangre pueden no estar elevados en casos de pancreatitis crónica. Por lo general, estas son las primeras pruebas que se realizan para establecer el diagnóstico de pancreatitis, ya que estos resultados generalmente están disponibles de manera fácil y rápida. Se pueden solicitar otros análisis de sangre, por ejemplo:
Se puede ordenar una tomografía computarizada (tomografía computarizada) del abdomen para visualizar el páncreas y evaluar el alcance de la inflamación, así como cualquiera de las posibles complicaciones que pueden surgir de la pancreatitis, como sangrado o seudoquiste (una acumulación de líquido) formación. La tomografía computarizada también puede detectar cálculos biliares (una de las principales causas de pancreatitis) y otras anomalías del sistema biliar.
La ecografía se puede utilizar para buscar cálculos biliares y anomalías del sistema biliar. Debido a que las imágenes por ultrasonido no emiten radiación, esta modalidad suele ser la prueba de imagen inicial que se obtiene en los casos de pancreatitis.
Según la causa subyacente de la pancreatitis y la gravedad de la enfermedad, es posible que se soliciten pruebas adicionales.
 Una enfermera revisando la bolsa intravenosa de un paciente.
Una enfermera revisando la bolsa intravenosa de un paciente. En la mayoría de los casos de pancreatitis aguda, es necesario el ingreso en el hospital, mientras que algunos casos de pancreatitis crónica pueden tratarse de forma ambulatoria.
Según la causa subyacente de la pancreatitis, el tratamiento puede variar para abordar la causa específica. En general, sin embargo, siempre se iniciará el siguiente régimen de tratamiento para el tratamiento de la pancreatitis.
El tratamiento de primera línea implicará:
Si la pancreatitis se debe a un cálculo biliar obstructivo, es posible que se requiera una intervención quirúrgica para extraer el cálculo biliar y/o extirpar la vesícula biliar. También se puede requerir una intervención para tratar un seudoquiste o para extirpar parte del páncreas afectado.
Si el consumo de alcohol es la causa de la pancreatitis, se recomendará la abstinencia de alcohol y un programa de rehabilitación de alcohol.
Si se determina que la causa de la pancreatitis es la exposición a un medicamento o a una sustancia química, se recomienda retirar el medicamento o la exposición nociva.
Si los triglicéridos altos son la causa de la pancreatitis, entonces su profesional de la salud puede recetarle medicamentos para disminuir los niveles de triglicéridos del paciente.
 Una enfermera con pastillas de medicamentos recetados.
Una enfermera con pastillas de medicamentos recetados. En general, el régimen de tratamiento anterior es el pilar del manejo de la pancreatitis.
También se pueden recetar analgésicos y medicamentos para controlar las náuseas.
En casos de pancreatitis crónica, su profesional de la salud también puede recetarle suplementos de enzimas pancreáticas para ayudar al cuerpo a digerir ciertos nutrientes.
Para las personas con pancreatitis, las comidas bajas en grasas y ricas en nutrientes son la dieta recomendada. También se recomienda una ingesta adecuada de líquidos para prevenir la deshidratación.
 Un grupo de médicos y enfermeras consultando a pacientes en una habitación de hospital.
Un grupo de médicos y enfermeras consultando a pacientes en una habitación de hospital. La pancreatitis puede ser una enfermedad potencialmente mortal con complicaciones graves. Las complicaciones pueden incluir:
 Dos mujeres mayores haciendo ejercicio en el parque.
Dos mujeres mayores haciendo ejercicio en el parque. El pronóstico de la pancreatitis depende de muchos factores diferentes, como la afección subyacente que causa la pancreatitis, la gravedad de la pancreatitis y la edad del paciente y los problemas médicos subyacentes. Los pacientes con pancreatitis pueden experimentar todo, desde una breve enfermedad autolimitada con una recuperación completa hasta un curso grave de la enfermedad que puede provocar complicaciones potencialmente mortales y la muerte. Si una persona tiene episodios repetidos de pancreatitis aguda, puede desarrollar pancreatitis crónica, una afección de por vida que puede conducir a una disminución de la calidad de vida.
 Antieméticos para náuseas y vómitos
Antieméticos para náuseas y vómitos
 Una descripción general de Stridor
Una descripción general de Stridor
 Causas de los gases intestinales y qué puede hacer al respecto
Causas de los gases intestinales y qué puede hacer al respecto
 Ningún alimento es seguro, el único error de compra que la mayoría comete
Ningún alimento es seguro, el único error de compra que la mayoría comete
 La tecnología de chips de órganos mejora el estudio del intestino para la medicina personalizada
La tecnología de chips de órganos mejora el estudio del intestino para la medicina personalizada
 Las 10 mejores recetas bajas en FODMAP
Las 10 mejores recetas bajas en FODMAP
 ¿Cómo debe dormir si tiene hemorroides?
¿Qué causa las hemorroides? Las hemorroides ocurren cuando la presión hace que las venas del recto y el ano se estiren, se hinchen y se hinchen. Duerma con hemorroides empujándolas hacia adentro, t
¿Cómo debe dormir si tiene hemorroides?
¿Qué causa las hemorroides? Las hemorroides ocurren cuando la presión hace que las venas del recto y el ano se estiren, se hinchen y se hinchen. Duerma con hemorroides empujándolas hacia adentro, t
 Disinergia abdomino-frénica:lo que necesita saber
En Encender , una de las quejas más comunes que vemos de nuestros clientes es la hinchazón y distensión abdominal. La hinchazón generalmente se describe como una sensación de aumento de la presión en
Disinergia abdomino-frénica:lo que necesita saber
En Encender , una de las quejas más comunes que vemos de nuestros clientes es la hinchazón y distensión abdominal. La hinchazón generalmente se describe como una sensación de aumento de la presión en
 Recetas para fiestas SIBO del 4 de julio
35 deliciosas recetas para la fiesta SIBO del 4 de julio Ya sea que se esté escapando o que vengan amigos, estas 35 deliciosas recetas para la fiesta SIBO del 4 de julio seguramente serán un éxito. A
Recetas para fiestas SIBO del 4 de julio
35 deliciosas recetas para la fiesta SIBO del 4 de julio Ya sea que se esté escapando o que vengan amigos, estas 35 deliciosas recetas para la fiesta SIBO del 4 de julio seguramente serán un éxito. A