 Nainen istuu wc:ssä ja kärsii ummetuksesta.
Nainen istuu wc:ssä ja kärsii ummetuksesta. Ummetus määritellään lääketieteellisesti alle kolmeksi ulosteeksi viikossa ja vakavaksi ummetukseksi alle yksi uloste viikossa. Joitakin ummetuksen oireita ovat epämukava tunne vatsassa, epätäydellisen evakuoinnin tunne (tunne, että sinun on vielä "mentävä") ulostamisen jälkeen, rasittuminen suoliston liikkeen saamiseksi, kovat tai pienet ulosteet, peräsuolen verenvuoto ja/ tai peräaukon halkeamia, jotka johtuvat kovasta ulosteesta, fysiologisesta ahdistuksesta ja/tai pakkomielteestä suolen liikkeisiin.
Ummetus johtuu yleensä materiaalin hitaasta liikkumisesta paksusuolen (paksusuolen) läpi. Kaksi ummetusta aiheuttavaa sairautta ovat
On monia syitä ja assosiaatioita ummetukseen, esimerkiksi lääkkeet; huonot suolistotottumukset; vähäkuituiset ruokavaliot; mahdollinen laksatiivien väärinkäyttö; hormonaaliset häiriöt; pääasiassa muiden kehon osien sairaudet, jotka vaikuttavat myös paksusuoleen; ja korkea estrogeeni- ja progesteronitaso raskauden aikana.
Ummetuksen merkkejä ja oireita voivat olla peräsuolen verenvuoto ja/tai peräaukon halkeamat, jotka johtuvat kovista tai pienistä ulosteista, alavatsan epämukavuus ja rasitus ulostamisen vuoksi.
Soita lääkärillesi tai muulle terveydenhuollon ammattilaiselle ummetuksen hoitoa varten, jos sinulla on äkillisesti alkavia oireita, jotka ilmaantuvat äkillisesti ja jotka ovat voimakasta kipua, joka pahenee ja liittyy muihin huolestuttaviin oireisiin, kuten äkilliseen painonpudotukseen, tai jos se ei reagoi yksinkertaisiin, turvallisia ja tehokkaita hoitoja.
Mitkä tutkimukset, testit ja toimenpiteet aiheuttavat ummetusta?
Testit ummetuksen syyn diagnosoimiseksi voivat sisältää sairaushistorian, fyysisen tutkimuksen, verikokeet, vatsan röntgenkuvat, bariumperäruiskeen, paksusuolen läpikulkututkimukset, defekografian, peräsuolen motiliteettitutkimukset ja paksusuolen motiliteettitutkimukset.
Mitkä ovat ummetushoidon tavoitteet? Onko sille erityistä ruokavaliosuunnitelmaa? Miten se parantuu?
Ummetuksen hoidon tavoitteena on yksi suolen liike kahden tai kolmen päivän välein ilman rasitusta. Hoito voi sisältää runsaasti kuitua sisältäviä ruokia, ei-stimuloivia laksatiiveja, stimuloivia laksatiiveja, peräruiskeita, peräpuikkoja, biopalautekoulutusta, reseptilääkkeitä ja leikkausta. Stimuloivia laksatiiveja, mukaan lukien kasviperäisiä tuotteita, tulisi käyttää viimeisenä keinona, koska ne voivat vahingoittaa paksusuolea ja pahentaa ummetusta.

Onneksi on monia ruokia, joita voit syödä ummetuksen lievittämiseksi, ja välttämättömiä ruokia, jotka voivat pahentaa ummetusta. Tässä on luettelo 12 ruoasta, joita voit syödä ummetuksen lievittämiseksi. Terveellistä ruokavaliota suunnitellessa kannattaa ottaa mukaan runsaasti kuitupitoisia valintoja, jotka auttavat sinua pysymään säännöllisinä.
 Infografiikka, jonka mukaan alle 50 % aikuisista ulostaa kerran päivässä.
Infografiikka, jonka mukaan alle 50 % aikuisista ulostaa kerran päivässä. Ummetus tarkoittaa eri asioita eri ihmisille. Monille ihmisille se tarkoittaa yksinkertaisesti harvoin kulkevaa ulostetta (ulostetta). Toisille se tarkoittaa kuitenkin kovia ulosteita, niiden kulkeutumisvaikeuksia (rasitus) tai epätäydellisen tyhjentymisen tunnetta suolen liikkeen jälkeen. Kaikkien näiden ummetusoireiden syyt vaihtelevat, joten lähestymistapa kuhunkin tulee räätälöidä kunkin potilaan mukaan.
Ummetus voi myös vaihdella ripulin kanssa. Tämä kuvio esiintyy yleensä osana ärtyvän suolen oireyhtymää (IBS). Sen spektrin ääripäässä on ulostetukkeuma, jolloin uloste kovettuu peräsuolessa ja estää kulkua (vaikka toisinaan ripulia voi esiintyä jopa tukkeutuneena, joka johtuu paksusuolen nesteen vuotamisesta törmäyksen saaneen ulosteen ympäriltä).
Suolen liikkeiden määrä yleensä vähenee iän myötä. Useimmilla aikuisilla on normaaliksi pidetty 3–21 kertaa viikossa. Yleisin kaava on yksi suolen liike päivässä, mutta tätä kuviota havaitaan alle puolella henkilöistä. Lisäksi useimmat ovat epäsäännöllisiä, eivätkä he suolistoa joka päivä tai samaa määrää joka päivä.
Lääketieteellisesti ummetus määritellään yleensä alle kolmeksi suolen liikkeeksi viikossa. Vaikea ummetus määritellään harvemmaksi kuin kerran viikossa. Ei ole mitään lääketieteellistä syytä suorittaa yksi suolen liike joka päivä. Kaksi tai kolme päivää ilman sitä ei aiheuta fyysistä epämukavuutta, vain henkistä kärsimystä (joillekin ihmisille). Vastoin yleistä luuloa, ei ole todisteita siitä, että "toksiinit" kerääntyvät, kun liikkeitä on harvassa tai että ummetus johtaisi syöpään.
On tärkeää erottaa akuutti (äskettäin alkanut) ummetus kroonisesta (pitkäaikaisesta) ummetuksesta. Akuutti ummetus vaatii kiireellistä arviointia, koska taustalla voi olla vakava sairaus (esimerkiksi paksusuolen kasvaimet). Se vaatii myös välitöntä arviointia, jos siihen liittyy oireita, kuten peräsuolen verenvuotoa, vatsakipua ja -krampit, pahoinvointia ja oksentelua sekä tahatonta painonpudotusta. Kroonisen ummetuksen arviointi ei välttämättä ole kiireellinen, varsinkin jos yksinkertaiset toimenpiteet tuovat helpotusta.
 Lääkäri tutkii naispotilaan vatsan.
Lääkäri tutkii naispotilaan vatsan. Ummetuksen merkkejä ja oireita ovat mm.
Jos suurin ongelma on rasittaminen ulosteen työntämiseksi, krooninen ummetus tulisi todennäköisesti arvioida ajoissa. Tämä vaikeus voi johtua lantionpohjan toimintahäiriöstä, ja ensisijainen hoitomuoto on biofeedback-harjoittelu, ei laksatiivit. Jos se ei vastaa aiemmin käsiteltyihin yksinkertaisiin toimenpiteisiin lisäämällä hyperosmolaarisia tuotteita tai magnesiummaitoa, on aika kääntyä lääkärin puoleen arviointia varten. Jos ensisijainen lääkäri ei ole tyytyväinen arvioinnin tekemiseen tai hänellä ei ole luottamusta arvioinnin tekemiseen, hänen tulee lähettää potilas gastroenterologille. Gastroenterologit arvioivat ummetusta usein ja tuntevat hyvin aiemmin kuvatut diagnostiset testaukset.
Teoriassa ummetus voi johtua sulavan ruoan hidasta kulkemisesta minkä tahansa ruoansulatusjärjestelmän osan läpi. Useimmiten hidastuminen tapahtuu kuitenkin paksusuolessa
 Farmaseutti selittää potilaalle lääkkeiden sivuvaikutuksia.
Farmaseutti selittää potilaalle lääkkeiden sivuvaikutuksia. Lääkkeet jäävät usein huomiotta ummetuksen syynä. Yleisiä ummetusta aiheuttavia lääkkeitä ovat huumausainekipulääkkeet, esimerkiksi kodeiini (esimerkiksi (Tylenol #3), oksikodoni (esimerkiksi Percocet) ja hydromorfoni (Dilaudid), masennuslääkkeet, kuten amitriptyliini (Elavil, Endep) ja imipramiini (Tofranil) ), antikonvulsantit, esimerkiksi fenytoiini (Dilantin) ja karbamatsepiini (Tegretol), rautalisät, kalsiumkanavaa salpaavat lääkkeet (CCB:t), esimerkiksi diltiatseemi (Cardizem) ja nifedipiini (Procardia) Alumiinia sisältävät antasidit, kuten alumiinihydroksidisuspensio ( Amphojel) ja alumiinikarbonaatti (Basaljel)
Monet muut lääkkeet voivat aiheuttaa ummetusta. Ummetuksen hoitoon voidaan käyttää yksinkertaisia toimenpiteitä, esimerkiksi kuidun lisäämistä ruokavaliossa tai ulosteenpehmentimien ottamista. Jos ummetus johtuu lääkkeestä, keskustele lääkärisi kanssa sellaisten lääkkeiden lopettamisesta, jotka eivät välttämättä ole tarpeellisia. Jos yksinkertaiset toimenpiteet eivät auta, voi olla mahdollista korvata vähemmän ummetusta aiheuttava lääke, esimerkiksi ei-steroidinen tulehduskipulääke (NSAID), esimerkiksi ibuprofeeni (Advil, Motrin, Nuprin) ja naprokseeni (Aleve, Anaprox, Naprelan ja Naprosyn) tai yksi uudemmista ja vähemmän ummetusta aiheuttavista masennuslääkkeistä.
 Jono juoksijoita odottaa jonossa käyttääkseen kannettavia wc:itä.
Jono juoksijoita odottaa jonossa käyttääkseen kannettavia wc:itä. Tottumus: Suolen liikkeet ovat vapaaehtoisen hallinnan alaisia. Tämä tarkoittaa, että normaali halu, jota tunnet, kun tarvitset sellaisen, voidaan tukahduttaa. Vaikka ajoittain on tarkoituksenmukaista tukahduttaa ulostamisen tarve (esimerkiksi kun kylpyhuone ei ole käytettävissä), liian usein tekeminen voi johtaa halun häviämiseen ja johtaa ummetukseen.
ruokavalio: Kuidut ovat tärkeitä ylläpitämään pehmeää ja tilaa vievää ulostetta. Siksi vähäkuituisten ruokien syöminen voi aiheuttaa ummetusta. Parhaat luonnolliset kuidun lähteet ovat hedelmät, vihannekset ja täysjyvät.
Laksatiivit: Yksi epäilty syy vakavaan ummetukseen on stimulanttien laksatiivien, esimerkiksi senna (Senokot), risiiniöljyn ja monien yrttien, liiallinen käyttö. Näiden tuotteiden jatkuvan käytön ja paksusuolen hermojen ja lihasten vaurioiden välillä on osoitettu yhteys, mikä mahdollisesti johtaa sairauteen. Ei kuitenkaan ole selvää, ovatko tuotteet aiheuttaneet vahinkoa vai olivatko vauriot olemassa ennen niiden käyttöä. Koska stimulantit voivat kuitenkin vahingoittaa paksusuolea, useimmat asiantuntijat suosittelevat niiden käyttöä viimeisenä keinona sen jälkeen, kun ei-stimuloivat tuotteet ovat epäonnistuneet.
Hormonaaliset häiriöt: Hormonit voivat vaikuttaa suolen toimintaan. Esimerkiksi liian vähän kilpirauhashormonia (hypotyreoosi) ja liikaa lisäkilpirauhashormonia (nostamalla veren kalsiumpitoisuutta). Naisen kuukautisten aikana estrogeeni- ja progesteronitasot ovat korkeat. Tämä on kuitenkin harvoin pitkittynyt tila. Korkea estrogeeni- ja progesteronitaso raskauden aikana aiheuttaa myös ummetusta.
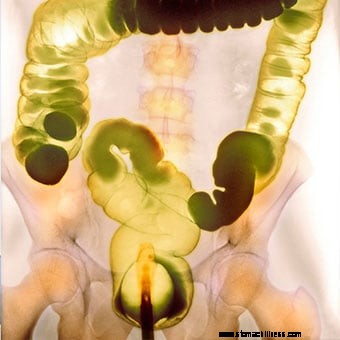 Värillinen kontrastibariumperäruiskeröntgenkuva.
Värillinen kontrastibariumperäruiskeröntgenkuva. Monet testit voivat diagnosoida vakavan ummetuksen, ja useimmat ihmiset tarvitsevat vain muutaman perustestin. Ensin lääkäri tai terveydenhuollon ammattilainen ottaa sairaushistorian ja lääkärintarkastuksen, jotta lääkäri voi määrittää esiintyvän ummetuksen tyypin. paljastaa käyttämäsi lisäravinteet tai reseptituotteet; tai sinulla on sairauksia tai muita terveysongelmia. Tämä puolestaan ohjaa diagnoosia ja terapiaa. Jos ulostaminen on esimerkiksi kivuliasta, lääkäri osaa etsiä peräaukon ongelmia, kuten kaventunutta peräaukon sulkijalihasta tai peräaukon halkeamaa. Jos pienet ulosteet ovat ongelma, syynä voi olla vähäkuituisten ruokien syöminen. Jos potilas kokee huomattavaa rasitusta, lantionpohjan toimintahäiriö on todennäköistä.
Huolellinen ruokavaliohistoria – joka saattaa edellyttää ruokapäiväkirjan pitämistä viikon tai kahden ajan – voi paljastaa vähäkuituisen ruokavalion ja saattaa ohjata lääkärin suosittelemaan kuitupitoista ruokavaliota. Ruokapäiväkirjan avulla lääkäri voi myös arvioida, kuinka hyvin yksilö lisää ravintokuituaan hoidon aikana.
Muita testejä on saatavilla ihmisille, joilla on vaikea ummetus, joka ei reagoi helposti hoitoon.
Fyysinen tarkastus voi tunnistaa sairaudet (esimerkiksi skleroderma), jotka voivat aiheuttaa ummetusta. Sormella tehdyssä peräsuolen tutkimuksessa voi paljastaa kireä peräaukon sulkijalihas, joka saattaa vaikeuttaa ulostamista tai saattaa huomata, että lantionpohjan lihakset eivät rentoudu normaalisti. Jos materiaalilla täytetty paksusuoli voi tuntua vatsan seinämän läpi, se viittaa siihen, että se on vakava. Uloste peräsuolessa viittaa peräaukon, peräsuolen tai lantionpohjan lihasten ongelmaan.
Verikokeet voivat olla sopivia tilasi arvioinnissa. Tarkemmin sanottuna verikokeet kilpirauhashormonin (kilpirauhasen vajaatoiminnan havaitsemiseksi) ja kalsiumin (ylimääräisen lisäkilpirauhashormonin havaitsemiseksi) varalta voivat olla hyödyllisiä.
Suuret määrät paksusuolessa olevaa materiaalia voidaan yleensä visualisoida yksinkertaisilla vatsan röntgenfilmeillä, ja mitä vakavampi ummetus, sitä enemmän se näkyy röntgenkuvassa.
Bariumperäruiske (alempi gastrointestinaalinen [GI]-sarja) on röntgentutkimus, jossa nestemäistä bariumia työnnetään peräaukon läpi peräsuolen ja paksusuolen täyttämiseksi. Barium hahmottaa paksusuolen röntgensäteissä ja määrittää suolen ja peräsuolen normaalin tai epänormaalin anatomian. Kasvaimet ja ahtaumat (striktuurit) ovat poikkeavuuksia, jotka voidaan havaita tällä testillä.
Suolen läpikulku (merkki)tutkimukset
Paksusuolen läpikulkututkimukset ovat yksinkertaisia röntgentutkimuksia, jotka määrittävät, kuinka kauan ruoan kulkeutuminen suoliston läpi kestää. Kuljetustutkimuksissa yksilöt nielevät kapseleita yhden tai useamman päivän ajan. Kapseleiden sisällä on monia pieniä muovikappaleita, jotka voidaan nähdä röntgensäteillä. Gelatiinikapselit liukenevat ja vapauttavat muovipalat ohutsuoleen. Muovipalat kulkevat sitten (kuten ruoansulatus) ohutsuolen läpi suolistoon. 5 tai 7 päivän kuluttua vatsasta otetaan röntgenkuva ja muovinpalaset suolen eri osissa lasketaan. Tästä määrästä on mahdollista määrittää, onko kaksoispisteessä viivettä ja missä kohtaa.
Ihmisillä, joilla ei ole ummetusta, kaikki muovipalat poistuvat ulosteesta, eikä yhtään jää paksusuoleen. Kun palaset leviävät koko paksusuolen alueelle, se viittaa siihen, että koko paksusuolen lihakset tai hermot eivät toimi, mikä on tyypillistä paksusuolen inertialle. Kun palasia kerääntyy peräsuoleen, se viittaa lantionpohjan toimintahäiriöön.
Defekografia on muunnos bariumperäruisketutkimuksesta. Tätä toimenpidettä varten paksu bariumtahna asetetaan potilaan peräsuoleen peräaukon kautta. Sitten otetaan röntgenkuvat, kun potilas ulostaa bariumia. Barium linjaa selkeästi peräsuolen ja peräaukon ja osoittaa lantionpohjan lihaksissa tapahtuvia muutoksia ulostamisen aikana. Siten defekografia tutkii ulostusprosessia ja antaa tietoa peräsuolen ja lantionpohjan lihasten anatomisista poikkeavuuksista ulostamisen aikana.
Anorektaalisen motiliteettitutkimukset, jotka täydentävät defekografiatestejä, antavat arvion peräaukon ja peräsuolen lihasten ja hermojen toiminnasta. Anorektaalista motiliteettitutkimuksia varten joustava putki, jonka halkaisija on noin kahdeksasosa tuumaa, työnnetään peräaukon läpi peräsuoleen. Putken sisällä olevat anturit mittaavat paineita, joita peräaukon ja peräsuolen lihakset synnyttävät. Kun putki on paikallaan, henkilö suorittaa useita yksinkertaisia liikkeitä, kuten vapaaehtoisesti kiristämällä peräaukon lihaksia. Anorektaaliset motiliteettitutkimukset voivat auttaa määrittämään, toimivatko peräaukon ja peräsuolen lihakset normaalisti. Kun näiden lihasten toiminta on heikentynyt, materiaalin virtaus ruoansulatuskanavan läpi estyy, mikä aiheuttaa lantionpohjan toimintahäiriön kaltaisen tilan.
Uusin testi ulostamisen ja sen häiriöiden arvioimiseksi on magneettikuvaus (MRI) -defekografia ja on samanlainen kuin bariumdefekografia. MRI:tä käytetään kuitenkin röntgensäteiden sijasta kuvien tuottamiseen peräsuolesta ulostamisen aikana. MRI-defekografia näyttää olevan erinomainen tapa tutkia ulostamista, mutta toimenpide on kallis ja hieman hankala. Tästä syystä sitä käytetään vain harvoissa laitoksissa, jotka ovat erityisen kiinnostuneita ummetuksesta ja ulostamisen poikkeavuuksista.
Paksusuolen motiliteettitutkimukset ovat monilta osin samanlaisia kuin anorektaaliset motiliteettitutkimukset. Erittäin pitkä, kapea (halkaisijaltaan kahdeksasosa tuumaa), joustava putki työnnetään peräaukon läpi ja johdetaan osan tai koko paksusuolen läpi kolonoskopiaksi kutsutun toimenpiteen aikana. Putken sisällä olevat anturit mittaavat paineita, jotka syntyvät paksusuolen lihasten supistuksista. Nämä supistukset ovat seurausta paksusuolen hermojen ja lihasten koordinoidusta toiminnasta. Jos hermojen tai lihasten toiminta on epänormaalia, paksusuolen paineen malli on epänormaali. Paksusuolen motiliteettitutkimukset ovat hyödyllisimpiä paksusuolen inertian määrittämisessä. Näitä tutkimuksia pidetään tutkimusvälineinä, mutta ne voivat auttaa tekemään hoitopäätöksiä potilailla, joilla on vaikea ummetus.
 Lääkäri keskustelee ummetuksen hoidoista miespotilaan kanssa.
Lääkäri keskustelee ummetuksen hoidoista miespotilaan kanssa. Ummetuksen arvioinnissa ja hoidossa on useita periaatteita. Ensimmäinen periaate on erottaa akuutti (äskettäin alkanut) ja krooninen (pitkäaikainen) ummetus. Siksi akuutin tai pahenevan ummetuksen yhteydessä on syytä arvioida syy ajoissa, jotta ei jää huomaamatta vakavaa sairautta, joka pitäisi hoitaa kiireellisesti. 2) aloittaa ummetuksen hoito ajoissa ja käyttää vähiten haitallisia hoitoja, jotka ehkäisevät ummetuksen pahenemista sekä mahdollisia paksusuolen vaurioita, jotka voivat aiheutua stimulanttien toistuvasta käytöstä. 3) tietää, milloin on aika arvioida kroonisen ummetuksen syy. Kroonisen ummetuksen syy on arvioitava, jos yksinkertaisilla hoidoilla ei ole vastetta.
 Henkilö pitää kädessään laksatiivisia kapseleita.
Henkilö pitää kädessään laksatiivisia kapseleita. Älä tukahduta haluja ulostaa. Kun tarve tulee, etsi wc. Selvitä lääkärisi ja apteekkihenkilökunnan avustuksella, onko käyttämäsi lääkkeitä, jotka voisivat edistää ummetusta. Katso, voidaanko lääkkeiden käyttö lopettaa tai vaihtaa.
Lisää ruokavaliosi kuitua syömällä enemmän hedelmiä, vihanneksia ja täysjyvätuotteita. (Tästä suosituksesta on myös muita terveyshyötyjä.) Voi olla vaikeaa saada riittävästi kuitua ruokavaliosta ummetuksen tehokkaaseen hoitoon, joten älä epäröi ottaa tarvittaessa kuitulisiä (vehnäleseet, psyllium jne.). Käytä kasvavia määriä kuitua ja/tai vaihda kulutetun kuidun tyyppiä, kunnes saavutat tyydyttävän tuloksen. Älä odota kuidun toimivan yössä. Varaa muutama viikko riittäviin kokeiluihin.
Näitä ponnisteluja ei pidä keskeyttää, vaan muita toimenpiteitä tulisi lisätä. Jos se on harvoin, toisin sanoen muutaman viikon välein (kuten se voi olla kuukautiskierron takia), sillä ei todennäköisesti ole väliä, mitä muita toimenpiteitä lisätään - pehmittävät, suolaliuos tai hyperosmolariset laksatiivit, peräruiskeet ja peräpuikot. Jopa stimuloivat laksatiivit neljän tai kuuden viikon välein eivät todennäköisesti vahingoita paksusuolea. Valitettavasti piristäviä tuotteita käytettäessä on taipumus lisätä alitajuisesti niiden käyttöä. Ennen kuin huomaatkaan, otat niitä joka viikko tai useammin, ja on olemassa huoli (tosin ei todisteita), että seurauksena voi olla pysyviä paksusuolen vaurioita.
Jos ummetus on jatkuva eikä ajoittainen ongelma, luultavasti turvallisimmat säännöllisesti otettavat tuotteet ovat hyperosmolaariset laksatiivit. Lääkärin tulee valvoa niiden käyttöä. Kuten kuidun kohdalla, erilaisten hyperosmolaaristen tuotteiden nousevia annoksia tulisi kokeilla useiden viikkojen ajan, kunnes tyydyttävä laksatiivin tyyppi ja annos löytyy. Hyperosmolaariset laksatiivit voivat kuitenkin olla kalliita. Magnesiummaito on suolapitoisista laksatiiveista miedoin, edullinen ja hyvä vaihtoehto. Useimmat potilaat voivat säätää magnesiummaidon annosta pehmentääkseen ulostetta riittävästi ilman ripulia tai ulosteen vuotamista.
Luumuja ja luumumehua on käytetty useiden vuosien ajan lievän ummetuksen hoitoon. Ei ole näyttöä siitä, että luumujen tai luumumehun lievä piristävä vaikutus vahingoittaisi paksusuolea.
Voimakkaampia piristäviä tuotteita suositellaan yleensä vain viimeisenä keinona, kun ei-stimulanttihoidot ovat epäonnistuneet. Monet ihmiset ottavat yrttejä ongelman hoitoon, koska he tuntevat olonsa mukavammaksi käyttää "luonnollista" tuotetta. Valitettavasti useimmat näistä kasviperäisistä valmisteista sisältävät piristäviä tuotteita ja niiden pitkäaikainen käyttö lisää mahdollisuutta, että ne voivat myös vahingoittaa paksusuolea.
 Joukko terveellisiä kuitupitoisia ruokia.
Joukko terveellisiä kuitupitoisia ruokia. Paras tapa lisätä kuitua ruokavalioon on lisätä syötyjen hedelmien ja vihannesten määrää. Tämä tarkoittaa vähintään viittä annosta hedelmiä tai vihanneksia joka päivä. Monille ihmisille tarvittavien hedelmien ja vihannesten määrä voi kuitenkin olla epämukavan suuri tai se ei välttämättä tarjoa riittävää helpotusta sairauteen. Tässä tapauksessa kuitulisät voivat olla hyödyllisiä.
Kuitu määritellään kasvien tuottamaksi materiaaliksi, jota ihmisen maha-suolikanava ei sulata. Se on yksi hoidon peruspilareista. Monet suolistossa olevat kuidut sitoutuvat veteen ja pitävät veden suolistossa. Se lisää bulkkia (tilavuutta) ulosteeseen ja vesi pehmentää sitä.
Kuitulähteitä on erilaisia, ja tyyppi vaihtelee lähteestä toiseen. Tyypit voidaan luokitella useilla tavoilla, esimerkiksi niiden lähteen mukaan.
Yleisimpiä lähteitä ovat hedelmät ja vihannekset, vehnä- tai kauralese, psylliumin siemenet (esim. Metamucil, Konsyl), synteettinen metyyliselluloosa (esim. Citrucel) ja polykarbofiili (esim. Equalactin, Konsyl Fiber). Polykarbofiilia yhdistetään usein kalsiumin kanssa (esimerkiksi Fibercon). Joissakin tutkimuksissa kalsiumia sisältävä polykarbofiili ei kuitenkaan ollut yhtä tehokas kuin polykarbofiili ilman kalsiumia. Vähemmän tunnettu kuidun lähde on mallasuute (esimerkiksi Maltsupex). Tämä uute voi kuitenkin pehmentää materiaalia muillakin tavoilla kuin lisäämällä kuitua.
Lisääntynyt kaasuneritys (ilmavaivat) on runsaskuituisen ruokavalion yleinen oire ja sivuvaikutus. Kaasua syntyy, koska paksusuolessa normaalisti esiintyvät bakteerit pystyvät sulattamaan kuitua vähäisessä määrin. Bakteerit tuottavat kaasua ruoansulatuksensa sivutuotteena. Kaikki kuidut, riippumatta niiden lähteestä, voivat aiheuttaa ilmavaivat. Koska bakteerien kyky sulattaa erityyppisiä kuituja vaihtelee kuitenkin, niiden eri lähteet voivat tuottaa erilaisia määriä kaasua. Tilannetta vaikeuttaa se, että bakteerien kyky sulattaa yhtä tyyppiä voi vaihdella yksilöstä toiseen. Tämä vaihtelu vaikeuttaa kullekin yksilölle parhaan kuitutyypin valintaa.
Eri kuidun lähteitä kannattaa kokeilla yksitellen. Se tulee aloittaa pienellä annoksella ja lisätä 1–2 viikon välein, kunnes joko haluttu vaikutus saavutetaan tai häiritsevä ilmavaivat häiritsevät. Kuitu ei toimi yhdessä yössä, joten jokaista tuotetta kannattaa kokeilla muutaman viikon ajan, mikäli mahdollista. Jos ilmavaivoja ilmaantuu, annosta voidaan pienentää muutaman viikon ajan, minkä jälkeen suurempaa annosta voidaan kokeilla uudelleen. Yleisesti sanotaan, että kuidun tuottaman kaasun määrä vähenee, kun sitä nautitaan pidemmän aikaa, vaikka tätä ei ole koskaan tutkittu. Jos ilmavaivat jatkuvat ongelmana ja estävät kuituannosta nostamasta tasolle, joka vaikuttaa tyydyttävästi ulosteeseen, on aika siirtyä toiseen kuidun lähteeseen.
Käytettäessä kasvavia määriä kuitua on suositeltavaa juoda suurempi määrä vettä (esimerkiksi täysi lasillinen jokaisella annoksella). Teoriassa vesi estää kuidun "kovettumista" ja suolen tukkeutumista (tukoksia). Tämä vaikuttaa yksinkertaiselta ja järkevältä neuvolta. Suurempien vesimäärien nauttimisella ei kuitenkaan ole koskaan osoitettu olevan suotuisa vaikutus ummetukseen, kuidun lisäyksen kanssa tai ilman. Suolistossa on jo paljon vettä ja ylimääräinen nautittu vesi imeytyy ja erittyy virtsaan. Siitä huolimatta on järkevää juoda riittävästi nesteitä, jotta vältytään kuivumiselta, joka johtaisi suolistoveden vähenemiseen.
On syitä olla ottamatta kuitua tai ottaa tietyntyyppisiä niitä. Tukkeutumisen vuoksi, jos henkilöillä on kaventuneita paksusuolia ahtaumien tai kiinnikkeiden (aiemman leikkauksen arpikudoksen) vuoksi, heidän tulee keskustella lääkärin tai muun terveydenhuollon ammattilaisen kanssa ennen ruokavaliomuutosten tekemistä. Jotkut tuotteet sisältävät sokeria, joten diabeetikkojen on ehkä valittava sokerittomia tuotteita. Joissakin tapauksissa kaasu vähenee ajan myötä.
 Tarjotin lesitiiniä laksatiivisia kapseleita.
Tarjotin lesitiiniä laksatiivisia kapseleita. Voiteluaineet sisältävät mineraaliöljyä joko tavallisena öljynä tai öljyn emulsiona (yhdistelmänä veden kanssa). Öljy pysyy suolistossa, peittää ulosteen hiukkaset ja oletettavasti estää veden poistumisen materiaalista. Tämä vedenpidätys johtaa pehmeämpään ulosteeseen. Mineraaliöljyä käytetään yleensä vain lyhytaikaiseen hoitoon, koska sen pitkäaikaisella käytöllä on useita mahdollisia haittoja. Öljy voi imeä rasvaliukoisia vitamiineja suolistosta, ja jos sitä käytetään pitkään, se voi johtaa näiden vitamiinien puutteeseen. Tämä on erityisen huolestuttavaa raskauden aikana, jolloin riittävä vitamiinien saanti on tärkeää sikiölle. Hyvin nuorilla tai iäkkäillä henkilöillä, joiden nielemismekanismi ei ole vahva tai aivohalvaukset heikentävät, pienet määrät nieltyä öljyä voivat päästä keuhkoihin ja aiheuttaa eräänlaisen keuhkokuumeen, jota kutsutaan lipidikeuhkokuumeeksi. Mineraaliöljy voi myös vähentää joidenkin lääkkeiden, kuten varfariinin (Coumadin) ja oraalisten ehkäisyvalmisteiden imeytymistä, mikä heikentää niiden tehokkuutta. Näistä mahdollisista haitoista huolimatta mineraaliöljy voi olla tehokas, kun lyhytaikainen hoito on tarpeen.
Pehmentäviä laksatiiveja tunnetaan yleisesti ulosteen pehmennysaineina. Ne sisältävät yhdistettä nimeltä dokusaatti (esimerkiksi Colace). Docusate on kostutusaine, joka parantaa paksusuolen veden kykyä tunkeutua ja sekoittua suolistossa olevan materiaalin kanssa. Tämä lisääntynyt vesi sen sisällä pehmentää ulostetta, vaikka tutkimukset eivät ole osoittaneet docusaatin olevan jatkuvasti tehokas ummetuksen lievittämisessä. Näitä pehmennysaineita käytetään usein tilan pitkäaikaisessa hoidossa. Voi kestää viikon tai enemmän, ennen kuin asiakirja on tehokas. Annosta tulee suurentaa 1–2 viikon kuluttua, jos vaikutusta ei havaita.
Vaikka dokusaatti on yleensä turvallista, se voi lisätä mineraaliöljyn ja joidenkin lääkkeiden imeytymistä suolistosta. Imeytynyt mineraaliöljy kerääntyy elimistön kudoksiin, esimerkiksi imusolmukkeisiin ja maksaan, missä se aiheuttaa tulehdusta. Ei ole selvää, onko tällä tulehduksella merkittäviä seurauksia, mutta yleisesti katsotaan, että mineraaliöljyn pitkittynyttä imeytymistä ei pidä sallia. Pehmittäviä tuotteita ei suositella käytettäväksi yhdessä mineraaliöljyn tai tiettyjen reseptilääkkeiden kanssa. Pehmittäviä tuotteita käytetään yleisesti, kun ulostetta on tilapäisesti pehmennettävä ja ulostamista helpotettava (esim. leikkauksen, synnytyksen tai sydänkohtauksen jälkeen). Niitä käytetään myös potilaille, joilla on peräpukamia tai peräaukon halkeamia.
Hyperosmolaariset laksatiivit
Hyperosmolaariset laksatiivit ovat sulamattomia, imeytymättömiä yhdisteitä, jotka jäävät paksusuoleen ja säilyttävät veden, joka jo on paksusuolessa. Tuloksena on sen pehmeneminen. Yleisimmät hyperosmolaariset tuotteet ovat laktuloosi (esim. Kristalose), sorbitoli ja polyetyleeniglykoli (esim. MiraLax). Jotkut ovat saatavilla vain reseptillä. Nämä tuotteet ovat turvallisia pitkäaikaiseen käyttöön, ja niillä on vain vähän sivuvaikutuksia.
Paksusuolen bakteerit voivat pilkkoa hyperosmolaarisia laksatiiveja ja muuttua kaasuiksi, mikä voi aiheuttaa ei-toivottua vatsan turvotusta ja ilmavaivat. Tämä vaikutus on annoksesta riippuvainen ja vähemmän polyetyleeniglykolilla. Siksi kaasua voidaan vähentää vähentämällä
:n annosta
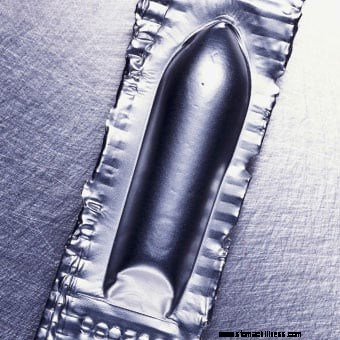 Esimerkki peräpuikosta, joka stimuloi suolen toimintaa.
Esimerkki peräpuikosta, joka stimuloi suolen toimintaa. Suolaliuokset laksatiivit sisältävät imeytymättömiä ioneja, kuten magnesiumia, sulfaattia, fosfaattia ja sitraattia [esimerkiksi magnesiumsitraatti (Citroma), magnesiumhydroksidi, natriumfosfaatti). Nämä ionit jäävät paksusuoleen ja saavat vettä imeytymään paksusuoleen. Jälleen, vaikutus on pehmentää ulosteita.
Magnesiumilla voi myös olla lieviä stimuloivia vaikutuksia paksusuolen lihaksiin. Magnesiumia sisältävien tuotteiden sisältämä magnesium imeytyy osittain suolistosta elimistöön. Magnesium poistuu elimistöstä munuaisten kautta. Tästä syystä potilaille, joiden munuaisten toiminta on heikentynyt, magnesiumia sisältävien tuotteiden krooninen (pitkäaikainen) käyttö voi aiheuttaa toksisia magnesiumpitoisuuksia.
Suolaliuokset laksatiivit vaikuttavat muutamassa tunnissa. Yleensä voimakkaita suolaliuoksia ei tule käyttää säännöllisesti. Jos vakava ripuli kehittyy suolapitoisten tuotteiden käytön yhteydessä eikä kadonnutta nestettä korvata nesteiden nauttimisella, seurauksena voi olla nestehukka. Yleisimmin käytetty ja miedoin suolapitoisista tuotteista on magnesiummaito. Epsom Salt on tehokkaampi suolaliuos, joka sisältää magnesiumsulfaattia.
Stimulantit laksatiivit saavat ohutsuolen ja paksusuolen lihakset kuljettamaan sisältöään nopeammin. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
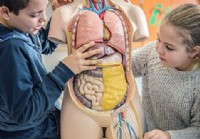 Ruoansulatusprosessin osat, elimet ja toiminnot
Mikä on ruoansulatusjärjestelmä? Ruoansulatusjärjestelmään kuuluu elimiä, jotka muuttavat ruoan energiaksi ja poistavat jätteitä. Kaikkiin kehossamme tapahtuviin prosesseihin ja toimintoihin tarvit
Ruoansulatusprosessin osat, elimet ja toiminnot
Mikä on ruoansulatusjärjestelmä? Ruoansulatusjärjestelmään kuuluu elimiä, jotka muuttavat ruoan energiaksi ja poistavat jätteitä. Kaikkiin kehossamme tapahtuviin prosesseihin ja toimintoihin tarvit
 Ciguatera-myrkytys
Ciguateran myrkytyskeskus Osallistu haimatulehdustestiin Paranna ruoansulatusta Ruoansulatushäiriö-diaesitys:Vältettävät ongelmaruoat Potilaiden kommentit:Ciguatera-myrkytys – kokemus Potilaiden komme
Ciguatera-myrkytys
Ciguateran myrkytyskeskus Osallistu haimatulehdustestiin Paranna ruoansulatusta Ruoansulatushäiriö-diaesitys:Vältettävät ongelmaruoat Potilaiden kommentit:Ciguatera-myrkytys – kokemus Potilaiden komme
 Mikä on suhde fermentoidun ruoan kulutuksen, suoliston mikrobiston ja terveyden välillä?
Fermentoitujen elintarvikkeiden terveyshyödyt on tunnustettu jo vuosisatoja, ja ne johtuvat elävien mikro-organismien läsnäolosta ja käymiseen liittyvistä muutoksista elintarvikkeiden ainesosissa. Mu
Mikä on suhde fermentoidun ruoan kulutuksen, suoliston mikrobiston ja terveyden välillä?
Fermentoitujen elintarvikkeiden terveyshyödyt on tunnustettu jo vuosisatoja, ja ne johtuvat elävien mikro-organismien läsnäolosta ja käymiseen liittyvistä muutoksista elintarvikkeiden ainesosissa. Mu