Lo studio sottoposto a revisione paritaria, pubblicato come preprint, aiuterà a concentrare gli sforzi per capire cosa fa SARS-COV-2 nel corpo, perché alcune persone sono più suscettibili, e il modo migliore per cercare i trattamenti, dicono i ricercatori.
Quando si è diffusa la notizia di un nuovo coronavirus in Cina, Ordovas-Montanes e Shalek avevano già studiato diversi tipi di cellule del sistema respiratorio e dell'intestino umani. Avevano anche raccolto dati da primati e topi.
A febbraio, hanno iniziato a immergersi in questi dati.
Abbiamo iniziato a esaminare le cellule di tessuti come il rivestimento della cavità nasale, i polmoni, e intestino, in base ai sintomi riportati e al luogo in cui è stato rilevato il virus. Volevamo fornire le migliori informazioni possibili su tutto il nostro spettro di modelli di ricerca".
José Ordovas-Montanes, dottorato di ricerca all'ospedale pediatrico di Boston
Ricerche recenti hanno scoperto che SARS-CoV-2, come il SARS-CoV strettamente correlato che ha causato la pandemia di SARS, utilizza un recettore chiamato ACE2 per entrare nelle cellule umane, aiutato da un enzima chiamato TMPRSS2. Ciò ha portato Ordovas-Montanes e Shalek e colleghi a porre una semplice domanda:quali cellule del tessuto respiratorio e intestinale esprimono sia ACE2 che TMPRSS2?
Per rispondere a questa domanda, il team si è rivolto al sequenziamento dell'RNA unicellulare, che identifica quale di circa 20, 000 geni sono "accesi" nelle singole cellule. Hanno scoperto che solo una piccola percentuale di cellule respiratorie e intestinali umane, spesso ben al di sotto del 10%, crea sia ACE2 che TMPRSS2. Quelle cellule rientrano in tre tipi:cellule caliciformi nel naso che secernono muco; cellule polmonari note come pneumociti di tipo II che aiutano a mantenere gli alveoli (le sacche in cui viene assorbito l'ossigeno); e un tipo di cosiddetti enterociti che rivestono l'intestino tenue e sono coinvolti nell'assorbimento dei nutrienti.
Il campionamento da primati non umani ha mostrato un modello simile di cellule sensibili.
"Molte linee cellulari respiratorie esistenti potrebbero non contenere l'intero mix di tipi di cellule, e potrebbero mancare i tipi che sono rilevanti, " osserva Ordovas-Montanes. "Una volta capito quali cellule sono infette, puoi iniziare a chiedere, "Come funzionano queste cellule?" "C'è qualcosa all'interno di queste cellule che è fondamentale per il ciclo di vita del virus?" Con modelli cellulari più raffinati, possiamo eseguire schermi migliori per trovare quali farmaci esistenti prendono di mira quella biologia, fornendo un trampolino di lancio per entrare nei topi o nei primati non umani".
Ma è stata la seconda scoperta dello studio a incuriosire maggiormente gli scienziati. Hanno scoperto che il gene ACE2, che codifica per il recettore utilizzato da SARS-CoV-2 per entrare nelle cellule umane, è stimolato dall'interferone, una delle principali difese dell'organismo quando rileva un virus. L'interferone ha effettivamente attivato il gene ACE2 a livelli più alti, potenzialmente dando al virus nuovi portali per entrare.
"ACE2 è anche fondamentale per proteggere le persone durante vari tipi di lesioni polmonari, " osserva Ordovas-Montanes. "Quando ACE2 esce, di solito è una risposta produttiva. Ma poiché il virus usa ACE2 come bersaglio, ipotizziamo che potrebbe sfruttare quella normale risposta protettiva".
interferoni, infatti, sono in fase di sperimentazione come trattamento per il COVID-19. Aiuterebbero, o farebbero più male che bene? Non è ancora chiaro.
"Potrebbe essere che in alcuni pazienti, a causa della tempistica o della dose, l'interferone può contenere il virus, mentre in altri, l'interferone promuove più infezioni, " dice Ordovas-Montanes. "Vogliamo capire meglio dove sta l'equilibrio, e come possiamo mantenere una risposta antivirale produttiva senza produrre più cellule bersaglio da infettare dal virus".
I risultati potrebbero anche sollevare nuove linee di indagine sugli ACE-inibitori. Questi farmaci sono comunemente usati per trattare l'ipertensione, che è stato collegato a una malattia COVID-19 più grave. Gli ACE-inibitori influenzano il rischio delle persone?
"ACE e ACE2 lavorano nello stesso percorso, ma in realtà hanno proprietà biochimiche diverse, "Ordovas-Montanes avverte. "È biologia complessa, ma sarà importante capire l'impatto degli ACE-inibitori sulla risposta fisiologica delle persone al virus".
È anche troppo presto per provare a mettere in relazione i risultati dello studio con la "tempesta di citochine, " una risposta infiammatoria incontrollata che è stata segnalata in pazienti COVID-19 molto malati. Le citochine sono una famiglia di sostanze chimiche che radunano le risposte immunitarie del corpo per combattere le infezioni, e l'interferone fa parte della famiglia.
"Potrebbe essere che stiamo assistendo a una tempesta di citochine a causa di un fallimento dell'interferone nel limitare il virus per cominciare, così i polmoni iniziano a chiedere più aiuto. Questo è esattamente quello che stiamo cercando di capire in questo momento".
Il team vuole anche esplorare cosa sta facendo il virus nelle cellule che prende di mira, e studiare campioni di tessuto di bambini e adulti per capire perché COVID-19 è in genere meno grave nelle persone più giovani. Gli studi proseguiranno al Boston Children's con il supporto di Benjamin Raby, dottore, MPH, primario di medicina polmonare, Bruce Horwitz, dottore, dottorato di ricerca, in medicina d'urgenza, e Scott Snapper, dottore, dottorato di ricerca, primario di gastroenterologia.
Carly Ziegler, Samuel Allon, e Sarah Nyquist, del MIT e di Harvard, e Ian Mbano dell'Africa Health Research Institute sono stati co-primi autori dell'articolo in Cellula . Lo studio è stato condotto in collaborazione con il gruppo Human Cell Atlas (HCA) Lung Biological Network. Gli autori non segnalano interessi in competizione. Vedi il documento per un elenco completo di finanziatori e autori.
"Questo è stato un incredibile sforzo comunitario, non solo all'interno di Boston, ma anche con collaboratori in tutto il mondo che hanno tutti condiviso i loro dati inediti per cercare di rendere disponibili informazioni potenzialmente rilevanti il più rapidamente possibile, "dice Shalek, che è stato co-autore senior della carta con Ordovas-Montanes. "È stimolante vedere quanto si può ottenere quando tutti si uniscono per affrontare un problema".
 Qual è il problema della soia nella dieta a basso contenuto di FODMAP?
Quando si tratta della fase di eliminazione della dieta a basso contenuto di FODMAP, la soia è elencata in molti elenchi da evitare. Ma la soia è sempre un divieto per coloro che eliminano i FODMAP pe
Qual è il problema della soia nella dieta a basso contenuto di FODMAP?
Quando si tratta della fase di eliminazione della dieta a basso contenuto di FODMAP, la soia è elencata in molti elenchi da evitare. Ma la soia è sempre un divieto per coloro che eliminano i FODMAP pe
 Andare avanti,
Mangia la fotocamera — Endoscopia con capsula Ogni volta che viene catturato un grande squalo bianco e si pensa che sia dietro un attacco, lo stomaco del pesce viene aperto. Tutti i tipi di cose di s
Andare avanti,
Mangia la fotocamera — Endoscopia con capsula Ogni volta che viene catturato un grande squalo bianco e si pensa che sia dietro un attacco, lo stomaco del pesce viene aperto. Tutti i tipi di cose di s
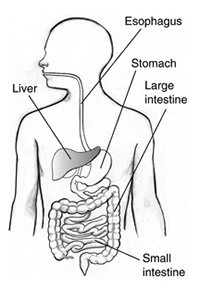 Epatite
Epatite significa uninfiammazione del fegato. Linfiammazione provoca gonfiore arrossato e doloroso e si verifica quando i tessuti vengono feriti o infettati. Linfiammazione può causare il malfunzionam
Epatite
Epatite significa uninfiammazione del fegato. Linfiammazione provoca gonfiore arrossato e doloroso e si verifica quando i tessuti vengono feriti o infettati. Linfiammazione può causare il malfunzionam