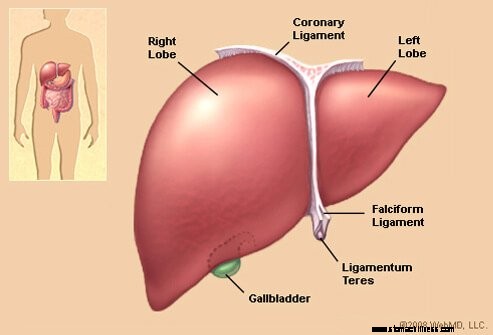
 Bilde av lever
Bilde av lever Medikamentinduserte leversykdommer er sykdommer i leveren som er forårsaket av legeforeskrevne medisiner, reseptfrie medisiner, vitaminer, hormoner, urter, ulovlige ("rekreasjons-") medisiner og miljøgifter.
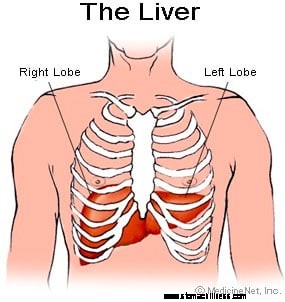 Illustrasjon av leveren
Illustrasjon av leveren Leveren er et organ som er plassert i øvre høyre side av magen, for det meste bak brystkassen. Leveren til en voksen veier normalt nesten tre kilo og har mange funksjoner.
Når medisiner skader leveren og forstyrrer dens normale funksjon, utvikles symptomer, tegn og unormale blodprøver av leversykdom. Abnormiteter ved medikamentinduserte leversykdommer ligner på leversykdommer forårsaket av andre midler som virus og immunologiske sykdommer. For eksempel ligner medikamentindusert hepatitt (betennelse i levercellene) viral hepatitt; de kan begge forårsake forhøyede blodnivåer av aspartataminotransferase (AST) og alaninaminotransferase (ALT) (enzymer som lekker fra den skadde leveren og inn i blodet) så vel som anoreksi (tap av matlyst), tretthet og kvalme. Medikamentindusert kolestase (interferens med gallestrømmen som er forårsaket av skade på gallegangene) kan etterligne kolestase av autoimmun leversykdom (f.eks. primær biliær cirrhose eller PBC) og kan føre til forhøyede nivåer av bilirubin i blodet (som forårsaker gulsott), alkalisk fosfatase (et enzym som lekker fra skadde galleveier) og kløe.
Pasienter med mild leversykdom kan ha få eller ingen symptomer eller tegn. Pasienter med mer alvorlig sykdom utvikler symptomer og tegn som kan være uspesifikke eller spesifikke.
Uspesifikke symptomer (symptomer som også kan sees ved andre lidelser) inkluderer:
Symptomer og tegn som er spesifikke for leversykdom inkluderer:
Alvorlig, avansert leversykdom med skrumplever kan gi symptomer og tegn relatert til skrumplever; disse symptomene inkluderer:
Legemidler kan forårsake leversykdom på flere måter. Noen medikamenter er direkte skadelige for leveren; andre omdannes av leveren til kjemikalier som kan forårsake skade på leveren direkte eller indirekte. (Dette kan virke rart i lys av leverens viktige rolle i å transformere giftige kjemikalier til ikke-giftige kjemikalier, men det skjer.) Det er tre typer levertoksisitet; doseavhengig toksisitet, idiosynkratisk toksisitet og medikamentallergi.
Legemidler som forårsaker doseavhengig toksisitet kan forårsake leversykdom hos de fleste hvis nok av stoffet tas. Det viktigste eksemplet på doseavhengig toksisitet er acetaminophen (Tylenol) overdose (diskutert senere i denne artikkelen.).
Legemidler som forårsaker idiosynkratisk toksisitet forårsake sykdom hos bare de få pasientene som har arvet spesifikke gener som kontrollerer den kjemiske transformasjonen av det spesifikke stoffet, og forårsaker akkumulering av stoffet eller transformasjonsprodukter (metabolitter) som er skadelige for leveren. Disse arvelige idiosynkratiske toksisitetene er vanligvis sjeldne, og avhengig av stoffet forekommer de vanligvis hos mindre enn 1 til 10 per 100 000 pasienter som tar det stoffet; Men med noen medikamenter er forekomsten av toksisitet mye høyere. Selv om risikoen for å utvikle legemiddelindusert idiosynkratisk leversykdom er lav, er idiosynkratisk leversykdom den vanligste formen for legemiddelindusert leversykdom fordi titalls millioner pasienter bruker rusmidler, og mange av dem bruker flere medikamenter.
Idiosynkratisk legemiddeltoksisitet er vanskelig å oppdage i tidlige kliniske studier som vanligvis involverer på det meste bare noen få tusen pasienter. Idiosynkratisk toksisitet vil dukke opp først etter at millioner av pasienter begynner å motta stoffet etter at stoffet er godkjent av FDA.
Medikamentallergi kan også forårsake leversykdom, selv om det er uvanlig. Ved legemiddelallergi blir leveren skadet av betennelsen som oppstår når kroppens immunsystem angriper legemidlene med antistoffer og immunceller.
Legemidler og kjemikalier kan forårsake et bredt spekter av leverskader. Disse inkluderer:
Mange legemidler forårsaker milde økninger i blodnivået av leverenzymer uten symptomer eller tegn på hepatitt. AST, ALT og alkalisk fosfatase er enzymer som normalt befinner seg i cellene i leveren og gallegangene. Noen medikamenter kan føre til at disse enzymene lekker fra cellene og inn i blodet, og dermed øker blodnivået av enzymene. Eksempler på legemidler som oftere forårsaker forhøyede leverenzymer i blodet inkluderer statinene (brukes til behandling av høyt kolesterolnivå i blodet), noen antibiotika, noen antidepressiva (brukes til behandling av depresjon), og noen medisiner som brukes til å behandle diabetes, takrin (Cognex) , aspirin og kinidin (Quinaglute, Quinidex).
Siden disse pasientene vanligvis ikke opplever noen symptomer eller tegn, oppdages forhøyelsene av leverenzymer vanligvis når blodprøver utføres som en del av en årlig fysisk undersøkelse, som preoperativ screening eller som en del av periodisk overvåking for legemiddeltoksisitet. Vanligvis vil disse unormale nivåene bli normale kort tid etter at stoffet er avsluttet, og det er vanligvis ingen langvarig leverskade. Med noen legemidler er lave nivåer av unormale leverenzymer vanlige og ser ikke ut til å være assosiert med viktig (alvorlig eller progressiv) leversykdom, og pasienten kan fortsette å ta legemidlet.
Visse legemidler kan forårsake akutt og kronisk hepatitt (betennelse i leverceller) som kan føre til nekrose (død) av cellene. Akutt legemiddelindusert hepatitt er definert som hepatitt som varer mindre enn 3 måneder, mens kronisk hepatitt varer lenger enn 3 måneder. Akutt legemiddelindusert hepatitt er mye mer vanlig enn kronisk legemiddelindusert hepatitt.
Typiske symptomer på medikamentindusert hepatitt inkluderer:
I mer alvorlige tilfeller kan pasienter utvikle mørk urin, feber, lys avføring og gulsott (et gult utseende på huden og den hvite delen av øynene). Pasienter med hepatitt har vanligvis høye blodnivåer av AST, ALAT og bilirubin. Både akutt og kronisk hepatitt forsvinner vanligvis etter seponering av legemidlet, men noen ganger kan akutt hepatitt være alvorlig nok til å forårsake akutt leversvikt (se diskusjon senere i denne artikkelen), og kronisk hepatitt kan i sjeldne tilfeller føre til permanent leverskade og skrumplever.
Eksempler på legemidler som kan forårsake akutt hepatitt inkluderer acetaminophen (Tylenol), fenytoin (Dilantin), aspirin, isoniazid (Nydrazid, Laniazid), diklofenak (Voltaren) og amoksicillin/klavulansyre (Augmentin).
Eksempler på legemidler som kan forårsake kronisk hepatitt inkluderer minocyklin (Minocin), nitrofurantoin (Furadantin, Macrodantin), fenytoin (Dilantin), propyltiouracil, fenofibrat (Tricor) og metamfetamin ("ecstasy").
I sjeldne tilfeller forårsaker legemidler akutt leversvikt (fulminant hepatitt). Disse pasientene er ekstremt syke med symptomene på akutt hepatitt og tilleggsproblemer som forvirring eller koma (encefalopati) og blåmerker eller blødninger (koagulopati). Faktisk dør 40% til 70% av personer med fulminant hepatitt, avhengig av årsaken. I USA er acetaminophen (Tylenol) den vanligste årsaken til akutt leversvikt.
Kolestase er en tilstand der sekresjonen og/eller strømmen av galle reduseres. Bilirubin og gallesyrer som normalt skilles ut av leveren til galle og elimineres fra kroppen via tarmen, samles i kroppen og fører til henholdsvis gulsott og kløe. Legemidler som forårsaker kolestase forstyrrer vanligvis levercellens utskillelse av galle uten å forårsake hepatitt eller levercelle-nekrose (død). Pasienter med legemiddelindusert kolestase har vanligvis forhøyede blodnivåer av bilirubin, men har normale eller lett forhøyede ASAT- og ALAT-nivåer. Blodnivåer av alkalisk fosfat (et enzym laget av galleveier) øker fordi cellene i gallegangene også er dysfunksjonelle og lekker enzymet. Bortsett fra kløe og gulsott, er pasienter vanligvis ikke så syke som pasienter med akutt hepatitt.
Eksempler på legemidler som er rapportert å forårsake kolestase inkluderer erytromycin (E-Mycin, Ilosone), klorpromazin (Thorazin), sulfametoksazol og trimetoprim (Bactrim; Septra), amitriptylin (Elavil, Endep), karbamazepin (Tegretol), ampicillin (Omnipen; Polycillin; Principen), ampicillin/klavulansyre (Augmentin), rifampin (Rifadin), østradiol (Estrace; Climara; Estraderm; Menostar), captopril (Capoten), p-piller (orale prevensjonsmidler), anabole steroider, naproxen (Naprosyn), amiodaron (Cordarone), haloperidol (Haldol), imipramin (Tofranil), tetracyklin (Achromycin) og fenytoin (Dilantin).
De fleste pasienter med legemiddelindusert kolestase vil komme seg helt i løpet av uker etter å ha stoppet medikamentet, men hos noen pasienter kan gulsott, kløe og unormale leverprøver vare måneder etter at legemidlet er avsluttet. En og annen pasient kan utvikle kronisk leversykdom og leversvikt. Legemiddelindusert gulsott og kolestase som varer lenger enn 3 måneder kalles kronisk kolestase.
De vanligste årsakene til opphopning av fett i leveren er alkoholisme og ikke-alkoholisk fettleversykdom (NAFLD) assosiert med fedme og diabetes. Legemidler kan forårsake fettlever med eller uten assosiert hepatitt. Pasienter med legemiddelindusert fettlever kan ha bare noen få symptomer, eller ingen. De har vanligvis milde til moderate økninger i blodnivåer av ALT og ASAT, og kan også utvikle forstørrede lever. I alvorlige tilfeller kan legemiddelindusert fettlever føre til skrumplever og leversvikt.
Legemidler som er rapportert å forårsake fettlever inkluderer total parenteral ernæring, metotreksat (Rheumatrex), griseofulvin (Grifulvin V), tamoxifen (Nolvadex), steroider, valproat (Depakote) og amiodaron (Cordarone).
I visse situasjoner kan fettlever alene være livstruende. For eksempel er Reyes syndrom en sjelden leversykdom som kan forårsake fettlever, leversvikt og koma. Det antas å forekomme hos barn og tenåringer med influensa når de får aspirin. Et annet eksempel på alvorlig fettlever er forårsaket av høye doser av intravenøs tetracyklin eller amiodaron. Visse urter (for eksempel den kinesiske urten Jin Bu Huan, brukt som et beroligende og smertestillende middel) kan også forårsake alvorlig fettlever.
Kroniske leversykdommer som hepatitt, fettlever eller kolestase kan føre til nekrose (død) av leverceller. Arrvev dannes som en del av helingsprosessen som er forbundet med de døende levercellene, og alvorlig arrdannelse i leveren kan føre til skrumplever.
Det vanligste eksemplet på medikamentindusert cirrhose er alkoholisk cirrhose. Eksempler på legemidler som kan forårsake kroniske leversykdommer og skrumplever inkluderer metotreksat (Rheumatrex), amiodaron (Cordarone) og metyldopa (Aldomet). Les artikkelen om cirrhosis for mer informasjon.
Normalt blir blod fra tarmene levert til leveren via portvenen, og blodet som forlater leveren til hjertet føres via levervenene inn i den nedre vena cava (den store venen som drenerer inn i hjertet). Enkelte medikamenter kan føre til at det dannes blodpropp (trombose) i levervenene og i den nedre hulvenen. Trombose av levervenen og vena cava inferior kan føre til forstørret lever, magesmerter, væskeansamling i magen (ascites) og leversvikt. Dette syndromet kalles Budd Chiari syndrom. De viktigste medikamentene som forårsaker Budd-Chiari syndrom er p-piller (orale prevensjonsmidler). P-piller kan også forårsake en beslektet sykdom som kalles veno-okklusiv sykdom der blodpropper bare i de minste levervenene. Pyrrolizidinalkaloider som finnes i visse urter (f.eks. borage, Comfrey) kan også forårsake veno-okklusiv sykdom.
Diagnostisering av medikamentinduserte leversykdommer er ofte vanskelig. Pasienter har kanskje ikke symptomer på leversykdom eller har bare milde, uspesifikke symptomer. Pasienter kan ta flere medikamenter, noe som gjør det vanskelig å identifisere det krenkende stoffet. Pasienter kan også ha andre potensielle årsaker til leversykdommer som alkoholfri fettleversykdom (NAFLD) og alkoholisme.
Diagnosen leversykdom er basert på en pasients symptomer (som tap av matlyst, kvalme, tretthet, kløe og mørk urin), funn på den fysiske undersøkelsen (som gulsott, forstørret lever) og unormale laboratorietester (som f.eks. blodnivåer av leverenzymer eller bilirubin og blodpropptider). Hvis en pasient har symptomer, tegn og unormale leverprøver, prøver leger deretter å avgjøre om legemidler forårsaker leversykdommen ved å:
Den viktigste behandlingen for medikamentindusert leversykdom er å stoppe stoffet som forårsaker leversykdommen. Hos de fleste pasienter vil tegn og symptomer på leversykdom forsvinne og blodprøver vil bli normale og det vil ikke være noen langvarig leverskade. Det finnes imidlertid unntak. For eksempel behandles Tylenol-overdoser med oral N-acetylcystein for å forhindre alvorlig levernekrose og -svikt. Levertransplantasjon kan være nødvendig for noen pasienter med akutt leversvikt. Noen medikamenter kan også forårsake irreversibel leverskade og skrumplever.
En overdose acetaminophen kan skade leveren. Sannsynligheten for skade så vel som alvorlighetsgraden av skaden avhenger av dosen av acetaminophen som inntas; jo høyere dose, jo mer sannsynlig er det at det blir skade, og jo mer sannsynlig er det at skaden blir alvorlig. (Reaksjonen på acetaminophen er doseavhengig og forutsigbar; den er ikke særegen - særegen for individet.) Leverskaden fra en overdose av acetaminophen er en alvorlig sak siden skaden kan være alvorlig og resultere i leversvikt og død. Faktisk er overdose av paracetamol den ledende årsaken til akutt (raskt innsettende) leversvikt i USA og Storbritannia.
For en gjennomsnittlig frisk voksen er den anbefalte maksimale dosen av paracetamol i løpet av en 24-timers periode 4 gram (4000 mg) eller åtte ekstra sterke tabletter. (Hver ekstra kraftig tablett inneholder 500 mg, mens hver vanlig styrketablett inneholder 325 mg.) Blant barn bestemmes dosen av paracetamol på grunnlag av hvert barns vekt og alder, eksplisitt angitt i pakningsvedlegget. Hvis disse retningslinjene for voksne og barn følges, er acetaminophen trygt og medfører i hovedsak ingen risiko for leverskade. En person som drikker mer enn to alkoholholdige drikker per dag, bør imidlertid ikke ta mer enn 2 gram (2000 mg) acetaminophen i løpet av 24 timer, som diskutert nedenfor, siden alkohol gjør leveren mottakelig for skade fra lavere doser acetaminophen.
En enkelt dose på 7 til 10 gram (7000 - 10 000 mg) paracetamol (14 til 20 ekstra sterke tabletter), to ganger anbefalt dose, kan forårsake leverskade hos en gjennomsnittlig frisk voksen. Blant barn kan en enkeltdose på 140 mg/kg (kroppsvekt) acetaminophen resultere i leverskade. Likevel har 3 til 4 gram ((3000 til 4000 mg) tatt i en enkelt dose eller 4 til 6 gram (4000 til 6000 mg) over 24 timer blitt rapportert å forårsake alvorlig leverskade hos noen mennesker, noen ganger til og med med døden til følge. Det ser ut til at enkelte individer, for eksempel de som regelmessig drikker alkohol, er mer utsatt enn andre for å utvikle acetaminophen-indusert leverskade. Andre faktorer som øker en persons risiko for skade fra acetaminophen inkluderer fastetilstand, underernæring og samtidig administrering av paracetamol. noen andre legemidler som fenytoin (Dilantin), fenobarbital, karbamazepin [(Tegretol) (medikamenter mot anfall)] eller isoniazid [(Nydrazid, Laniazid) (medisin mot tuberkulose)].
Les Tylenol-leverskadeartikkelen for en detaljert diskusjon av symptomene, mekanismene for acetaminophen-toksisitet, behandling (tidlig bruk av N-acetylcystein) og forebygging.
Statiner er de mest brukte medisinene for å senke "dårlig" (LDL) kolesterol for å forhindre hjerteinfarkt og slag. De fleste leger mener at statiner er trygge for langvarig bruk, og viktige leverskader er sjeldne. Likevel kan statiner skade leveren. Det vanligste leverrelaterte problemet forårsaket av statiner er milde økninger i blodnivået av leverenzymer (ALT og AST) uten symptomer. Disse unormalitetene blir vanligvis bedre eller helt forsvinner ved seponering av statinet eller ved reduksjon av dosen. Det er ingen permanent leverskade.
Pasienter med fedme har økt sjanse for å utvikle diabetes, alkoholfri fettleversykdom (NFALD) og forhøyede kolesterolnivåer i blodet. Pasienter med fettlever har ofte ingen symptomer, og de unormale testene oppdages når rutinemessig blodprøver utføres. Nyere studier har funnet at statiner trygt kan brukes til å behandle høyt kolesterol i blodet hos pasienter som allerede har fettlever og mildt unormale leverblodprøver når statinet startes. Hos disse pasientene kan leger velge å bruke statiner i lavere doser og overvåke leverenzymnivåer regelmessig under behandlingen.
Ikke desto mindre er idiosynkratisk levertoksisitet som kan forårsake alvorlig leverskade (inkludert leversvikt som fører til levertransplantasjon) rapportert med statiner. Hyppigheten av alvorlig leversykdom forårsaket av satiner er sannsynligvis i området 1-2 per million brukere. Som en forholdsregel anbefaler FDA-merkingsinformasjonen at leverenzymblodprøver bør utføres før og 12 uker etter oppstart av statinbehandling eller økning i dose, og med jevne mellomrom (for eksempel hver sjette måned).
Niacin, som statinene, har blitt brukt til å behandle forhøyede kolesterolnivåer i blodet samt forhøyede triglyseridnivåer. I likhet med statinene kan niacin skade leveren. Det kan forårsake milde forbigående økninger i blodnivåer av ASAT og ALAT, gulsott og, i sjeldne tilfeller, leversvikt. Levertoksisitet med niacin er doseavhengig; toksiske doser overstiger vanligvis 2 gram per dag. Pasienter med allerede eksisterende leversykdommer og de som drikker alkohol regelmessig har høyere risiko for å utvikle niacin-toksisitet. Preparatene med forsinket frigjøring av niacin er også mer sannsynlig å forårsake levertoksisitet enn preparatene med umiddelbar frigjøring.
Amiodarone (Cordarone) er et viktig medikament som brukes til å behandle uregelmessige hjerterytmer som atrieflimmer og ventrikkeltakykardi. Amiodaron kan forårsake leverskade som spenner fra milde og reversible leverenzymavvik, til akutt leversvikt og irreversibel skrumplever. Milde leverblodprøveavvik er vanlige og forsvinner vanligvis uker til måneder etter at stoffet er avsluttet. Alvorlig leverskade forekommer hos mindre enn 1 % av pasientene.
Amiodaron skiller seg fra de fleste andre legemidler fordi en betydelig mengde amiodaron er lagret i leveren. Det lagrede stoffet er i stand til å forårsake fettlever, hepatitt, og, enda viktigere, kan det fortsette å skade leveren lenge etter at stoffet er stoppet. Alvorlig leverskade kan føre til akutt leversvikt, skrumplever og behov for levertransplantasjon.
Metotreksat (Rheumatrex, Trexall) har blitt brukt til langtidsbehandling av pasienter med alvorlig psoriasis, revmatoid artritt, psoriasisartritt og noen pasienter med Crohns sykdom. Metotreksat har vist seg å være en årsak til levercirrhose på en doseavhengig måte. Pasienter med eksisterende leversykdommer, overvektige pasienter og de som drikker alkohol regelmessig er spesielt utsatt for å utvikle metotreksat-indusert skrumplever. De siste årene har leger betydelig redusert leverskade med metotreksat ved å bruke lave doser metotreksat (5-15 mg) gitt én gang i uken og ved å nøye overvåke leverblodprøver under behandlingen. Noen leger utfører også leverbiopsier på pasienter uten leversymptomer etter to år (eller etter en kumulativ dose på 4 gram metotreksat) for å se etter tidlig levercirrhose.
Isoniazid (Nydrazid, Laniazid). Isoniazid har blitt brukt i flere tiår for å behandle latent tuberkulose (pasienter med positive hudtester for tuberkulose, uten tegn eller symptomer på aktiv tuberkulose). De fleste pasienter med isoniazid-indusert leversykdom utvikler kun milde og reversible økninger i blodnivåer av ASAT og ALAT uten symptomer, men ca. 0,5 % til 1 % av pasientene utvikler isoniazid-indusert hepatitt. Risikoen for å utvikle isoniazid hepatitt forekommer mer vanlig hos eldre pasienter enn yngre pasienter. Risikoen for alvorlig leversykdom er 0,5 % hos friske unge voksne, og øker til mer enn 3 % hos pasienter over 50 år. Minst 10 % av pasientene som utvikler hepatitt utvikler leversvikt og krever levertransplantasjon. Risikoen for isoniazid levertoksisitet øker ved kronisk regelmessig alkoholinntak, og ved samtidig bruk av andre medisiner som Tylenol og rifampin (Rifadin, Rimactane).
Tidlige symptomer på isoniazid hepatitt er tretthet, dårlig matlyst, kvalme og oppkast. Gulsott kan da følge. De fleste pasienter med isoniazid hepatitt kommer seg fullt og raskt etter å ha stoppet medikamentet. Alvorlig leversykdom og leversvikt forekommer for det meste hos pasienter som fortsetter å ta isoniazid etter utbruddet av hepatitt. Derfor er den viktigste behandlingen for isoniazid levertoksisitet tidlig gjenkjennelse av hepatitt og seponering av isoniazid før alvorlig leverskade har oppstått.
Nitrofurantoin. Nitrofurantoin er et antibakterielt medikament som brukes til å behandle urinveisinfeksjoner forårsaket av mange gram-negative og noen gram-positive bakterier. (Nitrofurantoin ble godkjent av FDA i 1953.) Det er tre former for nitrofurantoin tilgjengelig:en mikrokrystallinsk form (Furadantin), en makrokrystallinsk form (Macrodantin), og en makrokrystallinsk form med vedvarende frigjøring som brukes to ganger daglig (Macrobid).
Nitrofurantoin kan forårsake akutt og kronisk leversykdom. Oftest forårsaker nitrofurantoin milde og reversible økninger i blodnivåer av leverenzymer uten symptomer. I sjeldne tilfeller kan nitrofurantoin forårsake hepatitt.
Symptomer på nitrofurantoin hepatitt inkluderer:
Noen pasienter med hepatitt har også utslett, forstørrede lymfekjertler og nitrofurantoin-indusert lungebetennelse (med symptomer på hoste og kortpustethet). Blodprøver viser vanligvis forhøyede leverenzymer og bilirubin. Gjenoppretting fra hepatitt og andre hud-, ledd- og lungesymptomer er vanligvis rask når stoffet er stoppet. Alvorlig leversykdom som akutt leversvikt og kronisk hepatitt med cirrhose forekommer for det meste hos pasienter som fortsetter med stoffet til tross for å utvikle hepatitt.
Augmentin. Augmentin er en kombinasjon av amoxicillin og klavulansyre. Amoxicillin er et antibiotikum som er relatert til penicillin og ampicillin. Det er effektivt mot mange bakterier som H. influenzae, N. gonoré, E. coli , Pneumokokker, Streptokokker , og visse stammer av Stafylokokker , Tilsetning av klavulansyre til amoxicillin i Augmentin øker effektiviteten til amoxicillin mot mange andre bakterier som vanligvis er resistente mot amoxicillin.
Augmentin er rapportert å forårsake kolestase med eller uten hepatitt. Augmentin-indusert kolestase er uvanlig, men har vært involvert i hundrevis av tilfeller av klinisk tilsynelatende akutt leverskade. Symptomer på kolestase (gulsott, kvalme, kløe) oppstår vanligvis 1-6 uker etter oppstart av Augmentin, men utbruddet av leversykdom kan oppstå uker etter seponering av Augmentin. De fleste pasienter kommer seg helt i løpet av uker til måneder etter å ha stoppet medisinen, men sjeldne tilfeller av leversvikt, skrumplever og levertransplantasjon er rapportert.
Andre antibiotika er rapportert å forårsake leversykdom. Noen eksempler inkluderer minocycline (et antibiotikum relatert til tetracyklin) og Cotrimoxazole (en kombinasjon av sulfametoksazol og trimetoprim).
Ikke-steroide antiinflammatoriske legemidler (NSAIDs) er ofte foreskrevet for bein- og leddrelaterte betennelser som leddgikt, senebetennelse og bursitt. Eksempler på NSAIDs inkluderer aspirin, indometacin (Indocin), ibuprofen (Motrin), naproxen (Naprosyn), piroxicam (Feldene) og nabumeton (Relafen). Omtrent 30 millioner amerikanere tar NSAIDs regelmessig!
NSAIDs er trygge når de brukes riktig og som foreskrevet av leger; Pasienter med skrumplever og avansert leversykdom bør imidlertid unngå NSAIDs siden de kan forverre leverfunksjonen (og forårsake nyresvikt).
Alvorlig leversykdom (som hepatitt) fra NSAIDs forekommer sjelden (hos ca. 1-10 pasienter per 100 000 som bruker resepter). Diklofenak (Voltaren) er et eksempel på et NSAID som er rapportert å forårsake hepatitt litt hyppigere, hos omtrent 1-5 per 100 000 brukere av stoffet. Hepatitt forsvinner vanligvis helt etter å ha stoppet stoffet. Akutt leversvikt og kronisk leversykdom, som skrumplever, er rapportert i sjeldne tilfeller.
Tacrine (Cognex) er en oral medisin som brukes til å behandle Alzheimers sykdom. (FDA godkjente takrin i 1993.) Takrin har blitt rapportert å forårsake unormale økninger i leverenzymer i blodet. Pasienter kan rapportere kvalme, men hepatitt og alvorlig leversykdom er sjeldne. Unormale tester blir vanligvis normale etter at takrin er stoppet.
Disulfiram (Antabus) er en medisin som av og til foreskrives for å behandle alkoholisme. Det fraråder drikking ved å forårsake kvalme, oppkast og andre ubehagelige fysiske reaksjoner når alkohol inntas. Disulfiram er rapportert å forårsake akutt hepatitt. I sjeldne tilfeller kan disulfiram-indusert hepatitt føre til akutt leversvikt og levertransplantasjon.
Overdreven inntak av vitamin A, tatt i årevis, kan skade leveren. Det er anslått at mer enn 30 % av den amerikanske befolkningen tar tilskudd av vitamin A, og noen individer tar vitamin A i høye doser som kan være giftig for leveren (større enn 40 000 enheter/dag). Vitamin A-indusert leversykdom inkluderer mild og reversibel økning i leverenzymer i blod, hepatitt, kronisk hepatitt med skrumplever og leversvikt.
Symptomene på vitamin A-toksisitet kan omfatte bein- og muskelsmerter, oransje misfarging av huden, tretthet og hodepine. I avanserte tilfeller vil pasienter utvikle forstørrede lever og milter, gulsott og ascites (unormal opphopning av væske i magen). Patients who drink alcohol heavily and have other preexisting liver disease are at increased risk of liver damage from vitamin A. Gradual improvement in the liver disease usually occurs after stopping vitamin A, but progressive liver damage and failure may occur in severe vitamin A toxicity with cirrhosis.
Liver toxicity also has been reported with herbal teas. Examples include Ma Huang, Kava Kava , pyrrolizidine alkaloids in Comfrey, germander, and chaparral leaf. Amanita phylloides is a liver-toxic chemical found in poisonous mushrooms. Consumption of a single poisonous mushroom can lead to acute liver failure and death.
 Hva er den vanligste årsaken til nefrotisk syndrom?
Hva er den vanligste årsaken til nefrotisk syndrom?
 Edderkoppespeptid kan hjelpe til med å stoppe smerter ved irritabel tarm
Edderkoppespeptid kan hjelpe til med å stoppe smerter ved irritabel tarm
 Hvordan vet du om barnet ditt har blindtarmbetennelse?
Hvordan vet du om barnet ditt har blindtarmbetennelse?
 10 måter å gå lenger enn glutenfri
10 måter å gå lenger enn glutenfri
 Øvre endoskopi (EGD) prosedyrerisiko, forberedelse og resultater
Øvre endoskopi (EGD) prosedyrerisiko, forberedelse og resultater
 Fundoplikasjon (antireflukskirurgi)
Fundoplikasjon (antireflukskirurgi)
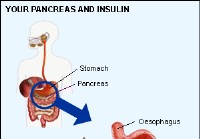 Bukspyttkjertel og insulin:en oversikt
Bukspyttkjertel og insulin Bukspyttkjertelen din er et av organene i fordøyelsessystemet. Den ligger i magen, bak magen. Det er en lang tynn struktur med 2 hovedfunksjoner: produserer fordøyelsesenz
Bukspyttkjertel og insulin:en oversikt
Bukspyttkjertel og insulin Bukspyttkjertelen din er et av organene i fordøyelsessystemet. Den ligger i magen, bak magen. Det er en lang tynn struktur med 2 hovedfunksjoner: produserer fordøyelsesenz
 Trening og tarmmikrobiomet
Har du noen gang lagt merke til at du føler deg bedre når du trener? Forskere har akkurat nå begynt å belyse sammenhengen mellom trening og tarmmikrobiomet. Jeg mener - jeg tror vi alle innerst inne v
Trening og tarmmikrobiomet
Har du noen gang lagt merke til at du føler deg bedre når du trener? Forskere har akkurat nå begynt å belyse sammenhengen mellom trening og tarmmikrobiomet. Jeg mener - jeg tror vi alle innerst inne v
 Tackling the Gut Brain Connection
Funksjonelle tarmsykdommer er mangefasetterte og krever derfor ulike behandlingsstrategier. Selv om identifisering av mattriggere er en viktig del av symptomforbedring, er det også andre områder innen
Tackling the Gut Brain Connection
Funksjonelle tarmsykdommer er mangefasetterte og krever derfor ulike behandlingsstrategier. Selv om identifisering av mattriggere er en viktig del av symptomforbedring, er det også andre områder innen