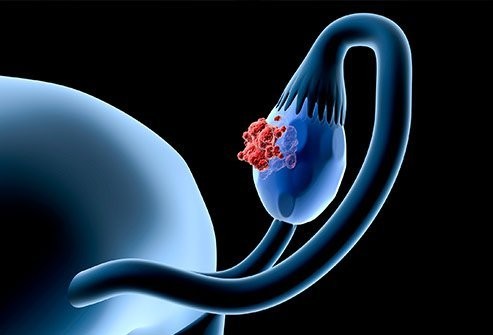
 Ovariekreft forårsaker vanligvis ikke tidlige symptomer og tegn.
Ovariekreft forårsaker vanligvis ikke tidlige symptomer og tegn.Eggstokkreft kan ikke forårsake noen spesifikke symptomer, spesielt i de tidlige stadiene. Når det forårsaker symptomer, kan disse være uspesifikke og vage. Symptomer kan omfatte:
Andre tegn og symptomer kan inkludere kortpustethet, hevelse i bena og smerter i magen eller bekkenet. Tretthet kan være tilstede, men det anses som et annet uspesifikt symptom.
Lær mer om eggstokkreftsymptomer og tegn »
 Symptomer på eggstokkreft inkluderer abdominal oppblåsthet eller en følelse av trykk, mage- eller bekkensmerter, hyppig vannlating og følelse mett raskt når du spiser.
Symptomer på eggstokkreft inkluderer abdominal oppblåsthet eller en følelse av trykk, mage- eller bekkensmerter, hyppig vannlating og følelse mett raskt når du spiser.
Begrepet eggstokkreft inkluderer flere forskjellige typer kreft (en ukontrollert deling av unormale celler som kan danne svulster) som alle oppstår fra celler i eggstokken. Oftest oppstår svulster fra epitelet, eller slimhinnecellene, i eggstokken. Disse inkluderer epiteliale ovarie (fra cellene på overflaten av eggstokken), egglederen , og primær peritoneal (slimhinnen inne i magen som dekker mange abdominale strukturer) kreft. Disse anses alle for å være én sykdomsprosess. Det er også en enhet som kalles ovarie lav malign potensiell svulst; disse svulstene har noen av de mikroskopiske egenskapene til kreft, men har en tendens til ikke å spre seg som typiske kreftformer.
Det er også færre vanlige former for eggstokkreft i eggstokken, inkludert kimcellesvulster og kjønnsstreng-stromale svulster . Alle disse sykdommene så vel som deres behandling vil bli diskutert.
Epitelial ovariecancer (EOC) eller ovariekarsinom utgjør en majoritet (85%-90%) av alle eggstokkreft. Det er generelt sett på som en av tre typer kreft som inkluderer kreft i eggstokkene, egglederne og primær peritoneal (foring av vev i bekkenet og magen). Alle tre svulsttypene oppfører seg og behandles på samme måte. De fire vanligste tumorcelletypene av epitelial eggstokkreft er serøs, mucinøs, klarcellet og endometrioid. Disse kreftformene oppstår på grunn av DNA-endringer i celler som fører til utvikling av kreft. Den serøse celletypen er den vanligste varianten. Det antas nå at mange av disse kreftformene faktisk kommer fra slimhinnen i egglederen, og færre av dem fra cellene på overflaten av eggstokken, eller bukhinnen. Imidlertid er det ofte vanskelig å identifisere kildene til disse kreftformene når de er funnet i avanserte stadier, noe som er svært vanlig.
Ovarietumorer med lavt malignt potensial (OLMPT; tidligere referert til som borderlinetumorer) utgjør omtrent 15 % av EOC. De er oftest serøse eller mucinøse celletyper. De utvikler seg ofte til store masser som kan gi symptomer, men de metastaserer bare sjelden, det vil si sprer seg til andre områder. Ofte kan fjerning av svulsten, selv i mer avanserte stadier, være en kur.
Kimcellesvulster oppstår fra reproduksjonscellene i eggstokken. Disse svulstene er uvanlige og ses oftest hos tenåringer eller unge kvinner. Denne typen svulster inkluderer forskjellige kategorier:dysgerminomer, plommesekksvulster, embryonale karsinomer, polyembryomer, ikke-gestasjonelle koriokarsinomer, umodne teratomer og blandede kimcellesvulster.
En annen kategori av eggstokksvulster er kjønnsstreng-stromale svulster. Disse oppstår fra støttende vev i selve eggstokken. Som med kimcellesvulster er disse uvanlige. Disse kreftformene kommer fra ulike typer celler i eggstokken. De er mye mindre vanlige enn epiteliale svulster. Stromale eggstokkreft (hormonproduserende svulster) inkluderer granulosa-stromale svulster og Sertoli-Leydig-celletumorer.
Ifølge National Cancer Institute (NCI) er det over 22 000 tilfeller av eggstokkreft og nesten 14 000 dødsfall av tilstanden hvert år. De aller fleste tilfellene er EOC og finnes på stadium 3 eller senere, noe som betyr at kreften har spredt seg utover bekkenet eller til lymfeknutene. Dette skyldes hovedsakelig mangelen på klare symptomer og tegn på de tidlige stadiene av kreftvekst. Rundt 1,2 % av kvinnene vil bli diagnostisert med kreft i eggstokken på et tidspunkt i livet, og det er derfor relativt sjeldent. Median alder for diagnose er 63. Imidlertid diagnostiseres omtrent 25 % av tilfellene mellom 35 og 54 år. Kaukasiske kvinner har den høyeste diagnosefrekvensen. Forekomsten av eggstokkreft har gått litt ned de siste 10 årene i USA, med omtrent 1,9 % per år. Dødsraten har også falt i gjennomsnitt med 2,2 % per år.
Som mange andre kreftformer, når eggstokkreft oppdages på et tidlig stadium (for eksempel lokalisert til eggstokken eller egglederen), er den gjennomsnittlige overlevelsesraten etter fem år meget god (omtrent 93 %); de fleste kvinner på stadium 1 vil fortsatt være i live etter fem år. Imidlertid er den femårige gjennomsnittlige overlevelsesraten for alle kvinner diagnostisert med eggstokkreft bare 48,6 %. Dette er fordi det ofte finnes på et avansert stadium der sykdommen allerede har spredt seg i magen.
Overlevelse er også avhengig av hvilken type omsorg pasienten får. Kvinner som mistenkes for å ha eggstokkreft bør henvises til en gynekologisk onkolog. Dette er leger med spesiell opplæring i gynekologisk (ovarie-, livmor-, livmorhals-, vulva- og vaginal) kreft. Hvis en kvinne ikke involverer en lege med denne spesialiserte opplæringen i omsorgen, viser studier at hennes overlevelse er betydelig dårligere, ofte med mange år. Av denne grunn vil enhver kvinne med denne sykdommen ideelt sett få en henvisning til en gynekologisk onkolog før hun starter noen behandling eller har noen operasjon.
Screeningtester brukes til å teste en frisk befolkning i et forsøk på å diagnostisere en sykdom på et tidlig stadium. Dessverre finnes det ingen gode screeningtester for eggstokkreft, til tross for omfattende pågående forskning. Imaging (bekken- eller abdominal ultralyd, røntgen og CT-skanninger), og blodprøver bør ikke brukes som skjerm, da de er unøyaktige og fører mange kvinner til operasjon som ikke trenger det (de er falske positive tester).
Diagnose av eggstokkreft mistenkes ofte basert på symptomer og fysisk undersøkelse, og disse etterfølges av bildediagnostikk. Kreftsymptomene og tegnene, når de er til stede, er svært vage. Symptomer og tegn på eggstokkreft kan omfatte
Som nevnt ovenfor kan disse symptomene være svært subtile og vage, så vel som svært vanlige. Dette gjør bare diagnostiseringen av sykdommen mye vanskeligere. Noen studier tyder på at en gjennomsnittlig pasient med eggstokkreft oppsøker opptil tre forskjellige leger før de får en endelig diagnose. Ofte er det utholdenheten til pasienten som fører til en diagnose. OLMPT og noen godartede svulster kan ha lignende symptomer. I tillegg ses de ofte med svært store masser i eggstokken. Disse massene er ofte store nok til å forårsake oppblåsthet, oppblåst mage, forstoppelse og endringer i blærevaner.
Hos de mer uvanlige eggstokktypene (stromale og kimcelletumorer) er symptomene like.
Risikofaktorer er relatert til to hovedkategorier:menstruasjonssykluser (eggløsning) og familiehistorie.
BRCA1 og BRCA2 er gener som har blitt identifisert med arvelig kreftrisiko.
De mindre vanlige variantene av eggstokkreft (borderline-, kjønnscelle- og stromale svulster) har få definerbare risikofaktorer.
Ved å klikke på «Send» godtar jeg MedicineNets vilkår og betingelser og personvernregler. Jeg godtar også å motta e-poster fra MedicineNet, og jeg forstår at jeg kan velge bort MedicineNet-abonnementer når som helst.
Ofte fører vage symptomer til slutt til en klinisk diagnose eller en som er basert på mistanke generert av undersøkelser (for eksempel en bekkenundersøkelse som oppdager en masse eller klump som er unormal), laboratorietester og bildediagnostikk. En nøyaktig diagnose krever imidlertid at noe av massen eller svulsten fjernes, enten ved biopsi (sjeldnere), eller helst kirurgi for å bekrefte diagnosen. Ofte kan en høy klinisk mistanke utløse en henvisning til en gynekologisk onkolog.
Epitelial eggstokkreftbehandling består oftest av kirurgi og kjemoterapi. Rekkefølgen bestemmes best av en gynekologisk onkolog.
Kirurgi brukes til både iscenesettelse og debulking. Iscenesettelse er bestemmelsen av i hvilken grad som kreft har spredt seg i kroppen. Debulking er å fjerne så mye av svulsten som mulig. Denne operasjonen resulterer vanligvis i fjerning av både rør og eggstokker (kjent som salpingo-ooforektomi), livmoren (hysterektomi), fjerning av omentum (omentektomi - en stor fettpute som henger av tykktarmen), lymfeknutebiopsier og ethvert annet organ involvert i sykdommen. Dette kan bety en del av tynntarmen, tykktarmen, leveren, milten, galleblæren, en del av magen, en del av mellomgulvet og fjerning av en del av bukhinnen (en tynn slimhinne i magen som dekker mange av organene og innsiden av bukveggen). Gjort riktig kan dette være en svært omfattende operasjon. Pasientene som lever lengst får alle de synlige knutene tatt ut ved operasjonen. For å oppnå en "optimal debulking" bør i det minste ingen individuelle knuter som er større enn 1 cm etterlates. Hvis dette ikke lar seg gjøre, bringes pasienten tilbake til operasjonssalen for en ny operasjon etter noen runder med kjemoterapi (neoadjuvant kjemoterapi og intervalldebulking).
Det skal bemerkes at nå mener mange gynekologiske onkologer at optimal debulking bør bety at det ikke er noen synlig sykdom igjen på operasjonstidspunktet. Dette har vært et skifte de siste årene. Historisk sett var målet å etterlate ingen individuelle knuter større enn 2 cm bak. Dette har stadig utviklet seg til et punkt hvor begrepet optimal debulking nå aksepteres av mange for å bety at det ikke er noen sykdom igjen å fjerne. Etter hvert som vi har kommet til dette punktet, har kirurgi blitt mer involvert, på en mer rutinemessig basis. Dette har ført til bekymring for underbehandling av eldre pasienter på grunn av frykt for at de ikke kan overleve den kirurgiske risikoen.
Enhver pasient frisk nok til å tåle cellegift vil ofte ha stor nytte av bruken. Legemidlene som brukes ved eggstokkreft har en tendens til å ha færre bivirkninger, og er dermed lettere å tolerere enn mange andre kjemoterapimedisiner. For tiden er det to måter å gi kjemoterapi ved eggstokkreft. Tradisjonelt gis det i venen intravenøst (IV). Når den først blir diagnostisert, er den vanlige førstelinjetilnærmingen å gi en kombinasjon av et platinamedikament (typisk karboplatin) og et taxanmedikament, slik som paklitaksel (Taxol) eller docetaxel (Taxotere).
En annen måte å gi kjemoterapien på er å plassere den direkte i magen (intraperitoneal eller IP). I mange studier har intraperitoneal administrering vist seg å øke overlevelsen betydelig. Dette brukes oftest etter optimal kirurgisk debulking. For tiden er legemidlene som brukes cisplatin og paklitaksel.
Målrettet terapi er en type behandling som bruker medikamenter eller andre behandlinger for å identifisere og angripe (målrette) spesifikke kreftceller uten å skade normale celler.
Legemidlet bevacizumab er et eksempel på målrettet behandling som har blitt brukt i behandlingen av avansert eggstokkreft. Bevacizumab (Avastin) er et monoklonalt antistoff som retter seg mot utviklingen av blodkar av en svulst.
Andre målrettede terapier for eggstokkreft inkluderer en gruppe medikamenter kjent som poly (ADP-ribose) polymerasehemmere (PARP-hemmere). Disse stoffene blokkerer et enzym som er nødvendig for DNA-reparasjon og kan føre til at kreftceller dør. Olaparib (Lynparza) og niraparib (Zejula) er eksempler på PARP-hemmere som kan brukes til å behandle avansert eggstokkreft. Angiogenese-hemmere er en type målrettet terapi medikamenter som virker for å forhindre vekst av nye blodkar som svulster trenger for å vokse. Cediranib er en angiogenesehemmer som studeres ved behandling av tilbakevendende eggstokkreft.
Ovarietumorer i stromale og kjønnsceller behandles oftest med en kombinasjon av kjemoterapi. Det er mye mindre forskning på disse siden de er mer herdbare og mye mindre vanlige enn epiteliale svulster. På grunn av deres sjeldenhet vil det være svært vanskelig å finne effektive nye behandlinger.
Gynecologic Oncology Group er en nasjonal organisasjon som sponser kliniske studier innen gynekologisk kreft. Pasienter kan spørre legen sin om de er kvalifisert for en klinisk utprøving som kan hjelpe dem, da dette er hvordan nye legemidler oppdages. Hvis en lege eller sykehus ikke deltar i GOG-utprøvingene, kan en lege ofte kontakte et regionsenter som gjør det.
Immunterapi er en behandling som bruker pasientens immunsystem til å bekjempe kreft. Det brukes nå i behandlingen av en rekke forskjellige typer kreft. Med immunterapi brukes stoffer laget av kroppen eller laget syntetisk for å styrke kroppens naturlige forsvar mot kreft.
Stadieinndeling er prosessen med å klassifisere en svulst i henhold til i hvilken grad den har spredt seg i kroppen på diagnosetidspunktet.
Stadieinndeling av eggstokkreft:
Fullstendig iscenesettelse av en eggstokkreft inkluderer hysterektomi, fjerning av eggstokkene, rørene, bekken- og aorta-lymfeknutebiopsier eller disseksjon, biopsier av omentum (en stor fettstruktur som gir støtte til abdominale organer) og peritoneal (slimhinne i magen) ) biopsier.
Iscenesettelse av eggstokkreft bestemmes kirurgisk, med mindre det er stadium 4 (metastase utenfor magen, eller metastase til leveren - ikke på overflaten av leveren). Hvis det er stadium 4, eller svært avansert stadium 3, er dette ofte påvist med biopsi, og kjemoterapi kan starte neoadjuvant (før operasjon). Hvis sykdommen ikke åpenbart er stadium 4, vurderes ofte aggressiv kirurgisk stadieinndeling og debulking (se neste avsnitt). Denne avgjørelsen er basert på pasientens helse, så vel som kirurgens vurdering av muligheten for å oppnå en optimal debulking (se behandling nedenfor).
Epitelial eggstokkreft er den dødeligste av gynekologisk kreft.
Kønscelle- og stromale svulster har mye bedre prognose. De blir ofte kurert fordi de oftere oppdages i tidlige stadier.
Det er ingen måte å virkelig forhindre eggstokkreft. Man skulle tro at fjerning av egglederne og eggstokkene ville forhindre sykdommen, men dette er ikke alltid tilfelle (primær peritoneal kreft kan oppstå i bekkenet selv etter at eggstokkene er fjernet). Det finnes imidlertid måter å redusere risikoen betraktelig på.
Genetiske abnormiteter er et unntak fra denne anbefalingen. Hvis en pasient er positiv for en genetisk defekt (mutasjon) av BRCA eller Lynch syndrom, bør pasienten sterkt vurdere å fjerne slangene og eggstokkene for å redusere sjansen for at hun får kreft. Kvinner med disse mutasjonene har en svært høy risiko for eggstokkreft, og i denne situasjonen er ikke risikoen for hjertesykdom like stor som døden av en av disse kreftformene. Dette kan planlegges ved slutten av fødselen, eller ved 35 år. Hver pasient anbefales å diskutere dette med legen sin eller en genetisk rådgiver.
En kreftdiagnose er ofte ledsaget av emosjonelle bivirkninger av angst, frykt og depresjon. Akkurat som behandlinger er utviklet for å bidra til å bekjempe kreftvekst og spredning, kan egenomsorg og støttetiltak for å hjelpe en med å håndtere det emosjonelle aspektet ved diagnosen være ekstremt verdifulle.
Mange sykehus og kreftbehandlingssentre tilbyr kreftstøttegrupper og rådgivningstjenester for å hjelpe til med å håndtere de prøvende følelsesmessige bivirkningene av kreft og dens behandling. Det finnes også en rekke verdifulle nettressurser for både pasienter og familier.
For eksempel gir American Cancer Society tips om mestring av kreft i hverdagen; mestringssjekklister for pasienter og omsorgspersoner; håndtere sinne, frykt og depresjon; og en serie online "Jeg kan takle"-klasser via nettsiden deres.
National Ovarian Cancer Coalition (NOCC) tilbyr også nettbaserte ressurser for å mestre eggstokkreft.
National Cancer Institute tilbyr en rekke pasientopplæringspublikasjoner om å takle effekten av kreft og dens behandling i hverdagen, inkludert materiell for omsorgspersoner og familie.
 Hva er varseltegnene på Crohns sykdom?
Crohns sykdom kan forårsake disse tegnene og symptomene; Imidlertid kan bare en lege diagnostisere deg med tilstanden. Crohns sykdom er en inflammatorisk tarmsykdom (IBD) som påvirker hver person f
Hva er varseltegnene på Crohns sykdom?
Crohns sykdom kan forårsake disse tegnene og symptomene; Imidlertid kan bare en lege diagnostisere deg med tilstanden. Crohns sykdom er en inflammatorisk tarmsykdom (IBD) som påvirker hver person f
 Dysbiose i tarmmikrobiota kan forårsake alvorlig sekundær infeksjon hos COVID-19-pasienter
En interessant studie ledet av forskere i USA har nylig avslørt at det mikrobielle samfunnet i tarmen er direkte påvirket av alvorlig akutt respiratorisk syndrom coronavirus 2 (SARS-CoV-2) og at virus
Dysbiose i tarmmikrobiota kan forårsake alvorlig sekundær infeksjon hos COVID-19-pasienter
En interessant studie ledet av forskere i USA har nylig avslørt at det mikrobielle samfunnet i tarmen er direkte påvirket av alvorlig akutt respiratorisk syndrom coronavirus 2 (SARS-CoV-2) og at virus
 Hva er gastritt?
Gastritt er en ofte plagsom og ubehagelig tilstand som involverer betennelse i mageslimhinnen. Symptomer kan inkludere øvre magesmerter, og noen ganger kvalme, oppkast og/eller metthetsfølelse like et
Hva er gastritt?
Gastritt er en ofte plagsom og ubehagelig tilstand som involverer betennelse i mageslimhinnen. Symptomer kan inkludere øvre magesmerter, og noen ganger kvalme, oppkast og/eller metthetsfølelse like et