Et nytt papir som beskriver dette retrospektivet, observasjonell, multisenter kohortanalyse, "Utvikling og validering av en prognostisk 40-dagers dødelighetsrisikomodell blant sykehusinnlagte pasienter med COVID-19, "ble nylig publisert i PLOS ONE , en fagfellevurdert, åpen vitenskapelig tidsskrift.
Modellen tar for seg seks risikofaktorer:alder, respirasjons- og oksygeneringshastigheter, og eksisterende tilstander som høyt blodtrykk, koronararteriesykdom, eller kronisk nyresykdom som spiller en rolle i dødsfall av COVID-19. Eldre alder ble bestemt til å være den sterkeste prediktoren for død, ifølge helsemeldinger til pasienter som ble innlagt på sykehus med COVID-19 i et stort helsenettverk i New Jersey mellom 1. mars, 2020 og 22. april, 2020.
Døden til hver person som har gått fra COVID-19 har vært en enorm menneskelig tragedie, og vi jobber med å forhindre fremtidig dødelighet av pandemien gjennom vaksinasjon, optimal omsorg og forskning for nye terapier. Denne nye analysen for å forutsi dødelighet hos visse pasienter med COVID-19 ble gjort for å bedre forstå hvem som er mest utsatt for dette resultatet for å gjøre alt som er mulig for å redde livene til mennesker som er mest utsatt for komplikasjoner fra denne virusinfeksjonen. "
Ihor S. Sawczuk, MD, FACS, regional president, Forskningssjef, Hackensack Meridian Health nordlige marked
"Det er signifikant at alvorlig COVID-19 sykdom hovedsakelig har oppstått blant personer med eksisterende comorbide tilstander, sa Andrew Ip, MD, Avdeling for utfall og verdiforskning, John Theurer Cancer Center ved Hackensack University Medical Center, Hackensack NJ.
"Godt validerte dødelighetsmodeller som inneholder komorbiditeter og presenterer funksjoner, ligner modeller som brukes til å prognostisere overlevelse av pasienter på intensivavdelinger har manglet for COVID-19, "la Dr. Stuart Goldberg til, Førsteamanuensis i medisin ved Hackensack Meridian School of Medicine.
"Alder er den desidert viktigste risikofaktoren i vår studie, med dødelighetsrisiko øker med alderen, "sa Donald A. Berry, PhD, en statistiker med Berry Consultants. Han la til, "Om dette forholdet opprettholdes for den nå dominerende delta-varianten av coronavirus SARS-CoV-2 gjenstår å se."
En rapport fra de amerikanske sentrene for sykdomskontroll og forebygging bemerket at 38% av COVID-19-pasientene hadde en eller flere underliggende tilstander. Pasienter med komorbiditet er mer sannsynlig at de trenger sykehusinnleggelse og intensivstøtte sammenlignet med personer uten ytterligere risikofaktorer. Videre, Det er rapportert om høye dødsfall blant pasienter, spesielt blant eldre og mennesker som bor på sykehjem.
Forskerne utviklet og validerte en prognostisk dødelighetsmodell som inkorporerte både eksisterende komorbiditeter og presenterer funksjoner blant mennesker som er innlagt på sykehus med COVID-19 sykdom. Fram til 22. april, 2020 Hackensack Meridian Healthcares nettverk av 13 sykehus i New Jersey hadde gitt omsorg til mer enn 3, 000 COVID-19 pasienter og hadde opplevd over 700 dødsfall. Ved å bruke denne kohorten, forskerne presenterte en ny modell som kvantifiserer risiko for dødelighet innen 40 dager etter sykehusinnleggelse for COVID-19 sykdom.
Forfatterne gjennomgikk retrospektivt de elektroniske helsejournalene for sykehusinnlagte pasienter i et 13-sykehus New Jersey-nettverk mellom 1. mars, 2020 og 22. april, 2020 med positive polymerasekjedereaksjonsresultater for SARS-CoV-2, viruset som er ansvarlig for COVID-19 sykdom, med oppfølging til og med 29. mai, 2020. Med dødsfall eller sykehusutskrivning etter dag 40 som det primære endepunktet, de brukte univariate etterfulgt av trinnvise multivariate proporsjonale faremodeller for å utvikle en risikoscore på halvparten av datasettet, validert på resten, og konverterte risikoscore til en prediktiv sannsynlighet for pasientnivå på 40-dagers dødelighet.
Studiepopulasjonen besto av 3123 sykehusinnlagte COVID-19 pasienter; median alder 63 år; 60% var menn; 42% hadde> 3 sameksisterende tilstander. 713 (23%) pasienter døde innen 40 dager etter sykehusinnleggelse for COVID-19. Fra 22 potensielle kandidater, 6 faktorer ble funnet å være uavhengige prediktorer for dødelighet og ble inkludert i risikoscore:alder, respirasjonsfrekvens ≥25/minutt ved sykehuspresentasjon, oksygenering <94% ved sykehuspresentasjon, og pre-sykehuskomorbiditeter av hypertensjon, koronararteriesykdom, eller kronisk nyresykdom. Risikoskåringen var svært prognostisk for dødelighet i et treningssett og et bekreftende sett, noe som i det kombinerte datasettet ga et fareforhold på 1,80 (95% konfidensintervall 1,72, 1,87) for en enhetsøkning i risikoscore. En online kalkulator for denne 40-dagers risikoen for dødelighet for COVID-19 er tilgjengelig på www.HackensackMeridianHealth.org/CovidRS
Risikofaktorer ble vurdert ved utviklingen av dødelighetsrisikomodellen, med 17 faktorer som passerer trinn ett ved å demonstrere et statistisk signifikant nivå. Disse faktorene ble lagt inn i risikomodellen, og etter å ha eliminert de minst signifikante faktorene, 6 faktorer gjensto i dødelighetsrisikomodellen:alder, respirasjonsfrekvens ≥25/minutt ved sykehuspresentasjon, oksygenering <94% ved sykehuspresentasjon, og pre-sykehuskomorbiditeter av hypertensjon, koronararteriesykdom, eller kronisk nyresykdom.
"Evnen til å forutsi død eller overlevelse av pasienter med alvorlig COVID-19-infeksjon, ved innreise til sykehuset, basert på eksisterende komorbiditeter og presentasjonsfunksjoner, vil tillate helseteam å strategisere individuell behandlingsplanlegging, mer nøyaktig vurdere effekten av nye behandlinger, og bistå med ressursallokeringer for folkehelse, "sa Brett E. Lewis, MD, en studieforfatter som er strålingsonkolog ved John Theurer Cancer Center ved Hackensack University Medical Center, Hackensack NJ.
 Histaminintoleranse:8 årsaker, symptomsjekkliste og få lindring i dag
Få ting er mer frustrerende enn å gå over til et sunt kosthold og føle seg VERRE. For de med histaminintoleranse er dette ofte tilfellet. Det stemmer – magefrie favoritter som fermentert mat, probio
Histaminintoleranse:8 årsaker, symptomsjekkliste og få lindring i dag
Få ting er mer frustrerende enn å gå over til et sunt kosthold og føle seg VERRE. For de med histaminintoleranse er dette ofte tilfellet. Det stemmer – magefrie favoritter som fermentert mat, probio
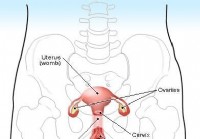 Godartet livmorvekst (livmorvekster)
Hva er livmorvekster? Illustrasjon av det kvinnelige reproduktive systemet Livmorvekster er vevsforstørrelser av kvinnens livmor (livmor). Livmorvekster kan være forårsaket av enten ufarlige eller
Godartet livmorvekst (livmorvekster)
Hva er livmorvekster? Illustrasjon av det kvinnelige reproduktive systemet Livmorvekster er vevsforstørrelser av kvinnens livmor (livmor). Livmorvekster kan være forårsaket av enten ufarlige eller
 Minoritetspasienter på akuttmottaket mindre sannsynlighet for å få smertestillende for magesmerter
Siste nyheter om kroniske smerter Astronauter i fare for romanemi Kunne genterapi bidra til å kurere sigdcellesykdom? FDA godtar Virtual Reality-systemet for å lindre ryggsmerter Genterapi kan være s
Minoritetspasienter på akuttmottaket mindre sannsynlighet for å få smertestillende for magesmerter
Siste nyheter om kroniske smerter Astronauter i fare for romanemi Kunne genterapi bidra til å kurere sigdcellesykdom? FDA godtar Virtual Reality-systemet for å lindre ryggsmerter Genterapi kan være s