På slutten av 2016 var det anslagsvis 227 300 mennesker i Australia som levde med kronisk hepatitt C (hep C). Det er anslått at rundt én av fem personer som lever med hep C forblir udiagnostiserte og uvitende om tilstanden deres (18 % i 2015).
Hep C overføres via blod-til-blod-kontakt. Rundt 82 prosent av eksisterende infeksjoner i Australia skjedde som et resultat av at folk delte utstyr som ble brukt til å injisere ulovlige stoffer.
Rundt 11 prosent av eksisterende tilfeller antas å involvere innvandrere som fikk hep C i opprinnelseslandet gjennom usterile medisinske prosedyrer eller andre midler.
Rundt 7 prosent av eksisterende tilfeller involverte personer som hadde blodoverføringer eller blodprodukter før 1990 – da screening av australske blodbanker ble innført, eller gjennom annen risikoatferd ved blodkontakt. Disse inkluderer usteril tatovering og kroppspiercing, overføring fra mor til baby, usterilt hudpenetreringsutstyr inkludert frisørklippere og barberhøvler, nålestikkskader, mulig blod-til-blod-kontakt under sex og mulig overføring i husholdningen gjennom delte tannbørster eller barberhøvler.
Fanger er spesielt utsatt for ny infeksjon eller reinfeksjon med hep C fordi forekomsten (eksisterende infeksjoner) og forekomsten (nye infeksjoner) innenfor korrigerende tjenester er mye høyere enn i det bredere samfunnet.
Direktevirkende antivirale legemidler ble tilgjengelig i Australia 1. mars 2016.
Australske personer med hep C har for tiden flere behandlingsalternativer, inkludert (i alfabetisk rekkefølge):
Disse alternativene gir en suksessrate på 95–97 % (sjanse for helbredelse).
På grunn av den relativt nylige identifiseringen av hep C, kan helsearbeidernes kunnskap, inkludert allmennlegers, være begrenset. Nivåene av diskriminering og stigmatisering, både fra helsepersonell og allmennheten, er høye. Uvitenhet og feilplassert frykt for infeksjon er potensielle årsaker til denne diskrimineringen. Det faktum at risikoatferden som oftest fører til hep C-infeksjon – sprøytebruk – er en ulovlig atferd, legger til et nytt stigmatiseringsnivå for alle de berørte.
Ved innledende testing, under pågående overvåking og under behandling er støttenivået for personer som er berørt av hep C ofte utilstrekkelig. Personlige kostnader, gjennom redusert arbeidsevne (spesielt under behandling) eller relasjonsproblemer, eller gjennom diskriminering og stigmatisering, er store.
En NSW statlig finansiert undersøkelse av hep C-relatert diskriminering ble utført av AntiDiscrimination Board of NSW i 2001. Rapporten, C-CHANGE, bemerker at hep C er en sterkt stigmatisert tilstand og at diskriminering av personer med hep C er utbredt, spesielt i helsevesenet.
Økonomiske studier estimerer både de direkte og indirekte kostnadene ved hep C. Direkte kostnader er de som er forbundet med tiltak for å takle spesifikke aspekter ved sykdommen, og inkluderer forskning, forebygging, diagnose, behandling og lindring. Indirekte kostnader er knyttet til tap av arbeidsplassproduksjon som følge av for tidlig død og dårlig helse.
Nåle- og sprøyteprogrammer (NSP-er) har vist seg å være effektive for å redusere hep C-prevalensrater hos personer som ikke er i ferd med å injisere medikamenter. Return on Investment 2-rapporten estimerte at for hver dollar investert i NSP-er, ble mer enn fire dollar returnert (i tillegg til investeringen) i direkte kostnadsbesparelser i helsevesenet på kort sikt (ti år). Når indirekte kostnader ble lagt til (inkludert produktivitetsgevinster/-tap), for hver dollar brukt på NSP-er mellom 2000 og 2009, ble $27 returnert i besparelser. NSPer er en utrolig kostnadseffektiv folkehelseintervensjon.
I Australia har hep C blitt overført mye via blod-til-blod-kontakt siden tidlig på 1970-tallet, men ble først identifisert som et distinkt virus i 1989. Før det var det kjent som 'non-A, non-B hepatitt'.
Nåle- og sprøyteprogrammer ble introdusert på midten av 1980-tallet. Disse programmene har bidratt til å begrense Australias hep C-epidemi ved å øke folks tilgang til sterilt injeksjonsutstyr og helsefremmende utdanning.
I november 1998 la den stående komité for sosiale spørsmål fram sin rapport Hepatitt C:The Neglected Epidemic i NSW Legislative Council, etter sin offentlige undersøkelse. Den fant enstemmig at hep C er en sykdom som i stor grad ble neglisjert av beslutningstakere, helseplanleggere, media, helsepersonell og samfunnet generelt. Den fant at det ikke var noen overordnet policy for å veilede og styre kontroll, behandling og forebygging av hep C. Den fant at virkningen av hep C er enorm. Den sosiale virkningen av sykdommen er "dyp og berører alle aspekter av livet."
Den føderale regjeringen opprettholder en hep C-strategi (sist, 2014-2017) og finansierer engangs- og pågående forsknings-, utdannings- og forebyggingsprosjekter gjennom ulike finansieringsmekanismer fra Commonwealth/State.
NSW State-regjeringen opprettholder hep C-strategier (sist, 2014-2020) og en NSP-politikk (2013). Betydelige finansieringsforbedringer ble tildelt av NSW Health i løpet av 2009/10, og disse økningene har blitt opprettholdt. Disse har muliggjort økt og forbedret tjenestelevering på tvers av NSW – spesielt med hensyn til hep C-behandlingstjenester.
Sentrale utfordringer inkluderer å sikre at tilstrekkelig løpende finansiering fra føderale og statlige og territorielle myndigheter brukes for å møte identifiserte behov, og at bevisbaserte tilnærminger til narkotikapolitikk og lovreform vurderes for å ha en betydelig innvirkning på å redusere hep C-overføring. Under vår nåværende nasjonale skademinimerende narkotikapolitikk er bare 3 prosent av offentlige utgifter til narkotika til skadereduksjonsprogrammer, og det store flertallet brukes på rettshåndhevelse og toll (56 prosent), forebyggingsundervisning (23 prosent) og narkotika. behandling/rehabilitering (17 prosent).
Den føderale regjeringen listet de nye DAA-legemidlene på Pharmaceutical Benefits Scheme (Medicare) i 2016. Dette representerte den største enkeltutviklingen de siste tre tiårene. Daværende helseminister, Susan Ley, sørget for at de nye medisinene var tilgjengelige for alle australiere, inkludert folk som er fengslet i fengsler
For å snakke om noe i dette faktaarket, ring Hepatittinfolinjen i NSW på 1800 803 990 eller gå til www.hep.org.au
Dette faktaarket ble utviklet av Hepatitt NSW. Den ble gjennomgått av Hepatitis NSW Medical and Research Advisory Panel.
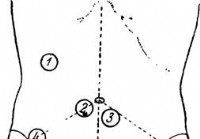 Forskning av en mage - Diagnose av akutt abdomen
Undersøkelse er det nødvendig å observere følgende to, tilsynelatende, uviktige forhold:1) det er godt å bare en mage, ha hevet en skjorte til brystvortene og under lin til den nedre grensen av øvre t
Forskning av en mage - Diagnose av akutt abdomen
Undersøkelse er det nødvendig å observere følgende to, tilsynelatende, uviktige forhold:1) det er godt å bare en mage, ha hevet en skjorte til brystvortene og under lin til den nedre grensen av øvre t
 Hvordan tilberede bønner på riktig måte (så de er magefrie)
Hvis du følger et forfedres eller sunt kosthold som SCD, AIP, GAPS, paleo eller en lekk tarmdiett, er bønner en av de mest forvirrende matvarene du vil høre diskutert. På den ene siden har du sannsyn
Hvordan tilberede bønner på riktig måte (så de er magefrie)
Hvis du følger et forfedres eller sunt kosthold som SCD, AIP, GAPS, paleo eller en lekk tarmdiett, er bønner en av de mest forvirrende matvarene du vil høre diskutert. På den ene siden har du sannsyn
 Kaloribegrensning fører til vekttap, men kan fremme patogene bakterier
Hvordan kosthold påvirker en persons vekt ser ut til å være mye mer kompleks enn tidligere antatt på grunn av den potensielle rollen tarmmikrobiomet spiller i næringsopptak, energiproduksjon, betennel
Kaloribegrensning fører til vekttap, men kan fremme patogene bakterier
Hvordan kosthold påvirker en persons vekt ser ut til å være mye mer kompleks enn tidligere antatt på grunn av den potensielle rollen tarmmikrobiomet spiller i næringsopptak, energiproduksjon, betennel