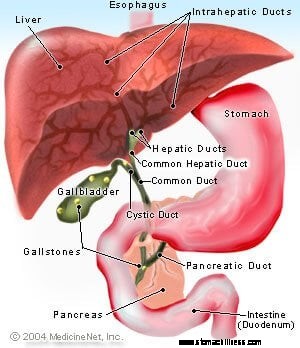
 Billede af det øvre GI-system, galdeblære, lever og bugspytkirtel
Billede af det øvre GI-system, galdeblære, lever og bugspytkirtel
Endoskopisk retrograd kolangio-pankreatografi (ERCP) er en diagnostisk test til at undersøge:
Proceduren udføres ved at bruge et langt, fleksibelt instrument (et duodenoskop) omkring diameteren af en pen. Duodenoskopet kan rettes og flyttes rundt i de mange bøjninger i maven og tolvfingertarmen. Det moderne duodenoskop bruger et tyndt fiberoptisk bundt til at transmittere lys til spidsen af endoskopet, og en tynd ledning med en chip også i spidsen af endoskopet til at transmittere digitale videobilleder til en tv-skærm. Duodenoskopet føres ind gennem munden, gennem bagsiden af halsen, ned i føderøret (spiserøret), gennem maven og ind i tolvfingertarmen. Når papillen af Vater er identificeret, føres et lille plastikkateter (kanyle) gennem en åben kanal i endoskopet ind i åbningen af papillen og ind i galdegangene og/eller bugspytkirtlen. Derefter injiceres kontrastmateriale (farvestof), og der tages røntgenbilleder af galdegangene og bugspytkirtelgangen. En anden åben kanal i endoskopet gør det også muligt at føre andre instrumenter igennem det for at udføre biopsier, for at indsætte plastik- eller metalstents eller slanger for at afhjælpe obstruktion af galdekanalerne eller bugspytkirtelgangen forårsaget af kræft eller ardannelse, og for at udføre snit vha. ved hjælp af elektrokauteri (elektrisk varme).
Leveren er et stort fast organ placeret under højre mellemgulv. Leveren producerer galde, som opbevares i galdeblæren (en lille sæk placeret under leveren). Efter måltider trækker galdeblæren sig sammen og tømmer galden gennem den cystiske kanal, ind i galdegangene, gennem Vater-papillen og ind i tarmen for at hjælpe med fordøjelsen. Bugspytkirtlen er placeret bag maven. Det producerer en fordøjelsessaft, der dræner gennem bugspytkirtlen, som normalt slutter sig til galdegangen i papillen og derefter kommer ind i tarmen.
En vigtig procedure relateret til ERCP er endoskopisk ultralyd, som bruger et lignende endoskop, der udover kameraet har en ultralydssonde på spidsen til ultralydsundersøgelse af galdeveje, galdeblæren, bugspytkirtelgangen og bugspytkirtlen. Ultralydsrettede nålebiopsier af bugspytkirtlen kan tages gennem en kanal i endoskopet.
En anden, nyere procedure relateret til ERCP er brugen af miniatureendoskoper (Spyglass), der føres gennem operationskanalen på et duodenoskop og kan indsættes direkte i galde- og bugspytkirtelgangene. Indersiden af kanalerne kan visualiseres, og der kan tages rettede biopsier (Spybite). Andre terapeutiske indgreb er også mulige.
For den bedst mulige undersøgelse skal maven være tom. Patienten bør ikke spise noget efter midnat om aftenen før undersøgelsen. I tilfælde af at proceduren udføres tidligt om morgenen, bør der ikke tages væske. I tilfælde af at undersøgelsen udføres ved middagstid, kan en kop te, juice, mælk eller kaffe tages otte timer tidligere. Hjerte- og blodtryksmedicin bør altid tages med en lille mængde vand tidligt om morgenen. Da proceduren vil kræve intravenøs sedation eller generel anæstesi, skal patienten have en ledsager til at køre dem hjem efter proceduren.
Hvis det gøres med IV-sedation, vil patienten få medicin gennem en vene for at forårsage afslapning og søvnighed. Patienten vil få noget lokalbedøvelse for at mindske gag-refleksen. Nogle læger bruger ikke lokalbedøvelse og foretrækker at give patienterne mere intravenøs medicin til sedation. Dette gælder også for de patienter, som tidligere har været allergisk over for Xylocain eller ikke kan tåle den bitre smag af lokalbedøvelsen og følelsesløsheden i halsen. Mens patienten ligger på venstre side på røntgenbordet, gives den intravenøse medicin, og derefter føres instrumentet forsigtigt gennem munden ind i tolvfingertarmen. Instrumentet går frem gennem madrøret og ikke luftrøret. Det forstyrrer ikke vejrtrækningen og gagging forhindres eller mindskes normalt af medicinen. Hvis du bruger generel anæstesi, gælder ovenstående procedure ikke.
Når patienten er i en halvbevidst tilstand, kan de stadig følge instruktioner såsom at ændre kropspositionen på røntgenbordet. Når først instrumentet er ført ind i maven, er der minimalt ubehag, bortset fra fremmedlegemefornemmelsen i halsen. Proceduren kan vare alt fra femten minutter til en time, afhængigt af lægens dygtighed, hvad der skal udføres, og anatomien eller abnormiteterne i det område. ERCP kan også udføres under let generel anæstesi.
Efter proceduren skal patienterne observeres i opvågningsområdet, indtil de fleste af virkningerne fra medicinen er forsvundet. Dette tager normalt en til to timer. Patienten kan føle sig oppustet eller lidt kvalme af medicinen eller proceduren. Meget sjældent oplever en patient opkastning og kan bøvse eller lede noget gas gennem endetarmen. Ved udskrivelsen skal patienten køres hjem af en ledsager og tilrådes at blive hjemme resten af dagen. Patienten kan genoptage normal aktivitet næste dag. Selvom lægen kan forklare sine fund til patienten eller ledsageren efter indgrebet, er det stadig nødvendigt at følge op med lægen efter indgrebet for at sikre, at patienten forstår resultaterne af undersøgelsen.
Leveren, galdegangene, galdeblæren, bugspytkirtlen og Vaters papille kan være involveret i adskillige sygdomme, der forårsager utallige symptomer. ERCP bruges til at diagnosticere og behandle følgende tilstande:
ERCP er en højt specialiseret procedure, som kræver meget erfaring og dygtighed. Proceduren er ret sikker og er forbundet med en meget lav risiko, når den udføres af erfarne læger. Succesraten ved at udføre denne procedure varierer fra 70 % til 95 % afhængigt af lægens erfaring. Komplikationer kan forekomme hos cirka en til fem procent afhængigt af lægens dygtighed og den underliggende lidelse. Den mest almindelige komplikation er bugspytkirtelbetændelse, som skyldes irritation af bugspytkirtlen fra farvestoffet, der bruges til at tage billeder, og kan forekomme selv hos meget erfarne læger. Denne "injektion" pancreatitis behandles normalt på hospitalet i en til to dage. En anden mulig komplikation er infektion. Andre alvorlige risici, herunder perforering af tarmen, lægemiddelreaktioner, blødning, deprimeret vejrtrækning. Uregelmæssig hjerterytme eller hjerteanfald er ekstremt sjældne og skyldes hovedsageligt sedationen. I tilfælde af komplikationer skal patienter normalt indlægges, men operation er sjældent nødvendig.
Sammenfattende er ERCP en ligetil, men færdighedskrævende ambulant undersøgelse, der udføres med patienten bedøvet under IV-sedation eller generel anæstesi. Proceduren giver vigtig information, som specifik behandling kan skræddersyes efter. I visse tilfælde kan terapi udføres samtidigt gennem duodenoskopet, så traditionel åben kirurgi kan undgås. ERCP, kombineret med endoskopisk ultralyd, er i øjeblikket den diagnostiske og terapeutiske procedure, der foretrækkes hos de fleste patienter til at identificere og fjerne galdesten i galdegangene.
 SIBO-venlig opskrift på kokossmuldrede rejer
Julen er en tid for forkælelse og nydelse, hvordan er det bedre at skabe det end med din appetitvækker? Med en forret som en lille tallerkenret kan du bruge de mere luksuriøse ingredienser, da du ikke
SIBO-venlig opskrift på kokossmuldrede rejer
Julen er en tid for forkælelse og nydelse, hvordan er det bedre at skabe det end med din appetitvækker? Med en forret som en lille tallerkenret kan du bruge de mere luksuriøse ingredienser, da du ikke
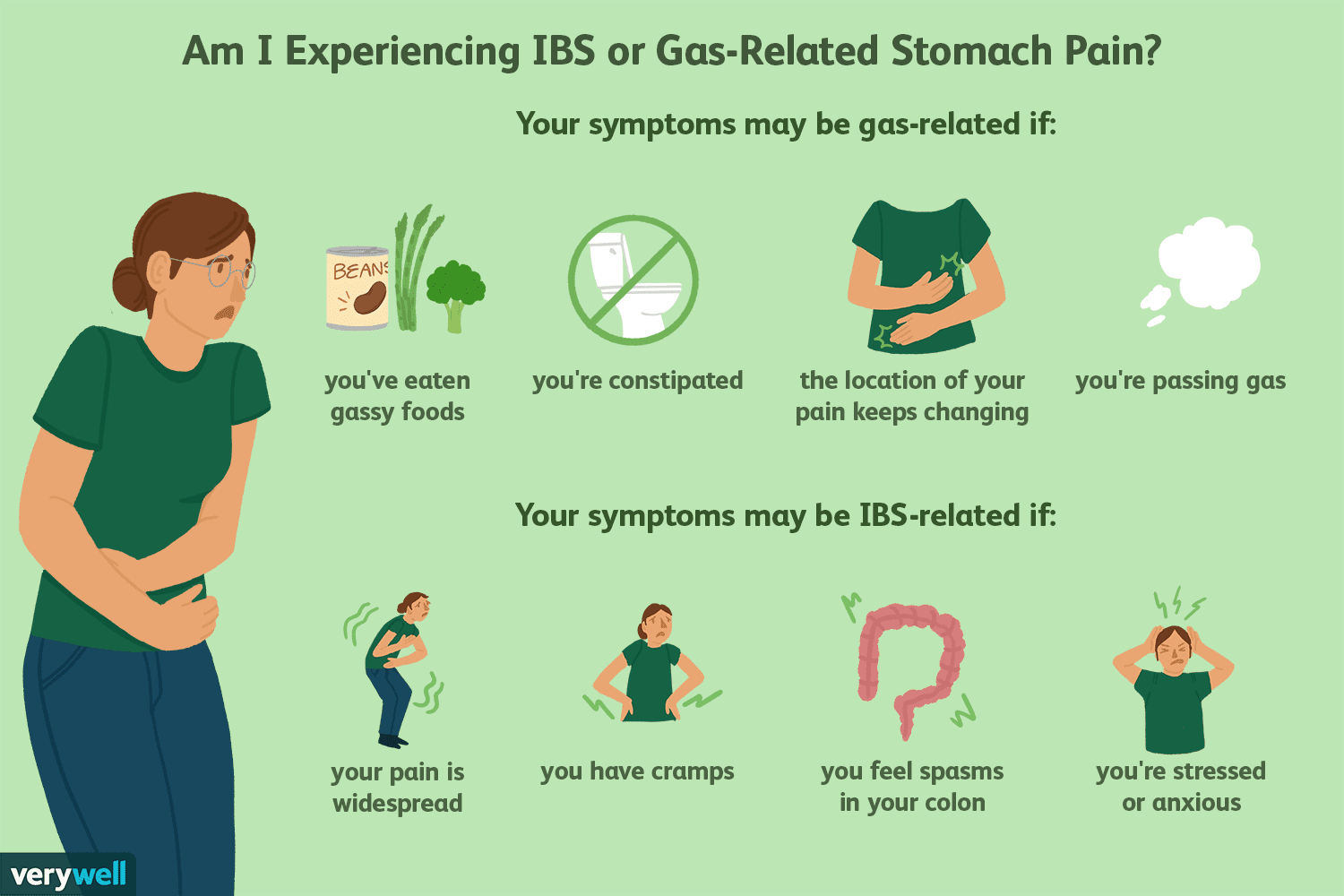 Indesluttet gassmerte og andre IBS-mavesmerterkilder
Når du har irritabel tyktarm (IBS), tror du måske, at dine mavesmerter skyldes indesluttet tarmgas. Men noget af det kan komme fra andre kilder. Tarmgas er et resultat af tarmbakteriers aktivitet på m
Indesluttet gassmerte og andre IBS-mavesmerterkilder
Når du har irritabel tyktarm (IBS), tror du måske, at dine mavesmerter skyldes indesluttet tarmgas. Men noget af det kan komme fra andre kilder. Tarmgas er et resultat af tarmbakteriers aktivitet på m
 Hvad er tegn og symptomer på dysfagi?
Hvad er dysfagi? Dysfagi er den medicinske betegnelse for synkebesvær. Symptomerne omfatter problemer med at sluge visse fødevarer eller væsker, mad der sidder fast, hoste under spisning, overskyde
Hvad er tegn og symptomer på dysfagi?
Hvad er dysfagi? Dysfagi er den medicinske betegnelse for synkebesvær. Symptomerne omfatter problemer med at sluge visse fødevarer eller væsker, mad der sidder fast, hoste under spisning, overskyde