"Rápido faixa" reabilitação após ressecção de câncer gástrico: experiência com 80 casos consecutivos da arte abstracta
Fundo
Para avaliar a segurança, eficácia e resultados de reabilitação acelerado aplicado a proximal câncer gástrico, distal e gastrectomia total.
Métodos
Oitenta pacientes consecutivos submetidos a ressecção de câncer gástrico realizada por um único cirurgião, recebeu reabilitação multimodal perioperatória. Os dados demográficos e operatórios, a função gastrointestinal, hospitalização no pós-operatório, cirurgia e as complicações gerais e mortalidade foram avaliados prospectivamente.
Resultados Dos 80 pacientes (idade média de 56,3 anos), 10 (12,5%) receberam a gastrectomia subtotal proximal ( Billroth I), 38 (47,5%) receberam distai (Billroth II), e 32 (40%) recebeu gastrectomia total (Roux-en-Y). O tempo operatório médio foi de 104,9 minutos e perda de sangue intra-operatória foi 281,9 ml. Tempo para a primeira flatos foi de 2,8 ± 0,5 dias pós-operatórios. Os pacientes receberam alta em uma média de 5,3 ± 2,2 dias pós-operatórios; taxa de readmissão de 30 dias foi de 3,8%. A mortalidade hospitalar foi de 0%; complicações gerais e cirúrgicas foram de 5%.
Conclusões
Fast-trilha reabilitação multimodal é viável e segura em pacientes submetidos à cirurgia do câncer gástrico e pode reduzir o tempo para o primeiro flato e permanência hospitalar pós-operatórias.
Palavras-chave
o câncer gástrico cirurgia fast-trilha perioperatória Hospital tratamento permanecer fundo Morbidity
câncer gástrico, a segunda causa mais comum de morte por câncer em todo o mundo, é responsável por mais de 8,8% de todas as mortes relacionadas com o cancro [1]. A incidência de câncer gástrico na Ásia é alta; é o tipo de câncer mais prevalente no sexo masculino na China e Japão e metade do número total mundial de casos são encontrados em países do Sudeste Asiático oriental e [1]. Embora o tratamento padrão aceito para câncer gástrico tem sido gastrectomia com D2 linfonodo dissecação, este tratamento ainda tem morbidade significativa (cerca de 20%) e mortalidade (3,1%) [2-4]. As vantagens comparativas em termos de resultados, a morbidade perioperatória e sobrevivência a longo prazo entre a gastrectomia total e gastrectomia distal permanecem controversos [5]. linfadenectomia ampliada (D3 vs. D1] é associado com mais complicações e maior morbidade do que linfadenectomia limitada, mas não aumentam significativamente a mortalidade [6]. Na verdade, foi mostrado D2 dissecção para melhorar a sobrevivência [7-9], com a rotina preservação do baço e pâncreas [8].
gastrectomia total realizado por intenção curativa ou paliativa foi encontrado para ser um procedimento seguro com taxas aceitáveis de mortalidade (20% em todo cedo para estágios tardios da doença) [10], e minimally- gastrectomia laparoscópica invasiva foi mostrado para resultar em uma recuperação rápida mais, menos complicações e hospitalizações encurtados [11, 12]. no entanto, as taxas de morbidade pós-operatória após a ressecção de câncer gástrico permanecer entre 10% e 40%, e as complicações pós-operatórias como deiscência de anastomose , doença pleuropulmonar, pancreatite, fístulas digestivas, hemorragia interna e obstrução intestinal pode resultar no hospital prolongado estadias variando de 8-20 dias em centros de alto volume [6, 7, 9, 13, 14].
nas últimas vinte anos, o uso de curta duração anestesia segura, controle da dor, redução do estresse perioperatório e o uso de cirurgia laparoscópica minimamente invasiva têm ajudado a melhorar os resultados pós-operatórios, principalmente com base em cima de uma melhor compreensão da fisiopatologia perioperatória [15-17]. O esforço para combinar estas vantagens com revisões de outros princípios dos cuidados perioperatórios com base em evidências foi designada "cirurgia de fast-track" [15]. cirurgia de fast-track (STF) é uma aplicação integrada de cirurgia laparoscópica vs. aberta, a anestesia minimamente invasiva e alívio da dor, e a cooperação entre cirurgiões, enfermeiros e fisioterapeutas cirúrgicas destinadas a reduzir o risco e dor para melhorar a recuperação após a cirurgia [16]. SFT foi aplicado a várias operações, especialmente cirurgias colorretais [17-23], e reduziu significativamente estadias hospitalares pós-operatórias em pacientes de alto risco submetidos a ressecção do cólon [17] por redução das respostas de stress geralmente conhecidos associados com a cirurgia. Os estudos que examinam os resultados de fast-track colorectal ressecção mostrou que estadias pós-operatórias foram reduzidos em 2-4 dias, com menores taxas de complicações e redução do total dos custos hospitalares relacionados [20-23]. programas de SFT de reparação aberta eletiva de aneurisma abdominal também reduziu a incidência de resposta inflamatória sistêmica após a cirurgia de alto risco [24].
Até à data, a maioria dos estudos gastrectomia concentraram-se em gastrectomia subtotal distal. FTS foi mostrado recentemente para encurtar a duração de flatos, reduzir as complicações e encurtar o tempo de permanência hospitalar em pacientes submetidos à gastrectomia total radical em comparação com pacientes que receberam o tratamento convencional [4]. Neste estudo prospectivo, nós exploramos a segurança e eficácia do STF em 80 pacientes com câncer gástrico consecutivos submetidos proximal, distal e gastrectomia total na nossa instituição. Adotamos regimes de cuidados perioperatórios de relatórios anteriores [15, 16], e teve como objetivo alcançar três objetivos principais:. Anestesia ideal e analgesia, a função gastrointestinal normal, precoce, com base na ingestão de alimentos e gradual passagem anterior do flatos, e completa mobilização precoce
métodos
desenho do estudo e amostra
Este estudo prospectivo analisou os dados de pacientes consecutivos submetidos a ressecção eletiva do câncer gástrico entre janeiro de 2011 e fevereiro de 2012 em nossa instituição. Nossa população do estudo foi composta por chineses han de Fuzhou, Putian, Quanzhou e outras áreas costeiras da província de Fujian. A diversidade étnica, portanto, não foi um problema. Todos os pacientes foram submetidos a cirurgias abertas realizadas por um único cirurgião (T.X.H). Os doentes com cirurgia de emergência, história de chemoradiation dentro dos 6 meses que antecedem a cirurgia, a evidência pré-operatório de metástases à distância, ressecção adicional de órgãos adjacentes, pontuação ASA > III ou incapacidade de se comunicar ou para entender o propósito do estudo foram excluídos. Todos os dados foram avaliados prospectivamente. O protocolo do estudo foi aprovado pelo Comitê do Hospital Fuzhou Geral de Nanjing Região Militar de Ética. De 92 pacientes selecionados inicialmente, 80 pacientes foram finalmente incluídos após 12 foram excluídos por: ressecção de múltiplos órgãos (4 pacientes), metástases distal (4 pacientes), pontuação ASA > III (2 pacientes), e incapaz de se comunicar ou entender o propósito de estudo (2 pacientes). Todos os pacientes cirúrgicos desde assinado consentimento informado para que seus dados sejam inseridos no estudo sem revelar suas identidades.
Procedimentos cirúrgicos
todas as ressecções gástricas foram realizadas em conformidade com procedimentos normalizados. A extensão da ressecção gástrica foi determinada como a gastrectomia subtotal proximal para os cancros do terceiro, gastrectomia subtotal distal superior para cancros do terço inferior e gastrectomia total para os cancros do terço médio. A linfadenectomia radical, sem esplenectomia e pancreatectomia (procedimento D2 standard) foi realizada em todos os pacientes submetidos a gastrectomia para o câncer. continuidade digestivo foi restaurado por um Billroth I gastroduodenostomia ou Billroth II gastrojejunostomia após gastrectomia parcial, e uma alça jejunal Roux-en-Y após gastrectomia total (esophagojejunostomy). Os critérios de alta consistiram em: (1) controle adequado da dor com medicação oral; (2) ausência de náuseas e /ou vómitos; (3) passagem do primeiro flatos; (4) capacidade de tolerar a dieta não-elementar e alimentos moles; (5) mobilização e de auto-suporte, e (6) a aceitação da quitação pelo paciente. Dentro de 24 a 48 horas após a alta, os pacientes FT foram contatados por telefone por um residente especialmente treinados (L.C.) para verificar se há complicações, e depois uma vez por semana até um mês após a cirurgia. Todos os pacientes foram atendidos no ambulatório para exame pós-operatória em um mínimo de 10 dias de pós-operatório.
Protocolos de reabilitação fast-track perioperatório
Os protocolos multimodais para eletiva fast-track ressecção de câncer gástrico são apresentados na Tabela 1, incluindo pré-operatório, intra-operatório e pós-operatório fases, como previamente descrito [15, 16]. Os protocolos incluem nenhum preparo intestinal, sem uso rotineiro de sonda nasogástrica e drenos abdominais, e os pacientes receberam profilaxia antibiótica de um único tiro (2,0 g cefoperazona) na indução da anestesia. Colocação de um cateter epidural no nível de TH8-Th10 foi recomendado para todos os pacientes. Uma infusão epidural de bupivacaína a 0,25% com 3 mg /ml de fentanil a uma taxa de 5-15 ml /h foi iniciada no final da cirurgia. Continuous analgesia peridural pós-operatória foi administrada através de uma bomba até 3 dias pós-operatórios; a infusão epidural foi diminuída no dia de pós-operatório 2 e interrompido no dia 3. Todos os pacientes também receberam 500 mg de tramadol duas vezes por dia por via oral antes de protocolos discharge.Table 1 multimodal para fast-track cirurgia de câncer gástrico eletiva **
fase pré-operatória
Agendamento de operação
Informação sobre FT e consentimento informado
pré-avaliação para ajuste de risco
refeição Última 6 h antes da operação
bebida clara Última (10% Glucose 500 ml) 2 h antes da operação
fase intra-operatória
antibiótico profilático (cefoperazona 2 g)
Colocação de torácica do cateter peridural (T8-T10), seguido pela EDA contínua até Pod3
Combinado com anestesia geral
restrito fluidoterapia intraoperatória a 500 cc colóide e 1.500 infusão de cristalóides cc Use de drogas vasoconstritoras, como primeira escolha para a gestão da gota >pressão arterial média, 20% da linha de base
uso profilático de odansetron para prevenir NVPO
aquecimento corporal forçado
No uso padrão de drenos abdominais e sonda nasogástrica
sutura intradérmica com fio absorvível
fase pós-operatória
admitir piso regular de enfermagem via UTI (POD 1)
contínua EDA (3d) com tramadol 500 12 mg po h
a ingestão oral de líquidos claros (100-150 ml Glucose) 2 h após a extubação, seguido pelo plano gradual de água limpa quente para carboidrato beber para TPF, em seguida, para semi-líquidos para alimentar normal.
Aderir a um regime de frequentes . pequenas refeições
Restricted IV administração de fluidos até a ingestão oral completa
mobilização imposta a partir do dia da cirurgia seguindo um programa de cuidados de enfermagem bem definida
remoção do cateter vesical no 1º dia do PO clínica manhã
Ambulatorial; discutir resultado de exame histológico, o plano de terapia adjuvante, se necessário (POD 10)
FT = Fluidoterapia.
POD = dia pós-operatório.
EDA = analgesia epidural.
UTI = unidade de terapia intensiva.
NVPO = náuseas e vómitos.
TPF = marca comercial de uma suspensão nutricional enteral.
** Adaptado de Kehlet et al. [15] e Kehlet et ai. [16].
Análise de resultados pós-operatórios
estadias pós-operatórias hospitalares e taxas de readmissão, tempo para o primeiro flato e uso de fluidos intravenosos durante o procedimento pós-operatório foram monitorizados durante 30 dias após a cirurgia. Complicações que necessitam de tratamento foram registrados durante os primeiros 30 dias de pós-operatório. complicações gerais foram definidos como: doenças cardiovasculares, pulmonares, urinárias e outras complicações. As complicações cirúrgicas foram definidos como: complicações de feridas, fístulas, obstrução intestinal e outras complicações. A mortalidade perioperatória incluídos mortes dentro dos primeiros 30 dias após a cirurgia ou durante a estadia no hospital original, se mais de 30 dias. Fístula foi definida como uma fuga comprovada pelo exame radiográfico água contraste solúvel, ou um vazamento de significado clínico reoperação necessitando.
Análise estatística
As variáveis contínuas são apresentados como médias e desvios-padrão. As variáveis categóricas são apresentados como contagens e porcentagens. Todas as análises estatísticas foram realizadas utilizando o programa SPSS 17.0 estatísticas (SPSS Inc, Chicago, IL).
Resultados
Distribuição das características demográficas e clínicas dos pacientes
A distribuição das características dos pacientes é mostrada na Tabela 2. A 80 pacientes incluídos 25 mulheres e 55 homens, com idade média de 56,3 anos (56,3 ± 10,6 anos) e IMC médio de 22,8 kg /m
2. Havia 24 pacientes (30%) em classe ASA I, 50 pacientes (62,5%) em classe II ASA, e 6 pacientes (7,5%) em classe ASA III. Avaliação de doenças concomitantes revelou 13 (16,3%) pacientes com doença cardiovascular; 10 (12,5%) pacientes com doença pulmonar crônica; 5 (6,3%) pacientes com doença neurológica; 6 (7,5%) pacientes com doença endócrina; e 3 (3,8%) pacientes com outras doenças. Os 52 (65%) pacientes restantes não tinham doenças concomitantes. Havia 10 (12,5%) pacientes que receberam a gastrectomia subtotal proximal (Billroth I); 38 (47,5%) pacientes que receberam a gastrectomia subtotal distal (Billroth II); e 32 (40%) pacientes que receberam gastrectomia total (Roux-en-Y). Os tumores em doentes que receberam a cirurgia foram Billroth I localizada na região média do corpo gástrico. Não houve diferenças significativas na demografia ou as características clínicas entre os pacientes que receberam procedimentos Billroth II Billroth I ou (dados não mostrados). Avaliação dos estágios tumorais revelou 8 (10%) pacientes no estágio I, 46 (57,5%) pacientes no estágio II, e 26 (32,5%) pacientes em estágio III. Os meios de tempo operatório e sangramento intra-operatório em 80 pacientes foram 104,9 minutos e 281,9 ml, respectivamente (Tabela 2). Foram analisados os dados demográficos básicos e características clínicas dos pacientes (47,5%) que receberam a gastrectomia subtotal distal e não encontraram diferenças significativas entre este subgrupo ea população total do estudo (dados não mostrados) .table 2 Distribuição das características demográficas e clínicas
total (N = 80)
Idade (anos)
56,3 ± 10,6
Masculino
55 (68,8%)
IMC (kg /m2)
22,8 ± 3,2
ASA Score
I
24 (30,0%)
II
50 (62,5%)
III
6 (7,5%)
doenças concomitantes
A doença cardiovascular
13 (16,3%)
doença pulmonar crônica
10 (12,5%)
doença neurológica
5 (6,3%)
Endocrine
6 (7,5%)
Outras doenças Sims 3 (3,8%)
pacientes sem doenças concomitantes
52 (65,0%)
tipo de cirurgia (reconstrução)
gastrectomia subtotal proximal (Billroth I)
10 (12,5%)
gastrectomia subtotal distal (Billroth II)
38 (47,5%)
gastrectomia total (Roux-en-Y)
32 (40,0%)
estágio do tumor
I
8 (10,0%)
II
46 (57,5%)
III
26 (32,5%)
tempo operatório (min)
105,0 ± 13,0
perda de intra-operatória de sangue (ml)
281,9 ± 87,7
ASA:.. o índice de massa Sociedade americana de Anestesiologia
BMI = Body
curso de pós-operatório e função gastrointestinal
Em média, os pacientes receberam alta após 5,3 ± 2,2 dias pós-operatórios. O tempo médio para a utilização de líquidos por via intravenosa foi de 3,6 ± 0,9 dias pós-operatórios. A taxa de readmissão de internamento de 30 dias foi de 3,8%. Três pacientes foram readmitidos devido a deiscência da ferida, seroma feridas e obstrução intestinal. O tempo médio para a primeira flatos foi de 2,8 ± 0,5 dias pós-operatórios, e tempo para completar a ingestão oral foi de 4,3 ± 2,4 dias pós-operatórios. Não houve diferença significativa entre os grupos Billroth I e II ou Bilroth entre os pacientes que receberam gastrectomias parciais ou totais no tempo médio para o primeiro flato ou ingestão oral completo (dados não mostrados). náuseas e vômitos (NVPO) ocorreu em 2 (2,5%) pacientes e 1 (1,3%) paciente inserção requerida sonda nasogástrica (Tabela 3) .table 3 curso de pós-operatório e função gastrointestinal
Total (N = 80)
Descarga (POD)
5.3 fluidos ± 2,2
intravenosa (POD)
3,6 ± 0,9 taxa de readmissão
(30 dias) Sims 3 (3,8%)
deiscência da ferida
1 (1,3%)
seroma ferida
1 (1,3%)
obstrução intestinal
1 (1,3%)
Tempo para a primeira flatos (POD)
2,8 ± 0,5
Conclua ingestão oral (POD)
4,3 ± 2,4
NVPO Página 2 (2,5%)
Inserção de sonda nasogástrica
1 (1,3%)
POD: pós-operatória dias
NVPO:.. náuseas e vómitos
complicações pós-operatórias e mortalidade
complicações cirúrgicas foram diagnosticados em 4 (5%) pacientes, incluindo 1 com deiscência de anastomose, 1 com obstrução intestinal, 1 com seroma ferida e 1 com deiscência da ferida. complicações gerais foram diagnosticados em 4 (5%) pacientes, incluindo 1 com disfunção miocárdica, um com hipertensão, 1 com pneumonia e 1 com retenção urinária. Reoperação foi necessária em 2 (2,5%) pacientes, 1 com deiscência de anastomose e 1 com deiscência da ferida. Não ocorreram mortes nos primeiros 30 dias após a cirurgia (Tabela 4). complicações cirúrgicas graves, como deiscência de anastomose, ou obstrução afetados recuperação da função gastrointestinal e tempo de recuperação prolongado e tempo de internação do paciente. No entanto, as complicações não graves, tais como hematoma ou deiscência da ferida teve pouco efeito sobre a reabilitação dos pacientes. complicações gerais, tais como a pressão arterial alta, pneumonia e insuficiência cardíaca não influenciou significativamente a recuperação, desde que houve a detecção oportuna e tratamento (dados não mostrados) .table 4 complicações e mortalidade no primeiro mês pós-operatório de gastrectomia
total (N = 80)
complicações geral
8 (10,0%)
complicações cirúrgicas página 4 (5,0%) vazamento
anastomose
1 (1,3%)
obstrução intestinal
1 (1,3%)
ferida seroma
1 (1,3%)
deiscência da ferida
1 (1,3%)
complicações gerais
4 (5,0% )
miocárdio disfunção
1 (1,3%)
Hipertensão
1 (1,3%)
Pneumonia
1 (1,3%)
retenção urinária
1 (1,3% )
reoperação Página 2 (2,5%)
deiscência de anastomose
1 (1,3%)
deiscência da ferida
1 (1,3%)
mortalidade perioperatória
0 (0.0 %)
comparação de dados entre o presente estudo e outros estudos publicados recentes
uma vez que não foram capazes de se inscrever uma coorte de pacientes do grupo controle devido à indisponibilidade de registros médicos completos para esta população, comparamos os nossos dados com os resultados de outros cinco estudos recentemente publicados [24-28]. Nossa comparação mostrou que o tempo médio de operação neste estudo foi a mais curta (104,9 vs.159.9, 213,9, 213,0, 199,8, 226,4 minutos); a perda de sangue média foi a mais alta (281,9 vs 230,1, 201,7, 257,8, 200,4 mL); o tempo médio de internação foi a mais curta (5,28 vs. 7,0, 17,4, 11,1, 17,2 dias); O tempo médio para primeiro flato foi a mais curta (2,83 versus 3,1, 3,2, 4,4, 4,0 dias); e o tempo médio de ingestão oral completo era o mais curto (4,31 vs. 5,1, 5,6, 5,5 dias) (Tabela 5) .table 5 Comparação de dados estatísticos de estudos publicados e o presente estudo
Autores
casos OG (n)
Operação tempo (minutos)
a perda de sangue (mL)
Hospital estadia (dias)
tempo para a primeira flatos
Hora de dieta normal (dias)
Feng et al. [4]
122
61 FTS
226,1 ± 65,9
230,5 ± 171,8
5,7 ± 1,2
60,9 ± 24,4 h
61 Con
242,4 ± 72,9
221,2 ± 122,5
7,1 ± 2,1
79,0 ± 20,3 h
Chen et al. [25]
112
213,0 ± 54,7
201,7 ± 235,3
17,4 ± 5,0
3,2 ± 1,1 dias
dieta Fluid: 5,1 ± 1,8
macio dieta: 10,3 ± 1,6
Chun et al. [26]
67
159,9 ± 39,0
- 7,0 ± 1,6
3,1 ± 0,8 dias
- Cui et al. [27]
78
213,9 ± 37,6
230,1 ± 96,8
- -
- Lin et al. [28]
83
226,4 ± 63,5
200,4 ± 218,3
17,2 ± 5,0
4,0 ± 1,0 dias
5,5 ± 2,3
Wang et al. [12]
54
199,8 ± 40,8
257,8 ± 151,0
11,1 ± 4,1
4,4 ± 1,5 dias
A ingestão de líquidos: 5,6 ± 2,1
ingestão semifluid: 7,4 ± 2,4
O presente estudo
80
104,9 ± 13,0
281,9 ± 87,7
5,3 ± 2,2
2,8 ± 0,5 dias
4,31 ± 2,43
OG: gastrectomia Abrir; FTS: Rápido Cirurgia pista; Con:. A cirurgia convencional
Discussão
Neste estudo, demonstramos a segurança e viabilidade da FTS em pacientes submetidos proximal, distal e gastrectomia total. função gastrointestinal dos pacientes foi restaurada rapidamente e estadias hospitalares pós-operatórias foram reduzidas para uma média de 5,3 dias, em comparação com outros estudos com cuidado mais convencional perioperatória [12, 25-28]. O tempo cirúrgico médio foi de 104,9 minutos e tempo para o primeiro flato foi de 2,8 dias pós-operatórios. Os pacientes receberam alta em uma média de 5,2 dias de pós-operatório e a taxa de readmissão de 30 dias foi de 3,75%. As taxas de geral, assim como complicações cirúrgicas foram de 5%. A morbidade (10%) neste estudo comparou favoravelmente com outros estudos que utilizaram cuidados perioperatórios convencional [6-8, 10]. Notavelmente, a mortalidade hospitalar foi de 0%; não ocorreram mortes nos primeiros 30 dias após a cirurgia.
FTS é a implementação de uma combinação de pré, intra e pós-operatórias medidas para alcançar resultados ideais em procedimentos cirúrgicos. FTS é especialmente útil para procedimentos como gastrectomia em regiões como Fujian, China, que tem uma alta incidência de câncer gástrico. Medidas como a melhoria das capacidades operacionais e tempos operatórios encurtados iria reduzir o estresse cirúrgico e promover a recuperação rápida em pacientes submetidos a procedimentos cirúrgicos. O procedimento perioperatório gastrectomia radical tradicional inclui 1) jejum de 12 horas antes da cirurgia, 2) parar a ingestão de líquidos 6 horas antes da cirurgia, 3) preparo intestinal (enemas e antibióticos orais), 4) a administração de anestesia geral, 5) sonda nasogástrica e colocação do tubo de drenagem peritoneal 6) administração de analgésicos por via intravenosa convencional, 7) retomada da dieta após o primeiro flatos, e 8) retomada da deambulação 2-3 dias após a cirurgia. Vários fatores são responsáveis por aumentar o tempo de recuperação e permanência hospitalar associados com a cirurgia gástrica. íleo pós-operatório pode interferir com a recuperação da função gastrointestinal e tempo para restabelecimento das actividades completas, que podem ambos descarga de atraso [29]. Interrupção do peristaltismo intestinal resulta principalmente do efeito direto do estresse cirúrgico no tônus simpático e ativação de reflexos inibitórios. Vários estudos têm demonstrado que a administração de anestésicos locais na zona epidural toracolombares pode diminuir o tónus simpático, parassimpático permitindo que o tom para aumentar e promovendo assim o peristaltismo [30-32]. A presença de dor pós-operatória também é um dos fatores mais importantes que os atrasos recuperação pós-operatória, e provisão de analgesia ideal sem bloqueio motor facilita a alimentação oral e minimiza a imobilidade [33, 34]. FTS visa melhorar os resultados e promover alta precoce, enfatizando a educação pré-operatória do paciente, encurtando a duração do jejum pré-operatório, fornecendo carboidratos no pré-operatório, controle da dor suficientemente sem opióides, proporcionando deambulação precoce, e avançando rapidamente o retorno a uma dieta normal [15, 16] .
Vários estudos mostraram que programas acelerados resultou em uma redução significativa hospitalização pós-operatórios para cirurgias de cólon e gástricas [17, 23, 35-38]. Embora a implementação incompleta foi uma das dificuldades da FTS, as taxas de re-operação foram comparáveis com a cirurgia convencional [39]. princípios do STF aplicadas a D2 gastrectomia foram demonstrou ser segura e eficiente e poderia acelerar a recuperação da função intestinal e tempo de permanência hospitalar pós-operatório [40]. Da mesma forma, a implementação de princípios acelerados de cirurgia gástrica resultou em uma redução da resposta de estresse, menor tempo de internação e recuperação mais rápida [40-43].
Uma vez que não têm uma relação directa com um grupo controle de pacientes que foram submetidos a convencional tratamento, comparamos nossos dados com os grupos de controle de relatórios anteriores. Neste estudo, os pacientes STF teve um tempo médio de internação de 5,28 dias, o que foi significativamente menor do que os estudos em que os pacientes submetidos à ressecção de câncer gástrico com o cuidado convencional [8]. hospitalização em outros estudos os doentes receberam tratamento convencional têm sido relatados como 17,4 ± 5,0 dias [25], 7,0 ± 1,6 dias [26], 17,2 ± 5,0 dias [28], e 11,1 ± 4,1 dias [12]. Nossos dados foram consistentes com um estudo recente mostrando que as hospitalizações foram encurtados de 7,1 ± 2,1 dias no grupo convencional para 5,7 ± 1,2 dias para o grupo FTS após gastrectomia total radical [4].
No presente estudo, o tempo para primeira flatos foi de 2,8 dias. Este foi menor em comparação com os grupos de controlo nos estudos que usamos para fins de comparação, onde as vezes aos primeiros flatos foram de 3,1 ± 0,8 dias [26], 4,0 ± 1 dia [28], 3,2 ± 1,1 dias [25], 4.4 ± 1,5 dias [12]. Outros estudos mostraram que o tempo para o primeiro flato variou de 3,7 4,5 dias [44, 45]. No entanto, nossos dados estão de acordo com um estudo semelhante, onde os pacientes que foram submetidos a gastrectomia total radical no grupo FTS teve um tempo significativamente menor para o primeiro flato em comparação com o grupo de tratamento convencional (60,9 + 24,4 horas contra 79,0 + 20,0 horas) [4 ].
neste estudo, os pacientes foram capazes de retomar a ingestão oral completa em uma mediana de 4 dias de pós-operatório. Este foi mais rápido em comparação com outros estudos nos quais os pacientes que receberam o tratamento convencional retomou dietas fluidas em 5,1 ± 1,8 dias [25], de 5,5 ± 2,3 dias [28], ou 5,6 ± 2,1 dias [12]. Sugerimos que a anestesia epidural contínua e controle da dor eficiente no regime FTS podem ser elementos-chave na recuperação rápida da função gastrointestinal e retorno precoce a uma dieta normal, impedindo assim íleo pós-operatório [19]. Não houve diferença significativa entre o tipo de gastrectomia realizada (gastrectomia parcial vs. gastrectomia total) eo tempo para o primeiro flato ou ingestão oral completa. No entanto, os pacientes com ressecção parcial foram mais cuidado com a ingestão de alimentos, possivelmente devido a temores sobre os efeitos de um estômago vazio.
Precoce e completa mobilização dos pacientes é obtido na reabilitação STF pela rápida remoção do cateter urinário, sem uso rotineiro da sonda nasogástrica e drenos abdominais e otimizado pós-operatória gestão da dor [15, 16]. Num estudo, os pacientes estavam fora da cama durante uma média de 10 horas no primeiro dia após a cirurgia, aumentando para 14 horas a partir do dia 2 [19], contribuindo para a recuperação global antes da função gastrointestinal. Após gastrectomia, descompressão nasogástrica e drenos abdominais eram tradicionalmente considerado necessário para impedir as consequências de íleo pós-operatório e deiscência de anastomose ou vazamento do coto duodenal. No entanto, vários estudos prospectivos recentes têm sugerido que o uso de uma sonda nasogástrica não teve efeito significativo na morbidade ou mortalidade, mas significativamente prolongada a mediana internação pós-operatória após a gastrectomia por câncer gástrico [44-47]. Recentes estudos prospectivos demonstraram também que drena rotineiramente colocados não reduzir a mortalidade ou morbilidade [48-50], e que fistulas pode ser tratado com irrigação cirúrgica e drenagem. No presente estudo, apenas um paciente foi reoperado por um vazamento de esophagojejunostomy, e um paciente necessitou a inserção de uma sonda nasogástrica. Sugerimos que a prática de não utilizar tubos nasogastic e drenos abdominais rotineiramente é prático e justificada e é um fator crucial para o sucesso do conceito fast-track aplicada a cirurgia gástrica.
A incidência global de complicações e mortalidade nesta estudo (10% e 0%, respectivamente) foram consistentes com outros relatos [13, 14]. Além disso, a incidência de readmissão entre os nossos pacientes SFT foi significativamente menor (3,8% vs. 16%) em comparação com aqueles que receberam cuidados convencionais para a cirurgia de alto risco [51]. Estas observações sugerem mecanismos fisiológicos que podem ser responsáveis em parte pela redução da incidência de complicações pós-operatórias e outros benefícios da cirurgia de fast-track. Curiosamente, que mostraram que, em pacientes que receberam a cirurgia Billroth I, os efeitos secundários a longo prazo e a incidência de complicações gastrointestinais foram menores do que nos pacientes que receberam Bilroth II ou os procedimentos esophagojejunostomy (dados não mostrados).
É importante note que evolução pós-operatória é afetado por uma série de fatores, incluindo a técnica cirúrgica e cuidados pós-operatórios. A fim de controlar esses fatores, todos os procedimentos cirúrgicos descritos no presente estudo foram realizados por um único cirurgião (T.X.H), que já trabalhou no campo da cirurgia gástrica por mais de uma década. Não houve diferença no procedimento cirúrgico em comparação com técnicas previamente utilizadas. Além disso, a equipe de enfermagem era estável, todos os procedimentos de cuidados perioperatórios estavam em conformidade com os regulamentos padrão, e não houve nenhuma mudança significativa na qualidade dos cuidados ao longo da última década.
Nosso estudo tem várias limitações, incluindo a amostra relativamente pequena , falta de randomização, curto tempo de seguimento, eo fato de que alguns fatores foram apenas descritivos e não quantitativa. Vai ser uma meta importante de estudos futuros para executar a mineração de dados, a fim de investigar a associação entre variáveis pré /intra /pós-operatórias específicas eo resultado do procedimento. Neste estudo, o tempo de operação foi significativamente menor em comparação com outros estudos. Todos os autores leram e aprovaram o manuscrito final.
 Como impulsionar seu sistema imunológico para combater o coronavírus
Como impulsionar seu sistema imunológico para combater o coronavírus
 Nova ferramenta registra e rastreia o crescimento do microbioma
Nova ferramenta registra e rastreia o crescimento do microbioma
 Qual é o problema com a hepatite C?
Qual é o problema com a hepatite C?
 Simpósio científico no LABVOLUTION enfoca questões-chave nas ciências da vida
Simpósio científico no LABVOLUTION enfoca questões-chave nas ciências da vida
 Diagnóstico e tratamento de nanotecnologia e COVID-19
Diagnóstico e tratamento de nanotecnologia e COVID-19
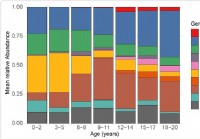 Alteração do microbioma respiratório superior em crianças relacionada à suscetibilidade à SARS-CoV-2
Alteração do microbioma respiratório superior em crianças relacionada à suscetibilidade à SARS-CoV-2
 IBD muito mais comum do que o esperado,
e só vai aumentar no futuro Há três vezes mais pessoas com o distúrbio intestinal crônico e debilitante chamado doença inflamatória intestinal (DII) do que se pensava antes, de acordo com um novo estu
IBD muito mais comum do que o esperado,
e só vai aumentar no futuro Há três vezes mais pessoas com o distúrbio intestinal crônico e debilitante chamado doença inflamatória intestinal (DII) do que se pensava antes, de acordo com um novo estu
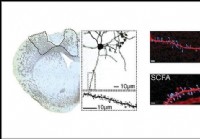 A suplementação de ácidos graxos de cadeia curta melhora a recuperação do derrame,
estudos de ratos mostram Suplementar os ácidos graxos de cadeia curta do corpo pode melhorar a recuperação do derrame, de acordo com uma pesquisa em ratos publicada recentemente no JNeurosci. A suplem
A suplementação de ácidos graxos de cadeia curta melhora a recuperação do derrame,
estudos de ratos mostram Suplementar os ácidos graxos de cadeia curta do corpo pode melhorar a recuperação do derrame, de acordo com uma pesquisa em ratos publicada recentemente no JNeurosci. A suplem
 Poucas evidências de trombocitopenia associada à vacina de mRNA COVID-19,
sugere um novo estudo da FDA Mesmo com uma série de vacinas foram lançadas para combater a pandemia de doença coronavírus 2019 (COVID-19), alguns efeitos adversos graves foram relatados, na forma de t
Poucas evidências de trombocitopenia associada à vacina de mRNA COVID-19,
sugere um novo estudo da FDA Mesmo com uma série de vacinas foram lançadas para combater a pandemia de doença coronavírus 2019 (COVID-19), alguns efeitos adversos graves foram relatados, na forma de t