Alors que des efforts intensifs sont déployés pour lutter contre le virus, une nouvelle étude menée par une équipe internationale de chercheurs rapporte le succès inattendu d'une bactérie à moduler la réponse immunitaire dans les voies respiratoires et à protéger les cellules contre l'infection par ce virus.
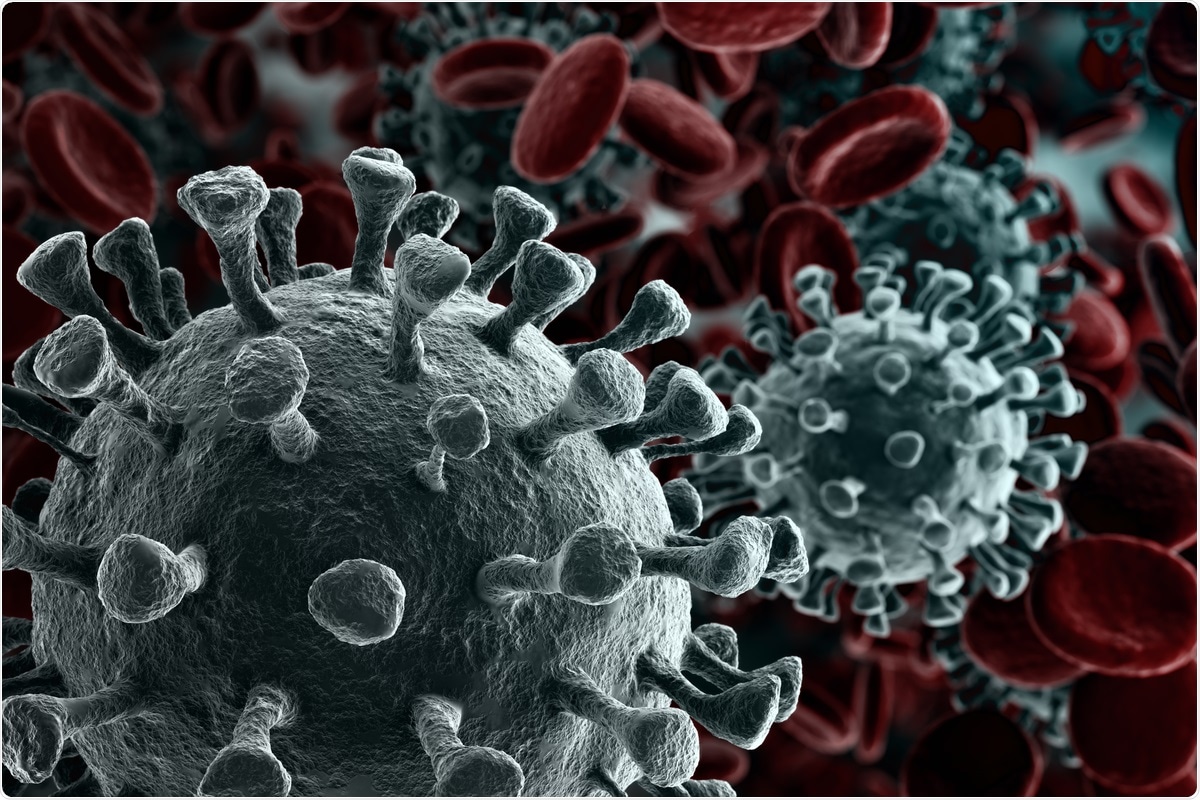 Étude :Dolosigranulum pigrum module l'immunité contre le SRAS-CoV-2 dans les cellules épithéliales respiratoires. Crédit d'image :creativeneko/Shutterstock
Étude :Dolosigranulum pigrum module l'immunité contre le SRAS-CoV-2 dans les cellules épithéliales respiratoires. Crédit d'image :creativeneko/Shutterstock Les résultats de l'équipe ont été publiés dans la revue Pathogènes .
Le SRAS-CoV-2 pénètre dans la cellule hôte via l'enzyme de conversion de l'angiotensine 2 (ACE2), exprimé sur les cellules de l'épithélium respiratoire et du poumon. Dans les cas graves, la maladie est associée à des lésions pulmonaires étendues et au syndrome de détresse respiratoire aiguë (SDRA), et lésions multiviscérales, menant parfois à la mort.
On pense que la gravité de la maladie n'est pas seulement due aux effets cytopathogènes viraux du virus sur les cellules infectées, mais encore plus, par une réponse inflammatoire hyperactive. Le virus semble inhiber la libération des interférons de type I et III (IFN), ainsi que des facteurs antiviraux, favorisant une infection grave.
De plus, la mort des cellules épithéliales induite par une infection entraîne la libération de médiateurs inflammatoires et la migration de cellules immunitaires inflammatoires dans les tissus des voies respiratoires lésées. Tous ceux-ci libèrent d'autres chimiokines et cytokines, et un cercle vicieux d'inflammation croissante se forme.
En essayant de contrer ces processus destructeurs, des anti-inflammatoires et des antiviraux ont été utilisés, ainsi que des médicaments immunomodulateurs. Le nouveau document présente une autre possibilité, celui d'utiliser le microbiome respiratoire pour réduire l'impact du virus.
Une étude de patients COVID-19 avec un spectre de gravité a montré que pas moins de 60 unités taxonomiques opérationnelles bactériennes (OTU) ont été trouvées uniquement chez les patients SARS-CoV-2, principalement du phylum Bacteroidota et Firmicutes . De plus, Prévotella était le genre bactérien le plus commun à être trouvé uniquement chez les patients COVID-19 sévères, tandis que Dolosigranum espèces ont été trouvées dans le COVID-19 doux en proportion inverse de Prévotella .
Suite à cela, les chercheurs actuels ont montré plus tôt un impact favorable de cette bactérie sur la réponse immunitaire innée dans les voies respiratoires. Lorsqu'il est administré par voie intranasale, la bactérie D. pigrum 040417 a non seulement éliminé le virus plus rapidement, mais a également empêché les lésions pulmonaires dues à l'inflammation. Ils ont également découvert que l'effet bénéfique de la bactérie était spécifique à la souche qu'ils utilisaient.
Chez la souris, l'administration nasale de D. pigrum 040417 a modulé la réponse immunitaire innée et amélioré la résistance aux infections à pneumocoques et à virus respiratoire syncytial (VRS).
Dans le présent article, ils ont utilisé des cellules Calu-3, une lignée cellulaire épithéliale pulmonaire humaine. Lorsqu'il est incubé avec D. pigrum 040417, les cellules épithéliales en culture n'ont pas été affectées négativement. Cependant, la production d'IFN-β et d'IL-6 a été augmentée, épargnant CXCL8. Cet effet n'a pas été observé avec D. pigrum 030918.
Cette expérience est basée sur le fait que l'acide ribonucléique double brin (ARNdb) est un intermédiaire lors de la réplication et de la transcription du coronavirus. Ceci est détecté par les défenses antivirales cellulaires dans l'épithélium respiratoire, déclencher la libération de cytokines.
Spécifiquement, les récepteurs de reconnaissance de formes (PRR) dans l'hôte reconnaissent l'ARNdb du virus, conduisant à la production d'interférons de type I et III, la principale défense antivirale. Cela déclenche l'expression du gène stimulé par l'interféron (ISG), qui à son tour active d'autres systèmes antiviraux.
Les coronavirus sont capables de se cacher de ces systèmes de défense. En réalité, les systèmes anti-dsRNA sont moins fortement activés par le SARS-CoV-2 qu'avec le virus Sindbis, mais plus qu'avec le précédent coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV). Cela pourrait signifier que le SRAS-CoV-2 n'est pas aussi efficace que d'autres virus de type SRAS pour échapper aux voies immunitaires dépendantes de l'ARNdb.
Si c'est le cas, la voie de l'interféron pourrait être utilisée pour augmenter les défenses antivirales précoces afin de restreindre la réplication virale avec ce virus.
Après incubation avec la bactérie D. pigrum , les cellules ont montré une augmentation des niveaux d'IFN-β, IL-6 et CXCL8 au départ. Lorsqu'il est ensuite stimulé par l'agoniste du récepteur Toll-like 3 (TLR3), polyinosinique:acide polycytidylique poly(I:C), qui correspond à l'ARNdb, les cellules témoins et traitées ont montré une augmentation de quatre à cinq fois des niveaux d'IFN-y et d'IL-6.
Les chimiokines CCL5 et CXCL10 étaient absentes au départ, mais ont été produites après stimulation.
L'augmentation de l'IFN-β et de l'IL-6 était significativement plus importante pour les cellules prétraitées avec D. pigrum 040417 au départ et après stimulation, par rapport aux témoins. Inversement, les hausses de CXCL8, Les concentrations de CCL5 et CXCL10 étaient plus faibles dans le D. pigrum cellules traitées 040417.
D. pigrum 030918 n'a induit aucun changement dans les niveaux de cytokines par rapport aux témoins.
Les chercheurs ont également découvert que la réplication du SRAS-CoV-2 dans les cellules Calu-3 était plus lente après D. pigrum 040417 pré-traitement, accompagnée d'une baisse des taux de LDH. La LDH est un marqueur des dommages cellulaires. De nouveau, D. pigrum 030918 n'a montré aucun effet bénéfique.
Dans les cellules non traitées, les taux d'IFN-β et d'IL-6 ont augmenté après l'infection 48 heures après l'infection, tout comme CXCL8, CCL5 et CXCL10. Cependant, tandis que le premier est resté au même niveau après 72 heures, ce dernier a continué à augmenter.
Après incubation avec D. pigrum 040417, avec le retard de réplication, le profil des cytokines a également montré un changement significatif. Alors que l'IFN-β et l'IL-6 ont atteint des niveaux plus élevés, Les niveaux de CXCL8 ont chuté à 48 et 72 heures, tandis que CCL5 et CXCL10 ont baissé à 72 heures.
Pour la première fois, cette étude a montré que l'administration nasale de D. pigrum 040417 module la réponse immunitaire innée de l'épithélium nasal à la stimulation du TLR3 par poly(I:C) et à l'infection par le SRAS-CoV-2. Il se peut que la présence de bactéries commensales bénéfiques modifie les caractéristiques immunologiques de l'épithélium respiratoire et augmente ainsi leur résistance à certains agents pathogènes.
La production améliorée d'IFN-β avec D. pigrum 040417 peut être responsable du taux de réplication inférieur du SARS-CoV-2, en indiquant une efficacité accrue de l'antagonisme de l'ARNdb par les voies immunitaires de la cellule hôte.
Les réponses tardives aux interférons sont associées à une inflammation intense et à des lésions tissulaires. En réalité, certaines études ont montré que le SRAS-CoV-2 induit une inflammation à un stade précoce de l'infection, avec des niveaux élevés de plusieurs chimiokines, y compris CXCL8.
Des niveaux élevés de ces cytokines sont typiquement trouvés dans le COVID-19 sévère ou critique, indiquant une réponse inflammatoire dérégulée aux niveaux respiratoire et systémique. La réduction de CXCL8, CCL5 et CXCL10 dans les cellules épithéliales lorsqu'elles sont prétraitées avec D. pigrum 040417 pourrait, peut-être, indiquent que cette bactérie pourrait aider à prévenir de tels dommages inflammatoires.
L'étude souligne également la nécessité d'identifier les souches bactériennes les plus bénéfiques, car tous n'ont pas la même efficacité. En outre, il est à noter que D. pigrum 040417 n'a eu qu'un effet partiel sur la réplication virale. Ainsi, il est nécessaire de déterminer les souches et les genres bactériens qui agissent ensemble pour protéger contre les infections ou les maladies symptomatiques.
 L'approbation Promacta est étendue aux enfants atteints d'un trouble sanguin rare
L'approbation Promacta est étendue aux enfants atteints d'un trouble sanguin rare
 Tout sur la maladie du greffon contre l'hôte (GVHD)
Tout sur la maladie du greffon contre l'hôte (GVHD)
 Quand devriez-vous aller chez le médecin pour les hémorroïdes ?
Quand devriez-vous aller chez le médecin pour les hémorroïdes ?
 Qu'est-ce que la maladie de Weber-Christian ?
Qu'est-ce que la maladie de Weber-Christian ?
 Le paléo ou le SCD fonctionnera-t-il pour moi ?
Le paléo ou le SCD fonctionnera-t-il pour moi ?
 Le rôle de l'inflammation dans le syndrome du côlon irritable
Le rôle de l'inflammation dans le syndrome du côlon irritable
 Qu'est-ce qu'une CPRE ?
Si nous soupçonnons un problème potentiel avec la vésicule biliaire, système biliaire, pancréas, ou foie, nous pouvons demander une cholangiopancréatographie rétrograde endoscopique (CPRE). Une CPRE e
Qu'est-ce qu'une CPRE ?
Si nous soupçonnons un problème potentiel avec la vésicule biliaire, système biliaire, pancréas, ou foie, nous pouvons demander une cholangiopancréatographie rétrograde endoscopique (CPRE). Une CPRE e
 L'échographie est le meilleur détecteur de grossesses extra-utérines dangereuses, selon une étude
Dernières nouvelles sur la grossesse Sauter le vaccin COVID pendant la grossesse Ces femmes enceintes sont exposées à un risque élevé de maladie cardiaque Lallaitement protège le cœur dune mère des a
L'échographie est le meilleur détecteur de grossesses extra-utérines dangereuses, selon une étude
Dernières nouvelles sur la grossesse Sauter le vaccin COVID pendant la grossesse Ces femmes enceintes sont exposées à un risque élevé de maladie cardiaque Lallaitement protège le cœur dune mère des a
 À l'attention des baby-boomers ! Obtenez les dernières recommandations du CDC pour vous !
Si vous êtes né entre 1945 et 1965, vous pourriez être à risque dhépatite ou de maladie du foie. Cliquez ici pour en savoir plus.
À l'attention des baby-boomers ! Obtenez les dernières recommandations du CDC pour vous !
Si vous êtes né entre 1945 et 1965, vous pourriez être à risque dhépatite ou de maladie du foie. Cliquez ici pour en savoir plus.