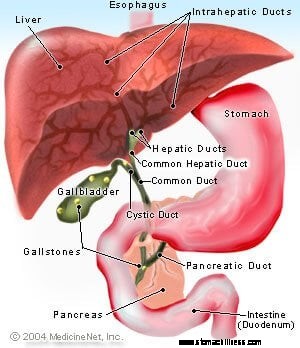
 Kép a felső GI-rendszerről, az epehólyagról, a májról és a hasnyálmirigyről
Kép a felső GI-rendszerről, az epehólyagról, a májról és a hasnyálmirigyről
Az endoszkópos retrográd cholangio-pancreatográfia (ERCP) egy olyan diagnosztikai teszt, amely a következőket vizsgálja:
Az eljárást egy hosszú, rugalmas, körülbelül egy toll átmérőjű műszerrel (duodenoszkóppal) végezzük. A duodenoszkóp a gyomor és a nyombél számos hajlatában irányítható és mozgatható. A modern duodenoszkóp vékony száloptikai köteg segítségével továbbítja a fényt az endoszkóp hegyére, és egy vékony vezetéket, amely szintén az endoszkóp végén található chippel továbbítja a digitális videoképeket a TV képernyőjére. A duodenoszkópot a szájon, a torok hátsó részén, a táplálékcsövön (nyelőcsőn) keresztül, a gyomron keresztül és a nyombélbe vezetik. A Vater papilla azonosítása után egy kis műanyag katétert (kanült) vezetnek át az endoszkóp nyitott csatornáján a papilla nyílásába, majd az epeutakba és/vagy a hasnyálmirigy-csatornába. Ezután kontrasztanyagot (festéket) fecskendeznek be, és röntgenfelvételeket készítenek az epeutakról és a hasnyálmirigy-vezetékről. Az endoszkóp egy másik nyitott csatornája lehetővé teszi más műszerek áthaladását is biopszia készítéséhez, műanyag vagy fém stentek vagy csövek behelyezésére az epeutak vagy a hasnyálmirigy rák vagy hegesedés okozta elzáródásának enyhítésére, valamint a bemetszések elvégzésére. elektrokauterrel (elektromos hővel).
A máj egy nagy szilárd szerv, amely a jobb rekeszizom alatt helyezkedik el. A máj epét termel, amely az epehólyagban (a máj alatt található kis zsákban) raktározódik. Étkezés után az epehólyag összehúzódik és kiüríti az epét a cisztás csatornán, az epevezetékekbe, a Vater papillan keresztül és a bélbe, hogy segítse az emésztést. A hasnyálmirigy a gyomor mögött található. Emésztőnedvet termel, amely a hasnyálmirigy-csatornán keresztül távozik, amely általában a papillán belüli epevezetékhez csatlakozik, majd belép a bélbe.
Az ERCP-vel kapcsolatos fontos eljárás az endoszkópos ultrahang, amely egy hasonló endoszkópot használ, amely a kamerán kívül ultrahang szondával is rendelkezik a hegyén az epeutak, az epehólyag, a hasnyálmirigy és a hasnyálmirigy ultrahangos vizsgálatára. A hasnyálmirigy ultrahangos tűbiopsziája az endoszkópban található csatornán keresztül vehető.
Az ERCP-vel kapcsolatos másik, újabb eljárás a miniatűr endoszkópok (Spyglass) alkalmazása, amelyeket a duodenoszkóp működési csatornáján vezetnek át, és közvetlenül az epe- és hasnyálmirigy-csatornákba helyezhetők. A csatornák belseje láthatóvá válik, és irányított biopszia (Spybite) vehető. Egyéb terápiás beavatkozások is lehetségesek.
A lehető legjobb vizsgálat érdekében a gyomornak üresnek kell lennie. A beteg a vizsgálatot megelőző este éjfél után semmit ne egyen. Abban az esetben, ha az eljárást kora reggel végzik, nem szabad folyadékot inni. Délben történő vizsgálat esetén nyolc órával korábban is elfogyasztható egy csésze tea, gyümölcslé, tej vagy kávé. A szív- és vérnyomáscsökkentő gyógyszereket mindig kora reggel kis mennyiségű vízzel kell bevenni. Mivel a beavatkozás intravénás szedációt vagy általános érzéstelenítést igényel, a pácienst kísérővel kell hazavinni a beavatkozás után.
Ha intravénás szedációt alkalmaznak, a páciens vénán keresztül olyan gyógyszereket kap, amelyek ellazulást és álmosságot okoznak. A páciens helyi érzéstelenítőt kap a gag reflex csökkentése érdekében. Egyes orvosok nem használnak helyi érzéstelenítőt, és inkább több intravénás gyógyszert adnak a betegeknek szedáció céljából. Ez vonatkozik azokra a betegekre is, akiknek kórtörténetében xilokain-allergia szerepel, vagy akik nem tolerálják a helyi érzéstelenítő keserű ízét és a zsibbadást a torokban. Amíg a beteg bal oldalon fekszik a röntgenasztalon, beadják az intravénás gyógyszert, majd a műszert a szájon keresztül finoman behelyezik a nyombélbe. A műszer az élelmiszercsövön halad előre, nem a levegőcsövön. Nem zavarja a légzést, és az öklendezést általában megakadályozza vagy csökkenti a gyógyszeres kezelés. Általános érzéstelenítés alkalmazása esetén a fenti eljárás nem érvényes.
Amikor a beteg félig eszméletlen állapotban van, akkor is követni tudja az utasításokat, például a testhelyzet megváltoztatását a röntgenasztalon. Miután a műszert a gyomorba juttatták, minimális kellemetlenség jelentkezik, kivéve az idegentest érzését a torokban. Az eljárás tizenöt perctől egy óráig tarthat, az orvos készségeitől, az elvégzendő teendőktől és az adott terület anatómiájától vagy rendellenességeitől függően. Az ERCP könnyű, általános érzéstelenítésben is elvégezhető.
Az eljárás után a betegeket a gyógyulási területen figyelni kell, amíg a gyógyszerek hatásának nagy része el nem múlik. Ez általában egy-két órát vesz igénybe. A beteg puffadt vagy enyhén hányingert érezhet a gyógyszerektől vagy az eljárástól. Nagyon ritkán a beteg hányást tapasztal, és böföghet vagy gázt bocsáthat át a végbélen. Az elbocsátás után a beteget egy kísérővel haza kell vinni, és azt tanácsolják, hogy a nap hátralévő részében maradjon otthon. A beteg másnap folytathatja a szokásos tevékenységet. Annak ellenére, hogy az orvos a beavatkozást követően elmagyarázhatja leleteit a páciensnek vagy társának, a beavatkozás után is szükséges az orvossal való konzultáció, hogy a beteg megértse a vizsgálat eredményeit.
A máj, az epeutak, az epehólyag, a hasnyálmirigy és a Vater papilla számos betegségben érintett lehet, számtalan tünetet okozva. Az ERCP-t a következő állapotok diagnosztizálására és kezelésére használják:
Az ERCP egy rendkívül speciális eljárás, amely sok tapasztalatot és szakértelmet igényel. Az eljárás meglehetősen biztonságos, és nagyon alacsony kockázattal jár, ha tapasztalt orvosok végzik. Az eljárás sikeres végrehajtásának aránya az orvos tapasztalatától függően 70% és 95% között változik. A szövődmények az orvos készségétől és az alapbetegségtől függően körülbelül egy-öt százalékban fordulhatnak elő. A leggyakoribb szövődmény a hasnyálmirigy-gyulladás, amely a képek készítéséhez használt festék okozta hasnyálmirigy-irritáció következménye, és még nagyon tapasztalt orvosoknál is előfordulhat. Ezt az "injekciós" hasnyálmirigy-gyulladást általában egy-két napig a kórházban kezelik. Egy másik lehetséges szövődmény a fertőzés. Egyéb súlyos kockázatok, beleértve a bélperforációt, a gyógyszeres reakciókat, a vérzést, a légzési nehézségeket. A szabálytalan szívverés vagy szívroham rendkívül ritka, és főként a szedációnak köszönhető. Szövődmények esetén a betegeket általában kórházba kell helyezni, de ritkán van szükség műtétre.
Összefoglalva, az ERCP egy egyszerű, de készségeket igénylő ambuláns vizsgálat, amelyet intravénás szedációban vagy általános érzéstelenítésben szedált betegnél végeznek. Az eljárás fontos információkkal szolgál, amelyek alapján a konkrét kezelés testreszabható. A duodenoszkópon keresztül bizonyos esetekben a terápia egyidejűleg is elvégezhető, így elkerülhető a hagyományos nyitott műtét. Az endoszkópos ultrahangos vizsgálattal kombinált ERCP jelenleg a legtöbb betegnél a választott diagnosztikai és terápiás eljárás az epekövek azonosítására és eltávolítására az epevezetékekben.
 Mennyire biztonságos a Pepto-Bismo használata?
Sokan fordulnak a Pepto Bismolhoz (vagy Kaopectate-hez), ha gyomorpanaszok vagy hasmenésük van. Ezek a problémák gyakrabban fordulhatnak elő, ha irritábilis bél szindrómában (IBS) szenved, és használh
Mennyire biztonságos a Pepto-Bismo használata?
Sokan fordulnak a Pepto Bismolhoz (vagy Kaopectate-hez), ha gyomorpanaszok vagy hasmenésük van. Ezek a problémák gyakrabban fordulhatnak elő, ha irritábilis bél szindrómában (IBS) szenved, és használh
 Útmutató a fermentált élelmiszerek és a probiotikumok közötti különbséghez
Az emberek évek óta tudják, hogy a baktériumok és más mikroorganizmusok képesek átalakítani az élelmiszer-szubsztrátumokat ,hogy ízletesek és táplálóak is legyenek. A szakácsok és más élelmiszergyárt
Útmutató a fermentált élelmiszerek és a probiotikumok közötti különbséghez
Az emberek évek óta tudják, hogy a baktériumok és más mikroorganizmusok képesek átalakítani az élelmiszer-szubsztrátumokat ,hogy ízletesek és táplálóak is legyenek. A szakácsok és más élelmiszergyárt
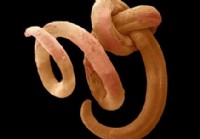 A gombás fertőzés tünetei, kezelése és gyógyszeres kezelés
Mik azok a pinwormok? A pinworms kisméretű, fonalszerű paraziták, amelyek a fertőzött egyedek vastag- és végbelében élnek. A pinworms az Enterobius vermicularis nevű orsóféreg (fonálféreg) faj. . A
A gombás fertőzés tünetei, kezelése és gyógyszeres kezelés
Mik azok a pinwormok? A pinworms kisméretű, fonalszerű paraziták, amelyek a fertőzött egyedek vastag- és végbelében élnek. A pinworms az Enterobius vermicularis nevű orsóféreg (fonálféreg) faj. . A