Baarmoederkanker feiten*

Baarmoederkanker is de abnormale groei van alle cellen die het weefsel van de baarmoeder vormen.
*Baarmoederkanker feiten medische auteur:Charles Patrick Davis, MD, PhD
- De baarmoeder is een hol orgaan bij vrouwen in het bekken, gewoonlijk de baarmoeder genoemd. De baarmoeder ondersteunt de ontwikkeling van de foetus tot aan de geboorte. De baarmoeder heeft de vorm van een omgekeerde peer; de bovenkant is de fundus, het midden is het corpus en de onderkant is de baarmoederhals; de binnenste laag van de baarmoeder is het endometrium en de buitenste laag is de spier (myometrium).
- Baarmoederkanker is de abnormale (kwaadaardige) groei van alle cellen waaruit baarmoederweefsel bestaat. De ophoping van kankercellen kan een massa vormen (kwaadaardige tumor). Niet-kankercellen die een massa vormen, worden goedaardige tumoren genoemd.
- Hoewel de exacte oorzaken van baarmoederkanker niet bekend zijn, zijn risicofactoren onder meer vrouwen met endometriumovergroei (hyperplasie), obesitas, vrouwen die nog nooit kinderen hebben gehad, menstruatie die begint voor de leeftijd van 12, menopauze na de leeftijd van 55, oestrogeentherapie, tamoxifen , bestraling van het bekken, familiegeschiedenis van baarmoederkanker en Lynch-syndroom (meestal gezien als een vorm van erfelijke colorectale kanker).
- Veel voorkomende tekenen en symptomen van baarmoederkanker zijn
- abnormale vaginale bloeding (meest voorkomende symptoom),
- vaginale afscheiding,
- pijn bij het plassen en/of seks, en
- pijn in het bekken.
- Baarmoederkanker wordt meestal gediagnosticeerd met een bekkenonderzoek, Pap-test, echografie en biopsie. Af en toe kan CT of MRI worden gedaan om de diagnose te bevestigen.
- Baarmoederkankerstadia (0 tot IV) worden bepaald door biopsie, thoraxfoto en/of CT- of MRI-scans.
- Behandelingsopties kunnen een of meer van de volgende omvatten:chirurgie, bestraling, hormoontherapie en chemotherapie. De behandeling hangt af van het stadium van baarmoederkanker, uw leeftijd en algemene gezondheid, waarbij baarmoederkanker stadium IV het meest uitgebreid is en meestal wordt veroorzaakt door het meest agressieve type kankercellen. U en uw artsen kunnen beslissen welk behandelplan het beste voor u is.
- Chirurgische therapie omvat meestal het verwijderen van de baarmoeder, eierstokken, eileiders, aangrenzende lymfeklieren en een deel van de vagina.
- Bestralingstherapie kan door uitwendige bestraling of door inwendige bestraling (brachytherapie).
- Chemotherapie vereist gewoonlijk IV-toediening van geneesmiddelen die zijn ontworpen om kankercellen te doden. De meeste chemotherapiebehandelingen moeten worden uitgevoerd in herhaalde cycli van medicijntoediening, gevolgd door een rustperiode.
- Hormoontherapie (meestal progesteron) wordt gebruikt bij baarmoederkankercellen die een ander hormoon (oestrogeen) nodig hebben voor groei.
- Second opinion kan worden verkregen door verwijzingen door uw arts naar anderen in de plaatselijke medische samenleving of naar andere artsen elders.
- Vervolgzorg is belangrijk. Complicaties kunnen vroeg worden behandeld en een mogelijke terugkeer van kanker kan vroeg worden gediagnosticeerd.
- Ondersteuningsgroepen zijn gevarieerd en velen zijn lokaal. Het National Cancer Institute (NCI) kan helpen bij het vinden van steungroepen en mogelijke klinische onderzoeken die de nieuwste behandelingen testen.

Symptomen van baarmoederkanker:vaginale bloedingen
Normale en abnormale bloedstroom
Normaal vaginaal bloedverlies is het periodieke bloed dat als afscheiding uit de baarmoeder van de vrouw stroomt. Normaal vaginaal bloedverlies wordt ook wel menorroe genoemd. Het proces waarbij menorroe optreedt, wordt menstruatie genoemd.
Abnormale vaginale bloedingen zijn een bloedstroom uit de vagina die op het verkeerde moment van de maand of in ongepaste hoeveelheden plaatsvindt.
Lees meer over vaginaal bloedverlies, een mogelijk symptoom van baarmoederkanker »
Endometriumkanker is een ziekte waarbij zich kwaadaardige (kanker)cellen vormen in de weefsels van het endometrium.
Het endometrium is het slijmvlies van de baarmoeder, een hol, gespierd orgaan in het bekken van een vrouw. In de baarmoeder groeit een foetus. Bij de meeste niet-zwangere vrouwen is de baarmoeder ongeveer 3 centimeter lang. Het onderste, smalle uiteinde van de baarmoeder is de baarmoederhals, die naar de vagina leidt.
Endometriumkanker verschilt van kanker van de baarmoederspier, die baarmoedersarcoom wordt genoemd.
Obesitas en het hebben van metabool syndroom kunnen het risico op endometriumkanker verhogen.
Alles wat uw kans op het krijgen van een ziekte vergroot, wordt een risicofactor genoemd. Het hebben van een risicofactor betekent niet dat u kanker krijgt; geen risicofactoren hebben, betekent niet dat u geen kanker krijgt. Praat met uw arts als u denkt dat u risico loopt op endometriumkanker.
Risicofactoren voor endometriumkanker zijn onder meer:
- Haaltherapie met alleen oestrogeen (HST) gebruiken na de menopauze.
- Tamoxifen gebruiken om borstkanker te voorkomen of te behandelen.
- Obesitas.
- Met metabool syndroom hebben.
- Diabetes type 2 hebben.
- Blootstelling van endometriumweefsel aan oestrogeen dat door het lichaam wordt aangemaakt. Dit kan worden veroorzaakt door:
- Nooit bevallen.
- Menstrueren op jonge leeftijd.
- De menopauze op latere leeftijd beginnen.
- Met polycysteus ovariumsyndroom.
- Een familiegeschiedenis hebben van endometriumkanker bij een eerstegraads familielid (moeder, zus of dochter).
- Bepaalde genetische aandoeningen hebben, zoals het Lynch-syndroom.
- Met endometriumhyperplasie.
Oudere leeftijd is de belangrijkste risicofactor voor de meeste vormen van kanker. De kans op het krijgen van kanker neemt toe naarmate je ouder wordt.
Het gebruik van tamoxifen voor borstkanker of het gebruik van alleen oestrogeen (zonder progesteron) kan het risico op endometriumkanker verhogen.
Endometriumkanker kan zich ontwikkelen bij borstkankerpatiënten die zijn behandeld met tamoxifen. Een patiënt die dit medicijn gebruikt en abnormale vaginale bloedingen heeft, moet indien nodig een vervolgonderzoek en een biopsie van de endometriale voering ondergaan. Vrouwen die alleen oestrogeen (een hormoon dat de groei van sommige vormen van kanker kan beïnvloeden) gebruiken, hebben ook een verhoogd risico op endometriumkanker. Het gebruik van oestrogeen in combinatie met progesteron (een ander hormoon) verhoogt het risico van een vrouw op endometriumkanker niet.
Tekenen en symptomen van endometriumkanker zijn onder meer ongebruikelijke vaginale bloedingen of pijn in het bekken.
Deze en andere tekenen en symptomen kunnen worden veroorzaakt door endometriumkanker of door andere aandoeningen. Neem contact op met uw arts als u een van de volgende aandoeningen heeft:
- Vaginale bloeding of afscheiding die geen verband houdt met menstruatie (menstruatie).
- Vaginale bloeding na de menopauze.
- Moeilijk of pijnlijk plassen.
- Pijn tijdens geslachtsgemeenschap.
- Pijn in het bekkengebied.
Tests die het endometrium onderzoeken, worden gebruikt om endometriumkanker op te sporen (te vinden) en te diagnosticeren.
Omdat endometriumkanker in de baarmoeder begint, wordt het meestal niet weergegeven in de resultaten van een uitstrijkje. Om deze reden moet een monster van endometriumweefsel worden verwijderd en onder een microscoop worden gecontroleerd om naar kankercellen te zoeken. Een van de volgende procedures kan worden gebruikt:
- Endometriumbiopsie :Het verwijderen van weefsel uit het endometrium (binnenwand van de baarmoeder) door een dunne, flexibele buis door de baarmoederhals in de baarmoeder te steken. De buis wordt gebruikt om voorzichtig een kleine hoeveelheid weefsel van het endometrium te schrapen en vervolgens de weefselmonsters te verwijderen. Een patholoog bekijkt het weefsel onder een microscoop om naar kankercellen te zoeken.
- Dilatie en curettage :Een procedure om weefselmonsters uit de binnenwand van de baarmoeder te verwijderen. De baarmoederhals wordt verwijd en een curette (lepelvormig instrument) wordt in de baarmoeder ingebracht om weefsel te verwijderen. De weefselmonsters worden onder een microscoop gecontroleerd op tekenen van ziekte. Deze procedure wordt ook wel een D&C genoemd.
- Hysteroscopie :Een procedure om in de baarmoeder te kijken naar abnormale gebieden. Een hysteroscoop wordt via de vagina en de baarmoederhals in de baarmoeder ingebracht. Een hysteroscoop is een dun, buisachtig instrument met een lampje en een lens om naar te kijken. Het kan ook een hulpmiddel hebben om weefselmonsters te verwijderen, die onder een microscoop worden gecontroleerd op tekenen van kanker.
Andere tests en procedures die worden gebruikt om endometriumkanker te diagnosticeren, zijn onder meer:
- Lichamelijk onderzoek en geschiedenis :Een onderzoek van het lichaam om algemene tekenen van gezondheid te controleren, inclusief het controleren op tekenen van ziekte, zoals knobbels of iets anders dat ongewoon lijkt. Een geschiedenis van de gezondheidsgewoonten van de patiënt en vroegere ziekten en behandelingen zal ook worden genomen.
- Transvaginaal echografisch onderzoek :Een procedure die wordt gebruikt om de vagina, baarmoeder, eileiders en blaas te onderzoeken. Een ultrasone transducer (sonde) wordt in de vagina ingebracht en gebruikt om hoogenergetische geluidsgolven (echografie) van interne weefsels of organen te kaatsen en echo's te maken. De echo's vormen een afbeelding van lichaamsweefsels, een echo genaamd. De arts kan tumoren identificeren door naar het echogram te kijken.
Bepaalde factoren beïnvloeden de prognose (kans op herstel) en behandelingsopties.
De prognose (kans op herstel) en behandelingsopties zijn afhankelijk van het volgende:
- Het stadium van de kanker (of het nu alleen in het endometrium is, de baarmoederwand omvat of zich heeft verspreid naar andere plaatsen in het lichaam).
- Hoe de kankercellen eruitzien onder een microscoop.
- Of de kankercellen worden aangetast door progesteron.
Endometriumkanker kan meestal worden genezen omdat het meestal vroeg wordt gediagnosticeerd.
Nadat endometriumkanker is vastgesteld, worden er tests gedaan om te achterhalen of kankercellen zich in de baarmoeder of naar andere delen van het lichaam hebben verspreid.
Het proces dat wordt gebruikt om erachter te komen of de kanker zich in de baarmoeder of naar andere delen van het lichaam heeft verspreid, wordt stadiëring genoemd. De informatie die tijdens het stadiëringsproces wordt verzameld, bepaalt het stadium van de ziekte. Het is belangrijk om het stadium te kennen om de behandeling te plannen. In het ensceneringsproces worden bepaalde tests en procedures gebruikt. Een hysterectomie (een operatie waarbij de baarmoeder wordt verwijderd) wordt meestal gedaan om endometriumkanker te behandelen. Weefselmonsters worden genomen uit het gebied rond de baarmoeder en onder een microscoop gecontroleerd op tekenen van kanker om erachter te komen of de kanker zich heeft verspreid.
De volgende procedures kunnen worden gebruikt in het faseringsproces:
- Bekkenonderzoek :Een onderzoek van de vagina, baarmoederhals, baarmoeder, eileiders, eierstokken en rectum. Een speculum wordt in de vagina ingebracht en de arts of verpleegkundige kijkt naar de vagina en de baarmoederhals op tekenen van ziekte. Meestal wordt een uitstrijkje van de baarmoederhals gedaan. De arts of verpleegkundige brengt ook een of twee gesmeerde, gehandschoende vingers van één hand in de vagina en plaatst de andere hand op de onderbuik om de grootte, vorm en positie van de baarmoeder en eierstokken te voelen. De arts of verpleegkundige steekt ook een gesmeerde, gehandschoende vinger in het rectum om te voelen of er knobbels of abnormale gebieden zijn.
- Röntgenfoto van de borst :Een röntgenfoto van de organen en botten in de borstkas. Een röntgenfoto is een soort energiestraal die door het lichaam en op film kan gaan en een beeld kan maken van gebieden in het lichaam.
- CT-scan (CAT-scan) :Een procedure die een reeks gedetailleerde foto's maakt van gebieden in het lichaam, genomen vanuit verschillende hoeken. De foto's zijn gemaakt door een computer die is gekoppeld aan een röntgenapparaat. Een kleurstof kan in een ader worden geïnjecteerd of worden ingeslikt om de organen of weefsels duidelijker te laten zien. Deze procedure wordt ook computertomografie, computertomografie of computergestuurde axiale tomografie genoemd.
- MRI (magnetische resonantie beeldvorming) :Een procedure waarbij een magneet, radiogolven en een computer worden gebruikt om een reeks gedetailleerde foto's te maken van gebieden in het lichaam. Deze procedure wordt ook wel nucleaire magnetische resonantie beeldvorming (NMRI) genoemd.
- PET-scan (positron emissie tomografie scan) :Een procedure om kwaadaardige tumorcellen in het lichaam te vinden. Een kleine hoeveelheid radioactieve glucose (suiker) wordt in een ader geïnjecteerd. De PET-scanner draait om het lichaam en maakt een beeld van waar in het lichaam glucose wordt gebruikt. Kwaadaardige tumorcellen komen helderder op de foto omdat ze actiever zijn en meer glucose opnemen dan normale cellen.
- Lymfeklierdissectie :Een chirurgische ingreep waarbij de lymfeklieren uit het bekkengebied worden verwijderd en een weefselmonster onder een microscoop wordt gecontroleerd op tekenen van kanker. Deze procedure wordt ook lymfadenectomie genoemd.
Er zijn drie manieren waarop kanker zich in het lichaam verspreidt.
Kanker kan zich verspreiden via weefsel, het lymfesysteem en het bloed:
- Weefsel. De kanker verspreidt zich van waar het begon door te groeien naar nabijgelegen gebieden.
- Lymfesysteem. De kanker verspreidt zich van waar het begon door in het lymfesysteem te komen. De kanker reist via de lymfevaten naar andere delen van het lichaam.
- Bloed. De kanker verspreidt zich van waar het begon door in het bloed te komen. De kanker reist via de bloedvaten naar andere delen van het lichaam.
Kanker kan zich uitbreiden van waar het begon naar andere delen van het lichaam.
Wanneer kanker zich uitbreidt naar een ander deel van het lichaam, wordt dit metastase genoemd. Kankercellen breken los van waar ze begonnen (de primaire tumor) en reizen door het lymfesysteem of bloed.
- Lymfesysteem. De kanker komt in het lymfesysteem, reist door de lymfevaten en vormt een tumor (uitgezaaide tumor) in een ander deel van het lichaam.
- Bloed. De kanker komt in het bloed, reist door de bloedvaten en vormt een tumor (uitgezaaide tumor) in een ander deel van het lichaam.
De uitgezaaide tumor is hetzelfde type kanker als de primaire tumor. Als endometriumkanker zich bijvoorbeeld naar de longen verspreidt, zijn de kankercellen in de long eigenlijk endometriumkankercellen. De ziekte is uitgezaaide endometriumkanker, geen longkanker. Veel sterfgevallen door kanker worden veroorzaakt wanneer kanker zich verplaatst van de oorspronkelijke tumor en zich verspreidt naar andere weefsels en organen. Dit wordt uitgezaaide kanker genoemd.
Abonneer je op de nieuwsbrief van MedicineNet's Cancer Report
Door op 'Verzenden' te klikken, ga ik akkoord met de algemene voorwaarden en het privacybeleid van MedicineNet. Ik ga er ook mee akkoord e-mails van MedicineNet te ontvangen en ik begrijp dat ik me op elk moment kan afmelden voor MedicineNet-abonnementen.
De volgende stadia worden gebruikt voor endometriumkanker:
Fase I
In stadium I wordt kanker alleen in de baarmoeder gevonden. Stadium I is verdeeld in stadia IA en IB, gebaseerd op hoe ver de kanker zich heeft verspreid.
- Fase IA:kanker bevindt zich alleen in het endometrium of minder dan halverwege het myometrium (spierlaag van de baarmoeder).
- Fase IB:kanker heeft zich halverwege of meer in het myometrium verspreid.
Fase II
In stadium II is kanker uitgezaaid in het bindweefsel van de baarmoederhals, maar niet buiten de baarmoeder.
Fase III
In stadium III heeft kanker zich buiten de baarmoeder en baarmoederhals verspreid, maar niet buiten het bekken. Stadium III is verdeeld in stadia IIIA, IIIB en IIIC, gebaseerd op hoe ver de kanker zich in het bekken heeft verspreid.
- Fase IIIA:kanker is uitgezaaid naar de buitenste laag van de baarmoeder en/of naar de eileiders, eierstokken en ligamenten van de baarmoeder.
- Fase IIIB:kanker is uitgezaaid naar de vagina en/of het parametrium (bindweefsel en vet rond de baarmoeder).
- Fase IIIC:kanker is uitgezaaid naar lymfeklieren in het bekken en/of rond de aorta (grootste slagader in het lichaam, die bloed van het hart wegvoert).
Fase IV
In stadium IV heeft kanker zich buiten het bekken verspreid. Stadium IV is verdeeld in stadia IVA en IVB, gebaseerd op hoe ver de kanker zich heeft verspreid.
- Fase IVA:kanker is uitgezaaid naar de blaas en/of darmwand.
- Fase IVB:kanker heeft zich verspreid naar andere delen van het lichaam buiten het bekken, inclusief de buik en/of lymfeklieren in de lies.
Endometriumkanker kan voor behandeling als volgt worden gegroepeerd:
Endometriumkanker met laag risico
Graad 1 en 2 tumoren worden meestal als een laag risico beschouwd. Ze verspreiden zich meestal niet naar andere delen van het lichaam.
Hoogrisico endometriumkanker
Graad 3 tumoren worden als een hoog risico beschouwd. Ze verspreiden zich vaak naar andere delen van het lichaam. Baarmoederpapillair sereus, clear cell en carcinosarcoom zijn drie subtypes van endometriumkanker die als graad 3 worden beschouwd.
Terugkerende endometriumkanker
Terugkerende endometriumkanker is kanker die is teruggekomen (terugkomt) nadat deze is behandeld. De kanker kan terugkomen in de baarmoeder, het bekken, in de lymfeklieren in de buik of in andere delen van het lichaam.
Er zijn verschillende soorten behandelingen voor patiënten met endometriumkanker.
Er zijn verschillende soorten behandelingen beschikbaar voor patiënten met endometriumkanker. Sommige behandelingen zijn standaard (de momenteel gebruikte behandeling) en sommige worden getest in klinische onderzoeken. Een klinische behandelingsstudie is een onderzoeksstudie die bedoeld is om huidige behandelingen te helpen verbeteren of informatie te verkrijgen over nieuwe behandelingen voor patiënten met kanker. Wanneer uit klinische onderzoeken blijkt dat een nieuwe behandeling beter is dan de standaardbehandeling, kan de nieuwe behandeling de standaardbehandeling worden. Patiënten kunnen overwegen om deel te nemen aan een klinische proef. Sommige klinische onderzoeken zijn alleen toegankelijk voor patiënten die nog niet met de behandeling zijn begonnen.
Vijf soorten standaardbehandelingen worden gebruikt:
Chirurgie
Chirurgie (het verwijderen van de kanker tijdens een operatie) is de meest voorkomende behandeling voor endometriumkanker. De volgende chirurgische procedures kunnen worden gebruikt:
- Totale hysterectomie:operatie om de baarmoeder te verwijderen, inclusief de baarmoederhals. Als de baarmoeder en baarmoederhals via de vagina worden verwijderd, wordt de operatie een vaginale hysterectomie genoemd. Als de baarmoeder en baarmoederhals worden verwijderd via een grote incisie (snee) in de buik, wordt de operatie een totale abdominale hysterectomie genoemd. Als de baarmoeder en de baarmoederhals worden verwijderd via een kleine incisie (snee) in de buik met behulp van een laparoscoop, wordt de operatie een totale laparoscopische hysterectomie genoemd.
- Bilaterale salpingo-ovariëctomie:operatie om beide eierstokken en beide eileiders te verwijderen.
- Radicale hysterectomie:operatie om de baarmoeder, baarmoederhals en een deel van de vagina te verwijderen. De eierstokken, eileiders of nabijgelegen lymfeklieren kunnen ook worden verwijderd.
- Lymfeklierdissectie:een chirurgische ingreep waarbij de lymfeklieren uit het bekkengebied worden verwijderd en een weefselmonster onder een microscoop wordt gecontroleerd op tekenen van kanker. Deze procedure wordt ook lymfadenectomie genoemd.
Nadat de arts alle kanker heeft verwijderd die op het moment van de operatie zichtbaar was, kunnen sommige patiënten na de operatie bestralingstherapie of hormoonbehandeling krijgen om eventuele overgebleven kankercellen te doden. Behandeling die na de operatie wordt gegeven om het risico te verkleinen dat de kanker terugkomt, wordt adjuvante therapie genoemd.
Bestralingstherapie
Bestralingstherapie is een kankerbehandeling die gebruik maakt van hoogenergetische röntgenstralen of andere soorten straling om kankercellen te doden of te voorkomen dat ze groeien. Er zijn twee soorten bestralingstherapie:
- Externe bestralingstherapie gebruikt een machine buiten het lichaam om straling naar de kanker te sturen.
- Interne bestralingstherapie maakt gebruik van een radioactieve stof die is verzegeld in naalden, zaden, draden of katheters die direct in of nabij de kanker worden geplaatst.
De manier waarop de bestralingstherapie wordt gegeven, hangt af van het type en het stadium van de kanker die wordt behandeld. Externe en interne bestralingstherapie wordt gebruikt om endometriumkanker te behandelen en kan ook worden gebruikt als palliatieve therapie om symptomen te verlichten en de kwaliteit van leven te verbeteren.
Chemotherapie
Chemotherapie is een kankerbehandeling waarbij medicijnen worden gebruikt om de groei van kankercellen te stoppen, hetzij door de cellen te doden of door de celdeling te stoppen. Wanneer chemotherapie via de mond wordt ingenomen of in een ader of spier wordt geïnjecteerd, komen de medicijnen in de bloedbaan en kunnen ze kankercellen door het hele lichaam bereiken (systemische chemotherapie). Wanneer chemotherapie rechtstreeks in het hersenvocht, een orgaan of een lichaamsholte zoals de buik wordt geplaatst, tasten de medicijnen voornamelijk kankercellen in die gebieden aan (regionale chemotherapie). De manier waarop de chemotherapie wordt gegeven, hangt af van het type en het stadium van de kanker die wordt behandeld.
Hormoontherapie
Hormoontherapie is een kankerbehandeling die hormonen verwijdert of hun werking blokkeert en de groei van kankercellen stopt. Hormonen zijn stoffen die door klieren in het lichaam worden gemaakt en in de bloedbaan worden gecirculeerd. Sommige hormonen kunnen ervoor zorgen dat bepaalde vormen van kanker groeien. Als uit tests blijkt dat de kankercellen plaatsen hebben waar hormonen zich kunnen hechten (receptoren), worden medicijnen, operaties of bestralingstherapie gebruikt om de productie van hormonen te verminderen of te voorkomen dat ze werken.
Gerichte therapie
Gerichte therapie is een soort behandeling waarbij medicijnen of andere stoffen worden gebruikt om specifieke kankercellen te identificeren en aan te vallen zonder de normale cellen te beschadigen. Monoklonale antilichamen, mTOR-remmers en signaaltransductieremmers zijn drie soorten gerichte therapie die worden gebruikt om endometriumkanker te behandelen.
- Monoklonale antilichaamtherapie is een kankerbehandeling waarbij gebruik wordt gemaakt van antilichamen die in het laboratorium zijn gemaakt van een enkel type immuunsysteemcel. Deze antilichamen kunnen stoffen op kankercellen of normale stoffen identificeren die kankercellen kunnen helpen groeien. De antistoffen hechten zich aan de stoffen en doden de kankercellen, blokkeren hun groei of voorkomen dat ze zich verspreiden. Monoklonale antilichamen worden toegediend via infusie. Ze kunnen alleen worden gebruikt of om medicijnen, toxines of radioactief materiaal rechtstreeks naar kankercellen te transporteren. Bevacizumab wordt gebruikt voor de behandeling van stadium III, stadium IV en terugkerende endometriumkanker.
- mTOR-remmers blokkeren een eiwit dat mTOR wordt genoemd en dat helpt de celdeling onder controle te houden. mTOR-remmers kunnen voorkomen dat kankercellen groeien en voorkomen de groei van nieuwe bloedvaten die tumoren nodig hebben om te groeien. Everolimus en ridaforalimus worden gebruikt voor de behandeling van stadium III, stadium IV en terugkerende endometriumkanker.
- Signaaltransductieremmers blokkeren signalen die in een cel van het ene molecuul naar het andere worden doorgegeven. Het blokkeren van deze signalen kan kankercellen doden. Metformine wordt onderzocht voor de behandeling van stadium III, stadium IV en terugkerende endometriumkanker.
Patiënten willen misschien overwegen om deel te nemen aan een klinische proef.
Voor sommige patiënten kan deelname aan een klinische studie de beste behandelingskeuze zijn. Klinische proeven maken deel uit van het kankeronderzoeksproces. Klinische onderzoeken worden gedaan om erachter te komen of nieuwe kankerbehandelingen veilig en effectief zijn of beter dan de standaardbehandeling.
Veel van de huidige standaardbehandelingen voor kanker zijn gebaseerd op eerdere klinische onderzoeken. Patiënten die deelnemen aan een klinische proef kunnen de standaardbehandeling krijgen of als een van de eersten een nieuwe behandeling krijgen.
Patiënten die deelnemen aan klinische onderzoeken helpen ook de manier waarop kanker in de toekomst zal worden behandeld, te verbeteren. Zelfs als klinische proeven niet tot effectieve nieuwe behandelingen leiden, beantwoorden ze vaak belangrijke vragen en helpen ze het onderzoek vooruit.
Patiënten kunnen deelnemen aan klinische onderzoeken voor, tijdens of na het starten van hun kankerbehandeling.
Sommige klinische onderzoeken omvatten alleen patiënten die nog geen behandeling hebben gekregen. Andere onderzoeken testen behandelingen voor patiënten bij wie de kanker niet beter is geworden. Er zijn ook klinische onderzoeken die nieuwe manieren testen om te voorkomen dat kanker terugkeert (terugkomt) of om de bijwerkingen van kankerbehandeling te verminderen.
In veel delen van het land vinden klinische proeven plaats.
Vervolgonderzoeken kunnen nodig zijn.
Sommige van de tests die zijn gedaan om de kanker te diagnosticeren of om het stadium van de kanker te achterhalen, kunnen worden herhaald. Sommige tests zullen worden herhaald om te zien hoe goed de behandeling werkt. Beslissingen over het voortzetten, wijzigen of stoppen van de behandeling kunnen gebaseerd zijn op de resultaten van deze tests.
Sommige tests zullen van tijd tot tijd worden uitgevoerd nadat de behandeling is beëindigd. De resultaten van deze tests kunnen uitwijzen of uw toestand is veranderd of dat de kanker is teruggekeerd (terugkomt). Deze tests worden soms vervolgtesten of controles genoemd.
Behandelingsopties per fase
Fase I en stadium II endometriumkanker
Laag risico endometriumkanker (graad 1 of graad 2)
Behandeling van endometriumkanker in stadium I met laag risico en endometriumkanker in stadium II kan het volgende omvatten:
- Chirurgie (totale hysterectomie en bilaterale salpingo-ovariëctomie). Lymfeklieren in het bekken en de buik kunnen ook worden verwijderd en onder een microscoop worden bekeken om te controleren op kankercellen.
- Operatie (totale hysterectomie en bilaterale salpingo-ovariëctomie, met of zonder verwijdering van lymfeklieren in het bekken en de buik) gevolgd door interne radiotherapie. In bepaalde gevallen kan externe bestralingstherapie van het bekken worden gebruikt in plaats van interne bestralingstherapie.
- Alleen bestralingstherapie voor patiënten die niet geopereerd kunnen worden.
- Een klinische proef van een nieuw chemotherapieregime.
Als kanker is uitgezaaid naar de baarmoederhals, kan een radicale hysterectomie met bilaterale salpingo-ovariëctomie worden gedaan.
Hoogrisico endometriumkanker (graad 3)
Behandeling van stadium I endometriumkanker met een hoog risico en stadium II endometriumkanker kan het volgende omvatten:
- Chirurgie (radicale hysterectomie en bilaterale salpingo-ovariëctomie). Lymfeklieren in het bekken en de buik kunnen ook worden verwijderd en onder een microscoop worden bekeken om te controleren op kankercellen.
- Chirurgie (radicale hysterectomie en bilaterale salpingo-ovariëctomie) gevolgd door chemotherapie en soms bestralingstherapie.
- Een klinische proef van een nieuw chemotherapieregime.
Fase III, stadium IV en terugkerende endometriumkanker
Behandeling van stadium III endometriumkanker, stadium IV endometriumkanker en terugkerende endometriumkanker kan het volgende omvatten:
- Chirurgie (radicale hysterectomie en verwijdering van lymfeklieren in het bekken zodat ze onder een microscoop kunnen worden bekeken om te controleren op kankercellen) gevolgd door adjuvante chemotherapie en/of bestralingstherapie.
- Chemotherapie en interne en externe bestralingstherapie voor patiënten die geen operatie kunnen ondergaan.
- Hormoontherapie voor patiënten die geen operatie of bestralingstherapie kunnen ondergaan.
- Gerichte therapie met mTOR-remmers (everolimus of ridaforolimus) of een monoklonaal antilichaam (bevacizumab).
- Een klinisch onderzoek naar een nieuw behandelingsregime dat combinatiechemotherapie, gerichte therapie, zoals een mTOR-remmer (everolimus) of signaaltransductieremmer (metformine) en/of hormoontherapie kan omvatten, voor patiënten met gevorderde of terugkerende endometriumkanker .
 Baarmoederkanker is de abnormale groei van alle cellen die het weefsel van de baarmoeder vormen.
Baarmoederkanker is de abnormale groei van alle cellen die het weefsel van de baarmoeder vormen. 
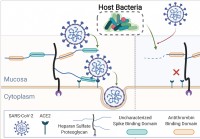 Menselijk microbioom snijdt mucosale glycanen af,
Menselijk microbioom snijdt mucosale glycanen af,
 Eiwitboodschappers van het menselijk microbioom werpen licht op de menselijke gezondheid
Eiwitboodschappers van het menselijk microbioom werpen licht op de menselijke gezondheid
 Overgebleven ontbijtsoep
Overgebleven ontbijtsoep
 Spijsverteringsgezondheid:10 probiotische voedingsmiddelen die de spijsvertering helpen
Spijsverteringsgezondheid:10 probiotische voedingsmiddelen die de spijsvertering helpen
 Is groene kak een teken van infectie?
Is groene kak een teken van infectie?
 Wat is slokdarm-pH-monitoring?
Wat is slokdarm-pH-monitoring?
 Ziekte van Chagas
Wat is de ziekte van Chagas? De ziekte van Chagas is een infectie die wordt veroorzaakt door de T. cruzi parasiet. Symptomen van de ziekte van Chagas zijn huiduitslag, gezwollen lymfeklieren, koort
Ziekte van Chagas
Wat is de ziekte van Chagas? De ziekte van Chagas is een infectie die wordt veroorzaakt door de T. cruzi parasiet. Symptomen van de ziekte van Chagas zijn huiduitslag, gezwollen lymfeklieren, koort
 Ascites
Wat is de medische definitie van ascites? Wat moet ik erover weten? Nierfalen kan acites veroorzaken. Wat is de medische definitie van ascites? De medische definitie van ascites is een abnormale op
Ascites
Wat is de medische definitie van ascites? Wat moet ik erover weten? Nierfalen kan acites veroorzaken. Wat is de medische definitie van ascites? De medische definitie van ascites is een abnormale op
 Methanogenen:de opgeblazen oorzaak waar je nog nooit van hebt gehoord (en een nieuwe oplossing voor SIBO)
Een opgeblazen gevoel... dat enorme gevoel van druk alsof iemand je buik heeft opgeblazen met een luchtpomp... en nu is je broek twee maten gekrompen. Of misschien is het dat gevoel van volheid alsof
Methanogenen:de opgeblazen oorzaak waar je nog nooit van hebt gehoord (en een nieuwe oplossing voor SIBO)
Een opgeblazen gevoel... dat enorme gevoel van druk alsof iemand je buik heeft opgeblazen met een luchtpomp... en nu is je broek twee maten gekrompen. Of misschien is het dat gevoel van volheid alsof