 En kvinna sitter på toaletten medan hon lider av förstoppning.
En kvinna sitter på toaletten medan hon lider av förstoppning. Förstoppning definieras medicinskt som färre än tre avföringar per vecka och svår förstoppning är mindre än en avföring per vecka. Några av symptomen på förstoppning inkluderar obehag i nedre delen av buken, en känsla av ofullständig evakuering (känslan av att du fortfarande måste "gå") efter en avföring, ansträngning för att få en avföring, hård eller liten avföring, rektal blödning och/ eller analfissurer orsakade av hård avföring, fysiologisk besvär och/eller besatthet av att ha tarmrörelser.
Förstoppning orsakas vanligtvis av långsam rörelse av material genom tjocktarmen (tjocktarmen). Två störningar som orsakar förstoppning är
Det finns många orsaker till och samband med förstoppning, till exempel mediciner; dåliga tarmvanor; kost med låg fiber; eventuellt missbruk av laxermedel; hormonella störningar; sjukdomar främst i andra delar av kroppen som också påverkar tjocktarmen; och höga nivåer av östrogen och progesteron under graviditeten.
Tecken och symtom på förstoppning kan inkludera rektalblödning och/eller analfissurer som orsakas av hård eller liten avföring, obehag i nedre delen av buken och ansträngning för att få tarmrörelse.
Ring din läkare eller annan sjukvårdspersonal för behandling av förstoppning om du plötsligt får symtom som kommer plötsligt som är svår smärta som förvärras och är förknippad med andra oroande symtom som att plötsligt gå ner i vikt, eller inte svarar på enkla, säkra och effektiva behandlingar.
Vilka undersökningar, tester och procedurer orsakar förstoppning?
Tester för att diagnostisera orsaken till förstoppning kan inkludera en sjukdomshistoria, fysisk undersökning, blodprov, bukröntgen, bariumlavemang, kolontransitstudier, avföring, studier av anorektal motilitet och studier av kolonmotilitet.
Vilka är målen för förstoppningsterapi? Finns det någon speciell dietplan för det? Hur botas det?
Målet med terapi för förstoppning är en tarmrörelse varannan till var tredje dag utan ansträngning. Behandlingen kan inkludera livsmedel med hög fiberhalt, icke-stimulerande laxermedel, stimulerande laxermedel, lavemang, stolpiller, biofeedback-träning, receptbelagda mediciner och kirurgi. Stimulerande laxermedel, inklusive örtprodukter, bör användas som en sista utväg eftersom de kan skada tjocktarmen och förvärra förstoppning.

Lyckligtvis finns det många livsmedel du kan äta för att lindra förstoppning, och mat du bör undvika kan göra förstoppningen värre. Här är en lista med 12 livsmedel att äta för att lindra din förstoppning. När du planerar en hälsosam kost hjälper det att inkludera massor av fiberrika val för att hjälpa dig att hålla dig regelbunden.
 Infografik som visar att mindre än 50 % av vuxna har en tarmrörelse om dagen.
Infografik som visar att mindre än 50 % av vuxna har en tarmrörelse om dagen. Förstoppning betyder olika saker för olika människor. För många människor innebär det helt enkelt sällsynt passage av avföring (avföring). För andra innebär det dock hård avföring, svårigheter att passera dem (ansträngning) eller en känsla av ofullständig tömning efter en avföring. Orsaken till vart och ett av dessa symtom på förstoppning varierar, så tillvägagångssättet för var och en bör skräddarsys för varje specifik patient.
Förstoppning kan också alternera med diarré. Detta mönster uppstår vanligtvis som en del av irritabel tarmsyndrom (IBS). I den yttersta änden av spektrumet för det är fekal påverkan, vilket är när avföringen hårdnar i ändtarmen och förhindrar passage (även om diarré ibland kan uppstå även med obstruktion på grund av kolonvätska som läcker runt den påverkade avföringen).
Antalet tarmrörelser minskar i allmänhet med åldern. De flesta vuxna har vad som anses normalt, mellan tre och 21 gånger i veckan. Det vanligaste mönstret är en tarmrörelse om dagen, men detta mönstret ses hos mindre än hälften av individerna. Dessutom är de flesta oregelbundna och har inte tarmrörelser varje dag eller samma antal varje dag.
Medicinskt sett definieras förstoppning vanligtvis som färre än tre tarmrörelser per vecka. Allvarlig förstoppning definieras som mindre än en tarmrörelse per vecka. Det finns ingen medicinsk anledning att ta en tarmrörelse varje dag. Att gå utan en i två eller tre dagar orsakar inte fysiskt obehag, bara psykiskt lidande (hos vissa människor). Tvärtemot vad många tror finns det inga bevis för att "gifter" ackumuleras när rörelser är sällsynta eller att förstoppning leder till cancer.
Det är viktigt att skilja akut (nyligen debuterad) förstoppning från kronisk (långvarig) förstoppning. Akut förstoppning kräver akut bedömning eftersom en allvarlig medicinsk sjukdom kan vara den bakomliggande orsaken (till exempel tumörer i tjocktarmen). Det kräver också en omedelbar bedömning om det åtföljs av symtom som rektal blödning, buksmärtor och kramper, illamående och kräkningar och ofrivillig viktminskning. Utvärderingen av kronisk förstoppning kanske inte är brådskande, särskilt om enkla åtgärder ger lindring.
 En läkare undersöker en kvinnlig patients buk.
En läkare undersöker en kvinnlig patients buk. Tecken och symtom på förstoppning inkluderar
Om huvudproblemet är att anstränga sig för att trycka ut avföringen, bör kronisk förstoppning förmodligen utvärderas tidigt. Denna svårighet kan bero på dysfunktion i bäckenbotten, och valet av behandling är biofeedback-träning, inte laxermedel. Om det inte svarar på de enkla åtgärder som diskuterats tidigare med tillsats av hyperosmolära produkter eller mjölk av magnesia, är det dags att konsultera en läkare för en utvärdering. Om en primärläkare inte är bekväm med att utföra utvärderingen eller inte har förtroende för att göra en utvärdering, bör han eller hon hänvisa patienten till en gastroenterolog. Gastroenterologer utvärderar förstoppning ofta och är mycket bekanta med de diagnostiska tester som beskrivits tidigare.
Teoretiskt kan förstoppning orsakas av långsam passage av smält mat genom vilken del av matsmältningssystemet som helst. För det mesta sker dock inbromsningen i tjocktarmen
 En farmaceut förklarar medicinbiverkningar för en patient.
En farmaceut förklarar medicinbiverkningar för en patient. Mediciner förbises ofta som en orsak till förstoppning. Vanliga läkemedel som orsakar förstoppning inkluderar narkotiska smärtstillande läkemedel, till exempel kodein (till exempel (Tylenol #3), oxikodon (till exempel Percocet) och hydromorfon (Dilaudid), antidepressiva medel som amitriptylin (Elavil, Endep) och imipramin (Tofranil) ), antikonvulsiva medel, till exempel fenytoin (Dilantin) och karbamazepin (Tegretol), järntillskott, kalciumkanalblockerande läkemedel (CCB), till exempel diltiazem (Cardizem) och nifedipin (Procardia). Aluminiuminnehållande antacida såsom aluminiumhydroxidsuspension ( Amphojel) och aluminiumkarbonat (Basaljel)
Många andra droger kan orsaka förstoppning. Enkla åtgärder kan användas för att behandla förstoppning, till exempel öka fiber i kosten eller ta avföringsmjukgörare. Om förstoppning orsakas av en medicin, tala med din läkare om att avbryta mediciner som kanske inte är nödvändiga. Om enkla åtgärder inte fungerar kan det vara möjligt att ersätta en mindre förstoppande medicin, till exempel ett icke-steroidt antiinflammatoriskt läkemedel (NSAID), till exempel ibuprofen (Advil, Motrin, Nuprin) och naproxen (Aleve, Anaprox, Naprelan och Naprosyn), eller ett av de nyare och mindre förstoppande antidepressiva medlen.
 En rad löpare står i kö för att få använda bärbara toaletter.
En rad löpare står i kö för att få använda bärbara toaletter. Vana: Tarmrörelser är under frivillig kontroll. Det betyder att den normala driften du känner när du behöver en kan dämpas. Även om det ibland är lämpligt att undertrycka ett behov av att göra avföring (till exempel när ett badrum inte är tillgängligt), kan detta för ofta leda till att driften försvinner och resultera i förstoppning.
Diet: Fiber är viktigt för att bibehålla en mjuk, skrymmande avföring. Att äta mat med låg fiber kan därför orsaka förstoppning. De bästa naturliga källorna till fiber är frukt, grönsaker och fullkorn.
Laxermedel: En misstänkt orsak till svår förstoppning är överanvändning av stimulerande laxermedel, till exempel senna (Senokot), ricinolja och många örter. Ett samband har visats mellan kronisk användning av dessa produkter och skador på tjocktarmens nerver och muskler, vilket möjligen kan leda till tillståndet. Det är dock inte klart om produkterna har orsakat skadan eller om skadan fanns innan de användes. Men på grund av möjligheten att stimulerande produkter kan skada tjocktarmen, rekommenderar de flesta experter att de används som en sista utväg efter att icke-stimulerande produkter har misslyckats.
Hormonella störningar: Hormoner kan påverka tarmrörelserna. Till exempel för lite sköldkörtelhormon (hypotyreos) och för mycket bisköldkörtelhormon (genom att höja kalciumnivåerna i blodet). Vid tiden för en kvinnas menstruationer är östrogen- och progesteronnivåerna höga. Detta är dock sällan ett långvarigt tillstånd. Höga nivåer av östrogen och progesteron under graviditeten orsakar också förstoppning.
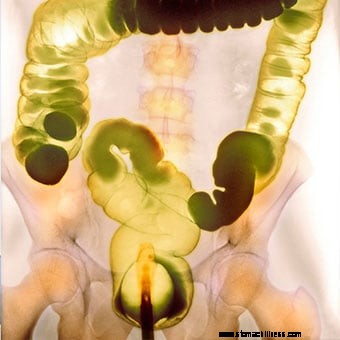 En färgad kontrastbariumlavemangsröntgen.
En färgad kontrastbariumlavemangsröntgen. Många tester kan diagnostisera svår förstoppning, och de flesta behöver bara ett fåtal grundläggande tester. Först kommer läkaren eller sjukvårdspersonalen att ta en anamnes och en fysisk undersökning för att låta läkaren definiera vilken typ av förstoppning som finns; avslöja eventuella kosttillskott eller receptbelagda produkter du tar; eller sjukdomar eller andra hälsoproblem du har. Detta i sin tur styr diagnosen och terapin. Till exempel, om avföring är smärtsamt, vet läkaren att leta efter anala problem som en förträngd analsfinkter eller en analfissur. Om det är små avföring som är problemet kan det vara orsaken att äta mat med låg fiberhalt. Om patienten upplever betydande påfrestningar är bäckenbottendysfunktion sannolikt.
En noggrann kosthistoria - som kan kräva att man håller en matdagbok i en eller två veckor - kan avslöja en diet som är låg i fiber och kan leda läkaren att rekommendera en fiberrik diet. En matdagbok låter också läkaren utvärdera hur väl en individ ökar sina kostfibrer under behandlingen.
Andra tester är tillgängliga för personer som har svår förstoppning som inte svarar lätt på behandlingen.
En fysisk undersökning kan identifiera sjukdomar (till exempel sklerodermi) som kan orsaka förstoppning. En rektal undersökning med fingret kan avslöja en tät analsfinkter som kan försvåra avföring eller upptäcka att musklerna i bäckenbotten inte slappnar av normalt. Om en materialfylld tjocktarm kan kännas genom bukväggen, tyder det på att den är allvarlig. Avföring i ändtarmen tyder på problem med anal-, rektal- eller bäckenbottenmusklerna.
Blodprover kan vara lämpliga för att utvärdera ditt tillstånd. Mer specifikt kan blodprov för sköldkörtelhormon (för att upptäcka hypotyreos) och för kalcium (för att upptäcka överskott av bisköldkörtelhormon) vara till hjälp.
Stora mängder material i tjocktarmen kan vanligtvis visualiseras på enkla röntgenfilmer av buken, och ju svårare förstoppning, desto mer visualiseras på röntgen.
Ett bariumlavemang (nedre gastrointestinala [GI]-serien) är en röntgenstudie där flytande barium förs in genom anus för att fylla ändtarmen och tjocktarmen. Barium skisserar tjocktarmen på röntgenstrålar och definierar den normala eller onormala anatomin i tarmen och ändtarmen. Tumörer och förträngningar (förträngningar) är bland de abnormiteter som kan upptäckas med detta test.
Kolontransitstudier (markörer)
Kolontransitstudier är enkla röntgenstudier som avgör hur lång tid det tar för mat att färdas genom tarmarna. För transitstudier sväljer individer kapslar under en eller flera dagar. Inuti kapslarna finns många små plastbitar som kan ses på röntgen. Gelatinkapslarna löses upp och släpper ut plastbitarna i tunntarmen. Plastbitarna färdas sedan (som skulle smälta mat) genom tunntarmen och in i tarmen. Efter 5 eller 7 dagar tas en röntgen av buken och plastbitarna i tarmens olika delar räknas. Från denna räkning är det möjligt att avgöra om och var det finns en fördröjning i tjocktarmen.
Hos personer som inte är förstoppade, elimineras alla plastbitar i avföringen och ingen finns kvar i tjocktarmen. När bitar är spridda över hela tjocktarmen, tyder det på att musklerna eller nerverna i hela tjocktarmen inte fungerar, vilket är typiskt för kolontröghet. När bitar samlas i ändtarmen, tyder det på bäckenbottendysfunktion.
Defecography är en modifiering av bariumlavemangsundersökningen. För denna procedur förs en tjock bariumpasta in i ändtarmen på en patient genom anus. Röntgenstrålar tas sedan medan patienten gör avföring av barium. Bariumet skisserar tydligt ändtarmen och anus och visar de förändringar som sker i musklerna i bäckenbotten under avföring. Således undersöker avföring processen av avföring och ger information om anatomiska avvikelser i ändtarmen och bäckenbottenmusklerna under avföring.
Anorektala motilitetsstudier, som kompletterar avföringstester, ger en bedömning av funktionen hos musklerna och nerverna i anus och ändtarmen. För studier av anorektal motilitet förs ett flexibelt rör, ungefär en åttondels tum i diameter, in genom anus och in i ändtarmen. Sensorer i röret mäter trycket som genereras av musklerna i anus och rektum. Med röret på plats utför individen flera enkla manövrar som att frivilligt spänna analmusklerna. Anorektal motilitetsstudier kan hjälpa till att avgöra om musklerna i anus och rektum fungerar normalt. När funktionen hos dessa muskler är nedsatt, hindras materialflödet genom mag-tarmkanalen, vilket orsakar ett tillstånd som liknar bäckenbottendysfunktion.
Det senaste testet för att utvärdera defekation och dess störningar är magnetisk resonanstomografi (MRI) defecography och liknar barium defecography. MRT används dock istället för röntgen för att ge bilder av ändtarmen under avföring. MRT-avföring verkar vara ett utmärkt sätt att studera avföring, men ingreppet är dyrt och något krångligt. Som ett resultat av detta används det endast på ett fåtal institutioner som har ett särskilt intresse av förstoppning och avföring.
Kolonmotilitetsstudier liknar anorektala motilitetsstudier i många aspekter. Ett mycket långt, smalt (en åttondels tum i diameter), flexibelt rör förs in genom anus och passerar genom en del av eller hela tjocktarmen under en procedur som kallas koloskopi. Sensorer i röret mäter trycket som genereras av sammandragningarna av tjocktarmsmusklerna. Dessa sammandragningar är resultatet av koordinerad aktivitet av tjocktarmens nerver och muskler. Om aktiviteten hos nerver eller muskler är onormal, kommer mönstret av kolontryck att vara onormalt. Kolonmotilitetsstudier är mest användbara för att definiera kolontröghet. Dessa studier anses vara forskningsverktyg, men de kan hjälpa till att fatta beslut om behandling av individer med svår förstoppning.
 En läkare diskuterar förstoppningsbehandlingar med en manlig patient.
En läkare diskuterar förstoppningsbehandlingar med en manlig patient. Det finns flera principer för att närma sig utvärdering och behandling av förstoppning. Den första principen är att skilja mellan akut (nyligen debuterad) och kronisk (långvarig) förstoppning. Vid akut förstoppning eller förstoppning som förvärras är det alltså nödvändigt att tidigt bedöma orsaken för att inte förbise en allvarlig sjukdom som bör behandlas omedelbart. 2) påbörja behandlingen tidigt av förstoppning och använd de behandlingar som har minst risk för skada, vilket kommer att förhindra att förstoppning förvärras, och det kommer att förhindra potentiella skador på tjocktarmen som kan orsakas av frekvent användning av stimulerande produkter. 3) vet när det är dags att utvärdera orsaken till kronisk förstoppning. Utvärdering av orsaken till kronisk förstoppning måste göras om det inte finns något svar på de enkla behandlingarna.
 En person håller i laxerande kapslar.
En person håller i laxerande kapslar. Undertryck inte driften att göra avföring. När lusten kommer, hitta en toalett. Med hjälp av din läkare och apotekspersonal, avgör om det finns läkemedel som du tar som kan bidra till förstoppning. Se om läkemedlen kan avbrytas eller ändras.
Öka fibrerna i din kost genom att konsumera mer frukt, grönsaker och fullkorn. (Det finns andra hälsofördelar med denna rekommendation också.) Det kan vara svårt att få i sig tillräckligt med fibrer i kosten för att effektivt behandla förstoppning, så tveka inte att ta fibertillskott vid behov (vetekli, psyllium, etc.). Använd ökande mängder fiber och/eller ändra typen av fiber som konsumeras tills det blir ett tillfredsställande resultat. Förvänta dig inte att fiber ska fungera över natten. Vänta några veckor för adekvata försök.
Dessa insatser bör inte avbrytas utan andra åtgärder bör läggas till. Om det är sällan, det vill säga med några veckors mellanrum (som det kan vara när det beror på menstruationscykeln), spelar det förmodligen ingen roll vilka andra åtgärder som är tillsatt mjukgörande, koksaltlösning eller hyperosmolära laxermedel, lavemang och stolpiller. Även stimulerande laxermedel var fjärde till sjätte vecka är osannolikt att skada tjocktarmen. Tyvärr är tendensen när man använder stimulerande produkter att omedvetet öka frekvensen av deras användning. Innan du vet ordet av tar du dem varje vecka, eller oftare, och det finns en oro (men inga bevis) för att permanent tjocktarmsskada kan uppstå.
Om förstoppning är ett kontinuerligt snarare än ett intermittent problem, är förmodligen de säkraste produkterna att ta regelbundet de hyperosmolära laxermedlen. Användningen av dem bör övervakas av en läkare. Liksom med fiber bör ökande doser av olika hyperosmolära produkter prövas under flera veckor tills en tillfredsställande typ och dos av laxermedel hittas. Hyperosmolära laxermedel kan dock vara dyra. Magnesiamjölk är det mildaste av salthaltiga laxermedel, är billigt och ger ett bra alternativ. De flesta patienter kan justera dosen av magnesiamjölk för att mjuka upp avföringen tillräckligt utan att utveckla diarré eller läckage av avföring.
Katrinplommon och katrinplommonjuice har använts i många år för att behandla mild förstoppning. Det finns inga bevis för att de milda stimulerande effekterna av katrinplommon eller katrinplommonjuice skadar tjocktarmen.
Starkare stimulerande produkter rekommenderas vanligtvis endast som en sista utväg efter att icke-stimulerande behandlingar har misslyckats. Många människor tar örter för att behandla problemet eftersom de känner sig mer bekväma med att använda en "naturlig" produkt. Tyvärr innehåller de flesta av dessa växtbaserade preparat stimulerande produkter och deras långvariga användning ökar möjligheten att de också kan skada tjocktarmen.
 En rad hälsosamma fibermat.
En rad hälsosamma fibermat. Det bästa sättet att lägga till fiber i kosten är att öka mängden frukt och grönsaker som äts. Detta innebär minst fem portioner frukt eller grönsaker varje dag. För många människor kan dock mängden frukt och grönsaker som är nödvändiga vara obekvämt stor eller inte ge tillräcklig lindring från tillståndet. I det här fallet kan fibertillskott vara användbara.
Fiber definieras som material tillverkat av växter som inte smälts av den mänskliga mag-tarmkanalen. Det är en av grundpelarna i behandlingen. Många typer av fibrer i tarmen binder till vatten och håller vattnet kvar i tarmen. Det tillför bulk (volym) till avföringen och vattnet mjukar upp den.
Det finns olika källor till fiber, och typen varierar från källa till källa. Typer kan kategoriseras på flera sätt, till exempel efter deras källa.
De vanligaste källorna inkluderar frukt och grönsaker, vete eller havrekli, psylliumfrö (till exempel Metamucil, Konsyl), syntetisk metylcellulosa (till exempel Citrucel) och polykarbofil (till exempel Equalactin, Konsyl Fiber). Polykarbofil kombineras ofta med kalcium (till exempel Fibercon). I vissa studier var dock den kalciuminnehållande polykarbofilen inte lika effektiv som polykarbofilen utan kalcium. En mindre känd fiberkälla är ett extrakt av malt (till exempel Maltsupex). Detta extrakt kan dock mjuka upp materialet på andra sätt än att öka fibrerna.
Ökad gas (flatulens) är ett vanligt symptom och biverkning av fiberrik kost. Gasen uppstår eftersom bakterierna som normalt finns i tjocktarmen kan smälta fibrer i liten utsträckning. Bakterierna producerar gas som en biprodukt av deras matsmältning. Alla fibrer, oavsett ursprung, kan orsaka flatulens. Men eftersom bakterier varierar i sin förmåga att smälta de olika typerna av fiber, kan de olika källorna till det producera olika mängder gas. För att komplicera situationen kan bakteriers förmåga att smälta en typ variera från individ till individ. Denna variation gör valet av den bästa typen av fiber för varje individ svårare.
Olika fiberkällor bör provas en efter en. Det bör startas med en låg dos och ökas varannan till varannan vecka tills antingen önskad effekt uppnås eller besvärlig gasbildning stör. Fiber fungerar inte över natten, så varje produkt bör prövas under några veckor, om möjligt. Om symtom på gasbildning uppstår kan dosen minskas under några veckor och den högre dosen kan sedan prövas igen. Det sägs generellt att mängden gas som produceras av fiber minskar när den intas under en längre tid, även om detta aldrig har studerats. Om flatulens förblir ett problem och förhindrar att fiberdosen höjs till en nivå som påverkar avföringen på ett tillfredsställande sätt, är det dags att gå vidare till en annan fiberkälla.
När ökande mängder fiber används rekommenderas att större mängder vatten konsumeras (till exempel ett helt glas med varje dos). I teorin förhindrar vattnet "härdning" av fibrerna och blockering (obstruktion) av tarmen. Detta verkar vara ett enkelt och rimligt råd. Att inta större mängder vatten har dock aldrig visat sig ha en gynnsam effekt på förstoppning, med eller utan tillsats av fibrer. Det finns redan mycket vatten i tarmen och eventuellt extra intaget vatten kommer att absorberas och utsöndras i urinen. Ändå är det rimligt att dricka tillräckligt med vätska för att förhindra uttorkning som skulle orsaka minskat tarmvatten.
Det finns skäl att inte ta fiber eller att ta specifika typer av dem. På grund av oro för obstruktion, om individer har förträngda kolon på grund av förträngningar eller sammanväxningar (ärrvävnad från tidigare operation), bör de tala med sin läkare eller annan vårdpersonal innan de gör några kostförändringar. Vissa produkter innehåller socker, så personer med diabetes kan behöva välja sockerfria produkter. I vissa fall kommer gasen att minska med tiden.
 En bricka med laxerande lecitinkapslar.
En bricka med laxerande lecitinkapslar. Smörjmedel laxermedel innehåller mineralolja som antingen vanlig olja eller en emulsion (kombination med vatten) av oljan. Oljan stannar i tarmen, täcker partiklarna av avföring och förhindrar förmodligen borttagning av vatten från materialet. Denna kvarhållning av vatten resulterar i en mjukare avföring. Mineralolja används i allmänhet endast för korttidsbehandling eftersom långvarig användning har flera potentiella nackdelar. Oljan kan absorbera fettlösliga vitaminer från tarmen och kan, om den används under längre perioder, leda till brister på dessa vitaminer. Detta är särskilt oroande under graviditeten då en tillräcklig tillgång på vitaminer är viktig för fostret. Hos mycket unga eller mycket äldre hos vilka sväljmekanismen inte är stark eller försämrad av stroke, kan små mängder av den nedsvalda oljan komma in i lungorna och orsaka en typ av lunginflammation som kallas lipidpneumoni. Mineralolja kan också minska absorptionen av vissa läkemedel som warfarin (Coumadin) och orala preventivmedel, och därigenom minska deras effektivitet. Trots dessa potentiella nackdelar kan mineralolja vara effektiv när kortvarig behandling är nödvändig.
Mjukgörande laxermedel är allmänt kända som avföringsmjukgörare. De innehåller en förening som kallas docusate (till exempel Colace). Docusate är ett vätmedel som förbättrar förmågan hos vatten i tjocktarmen att penetrera och blandas med materialet i tarmen. Detta ökade vatten i det mjukar upp avföringen, även om studier inte har visat att docusate är konsekvent effektivt för att lindra förstoppning. Dessa mjukgörare används ofta i den långsiktiga hanteringen av tillståndet. Det kan ta en vecka eller mer innan Docusate är effektivt. Dosen bör ökas efter en till två veckor om ingen effekt ses.
Även om docusate i allmänhet är säkert, kan det öka absorptionen av mineralolja och vissa mediciner från tarmen. Absorberad mineralolja samlas i kroppens vävnader, till exempel lymfkörtlarna och levern, där den orsakar inflammation. Det är inte klart om denna inflammation har några viktiga konsekvenser, men det anses generellt att långvarig absorption av mineralolja inte bör tillåtas. Användning av mjukgörande produkter rekommenderas inte tillsammans med mineralolja eller med vissa receptbelagda läkemedel. Mjukgörande produkter används ofta när det finns ett behov av att mjuka upp avföringen tillfälligt och underlätta avföring (till exempel efter operation, förlossning eller hjärtinfarkt). De används också för patienter med hemorrojder eller analfissurer.
Hyperosmolära laxermedel
Hyperosmolära laxermedel är svårsmälta, oabsorberbara föreningar som stannar kvar i tjocktarmen och håller kvar vattnet som redan finns i tjocktarmen. Resultatet är att den mjuknar upp. De vanligaste hyperosmolära produkterna är laktulos (till exempel Kristalose), sorbitol och polyetylenglykol (till exempel MiraLax). Vissa finns endast på recept. Dessa produkter är säkra för långvarig användning och är förknippade med få biverkningar.
Hyperosmolära laxermedel kan smältas av kolonbakterier och förvandlas till gas, vilket kan resultera i oönskad bukuppsvälldhet och flatulens. Denna effekt är dosrelaterad och mindre med polyetylenglykol. Därför kan gasen minskas genom att minska dosen av
 Ett exempel på ett stolpiller för att stimulera tarmrörelse.
Ett exempel på ett stolpiller för att stimulera tarmrörelse. Laxermedel med koksaltlösningar innehåller icke-absorberbara joner såsom magnesium, sulfat, fosfat och citrat [till exempel magnesiumcitrat (Citroma), magnesiumhydroxid, natriumfosfat). Dessa joner stannar kvar i tjocktarmen och gör att vatten dras in i tjocktarmen. Återigen, effekten är att mjuka upp avföringen.
Magnesium kan också ha milda stimulerande effekter på tjocktarmsmusklerna. Magnesiumet i magnesiumhaltiga produkter absorberas delvis från tarmen och in i kroppen. Magnesium elimineras från kroppen genom njurarna. Därför kan patienter med nedsatt njurfunktion utveckla toxiska nivåer av magnesium från kronisk (långvarig) användning av magnesiuminnehållande produkter.
Laxermedel med koksaltlösning verkar inom några timmar. Generellt sett bör potenta saltlösningsprodukter inte användas regelbundet. Om allvarlig diarré utvecklas vid användning av saltlösningsprodukter och den förlorade vätskan inte ersätts av konsumtion av vätska, kan uttorkning uppstå. Den mest använda och mildaste av saltlösningsprodukterna är magnesiamjölken. Epsom Salt är ett mer potent saltlösningsmedel som innehåller magnesiumsulfat.
Stimulerande laxermedel gör att musklerna i tunntarmen och tjocktarmen driver sitt innehåll snabbare. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
 Recept för marinerade kycklingklubbor i thailändsk stil
Dessa marinerade kycklingklubbor i thailändsk stil är verkligen den perfekta picknickmaten eftersom de kan serveras varma eller kalla och är så lätta att servera. Och vi tycker att de äts bäst med fin
Recept för marinerade kycklingklubbor i thailändsk stil
Dessa marinerade kycklingklubbor i thailändsk stil är verkligen den perfekta picknickmaten eftersom de kan serveras varma eller kalla och är så lätta att servera. Och vi tycker att de äts bäst med fin
 Del 1:Hur man förbereder sig för elementärdieten
Elementardieten är ett av de tre huvudsakliga behandlingsalternativen för SIBO. Enligt en studie såg 80 % av försökspersonerna att deras SIBO-andningstest normaliserades efter att ha ätit elementärdie
Del 1:Hur man förbereder sig för elementärdieten
Elementardieten är ett av de tre huvudsakliga behandlingsalternativen för SIBO. Enligt en studie såg 80 % av försökspersonerna att deras SIBO-andningstest normaliserades efter att ha ätit elementärdie
 9 orsaker till förstoppning och källor till långvarig förstoppning
När du har långvarig förstoppning säger din mage till dig att något måste förändras. Upptäck nio vanliga orsaker till förstoppning och när du ska fråga en läkare. Innehållsförteckning 1. Uttorkning
9 orsaker till förstoppning och källor till långvarig förstoppning
När du har långvarig förstoppning säger din mage till dig att något måste förändras. Upptäck nio vanliga orsaker till förstoppning och när du ska fråga en läkare. Innehållsförteckning 1. Uttorkning